13 вересня, 2024
Клінічні випадки в офтальмології
 Патологія органа зору є неодмінною складовою клінічної практики сімейних лікарів, спеціалістів невідкладної медичної допомоги та фахівців інших спеціальностей. Важливе завдання у веденні таких хворих – своєчасне розпізнавання станів, які можуть загрожувати незворотною втратою зору та потребують негайного скерування пацієнта до лікаря-офтальмолога, а також ситуацій, коли виявлені під час огляду зміни обумовлені віковими змінами і не потребують специфічного лікування. До уваги читачів пропонуємо огляд низки клінічних випадків хворих з офтальмологічною патологією, представлених у колекції Медичного журналу Нової Англії.
Патологія органа зору є неодмінною складовою клінічної практики сімейних лікарів, спеціалістів невідкладної медичної допомоги та фахівців інших спеціальностей. Важливе завдання у веденні таких хворих – своєчасне розпізнавання станів, які можуть загрожувати незворотною втратою зору та потребують негайного скерування пацієнта до лікаря-офтальмолога, а також ситуацій, коли виявлені під час огляду зміни обумовлені віковими змінами і не потребують специфічного лікування. До уваги читачів пропонуємо огляд низки клінічних випадків хворих з офтальмологічною патологією, представлених у колекції Медичного журналу Нової Англії.
Бджолиний укус в око
До офтальмологічної клініки звернувся чоловік віком 55 років зі скаргами на погіршення зору та біль у правому оці після того, як 2 дні тому його вкусила бджола. В день укусу жало було видалено в місцевому відділенні невідкладної допомоги. При фізикальному обстеженні на момент звернення зір на правому оці був обмежений до рахунку пальців. Внутрішньоочний тиск у правому оці становив 16 мм рт. ст. (референтний діапазон від 12 до 21).
Проведено дослідження за допомогою щілинної лампи із флуоресцеїном, який забарвлює дефекти епітелію рогівки в жовто-зелений колір. Воно показало ін’єкцію кон’юнктиви, набряк нижнього відділу рогівки та інфільтрат у носовій ділянці лімба з уламком жала, що залишився (рис. 1, стрілка). Також спостерігалася гіфема, яка пояснювалася травмою райдужки заглибленим жалом і кровотечею із її судин (рис. 1, хрестик).
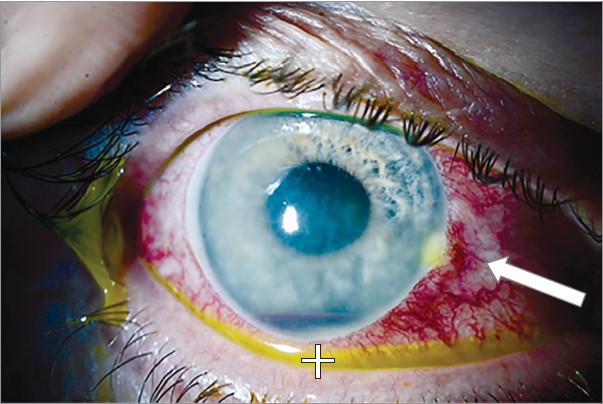 Рис. 1. Дослідження за допомогою щілинної лампи із флуоресцеїном
Рис. 1. Дослідження за допомогою щілинної лампи із флуоресцеїном
Для видалення залишків жала використовували ювелірний пінцет (рис. 2). Укуси бджіл в око потребують звернення до офтальмолога через сильне запалення, яке може виникнути в результаті травми, а також через можливість неповного видалення жала з ока. Пацієнту було призначено місцеве лікування антибіотиками й очні краплі з преднізолоном. Через 5 міс спостереження гострота зору правого ока покращилася до 20/25.
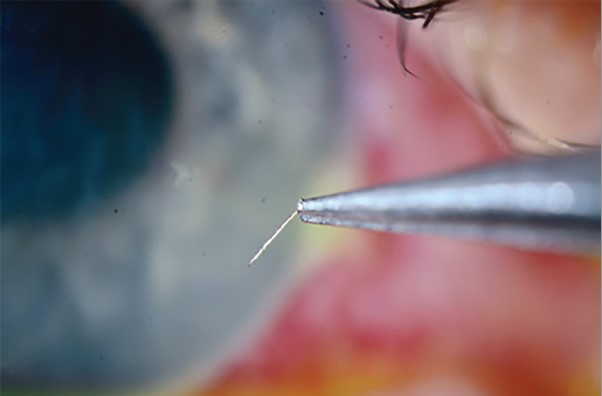 Рис. 2. Видалення залишків жала ювелірним пінцетом
Рис. 2. Видалення залишків жала ювелірним пінцетом
Джерело: https://www.nejm.org/doi/full/10.1056/NEJMicm2400652
Подвійна дуга рогівки
У 63-річної жінки, яка звернулася до офтальмологічної клініки для діагностики катаракти, було виявлено кільцеве помутніння біло-жовтого кольору в обох очах. Протягом останніх декількох років вона помічала незначне погіршення зору. Хвора не мала в анамнезі кератиту чи травм органа зору. Показники ліпідного обміну були в межах норми під час останнього профілактичного візиту за 6 тиж до звернення.
Під час офтальмологічного обстеження в кришталиках обох очей спостерігалися периферичні помутніння, що відповідає віковій катаракті. Фундоскопічне обстеження було в нормі. Гострота зору становила 20/30 на кожному оці. При дослідженні за допомогою щілинної лампи в кожній рогівці виявлено 2 концентричні біло-жовті кільця (рис. 3А – праве око, рис. 3Б – ліве).
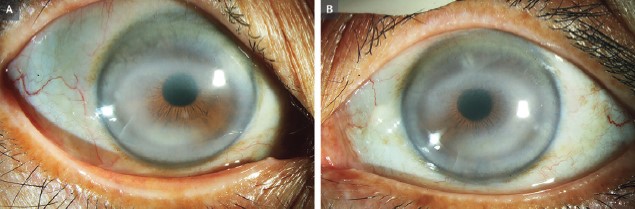 Рис. 3. Подвійна arcus senilis в лівому та правому оці
Рис. 3. Подвійна arcus senilis в лівому та правому оці
Ознак стоншення або запалення рогівки не виявлено. Встановлено діагноз подвійної дуги рогівки. Дуга рогівки (також відома, як arcus senilis) – це кільцеподібне помутніння, обумовлене інфільтрацією тканини рогівки ліпоїдними клітинами. Зазвичай проявляється як одне периферичне кільце, але рідко – у вигляді подвійного (як у цієї пацієнтки). Дуга рогівки є наслідком нормального старіння в літніх пацієнтів, а в молодих може пов’язуватися з гіперхолестеринемією. Хвору проконсультували та зазначили, що подвійна дуга рогівки є доброякісним явищем, котре не потребує лікування, а зниження гостроти зору пов’язано з катарактою.
Джерело: https://www.nejm.org/doi/full/10.1056/NEJMicm2313156
Симптом Мансона при кератоконусі
У 53-річного чоловіка, який був госпіталізований до лікарні після падіння та перелому стегнової кістки, виявлено аномальне западання нижніх повік (рис. 4). Під час збирання анамнезу виявилося, що хворий зазнав трансплантації рогівки на обох очах (13 років тому – на правому та 17 років тому – на лівому оці) через багаторічне погіршення зору й труднощі з підбором контактних лінз. Останніми роками його зір погіршився, а падіння сталося через те, що він не зміг побачити сходи.
Подальше офтальмологічне обстеження показало відхилення нижніх повік, коли він дивився вниз, через куполоподібну форму очних яблук. Гострота зору становила 20/70 на правому оці та 20/50 на лівому. Встановлено діагноз кератоконусу – незапального захворювання, що характеризується стоншенням рогівки та її випинанням назовні у формі конуса. В занедбаних випадках може спостерігатися викривлення повік, яке мав цей пацієнт (т. зв. ознака Мансона). Симптом Мансона – випинання повіки під час погляду донизу та Y-подібна виїмка на кон’юнктиві нижньої повіки.
Пацієнта скерували до офтальмологічного відділення; його включили до списку очікування для повторної пересадки рогівки. Після хірургічного лікування щодо перелому стегнової кістки хворого скеровано на реабілітацію.

Рис. 4. Аномальне западання нижніх повік
Джерело: https://www.nejm.org/doi/full/10.1056/NEJMicm2300297
Підготувала Марія Ареф’єва
Медична газета «Здоров’я України 21 сторіччя» № 15 (576), 2024 р



