22 вересня, 2024
Отомікоз: сучасні можливості оптимізації лікування
Отомікоз – поширена поверхнева грибкова інфекція, яка уражає зовнішній слуховий прохід (ЗСП). Захворювання може перебігати в гострій, підгострій або хронічній формі. Зазвичай отомікоз є однобічним процесом, а двобічне ураження характерне для пацієнтів з ослабленим імунітетом. Серед хворих з ознаками та симптомами інфекційно-запального процесу ЗСП поширеність отомікозу варіює від 9 до 30% (Agarwal P. et al., 2017; Bojanović M. et al., 2023). Вважають, що гриби є вторинними збудниками інфекції ЗСП, на які припадає третина випадків зовнішнього отиту, а решта належить грамнегативним паличкам (Ismail H.K., 1962).
Найчастіше збудники отомікозу – гриби роду Aspergillus і Candida, зокрема Aspergillus niger та Candida albicans (Tasić-Otašević S. et al., 2020). Останніми роками встановлено також значну роль Candida parapsilosis як поширеної причини отомікозу (особливо в європейських країнах). Однак серйозне занепокоєння спричиняє новий і дуже вірулентний грибковий патоген – Candida auris, що колонізує шкіру ЗСП та є потенційним збудником інфекції. Він характеризується резистентністю до багатьох лікарських засобів, а також має потенціал до поширення (Abastabar M. et al., 2019).
М. Bojanović і співавт. (2023) зазначають, що останніми роками спостерігається збільшення випадків отомікозу не лише в імунодефіцитних, а й в імунокомпетентних пацієнтів.
Особливості патогенезу
ЗСП має форму порожнистого циліндра завдовжки ≈2-2,5 см і через анатомічні особливості безпосередньо зазнає впливу зовнішнього середовища. Епітелій внутрішньої поверхні слухового каналу виконує роль механічного бар’єра, перешкоджаючи проникненню мікроорганізмів ззовні, а модифіковані апокринні залози виділяють сірку, гідрофобні властивості якої запобігають затримці води в слуховому проході. Сірка утворює захисний шар, а також має антимікробні властивості завдяки низькому рН, створюючи несприятливі умови для розвитку патогенів (Linstrom J.C. et al., 2006).
На поверхні шкіри ЗСП містяться різні види сапрофітів, у т. ч. Staphylococcus spp., Corynebacterium spp., Bacillus spp., Streptococcus spp., грамнегативні палички (Pseudomonas aeruginosa, Escherichia coli), а також гриби, переважно Aspergillus spp. і Candida spp. (Lum C.L. et al., 2009). Але в разі порушення балансу між ростом бактерій та грибків, зниження імунних захисних механізмів ці мікроорганізми набувають патогенних властивостей, а також можуть стати причиною захворювання (Edward Y. et al., 2012).
Фактори, що сприяють розвитку отомікозу, поділяються на зовнішні та внутрішні. Теплий та вологий клімат тропічних і субтропічних регіонів є найзначимішим зовнішнім фактором ризику (Abdelazeem M. et al., 2015). Фактори ризику з боку пацієнта: специфічні анатомічні особливості ЗСП, надмірне виділення сірки, потрапляння частинок деревини, рослин, бруду, сторонніх тіл до слухового проходу, його травматизація й розчісування, залишкова вологість у вушному каналі після плавання та купання, часте використання вакуумних навушників, грибкова інфекція нігтів, дерматофітози в навколовушній ділянці, наявність імунодефіцитних станів. Також до факторів ризику отомікозу належить часте призначення місцевих антибіотиків та стероїдних препаратів (Meirtusovas et al., 2003; Bojanović M. et al., 2023).
Утворення «грибкової кулі» – маси, що включає грибковий міцелій, епітеліальні клітини та сірку в слуховому проході, а також потрапляння цієї маси на барабанну перетинку є причинами погіршення слуху. Захворювання значно погіршує якість життя пацієнтів і становить певну проблему для ЛОР-фахівців, адже, незважаючи на лікування, отомікоз часто рецидивує (Pontes Z.B.V.d.S. et al., 2009).
Клінічна картина та діагностика
Отомікоз характеризується запальним процесом на шкірі та підшкірній клітковині вушного каналу. Зазвичай ця інфекція має сприятливий перебіг і на ранніх стадіях часто є безсимптомною. Однак у певних ситуаціях грибковий зовнішній отит стає рецидивувальним через сприятливі для росту грибка умови. В тяжких випадках інфекція може поширюватися на барабанну перетинку, вушну раковину, навколишні м’які тканини, включаючи привушну залозу, рідко – на соскоподібний відросток, скронево-нижньощелепний суглоб тощо (Sander R. et al., 2001).
Найчастіші симптоми отомікозу – свербіж, виділення з вуха та відчуття закупорення слухового проходу. Також часто спостерігаються вушний, головний біль різної інтенсивності та шум у вухах. Набряк і почервоніння ЗСП, десквамація епітелію та погіршення слуху є частими клінічними проявами отомікозу. Грибкове ураження ЗСП варіює від легких до тяжких форм. Клінічний перебіг може бути гострим, підгострим або хронічним і часто є однобічним (Munguia R. et al., 2008; Bojanović M. et al., 2023).
Діагностика отомікозу здебільшого ґрунтується на анамнезі, скаргах пацієнта та клінічній картині, крім того, на результатах отоскопічного і мікробіологічного дослідження.
Про отомікоз свідчать наявність сплетіння гіфів, спор або сіркових мас у ЗСП (рис.), скупчення фібринозних залишків, обмежені ділянки грануляційної тканини в зовнішньому каналі або на барабанній перетинці та серозні виділення (Anwar K. et al., 2014).
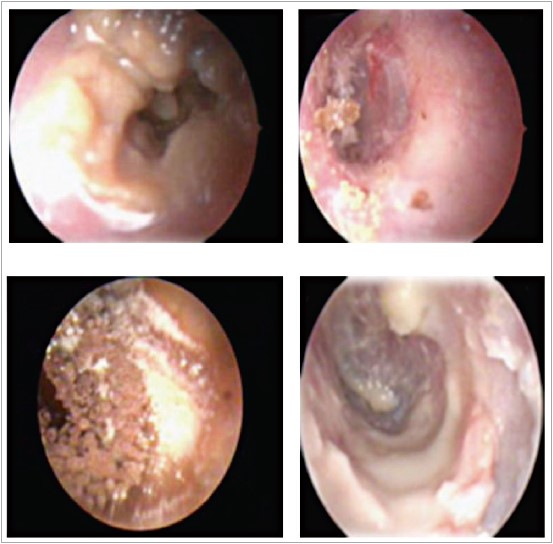 Рис. Отоскопічна картина при грибковому ураженні вушного каналу (сіркові маси та скупчення міцелію в ділянці перешийка, кісткового і хрящового каналів) (Philip A. et al., 2013)
Рис. Отоскопічна картина при грибковому ураженні вушного каналу (сіркові маси та скупчення міцелію в ділянці перешийка, кісткового і хрящового каналів) (Philip A. et al., 2013)
Для підтвердження діагнозу та визначення збудника проводять мікробіологічний аналіз або гістологічне дослідження (особливо в тяжких чи хронічних випадках).
Отомікоз часто складно відрізнити від інфекційно-запальних процесів різного походження (насамперед за ознак дифузного зовнішнього отиту). Особливі труднощі в діагностиці виникають за наявності змішаної бактеріально-грибкової флори, коли у відібраному матеріалі разом із грибками наявні S. aureus, Pseudomonas spp., коагулазонегативні стафілококи або Klebsiella spp. (Kumar A., 2005).
Мікроскопічне дослідження – простий, недорогий і швидкий метод, який є незамінним для виявлення грибків у вушному каналі. Проте золотим стандартом точної діагностики отомікозу залишається мікологічне дослідження (Alarid-Coronel J. et al., 2018).
Особливості лікування
Основні принципи лікування отомікозу передбачають очищення слухового проходу від залишків сірки та грибкових елементів із подальшим місцевим застосуванням препаратів різних класів, переважно протигрибкових засобів (Munguia R. et al., 2008). Водночас багато дослідників зазначають, що доволі часто спостерігаються рецидиви отомікозу через стійкість спор, які зберігаються субепітеліально, через що важливою є більша тривалість лікування та подальшого спостереження. Крім того, важливо, щоб лікування покращувало фізіологічний стан вушного каналу (Forgie S. et al., 2009). Також слід ураховувати спектр дії антимікотиків. Наприклад, клотримазол або ністатин можуть бути ефективними для лікування отомікозів, спричинених Candida spp., однак інфекції, зумовлені Aspergillus spp., погано реагують на лікування (Brant J. et al., 2015). З іншого боку, широке та недоцільне застосування антибіотиків при середньому й зовнішньому отиті може зумовити надмірний ріст грибка і збільшення поширеності отомікозу (Jackman A. et al., 2005).
Слід зазначити, що наразі немає загальноприйнятих схем та офіційних рекомендацій щодо лікування отомікозів, що зумовило виникнення розбіжностей серед експертів стосовно ведення таких хворих. Крім того, також не визначена оптимальна тривалість лікування (Bojanović M. et al., 2022). Багато авторів вважають за необхідне ідентифікувати збудника та обрати найефективніший антимікотик на основі попередньо визначеної специфічної чутливості. Однак інші фахівці дотримуються думки щодо обрання відповідного лікування з огляду на загальну ефективність і характеристики препарату, незалежно від типу збудника (Lee A. et al., 2021).
Так, у деяких європейських країнах як засіб першої лінії місцевої терапії отомікозу рекомендований ністатин, зазвичай у комбінації з окситетрацикліном, поліміксином B і дексаметазоном (Chappe M. et al., 2018). Хоча цей полієн має широкий спектр дії, у літературі існують суперечливі думки щодо його ефективності проти Aspergillus spp. – одного з домінувальних збудників отомікозу (Bojanović M. et al., 2022). У США препаратом вибору для лікування неускладненого отомікозу вважається клотримазол. Однак у низці досліджень ставиться під сумнів пріоритетність його призначення через меншу ефективність проти Aspergillus spp. (Sander R. et al., 2001; Bojanović M. et al., 2022; Antunes J. et al., 2022).
Відносно нещодавно проведено дослідження, під час яких оцінювали роль препаратів на основі йоду (для лікування отомікозу). Йодовмісні антисептичні засоби, одним з яких є повідон-йод, широко використовуються в хірургічній практиці та для лікування ран, крім того, вони мають низку переваг.
Повідон-йод – комплекс йоду та полімеру полівінілпіролідону, що виділяє йод протягом певного часу після його нанесення на шкіру. Елементарний йод чинить сильну бактерицидну дію, має широкий спектр протимікробної дії щодо бактерій, вірусів, грибків (у т. ч. збудників отомікозу Candida spp. та Aspergillus spp.) і найпростіших мікроорганізмів (табл.). Механізм його дії ґрунтується на окисленні ключових білків, нуклеотидів і жирних кислот, що спричиняє загибель клітин (Lepelletier D. et al., 2020).
|
Таблиця. Антимікробний спектр активності повідон‑йоду (Lachapelle J.M. et al., 2013) |
||||||
|
Повідон-йод 10% |
Бактерії |
Спори |
Грибки |
Віруси |
||
|
грампозитивні |
грамнегативні |
актиноміцети |
||||
|
бактерицидний ефект широкого спектра +++ |
бактерицидний ефект широкого спектра +++ |
бактерицидний ефект ++ |
спорицидний ефект ++ |
фунгіцидний ефект широкого спектра +++ |
віруліцидний ефект широкого спектра ++ |
|
|
Примітки: ++ – середній; +++ – високий. |
||||||
Важливо, що наразі не спостерігається перехресної резистентності до повідон-йоду (Williamson D.A. et al., 2017). Крім того, повідон-йод має здатність проникати крізь біоплівку (Bigliardi et al., 2017). За утворення комплексу з полівінілпіролідоном йод значною мірою втрачає місцеву подразнювальну дію, притаманну його спиртовим розчинам, тому добре переноситься шкірою, слизовими оболонками й ураженими поверхнями. Йому властиві також протизапальні властивості (Barreto R. et al., 2020). Нижче представлено результати клінічних досліджень, проведених із метою оцінки ефективності повідон-йоду як альтернативи наявним протигрибковим препаратам у лікуванні отомікозу.
Повідон-йод у лікуванні отомікозу
Ефективність повідон-йоду в лікуванні грибкового зовнішнього отиту вивчали в рамках простого сліпого проспективного рандомізованого дослідження за типом «випадок – контроль» за участю 270 пацієнтів віком від 15 до 70 років (Philip A. et al., 2013). Основною метою дослідників було оцінити можливість використання повідон-йоду як альтернативи клотримазолу в лікуванні отомікозу. Автори дослідження керувалися такими перевагами повідон-йоду: хімічна стабільність, помірна вартість, широкий спектр як антимікробної, так і фунгіцидної активності, а також відсутність резистентності до нього в бактерій і грибів. Підґрунтям для проведення цього дослідження були результати більш ранніх випробувань, де повідон-йод виявився ефективним при хронічному гнійному середньому отиті (Jaya C. et al., 2003).
Більшість пацієнтів з отомікозом скаржилися на свербіж, виділення з вуха, закладеність, вушний біль, шум у вухах і погіршення слуху. В 67,6% хворих спостерігали гіперемію барабанної перетинки, еритему та набряк стінки кісткового і хрящового каналів, болючість козелка, наявність сіркових мас у каналі. У взятих перед лікуванням мазках переважали неферментувальні грамнегативні палички та P. aeruginosa, в 75% випадків в асоціації із грибком, серед яких переважав A. niger. Після рандомізації досліджуваній групі хворих призначали закапування в уражене вухо 7,5% розчину повідон-йоду, а групі контролю – 1% клотримазол із 2% лідокаїном на основі пропілгліцерину із частотою 1 р/день упродовж 13 днів. Наприкінці 2-го тижня хворих оглядали та опитували щодо полегшення, стійкості чи погіршення будь-яких симптомів і появи нових. Повторно проводили отоскопію та досліджували виділення у ЗСП (за їхньої наявності) або брали мазок зі стінки каналу. За сприятливий результат вважали, якщо в пацієнта не було симптомів, ЗСП виявився вільним від залишкових мас, при мікробіологічному дослідженні спостерігалася нормальна флора чи відсутність росту.
Відповідно до результатів, в обох досліджуваних групах (клотримазолу та повідон-йоду) спостерігали покращення симптомів і клінічних ознак на тлі терапії, при цьому в 16,6% пацієнтів обох груп зберігалися залишкові прояви отомікозу.
У групі клотримазолу свербіж, закладеність у вусі на тлі лікування зникли у 83,3%, оторея, шум у вухах і погіршення слуху – в 91,7%, біль у вусі – в усіх пацієнтів. У групі повідон-йоду в усіх хворих нормалізувався слух; шум у вухах, свербіж, оторея та закладеність зникли у 93,3%, оталгія – у 86,7% пацієнтів.
Що стосується болючості козелка, то 100% хворих отримали полегшення в разі застосування обох препаратів. Повідон-йод продемонстрував зникнення як еритеми хрящової стінки, так і набряку в усіх хворих, тоді як у групі клотримазолу це відбулося у 83,3 і 91,7% пацієнтів відповідно. Клотримазол сприяв зменшенню набряку кісткової стінки та виділень з вуха у всіх хворих, тоді як повідон-йод – у 93 та 100% відповідно. Статистичної значущості різниці між двома групами не виявлено (p>0,05).
За результатами дослідження, повідон-йод продемонстрував аналогічну клотримазолу ефективність у лікуванні отомікозу. Також було зазначено, що повідон-йод достатньо застосовувати 1 р/день, що допомагає підвищити комплаєнс. Симптомів та ознак алергічного контактного дерматиту не виявлено в жодного з пацієнтів.
Автори дійшли висновку, що застосування повідон-йоду в лікуванні отомікозу дозволяє уникнути появи резистентних мікроорганізмів. Також отримані результати відкривають можливість застосування повідон-йоду пацієнтам з отомікозом на додаток до його вже доведеної ефективності в лікуванні хронічного гнійного середнього отиту.
В іншому дослідженні порівнювали частоту виліковування отомікозу при застосуванні повідон-йоду та клотримазолу за участю 204 пацієнтів (Mofatteh M.R. et al., 2018). Хворі скаржилися на біль, свербіж у вусі, відчуття закладеності, погіршення слуху. Клінічно було виявлено оторею та наявність мас у ЗСП. Діагноз мікозу підтверджено результатами мікологічного дослідження. Пацієнтів розподілили на 2 групи. Під час проведення дослідження одну групу хворих лікували повідон-йодом: під час кожного візиту лікар промивав хворе вухо 10 мл 10% розчину повідон-йоду (Бетадин). Інша група отримувала по 8 крапель клотримазолу 3 р/добу. Ефективність лікування оцінювали на 4-ту, 10-ту та 20-ту добу з початку лікування. Учасників розподілили на 3 групи залежно від клінічної відповіді: хороша відповідь (сухість ЗСП і барабанної перетинки й відсутність секреції), часткова відповідь (незначні виділення, але не сухі), а також відсутність відповіді (наявна гіперсекреція в ЗСП). При повній відповіді лікування припиняли; в іншому випадку – продовжували. Зрештою, пацієнтів, які не відповіли на лікування, вважали стійкими до терапії на 20-й день, лікування продовжували толнафтатом і генціанвіолетом.
Результати мікологічного дослідження показали, що в 72-75% хворих обох груп причиною отомікозу був Aspergillus spp. і в 24-27% випадків – C. albicans.
На 4-й день лікування 13,1% пацієнтів у групі Бетадину та 9,8% – клотримазолу мали хорошу відповідь на терапію, на 10-й день лікування – 43,1 і 46,1% та на 20-й – 68,6 і 67,6% відповідно. Слід зазначити, що в жодного із хворих, котрі отримували Бетадин, побічних ефектів не спостерігали.
Аналіз результатів дослідження продемонстрував відсутність статистично значущої різниці щодо відповіді на терапію між двома групами лікування – Бетадином і клотримазолом (p>0,05). Автори зазначають, що Aspergillus spp. є однією з найпоширеніших причин опортуністичних інвазивних грибкових інфекцій, особливо отомікозу, який був збудником захворювання в більшості учасників цього дослідження.
Згідно з отриманими результатами, ефективність застосування Бетадину та клотримазолу за отомікозу виявилася еквівалентною. На підтримку застосування Бетадину для лікування отомікозу свідчать його терапевтична ефективність щодо Aspergillus spp. і C. albicans, доступність та достатність одноразового застосування на добу. Таке лікування може допомогти уникнути появи резистентних організмів.
У 2022 р. опубліковано результати проспективного рандомізованого дослідження, де порівнювали ефективність 7,5% повідон-йоду та 1% клотримазолу в хворих з отомікозом (Vijai P.S. et al., 2022).
Підстава для проведення цього дослідження – поява щоразу більшої кількості клінічних спостережень, які свідчать про недостатню ефективність найчастіше призначуваного антифунгального препарату – клотримазолу щодо Aspergillus spp., тобто його штамів, як-от A. niger, а також нових – Aspergillus flavus і Aspergillus fumigatus, значимість котрих зростає останніми роками (Nowrozi H. et al., 2014).
Учасників дослідження рандомізували на 2 групи. 1-ша група отримувала 7,5% повідон-йод, 2-га група – клотримазол (1%). Після очищення вушного каналу пацієнтам закрапували по 3 краплі або 7,5% розчину повідон-йоду, або 1% клотримазол 1 р/день (із загальною тривалістю лікування, що становила 2 тиж).
Під час проведення мікологічного дослідження перед лікуванням виявлено переважання A. niger, A. flavus та комбінації A. niger + Candida spp. Найпоширеніший ізолят серед бактерій – S. aureus, P. aeruginosa, Klebsiella spp.
Хорошої відповіді на лікування досягнуто у 87,5% хворих, які отримували повідон-йод, а також у 75% пацієнтів, котрих лікували клотримазолом (без статистично достовірної різниці; p>0,05). Так, після 2 тиж лікування 7,5% повідон-йодом виявлено дещо менше бактеріальних і грибкових ізолятів та клінічних ознак захворювання (порівняно із застосуванням 1% клотримазолу). Зроблено висновок, що 7,5% повідон-йод не поступався 1% клотримазолу, а за деякими показниками навіть виявився ефективнішим у лікуванні отомікозу (без статистично достовірної різниці).
Отже, на підставі наявних даних можна стверджувати, що пацієнти з отомікозом потребують раннього виявлення та своєчасного лікування з огляду на можливість розвитку медикаментозної стійкості й хронізації процесу. Важливою складовою ведення таких хворих є підтримання сухості та гігієни вуха, а також застосування місцевих засобів, активних щодо різних типів грибів. Перевагою також буде наявність у призначених препаратів бактерицидної, фунгіцидної та спорицидної дії широкого спектра, крім того, відсутність резистентності навіть за тривалого застосування. Із цього погляду повідон-йод є раціональним варіантом у лікуванні отомікозу, ефективність застосування якого була продемонстрована в клінічних дослідженнях.
Коментар експерта
 Ю.В. Гавриленко, д.м.н., професор кафедри дитячої оториноларингології, аудіології та фоніатрії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ)
Ю.В. Гавриленко, д.м.н., професор кафедри дитячої оториноларингології, аудіології та фоніатрії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ)
Застосування Бетадину для лікування зовнішніх отитів різної етіології
З огляду на дані порівняльних досліджень повідон-йоду та клотримазолу при грибковому зовнішньому отиті (отомікоз) слід зазначити, що в отоларингологічній практиці Бетадин давно вже посів провідне місце серед антисептиків, оскільки має широкий спектр активності проти різних груп патогенних та умовно патогенних мікроорганізмів. Саме тому його використання (місцево) на сьогодні є розширеним; Бетадин можна успішно застосовувати в разі гострих і хронічних захворювань зовнішнього вуха та хвороб ЗСП.
У своїй клінічній практиці я широко його використовую за обмеженого та дифузного запалення ЗСП (як інфекційного, так і неінфекційного генезу). В таких пацієнтів використання лише вушних крапель з антибіотиком є недостатнім, тому цілком доречним і ефективним у таких випадках може бути доповнення лікування регулярною обробкою ЗСП сучасним і потужним антисептиком (Бетадин) для зменшення бактеріальної контамінації, а також запалення. Кратність такої місцевої маніпуляції, яка може виконуватися пацієнтом і в домашніх умовах, складає 3-4 р/добу. Тривалість лікування таких хворих – 5-7 діб (або може бути продовженою до повного регресу клінічних симптомів). Окрім того, локальне застосування Бетадину разом із топічними антибактеріальними краплями значно швидше зменшує запальну реакцію в осередку інфекції та прискорює процес одужання.
Підготувала Марія Ареф’єва
Медична газета «Здоров’я України 21 сторіччя» № 16 (577), 2024 р



