29 жовтня, 2024
Засідання Європейського клубу панкреатологів: зустріч, позначена зірками

 Пристрасна, горда, яскрава Іспанія 26-29 червня зустрічала панкреатологів з усього світу, які обрали цю прекрасну країну місцем проведення щорічного зібрання Європейського клубу панкреатологів (EPC). Учасники ЕРС‑2024 зібралися в центрі християнського паломництва – місті Сантьяго-де-Компостела, третій за значенням святині католицизму, куди щорічно стікається майже мільйон пілігримів. У Сантьяго-де-Компостела, або «місці, позначеному зіркою», як стверджує його дослівна назва на латині, зійшлися «зірки» панкреатології, котрі вже давно сяють на небосхилі медицини, та «зірочки», що тільки розпочали своє сходження. Лікарі з Європи, Азії, Північної та Південної Америки, Австралії працювали, обмінювалися практичним досвідом, навчалися в сучасному конференц-холі Auditorio de Galicia, у вільний час відвідуючи «зіркову» пам’ятку архітектури – старовинний катедральний собор Святого Якова, де зберігаються мощі цього небесного покровителя Іспанії.
Пристрасна, горда, яскрава Іспанія 26-29 червня зустрічала панкреатологів з усього світу, які обрали цю прекрасну країну місцем проведення щорічного зібрання Європейського клубу панкреатологів (EPC). Учасники ЕРС‑2024 зібралися в центрі християнського паломництва – місті Сантьяго-де-Компостела, третій за значенням святині католицизму, куди щорічно стікається майже мільйон пілігримів. У Сантьяго-де-Компостела, або «місці, позначеному зіркою», як стверджує його дослівна назва на латині, зійшлися «зірки» панкреатології, котрі вже давно сяють на небосхилі медицини, та «зірочки», що тільки розпочали своє сходження. Лікарі з Європи, Азії, Північної та Південної Америки, Австралії працювали, обмінювалися практичним досвідом, навчалися в сучасному конференц-холі Auditorio de Galicia, у вільний час відвідуючи «зіркову» пам’ятку архітектури – старовинний катедральний собор Святого Якова, де зберігаються мощі цього небесного покровителя Іспанії.
Щорічне традиційне засідання ЕРС відкрили передконгресні заходи, проведені для поширення можливостей нетворкінгу, співпраці та неформального спілкування. Саме в межах таких передконгресних зустрічей відбувся симпозіум молодих панкреатологів «Наступна генерація», в якому взяла участь Інеса Гуйванюк (Київ, Україна). Вона виступила з усною доповіддю «Молекулярне тестування завжди необхідно для персоніфікованої терапії протокової аденокарциноми підшлункової залози».

Симпозіум молодих панкреатологів: дебати щодо неоад’ювантної терапії ПАПЗ. Зліва направо: модератори G. Marchegiani (Італія), H. Sternby (Швеція), А. Carrato (Іспанія), учасники дебатів K. Görgülü (Німеччина) й Інеса Гуйванюк (Україна)
І. Гуйванюк зазначила, що протокова аденокарцинома підшлункової залози (ПАПЗ) є резектабельною лише у 20% пацієнтів, які згодом потребуватимуть призначення системної терапії, як інші 80% хворих із нерезектабельними пухлинами. Найпоширенішими режимами хіміотерапії ПАПЗ є схема folfirinox (фолінат кальцію (лейковорин), 5-фторурацил (5-ФУ), іринотекан, оксаліплатин), комбінація гемцитабіну з NAB-паклітакселом, режим nalirifox (ліпосомальний іринотекан, 5-ФУ, лейковорин, оксаліплатин), як підтримувальна терапія – схема folfiri (лейковорин, 5-ФУ, іринотекан), 5-ФУ, капецитабін. Незважаючи на застосування нових режимів хіміотерапії, ПАПЗ залишається відносно резистентною до всіх зазначених схем.
Ефективним способом подолання резистентності пухлини може бути персоналізація терапії, що ґрунтується на результатах молекулярного тестування. Міжнародна настанова Національної мережі багатопрофільних онкологічних закладів США (NCCN) підтримує доцільність генетичного тестування та рекомендує виконувати його в кожному підтвердженому випадку раку підшлункової залози (ПЗ). Пухлинне/соматичне молекулярне профілювання є доцільним як у разі процесу, що локально прогресує, так і за наявності метастазів, для виявлення кандидатів на протипухлинне лікування, а також із метою ідентифікації незвичайних мутацій, які трапляються у 25% випадків. Генетичне консультування передбачене для пацієнтів з обтяженим анамнезом, а також для осіб із групи високого ризику розвитку ПАПЗ. Серед двох відомих молекулярних підтипів ПАПЗ 90% усіх пухлин мають KRAS-мутацію, причому найнегативніший прогноз асоційований із підтипом KRAS-G12R. Для лікування цього різновиду мутації використовують геть інші хіміопрепарати: адаграсиб, соторасиб. Виявлення дикої мутації KRAS і мутації BRAF V600E є підґрунтям для призначення ентректинібу, селперкатинібу, дабрафенібу, дерукстекану; носії мутації BRCA1/2 відповідають на інші режими хіміотерапії, зокрема платиновмісні. Застосування такої персоніфікованої терапії, заснованої на результатах молекулярного тестування, дає змогу покращити виживаність у середньому на 2,58 року.
Офіційне відкриття конгресу відбулося наступного дня. Президент ЕРС‑2024, видатний панкреатолог, професор J. Enrique Domínguez-Muñoz запросив усіх присутніх узяти участь у 56-му засіданні ЕРС і презентував дивовижну наукову програму, насичену паралельними сесіями, спеціальними лекціями, дебатами, майстер-класами, стендовими доповідями, виставкою виробників медичного обладнання та фармацевтичних компаній.
 Церемонія офіційного відкриття: президент ЕРС‑2024, професор J. Enrique Domínguez-Muñoz (Іспанія) та професор G. Capurso (Італія) вітають учасників конгресу
Церемонія офіційного відкриття: президент ЕРС‑2024, професор J. Enrique Domínguez-Muñoz (Іспанія) та професор G. Capurso (Італія) вітають учасників конгресу
Слід відзначити, що саме за підтримки професора J. Enrique Domínguez-Muñoz члени Українського клубу панкреатологів, які представили результати своїх досліджень у вигляді постерних доповідей, анотацій, отримали travel scholarships: цьогоріч у роботі ЕРС узяли участь 12 лікарів з України. Вони планують представити докладні наукові звіти щодо новин із лікування гострого (ГП) та хронічного панкреатиту (ХП), екзокринної недостатності ПЗ (ЕНПЗ) і пухлин ПЗ, які будуть опубліковані в спеціалізованому вітчизняному журналі «Вісник Клубу панкреатологів» (№ 4, 2024). Крім того, завдяки спільним зусиллям президентів ЕРС‑2024 та Українського клубу панкреатологів – професора J. Enrique Domínguez-Muñoz і професорки Наталії Борисівни Губергріц – вітчизняні спеціалісти мали можливість стажуватися в University Clinical Hospital, провідній клініці Іспанії. Українські лікарі отримали безцінний і незабутній досвід, спілкуючись із провідними інвазивними хірургами, ендоскопістами в стінах високотехнологічних гібридних і малоінвазивних операційних, відділеннях гастроентерології, колопроктології та хіміотерапії.
Зазвичай після завершення офіційної церемонії відкриття робота конференції розпочинається з пленарного засідання, на якому лунає найбільш актуальна та злободенна доповідь. Цього року перша сесія, що задала тон усьому конгресу, була присвячена ХП, а почесне право представити першу доповідь «Нові терапевтичні стратегії ХП: чи є світло в кінці тунелю?» надано професору József Maléth (Угорщина). Обравши класичну схему побудови презентації, доповідач нагадав сучасну дефініцію ХП: це прогресивна запальна хвороба, яка супроводжується мальабсорбцією, постпанкреатичним цукровим діабетом (ЦД), виснажливим болем і значним зниженням якості життя, а також наголосив на відсутності препаратів, схвалених регуляторними органами для лікування ХП.
Пошук найдоцільніших стратегій ефективної фармакотерапії ґрунтується на патофізіології ХП. Однією з можливих патогенетичних ланок ХП є відновлення внутрішньоклітинної кальцієвої сигналізації ацинарних клітин, порушення котрої призводить до надмірного накопичення Са2+ у клітинах ПЗ. Перевантаження Са2+ зумовлює гіперполяризацію мітохондріальних мембран, передчасну активацію ферментів ПЗ, посилення синтезу прозапальних медіаторів. Зазначені процеси призводять до наростання лейкоцитарної інфільтрації, активації процесів апоптозу, автолізу та некрозу залози. Провідну роль у депозалежному току Са2+ відводять білкам Orai1, які полегшують надходження іонів у клітину. Надмірна активація Orai1 займає центральне місце в патогенезі ГП та ХП, спричиняючи активацію зірчастих клітин, пошкодження ацинарних клітин, порушення секреції рідини в просвіт протоків. В експериментальних моделях ХП доведено, що інгібування Orai1 сприяє зменшенню тяжкості ХП, покращує функцію ацинарних і протокових клітин, інгібує активацію панкреатичних зірчастих клітин.
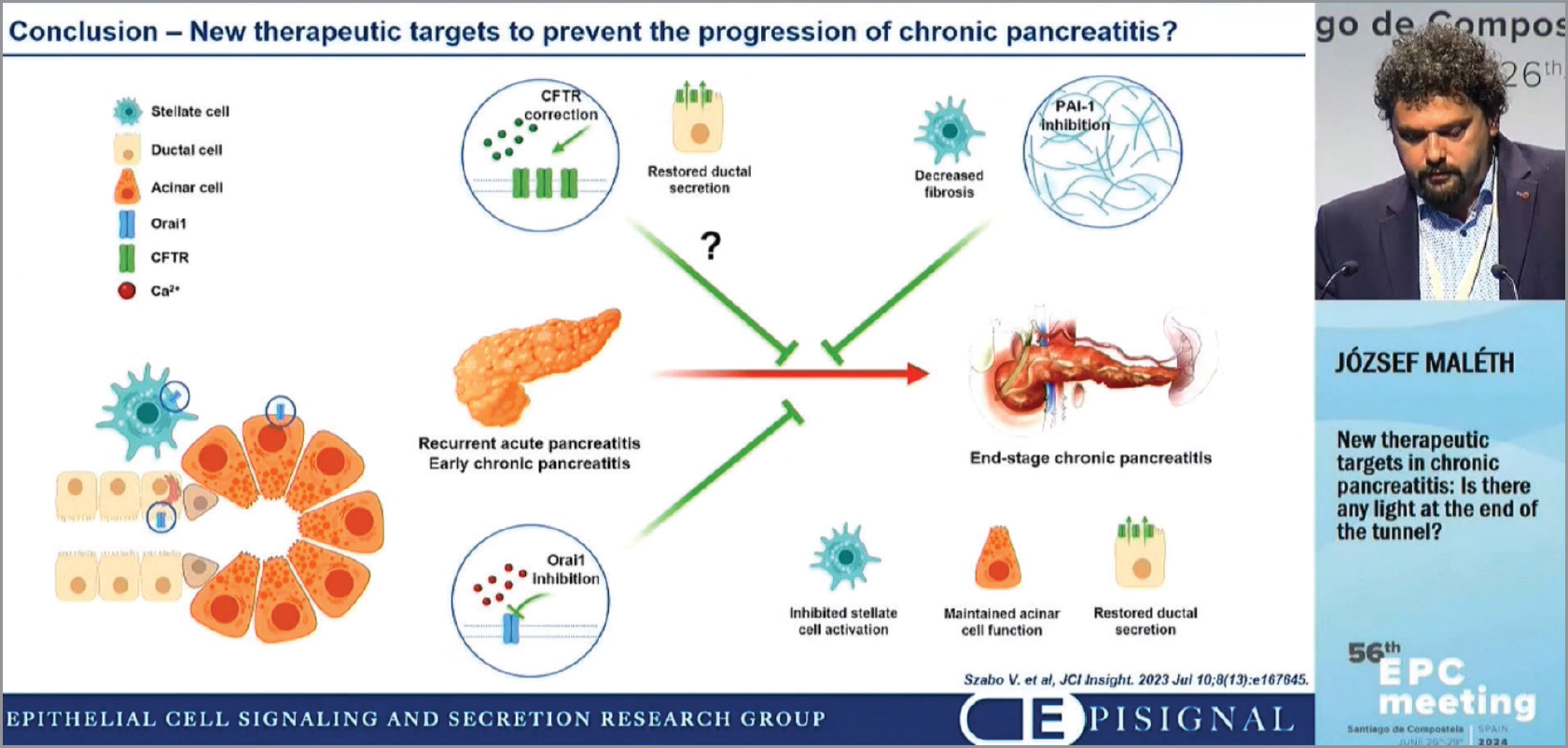
Виступає J. Maléth (Угорщина): майбутні ключові терапевтичні стратегії в лікуванні ХП – інгібування Orai1, корекція експресії CFTR, пригнічення РАІ‑1
Іншим можливим шляхом лікування ХП як хронічного запального захворювання є вплив на інгібітор активації плазміногена‑1 (РАІ‑1). Окрім участі в процесах коагуляції, РАІ‑1 спричиняє деградацію екстрацелюлярного матриксу та ремоделювання тканин, яке спостерігається при хронічних запальних захворюваннях. Сучасні дослідження довели, що рівень експресії РАІ‑1 в активованих зірчастих клітинах ПЗ у разі ХП значно зростає. Обговорюється роль надмірної активації РАІ‑1 у виникненні тромбоемболічних ускладнень у разі ХП, особливо алкогольної етіології. Припускається, що інгібування РАІ‑1 сприятиме зниженню активності запалення та фіброзування при ХП.
Третім майбутнім напрямом у лікуванні ХП є вплив на хлорні CFTR-канали, адже зменшення експресії CFTR зумовлює тяжке ураження ПЗ. Доведено, що перебіг ХП супроводжується зниженням експресії CFTR, а це призводить до зниження вмісту бікарбонатів у секреті ПЗ, його згущення, вповільнення току секрету й обструкції протоків ПЗ. Корекція експресії CFTR сприятиме відновленню дуктальної секреції та зменшенню тяжкості ХП.
Учасники ЕРС‑2024 продовжили обговорення особливостей діагностики та лікування ХП під час постерної сесії «ХП, екзокринна панкреатична недостатність і муковісцидоз», модератором якої була президентка Українського клубу панкреатологів, професорка Н.Б. Губергріц. Клініцистів зацікавила доповідь «Оптимальне дозування замісної ферментної терапії при різноманітних захворюваннях ПЗ: результати аналізу Європейського реєстру з екзокринної недостатності ПЗ». Зазначена робота була підготовлена великою групою науковців із декількох європейських країн (Іспанія, Угорщина, Франція, Італія, Велика Британія), котру очолював президент ЕРС, професор J. Enrique Domínguez-Muñoz. Експерти проаналізували дози ферментних препаратів у хворих, які досягли терапевтичної мети на тлі замісної ферментної терапії – ЗФТ (n=662; середній вік – 61,1±14,0 року, 63,6% – чоловіки), котру призначали для корекції ЕНПЗ внаслідок ХП (n=316), панкреатодуоденектомії (n=117), раку ПЗ (n=99), ГП (n=73) та інших причин (n=57). Оптимальним вважали таке дозування ферментних препаратів, що дає змогу досягти терапевтичних цілей в усуненні/полегшенні симптомів і нормалізації трофологічного статусу. З огляду на отримані результати дослідники навели дози, які виявилися оптимальними для корекції ЕНПЗ залежно від провідної патології (табл.).
|
Таблиця. Оптимальні дози ЗФТ залежно від домінувальної патології ПЗ |
||
|
Причина ЕНПЗ |
Оптимальне дозування ферментних препаратів (Ph.U.) з основними прийомами їжі |
Оптимальне добове дозування ферментних препаратів (Ph.U.) |
|
Рак ПЗ |
70 000 (50 000-100 000) |
210 000 (150 000-325 000) |
|
Панкреатодуоденектомія |
75 000 (50 000-100 000) |
225 000 (175 000-350 000) |
|
ХП |
50 000 (40 000-70 000) |
150 000 (115 000-210 000) |
|
ГП |
25 000 (25 000-50 000) |
75 000 (75 000-200 000) |
Для корекції ЕНПЗ, яка виникла на тлі панкреатодуоденектомії / раку ПЗ, слід застосовувати значно вищі дози ферментних препаратів для досягнення терапевтичної мети порівняно з хворими на ХП, ГП (р<0,001). Хворі на рак ПЗ (78,8%) та пацієнти, які перенесли панкреатодуоденектомію (75,2%), вірогідно частіше потребували призначення інгібіторів протонної помпи, ніж особи з ХП (40,2%), ГП (43,8%; р<0,001), для відновлення нутритивного статусу та нівелювання низки клінічних ознак. Провідні панкреатологи підкреслили, що оптимальні дози ЗФТ і доцільність додаткового призначення інгібіторів протонної помпи відрізняються залежно від причини, яка спровокували виникнення ЕНПЗ.
Найважливішою подією другого дня ЕРС‑2024 стало ухвалення «Європейських міждисциплінарних рекомендацій із діагностики та лікування ЕНПЗ: настанови UEG, EPC, EDS, ESPEN, ESPGHAN, ESDO й ESPCG». Зазначені рекомендації очікують на представлення на гастротижні Об’єднаної європейської гастроентерології (UEG) 12-15 жовтня цього року, після чого вони будуть опубліковані в журналі UEG (заплановано на кінець 2024 р.) та доступні для широкої громадськості.
Логічно продовжив тему ЕНПЗ сателітний симпозіум, проведений під егідою компанії Abbott, на якому виступила професорка Djuna Cahen (Нідерланди) з доповіддю «Екзокринна функція ПЗ у хворих на ЦД». Згідно із сучасними статистичними даними поширеність ЦД у загальній популяції становить 10%, а частка ЦД типу 3с, спровокованого захворюванням екзокринної частини ПЗ, становить 1,5% від усіх хворих на ЦД. Результати нещодавно опублікованих метааналізів свідчать, що поширеність ЕНПЗ у разі ЦД типу 3с коливається в межах 11-21%, тоді як поширеність ЕНПЗ у загальній популяції, за даними американських експертів, не перевищує 1,0%. Водночас ознаки ЕНПЗ виявляють у 39 та 28% хворих на ЦД 1 й 2 типів відповідно. Низькі рівні фекальної еластази‑1 (ФЕ‑1) частіше виявляють у хворих на ЦД 1 типу, ніж у пацієнтів із ЦД 2 типу (відношення шансів, ВШ 4,1; 95% довірчий інтервал, ДІ 1,12-14,7; р=0,03). Чинниками ризику ЕНПЗ на тлі ЦД визнані значна тривалість ЦД (р=0,009), географічний ареал проживання (Азія), ін’єкційне введення інсуліну.
Патогенез ЕНПЗ багатофакторний: нині приділяють чимало уваги накопиченню ектопічної жирової тканини в тканині ПЗ (стеатоз ПЗ), інфільтрації ПЗ імунними клітинами й антитілами, фіброзу й атрофії ПЗ. Особливістю перебігу ЕНПЗ у хворих на ЦД 2 типу є стерта клінічна картина чи повністю безсимптомний перебіг: зниження ФЕ‑1 рідко супроводжується зміною нутритивного статусу, появою гастроінтестинальних симптомів, зміною консистенції калу. Отже, ані визначення ФЕ‑1, ані дослідження екскреції жиру з калом не здатні прогнозувати наявність ЕНПЗ у хворих на ЦД. Під час обстеження хворих на ЦД доцільно виключити інші причини розвитку діареї: прийом метформіну, агоністів глюкагоноподібного пептиду‑1 (ліраглутид, семаглутид), поганий контроль глікемії, автономну нейропатію, целіакію, застосування штучних підсолоджувачів (сорбітол), мальабсорбцію жовчних кислот, синдром надлишкового бактеріального росту.
Обстежувати хворих на ЦД 1 та 2 типів щодо ЕНПЗ доцільно за наявності клінічних симптомів; при цьому потрібно пам’ятати, що діагностична значущість ФЕ‑1 у цій популяції значно менша. Саме тому навіть у разі ХП не слід покладатися лише на рівень ФЕ‑1, треба враховувати наявність симптомів, лабораторних ознак мальабсорбції, мальдигестії, використовуючи нутритивні маркери для додаткової діагностики. За відсутності інших можливих причин ЕНПЗ варто призначити пробну/діагностичну ЗФТ. Проведення ЗФТ не сприяє покращенню глікемічного контролю, не забезпечує зниження рівня глікозильованого гемоглобіну / рівня глікемії через 2 год після їди, але вірогідно нівелює ознаки подразнення шлунково-кишкового тракту (ШКТ). ЗФТ допомагає захистити хворих на ЦД від довготривалих ускладнень ЕНПЗ: остеопорозу й остеопоротичних переломів кісток. Доведено, що наявність ЕНПЗ підвищує ризик розвитку серцево-судинних ускладнень у хворих на ХП (ВШ 4,96; 95% ДІ 1,68-15,65), у разі поєднання ЕНПЗ із ЦД цей ризик зростає до 6,54 (95% ДІ 2,71-15,77). Діагностування ЕНПЗ у хворих на ЦД є підґрунтям для проведення одноразового скринінгу ПАПЗ: 86% пацієнтів із ПАПЗ мають порушення рівня глікемії натще / підтверджений ЦД; з іншого боку, ймовірність розвитку ПАПЗ в осіб з ЕНПЗ є вдвічі вищою.
Враховуючи наявність дисмоторних порушень ШКТ (уповільнення спорожнення шлунка, діабетичний гастропарез, порушення моторики тонкої кишки), хворим на ЦД слід рекомендувати приймати ферментні препарати не разом з їжею, а трішки пізніше. Це твердження не має точних доказів, тому воно залишається відкритим і потребує детального дослідження.
Сателітний симпозіум компанії Nordmark «Нутритивні та метаболічні виклики при захворюваннях ПЗ» розкрив сучасні погляди на жирову хворобу ПЗ (ЖХПЗ). Яскраву доповідь «Відкриваючи ЖХПЗ: діагностика, клінічне значення та терапевтичні обмеження» представив професор Miroslav Vujasinovic (Швеція). Він зазначив, що протягом останніх декількох років відбувся значний прорив у вивченні неалкогольної жирової хвороби печінки, що сприяло публікації оновленої практичної настанови Європейської асоціації з вивчення печінки (EASL, 2024), модифікації визначення самого поняття та запровадженню терміна «метаболічно асоційована стеатотична хвороба печінки» (МАСХП), змінам підходів до лікування цієї патології. На жаль, подібних змін щодо ЖХПЗ поки що не сталося: ця патологія досі не внесена до Міжнародної класифікації хвороб і не має коду ICD. Науковці та клініцисти продовжують застосовувати різні терміни, описуючи накопичення жиру в паренхімі ПЗ: ліпоматоз, стеатоз, ЖХПЗ, ліпоматозна псевдогіпертрофія, жирове заміщення, жирова інфільтрація, неалкогольна жирова хвороба ПЗ (НАЖХПЗ), неалкогольний жировий стеатопанкреатит. Незважаючи на гетерогенність наведених визначень, більшість із них підкреслює тісний зв’язок змін, що відбуваються в ПЗ, із розвитком і прогресуванням МАСХП.
Епідеміологія стеатозу ПЗ точно не визначена; згідно з даними різних досліджень поширеність ЖХПЗ варіює в межах 11-35%. Зазначені епідеміологічні випробування були проведені з використанням різних візуалізаційних досліджень (трансабдомінальне ультразвукове дослідження (УЗД), ендоскопічне УЗД, магнітно-резонансна томографія (МРТ) з технологією візуалізації «жир – вода», протонно магнітно-резонансна спектроскопія), що пояснює отримання значних розбіжностей у поширеності ЖХПЗ. Слід мати на увазі, що деякі візуалізаційні дослідження, котрі використовуються для оцінювання стану ПЗ, не завжди є оптимальними: результати трансабдомінального УЗД значною мірою залежать від досвіду оператора, загального габітусу пацієнта, змін ехогенності ПЗ внаслідок фіброзу її паренхіми. Комп’ютерна томографія дає змогу чітко виміряти кількість жиру в ПЗ, але її проведення супроводжується значним променевим навантаженням; ендоскопічне УЗД надає найточніші дані, але порівняно з іншими дослідженнями є відносно інвазійним і менш доступним, його результати також залежать від досвідченості оператора. Найбільша діагностична здатність щодо визначення вісцерального жиру, в тому числі стеатозу ПЗ, притаманна МРТ з оцінюванням протонної щільності жирової фракції.
Незважаючи на те що точні межі між нормальним і патологічним умістом жиру в печінці не до кінця вивчені, в практичній діяльності використовують порогове значення 5,56%. Порогове значення для діагностики ЖХПЗ трішки вище: про стеатоз ПЗ говорять за наявності 6,2% жиру в її паренхімі. На відміну від МАСХП розроблення гістологічної класифікації жирового перетворення ПЗ ускладнене анатомічними особливостями будови залози.
У багатьох роботах описано тісний взаємозв’язок між ЖХПЗ та МАСХП: переважна більшість пацієнтів із МАСХП мають ознаки ЖХПЗ, і навпаки – у хворих на ЖХПЗ діагностують стеатотичні зміни в печінці.
Клінічна значущість ЖХПЗ продовжує обговорюватися: чи стеатотичне ураження ПЗ є простим наслідком порушення метаболічних процесів в організмі та його можна ігнорувати, чи цей стан має особливе клінічне значення? Наявні доказові дані свідчать, що стеатоз ПЗ є першим кроком на етапі розвитку ГП. Запропоновано теорію «двох ударів» розвитку неалкогольної ЖХПЗ, яка подібна до такої при МАСХП; на жаль, якісні докази, що впевнено доводять її правоможність, поки що відсутні.
Друге питання – можливий зв’язок між ЖХПЗ та розвитком ЕНПЗ. Логічно припустити, що стеатоз ПЗ може призвести до виникнення ЕНПЗ. Нещодавно опублікований систематичний огляд, заснований на результатах 5 досліджень, у яких ЕНПЗ діагностували на підставі ФЕ‑1 та 13С-змішаного тригліцеридного дихального тесту (ЗТДТ), свідчить, що ЕНПЗ притаманна 9-56% хворим на НАЖХПЗ. В обстеженій когорті 25% пацієнтів із низьким рівнем ФЕ‑1 мали нормальні значення 13С-ЗТДТ, незмінені показники нутритивного статусу та не мали клінічних ознак ЕНПЗ. Наведені дані демонструють, що ФЕ‑1 не є ідеальним маркером для діагностики ЕНПЗ.
Ретельно вивчається найважливіше питання: чи є зв’язок між стеатозом ПЗ та раком ПЗ? Метааналіз 17 досліджень (n=2956) довів, що в осіб зі стеатозом ПЗ рак ПЗ виникає в 32% випадків (ВШ 1,32; 95% ДІ 0,42-0,46), тоді як імовірність виникнення жирової інфільтрації ПЗ на тлі раку ПЗ у 6 раз вища (ВШ 6,13; 95% ДІ 2,61-14,42) порівняно з пацієнтами без раку ПЗ. На підставі отриманих даних надано рекомендацію щодо доцільності проведення ретельного скринінгу та спостереження за хворими зі стеатозом ПЗ через ризик виникнення раку ПЗ.
Доповідач навів результати дослідження ESPRESSO (Epidemiology Strengthened by histoPathology Reports in Sweden), проведення котрого стало можливим завдяки створенню у Швеції біобанку, в якому зберігаються результати гістологічних досліджень громадян цієї країни починаючи з 1969 р. Такий підхід дає змогу досліджувати та прогнозувати перебіг різноманітних захворювань, у тому числі ЖХПЗ та МАСХП. Згідно з дизайном ESPRESSO результати гістології кожного пацієнта з діагнозом МАСХП порівнювали з результатами п’ятьох представників загальної популяції без МАСХП і аналізували ймовірність розвитку метаболічної патології ПЗ (гострий небіліарний панкреатит, ХП, рак ПЗ), рівень смертності, асоційованої з хворобами ПЗ. Після виключення різноманітних причин неметаболічного ураження ПЗ (молодий вік, автоімунні хвороби ПЗ, запальні хвороби кишечнику, гіперпаратиреоз, зловживання алкоголем, прийом ЗФТ, гострий біліарний панкреатит у комбінації з холецистектомією, оперативне втручання на печінці, жовчних протоках, ПЗ, верхніх відділах ШКТ) було сформовано когорту хворих на МАСХП (n=8563).
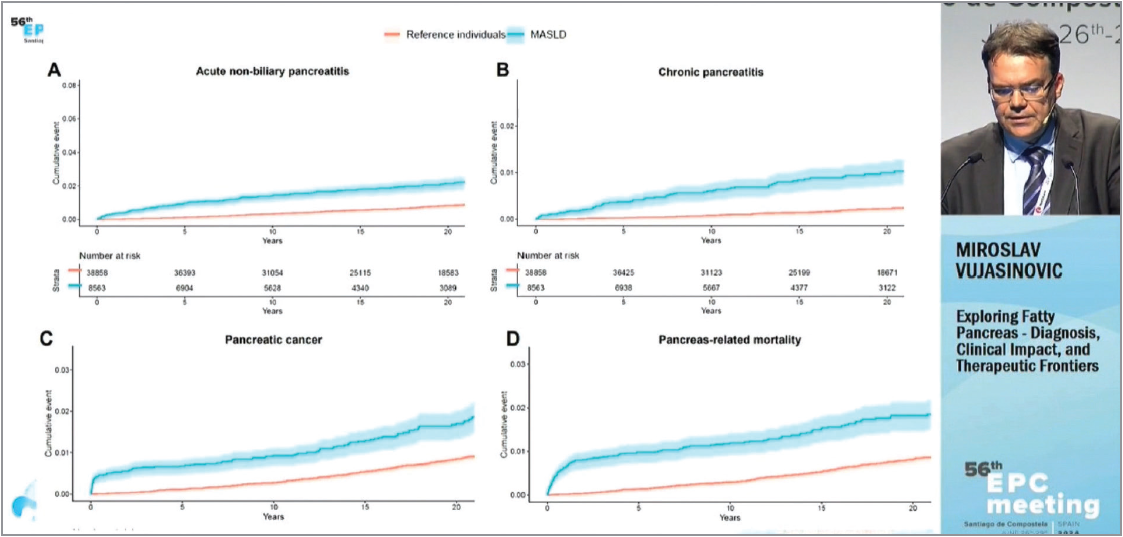
M. Vujasinovic (Швеція) коментує результати дослідження ESPRESSO: хворі на МАЖХП мають високий ризик розвитку гострого небіліарного панкреатиту (А), ХП (В), раку ПЗ (С), смертності від патології ПЗ (D)
Аналіз отриманих даних довів, що пацієнти з МАСХП вірогідно частіше страждають на хвороби ПЗ (гострий небіліарний панкреатит, ХП, рак ПЗ) та мають вищий рівень смертності від них. Отже, ЖХПЗ залишається своєрідним викликом для панкреатологів: необхідно вирішити питання номенклатури та класифікації, визначити епідеміологічні характеристики, встановити оптимальні, чіткі біомаркери й діагностичні критерії, з’ясувати клінічну значущість і ймовірні наслідки, розробити ефективне та безпечне лікування.
У роботі ЕРС‑2024 особливе місце відведено інноваціям у гепатопанкреатобіліарній (ГПБ) хірургії. Сателітний симпозіум «Екстрені новини в ГПБ-хірургії: біодеградувальні стенти» зацікавив не лише хірургів, а й представників консервативніших спеціальностей переважно завдяки яскравій доповіді «Досвід створення панкреатичного анастомозу», яку представив професор Stefano Partelli (Італія). Панкреатодуоденальна резекція (ПДР), або операція Віппла, досі є одним із найважчих утручань в абдомінальній хірургії. Попри те що сучасні спеціалізовані ГПБ-центри мають стандартизовані, відпрацьовані оперативні техніки та підходи до ведення пацієнтів у післяопераційному періоді, проксимальна резекція ПЗ продовжує асоціюватися з високим ризиком виникнення специфічних післяопераційних ускладнень. Ахіллесовою п’ятою ПДР вважають панкреатичну фістулу, яка є найчастішим пострезекційним ускладненням операції Віппла. Одним зі способів запобігання виникненню панкреатичної фістули є зовнішнє стентування, але встановлення такого стента може ускладнитися порушенням його функціонування внаслідок міграції, обструкції, виникнення панкреатичної фістули.
Іншим, дієвішим способом профілактики панкреатичної фістули є внутрішнє стентування із застосуванням інноваційної технології: внутрішніх біодеградувальних панкреатобіліарних стентів Archimedes™, які виробляють із полімерних матеріалів (полімолочна кислота), схвалених Управлінням із контролю якості продуктів харчування та лікарських засобів США (FDA). Стенти Archimedes™ самостійно розпадаються шляхом гідролізу через 12 діб (стенти, що швидко деградують), 20 діб (стенти, що повільно деградують) або 11 тиж (стенти, що тривало деградують). На відміну від звичайних стентів Archimedes™ мають спіралеподібний дизайн, який, з одного боку, покращує відтік жовчі, з іншого – полегшує імплантацію. Проксимальний і дистальний відділи стентів Archimedes™ мають спеціальні ділянки для фіксації, що дає змогу мінімізувати ризик міграції стента. Саме завдяки надійній фіксації, покращенню стабільності стента, поліпшенню відтоку жовчі ймовірність виникнення панкреатичної фістули зводиться до мінімуму, покращується прогноз. Нині триває клінічне дослідження, в якому планується проаналізувати вплив імплантації біодеградувальних стентів Archimedes™ на ймовірність виникнення панкреатичних фістул, їх тяжкість, тривалість стаціонарного лікування та функціонального відновлення, співвідношення вартість/ефективність порівняно з відсутністю їх застосування.
Професор Fabio Ausania (Іспанія) висвітлив сучасні можливості розв’язання проблем при утворенні гепатобіліарного з’єднання в доповіді «Біліарні анастомози». Він підкреслив, що формування біліарного анастомозу вважається найважчим оперативним утручанням через різні чинники, але здебільшого внаслідок невеликого розміру жовчної протоки (≤5 мм). Накладання біліарного анастомозу часто (>10% випадків) супроводжується розвитком ранніх і пізніх ускладнень, що негативно відбивається на тривалості та вартості лікування. Середній час формування біліарного анастомозу за допомогою стентів Archimedes™ становить ≈13 хв, тоді як утворення цього типу анастомозу під час звичайного роботизованого втручання перевищує 27 хв.
Застосування біодеградувальних панкреатобіліарних стентів Archimedes™ значно спрощує процес накладання анастомозу порівняно зі звичайними стентами, дає змогу скоротити час хірургічного втручання; ймовірність виникнення неспроможності утвореного анастомозу при застосуванні Archimedes™ мінімальна.
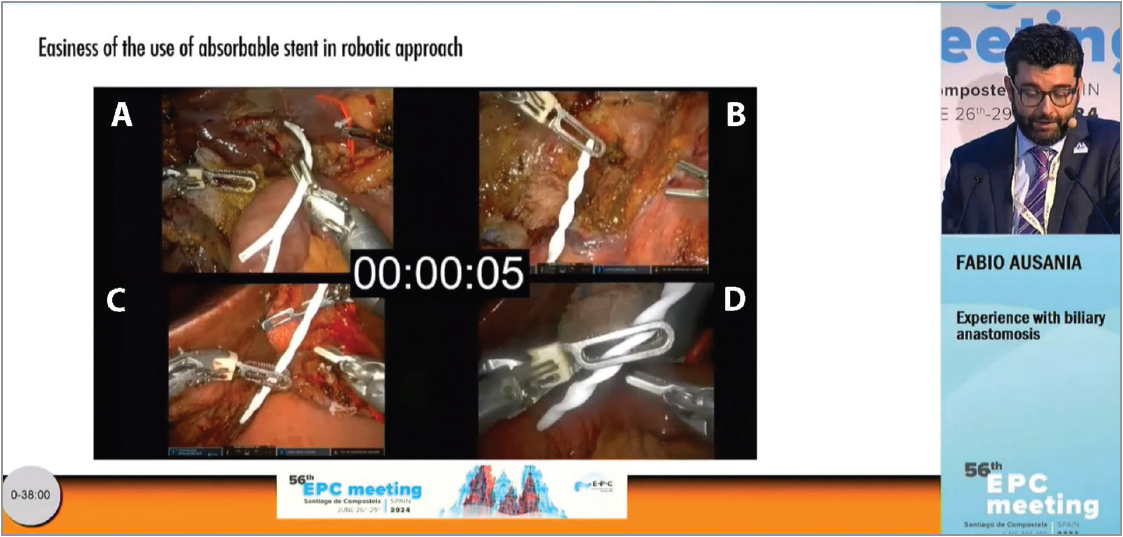
F. Ausania (Іспанія) підкреслює простоту встановлення біодеградувального стента під час роботизованої операції. Роздвоєний кінець стента для оптимальної фіксації (А), швидке введення стента в протоку (В, С), спіралеподібний дизайн (D)
Модеруючи інший сателітний симпозіум «ГПБ-хірург і кровотеча: подолання викликів у тривалих відносинах», F. Ausania представив сучасну розробку для зупинки складних кровотеч: інноваційний гемостатичний ущільнювальний пластир Ethizia. Він являє собою полімерний свинячий желатиновий пластир розміром 10×5 см, тривалість реабсорбції якого становить 4-6 тиж. Виробництво пластирів Ethizia засновано на застосуванні технології синтетичного полімеру, першої гемостатичної матриці, яка є однаково ефективною з обох боків. Ця особливість вигідно відрізняє Ethizia від стандартних патчів, даючи змогу застосовувати для зупинки проривної кровотечі обидва боки пластиру. Друга особливість – Ethizia може бути розділений на декілька шматків, різних за розміром, кожен з яких зберігає здатність зупиняти кровотечу. Ethizia зареєстрований як додатковий засіб зупинки непульсувальної (неартеріальної) кровотечі легкого-помірного ступеня тяжкості. Завдяки структурним особливостям пластир може бути легко введений через троакар під час ендоскопічних утручань. На відміну від інших гемостатичних патчів пластир накладається сухим за допомогою хірургічних рукавичок/троакара, час компресії після прикладання становить лише 30 с. Пластир Ethizia застосовується при ретроперитонеальній кровотечі, порушенні цілісності паренхіми ПЗ/печінки, лімфаденектомії, ретроперитонеально. Представивши такі багатонадійні результати, доповідач побажав усім ГПБ-хірургам мати змогу отримати свій досвід застосування пластирів Ethizia.
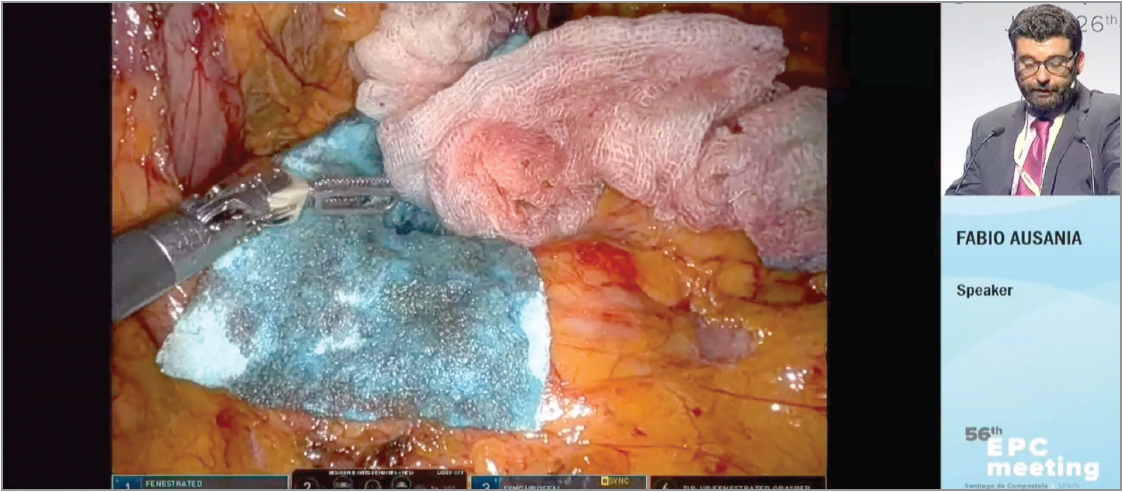
F. Ausania ділиться досвідом зупинки кровотечі під час лапароскопічної ГПБ-операції за допомогою пластиру Ethizia (блакитного кольору)
Учасники ЕРС‑2024 обговорювали різні питання. Тема «Підвищення прихильності до лікування при хронічних захворюваннях» стала центральною в доповіді професора Enrique De-Madaria (Іспанія), котрий почав свою презентацію з вислову американського хірурга С. Koop: «Ліки не працюють у пацієнтів, які їх не приймають». Прихильність до лікування являє собою значну проблему для лікарів-практиків. Нині >50% осіб у світі приймають ≥1 препарат щодня. Призначаючи медикаменти, лікарі очікують, що пацієнти прийматимуть їх згідно з рекомендаціями, але внаслідок багатьох чинників режим прийому препарату може бути змінений. Відповідно до статистичних даних 31% пацієнтів ніколи не приймають уперше призначені медикаменти, 50% хворих узагалі не застосовують призначені ліки, 33% осіб припиняють прийом препаратів раніше, ніж рекомендовано лікарем. Рандомізовані контрольовані дослідження є своєрідним взірцем ефективності ліків завдяки ретельному контролю за поведінкою пацієнтів і дбайливим нагадуванням про необхідність прийому наступної дози препарату. У реальному житті, коли пацієнти позбавлені контролю з боку медичних працівників, ефективність препаратів є значно нижчою. В Європі поганий комплаєнс призводить щорічно до 200 000 передчасних летальних випадків і додаткових витрат, яких можна уникнути, на суму 125 млрд доларів; у США ці показники становлять 125 млрд смертей і 100-300 млрд доларів. Натомість добрий комплаєнс захищає від розвитку серйозних захворювань: постійний прийом статинів і гіпотензивних ліків істотно знижує ймовірність виникнення серцево-судинної патології (ВШ 0,85 та 0,81 відповідно), смертності від усіх причин (статини – ВШ 0,55, гіпотензивні ліки – ВШ 0,71). Лише 54% хворих на ЦД мають достатню прихильність до прийому пероральних цукрознижувальних препаратів, яка асоціюється з добрим контролем глікемії. Подібна ситуація спостерігається в гастроентерології: 20% пацієнтів не приймають ферментні препарати після автотрансплантації острівцевих клітин ПЗ, лише 29% дітей, хворих на муковісцидоз, мають добру прихильність до ЗФТ.
Сьогодні у світі застосовують новий підхід до оцінювання комплаєнсу, відомий під абревіатурою COM-B (Capability, Motivation, Opportunity, Behavior). До категорії Сapability відносять фізичну (рухові можливості, ковтання) та психологічну (розуміння, забудькуватість, планування) спроможність приймати ліки. Категорію Motivation становлять аналітична (погляди на хворобу, лікування) й автоматична (емоції, звички) мотивація. Зв’язок/спілкування з лікарем, соціальну підтримку, а також фінансову спроможність, доступ до медичних закладів відносять до соціальних і фізичних можливостей (Opportunity). На підставі цих особливостей формується відповідна поведінка пацієнта (Behavior).
Додатковими чинниками, які впливають на комплаєнс, визнані похилий вік пацієнтів, необхідність прийому значної кількості медикаментів, зниження когнітивних здібностей, функціональні порушення (дисфагія). Існують декілька бар’єрів, які ускладнюють покращення прихильності до лікування: пацієнти намагаються приховати від лікаря, що вони не приймають препарати, або демонструють захисні реакції у відповідь на прямі запитання щодо вживання ліків. З іншого боку, деякі лікарі вважають, що покращення мотивації пацієнтів до прийому ліків не є роботою медичних працівників, це зона відповідальності пацієнта. Лікарі схильні недооцінювати поширеність поганого комплаєнсу й іноді намагаються вирішити цю проблему в недружелюбній манері, чому сприяє брак часу на прийомі.
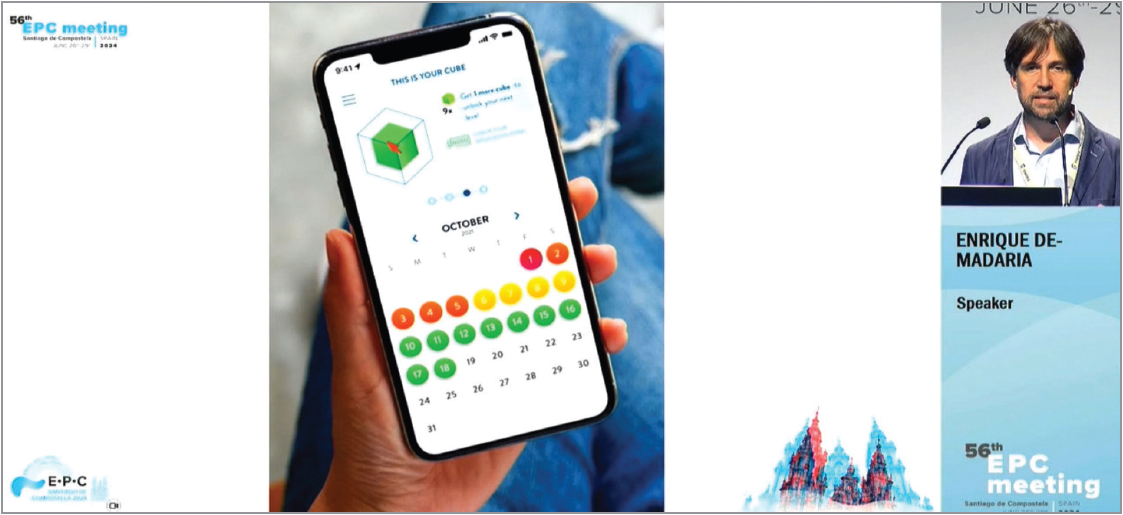 Спосіб покращення комплаєнсу: E. De-Madaria (Іспанія) наводить переваги застосування мобільного застосунку my a:care. Дні, позначені зеленим, – добрий комплаєнс, пацієнт прийняв призначені ліки; дні, позначені червоним, – поганий комплаєнс
Спосіб покращення комплаєнсу: E. De-Madaria (Іспанія) наводить переваги застосування мобільного застосунку my a:care. Дні, позначені зеленим, – добрий комплаєнс, пацієнт прийняв призначені ліки; дні, позначені червоним, – поганий комплаєнс
Розглядаючи способи покращення прихильності до лікування, доповідач підкреслив, що «комплаєнс – це спосіб життя», котрому пацієнтів треба навчати, застосовуючи для цього соціальні мережі, мобільні застосунки, телемоніторинг. Для усунення зазначених бар’єрів компанія Abbott розробила безплатний мобільний застосунок my a:care, який допомагає дотримуватися плану терапії, виробити здорові звички, відстежувати прогрес, надає індивідуальний графік лікування та пропонує віртуальні нагороди, щоб підтримувати мотивацію пацієнта. Після заповнення форми щодо назви, дозування, часу й особливостей прийому препарату на головному екрані застосунку з’являється куб, який відображає щоденний рівень приймання ліків. Зміна кольору демонструє прихильність до лікування: зелений відображає оптимальний рівень мотивації, жовтий свідчить про відкладений прийом ліків, червоний – пропущений. Поради та віртуальні нагороди мотивують пацієнтів продовжувати застосування медикаментів і покращувати досягнуті успіхи. На офіційному сайті https://acarepro.abbott.com, створеному виключено для лікарів, у жовтні цього року планується проведення спеціалізованого конгресу a:care Congress 2024, присвяченого розгляду проблеми «тихої епідемії» низької прихильності до лікування. Також на цьому сайті доступний онлайн-запитальник щодо виявлення ознак ЕНПЗ українською мовою https://acare.abbott.com/uk/pei-questionnaire-ua, який лікарі можуть використовувати в повсякденній практиці для скринінгу хворих із груп високого ризику. Відповівши на всі запитання анкети, пацієнт може завантажити та надіслати своєму лікарю результати опитування для подальшої оцінки.
Крім суто медичних питань, учасники ЕРС‑2024 приділили багато уваги застосуванню штучного інтелекту (ШІ) в сучасній клінічній практиці. Серед декількох доповідей, присвячених цьому питанню, слід виокремити повідомлення Sergio Sabroso-Lasa (Іспанія)«Аналіз біомедичних зображень: дослідження прогресивного раку ПЗ, або Роль ШІ в аналізі медичних зображень», яке пролунало на курсі підвищення кваліфікації «Сила технологій». Аналіз медичних зображень відіграє вагому роль в ієрархії досліджень, тому що саме на даних візуалізаційних тестів ґрунтуються клінічний діагноз і лікування.
Медична візуалізація являє собою сукупність методів і процесів, які використовуються для створення зображень людського тіла чи його частин для клінічних цілей (проведення медичних процедур, спрямованих на діагностику патологічного процесу, формування прогнозу й обрання оптимального лікування). Сучасні види медичної візуалізації – рентгенологічні, ультразвукові, гістологічні – мають специфічні переваги й недоліки. Медична візуалізація є ключовим способом оцінки розвитку та прогресування раку ПЗ, вона критично необхідна для ранньої діагностики ПАПЗ, оцінки можливості хірургічного лікування (резектабельність, межі резекції, локальне й системне метастазування, підтвердження морфологічного діагнозу, визначення стадії хвороби). У низці випадків аналіз медичних зображень ускладнюється наявністю нечітких зон із так званими шумами.
ШІ швидко трансформує галузь охорони здоров’я. Інтерес до ШІ в усьому світі надзвичайно високий і продовжує зростати, як снігова куля, враховуючи наявність доступу до великих наборів цифрових даних. На сьогодні ШІ є найперспективнішою технологією для інтеграції й оптимізації різних методів досліджень: ШІ допомагає позбутися «зашумлених» зон, очищуючи зображення та покращуючи його якість. Окрім цього, велика кількість моделей медичної візуалізації заснована на використанні спеціальної системи ШІ для детального глибокого навчання, відомої як deep learning або конволюційна згорткова нейронна мережа: вона має спеціальну архітектуру штучних нейронних мереж, націлену на ефективне розпізнавання образів.
Провідною характеристикою сучасних візуалізаційних досліджень є застосування оміксних технологій (радіоміки, патоміки, геноміки) для діагностики поширених онкологічних захворювань. Термін «радіоміка» відносять до всіх методів, які використовуються для кількісної оцінки та вилучення за допомогою ШІ з радіологічних зображень характерних ознак будь-якої патології; патоміка визначає патоморфологічні характеристики, виділені за допомогою ШІ з цифрових зображень патоматеріалу. Поєднання радіоміки та патоміки дає змогу покращити прогнозування перебігу хвороби в пацієнтів із раком ПЗ, причому прогностична значущість комбінованого застосування патоміки та радіоміки перевищує відомий маркер СА 19-9 і градацію за шкалою NCCN.
Нещодавно сформований консорціум PANCAIM покликаний створити модель ШІ для отримання проривних знань із метою персоналізації лікування раку ПЗ, кращого розуміння біології ПАПЗ і стратифікації пацієнтів. У межах проєкту PANCAIM будуть розроблені ефективні програми ШІ для регулярного використання, що полегшить прийняття клінічних рішень і вибір оптимальної терапії ПАПЗ, сприятиме покращенню результатів лікування. У майбутньому очікується інтеграція оміксних технологій (геноміки, мікробіоміки, радіоміки, патоміки) з консорціумом PANCAIM. Для цього застосовують дифузійні моделі, що використовуються для генерації даних, подібних до тих, на яких вони навчаються. Дифузійні моделі працюють шляхом «знищення» навчальних даних, потім ШІ вчиться відновлювати дані, змінюючи «зашумлені» ділянки на зображеннях на чисті, без знайдених шумів. Після такого навчання ШІ зможе використовувати дифузійні моделі для генерації даних, просто пропускаючи випадково відібраний шум через навчений процес зашумлення; отримане зображення потім може бути інтегровано в ChatGPT.
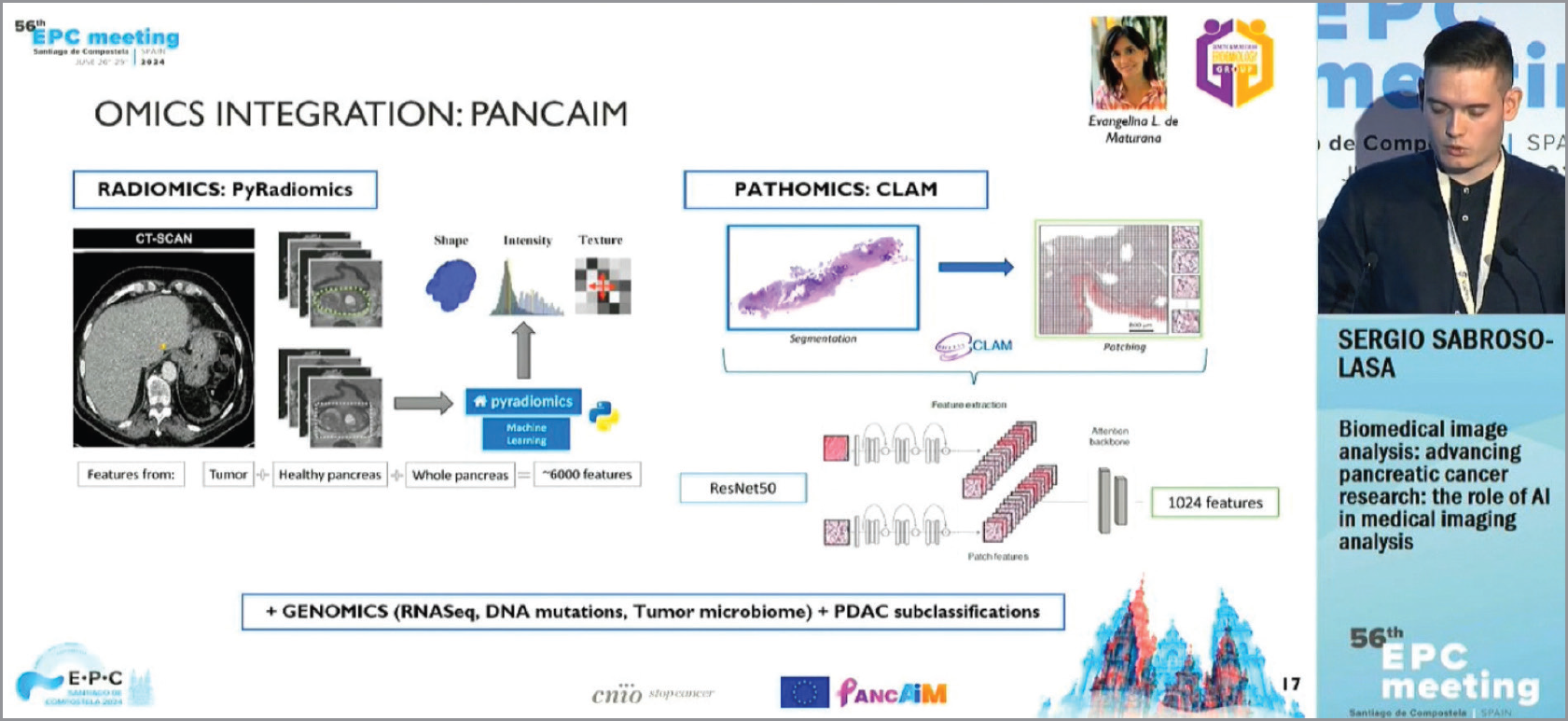
S. Sabroso-Lasa (Іспанія) представляє завдання для ШІ в межах проєкту консорціуму PANCAIM: поєднання оміксних технологій (геноміки, радіоміки, патоміки)
Медична візуалізація відіграє фундаментальну роль у виявленні, класифікації, діагностиці та прогнозуванні відповіді на лікування хворих на ПАПЗ. Завдяки збільшенню обчислювальних потужностей, наявності великих обсягів даних і розробленню нових алгоритмів ШІ може значно допомогти у вирішенні клінічних завдань за допомогою deep learning: призначити правильний аналіз на підставі великої кількості інформації, знайти оптимальну комбінацію ліків для окремого пацієнта, створити прогностичні моделі для виявлення віддалених метастазів.
ЕРС‑2024 завершився, учасники «зіркового» конгресу покинули «зіркове» Сантьяго-де-Компостела з думками про наступну зустріч, яка відбудеться в Дюссельдорфі (Німеччина) 2-5 липня 2025 року.
Медична газета «Здоров’я України 21 сторіччя» № 18 (579), 2024 р



 Можина Т.Л.
Можина Т.Л.
