22 листопада, 2024
Ацетилсаліцилова кислота для профілактики атеросклеротичних серцево-судинних захворювань: яка її роль сьогодні?
Тридцять років тому співтовариство дослідження антитромбоцитарної терапії (Antiplatelet Trialists’ Collaboration) опублікувало огляд 145 рандомізованих досліджень тривалої антитромбоцитарної терапії для запобігання смерті, інфаркту міокарда (ІМ) та інсульту (судинних подій) у різних категорій пацієнтів (BMJ 1994; 308: 81-106). Найширше протестованим антиагрегантним режимом була ацетилсаліцилова кислота (АСК) у дозі 75-325 мг/добу. Дослідники не знайшли жодних доказів того, що вища доза АСК або будь-який інший антиагрегантний режим виявився ефективнішим, ніж низькі дози АСК. Приблизно в той самий час один із ключових дослідників Карло Патроно опублікував оглядову статтю «АСК як антитромбоцитарний препарат», де дійшли такого висновку: «Чинні рекомендації щодо одноразової навантажувальної дози від 200 до 300 мг із подальшою щоденною дозою від 75 до 100 мг базуються на клінічних даних, що ця доза є такою самою ефективною, як і вищі дози, а також безпечнішою за вищі дози». Крім того, експерт додав, що ефективність дешевого препарату, як-от АСК, у запобіганні від ⅕ до ⅓ всіх важливих серцево-судинних подій не має перешкоджати спробам фармацевтичної індустрії розробити ефективніші антитромботичні препарати, оскільки значна частка цих явищ продовжує виникати, незважаючи на наявну наразі терапію (Patrono C. N Engl J Med 1994; 330: 1287-94).
З того часу ми стали свідками низки важливих подій у галузі антитромбоцитарної терапії, включаючи значну кількість досліджень АСК у первинній профілактиці атеросклеротичних серцево-судинних захворювань, появу нових антитромбоцитарних препаратів, зміщення акценту з ефективності на безпеку, що навело на думки про перевагу безаспіринових антиагрегантних схем після черезшкірного коронарного втручання, а також нові метааналізи, де порівнювали монотерапію інгібіторами P2Y 12 з монотерапією АСК для вторинної профілактики коронарних подій. З огляду на це К. Патроно опублікував нову статтю в журналі Європейського товариства кардіологів, де переглянув наявні відомості про механізми дії, фармакокінетику та фармакодинаміку АСК, її клінічну ефективність, безпеку і роль у профілактиці атеротромбозу порівняно з іншими антитромбоцитарними засобами. Пропонуємо ознайомитися з основними тезами огляду відомого експерта в галузі тромбопрофілактики.
Механізми дії та фармакодинаміка
Молекулярний механізм дії низьких доз АСК (від 75 до 100 мг 1 р/добу), який пояснює антитромбоцитарну дію, пов’язаний із незворотною інактивацією ферменту циклооксигенази‑1 (ЦОГ‑1) у цитозолі тромбоцитів. ЦОГ‑1 каталізує першу стадію біосинтезу простаноїдів, а саме послідовне перетворення арахідонової кислоти на проміжні метаболіти PGG2 і PGH2. Блокада активності ЦОГ‑1 позбавляє наступну стадію біосинтезу субстрату PGH2 для його подальшого перетворення на тромбоксан A2 – потужний агоніст тромбоцитів і вазоконстриктор. Тромбоксан A2 і його взаємодія зі специфічним простаноїдним рецептором (TP) на мембрані тромбоцитів є одним із трьох важливих і значною мірою незалежних шляхів активації тромбоцитів. Інші два шляхи включають взаємодію аденозиндифосфату (АДФ) з рецепторами P2Y 12 і тромбіну з рецепторами PAR‑1. Ці шляхи активації тромбоцитів є мішенями для фармакологічної блокади схваленими наразі антиагрегантами. Крім АСК, до них належать інгібітори P2Y 12, які незворотно модифікують (клопідогрель, прасугрель) або зворотно пригнічують (тикагрелор) рецептори P2Y 12, отже, блокують передачу сигналів АДФ. Блокада одного чи іншого шляху активації тромбоцитів забезпечує схожий захист від атеротромбозу, а також приблизно однаковою мірою порушує первинний гемостаз. Якщо заблокувати два шляхи (наприклад, АСК у комбінації з інгібітором P2Y 12), ефект виявляється менш ніж адитивним, адже сигнальним шляхам активації тромбоцитів притаманна надмірність.
З незворотного характеру інактивації ЦОГ‑1 тромбоцитів під дією АСК випливають 2 важливі клінічні наслідки:
- 8-разове зростання активності внаслідок кумулятивної інактивації ферменту при повторному щоденному прийомі АСК;
- селективне інгібування ізоферменту ЦОГ‑1 зі збереженням активності ЦОГ‑2 у низьких дозах.
Перший наслідок відображає той факт, що доза АСК, необхідна для інгібування ЦОГ‑1 тромбоцитів, на 50% зменшується – із 26 мг після одноразового перорального прийому до ≈3 мг за повторного щоденного прийому. Саме тому в разі прийому 1 р/день у низьких дозах АСК повністю блокує активність тромбоцитарної ЦОГ‑1, значною мірою зберігаючи активність ЦОГ‑2 (наприклад, в ендотеліальних клітинах судинної системи та нирок); це відбувається не через різну спорідненість препарату до двох ізоферментів ЦОГ, а через його нетривалий період напіввиведення і швидкий ресинтез ЦОГ‑2 у ядерних клітинах протягом декількох годин. Тромбоцити не мають ядер, не можуть синтезувати білки, тому блокада ЦОГ‑1 під впливом АСК є незворотною (до заміщення новими тромбоцитами). За рахунок цього, а також через блокування ЦОГ‑1 у мегакаріоцитах АСК забезпечує пригнічення продукції тромбоксану A2 на >24 год.
Фармакокінетика
АСК має відносно просту фармакокінетику та не потребує метаболічної активації для початку дії. Біодоступність становить ≈50% у разі перорального прийому; період напіврозпаду – від 15 до 20 хв. Препарат швидко всмоктується в шлунку та верхніх відділах кишечнику без активних транспортерів через його слабкі кислотні властивості, а також зазнає метаболізму під час першого проходження в печінці, що спричиняє часткове деацетилювання АСК до саліцилової кислоти. Портальний кровоток – важливий пресистемний компартмент для антиагрегантної фармакодинаміки АСК: при проходженні системи ворітної вени печінки АСК уже починає діяти як антиагрегант. Тромбоцити в портальній системі зазнають приблизно вдвічі вищої концентрації АСК, ніж у системному кровотоку.
Фармакокінетичні параметри, як-от максимальна концентрація в плазмі крові (Cmax) і час досягнення максимальної концентрації (Tmax), залежать від лікарської форми АСК, а також впливають на швидкість дії. Препаратам АСК, укритим кишковорозчинною оболонкою, потрібно до 4-5 год для досягнення максимального антитромбоцитарного ефекту. Незворотний механізм блокади синтезу тромбоксану А2 та нетривалий період напіврозпаду АСК пояснюють її антиагрегантну дію за принципом «вдарив і втік», а також обмежують будь-які екстратромбоцитарні ефекти, зменшуючи в такий спосіб судинну й шлунково-кишкову токсичність порівняно із традиційними нестероїдними протизапальними препаратами (НПЗП).
Проста фармакокінетика АСК обмежує можливості взаємодії з іншими ліками. Єдина клінічно значуща взаємодія низьких доз АСК – це взаємодія з деякими НПЗП, як-от ібупрофен і напроксен, які за одночасного прийому можуть обмежити незворотне пригнічення тромбоцитів через більшу спорідненість до місця зв’язування (аргінін‑120) у межах каналу ЦОГ‑1, отже, здатні обмежити кардіопротекторну дію АСК.
Відсутність потреби в перетворенні АСК на активний метаболіт і фармакокінетика, на яку не впливають генетичні поліморфізми ізоферментів цитохрому CYP, забезпечують передбачувану антиагрегантну фармакодинаміку, яка мало залежить від індивідуальних особливостей пацієнтів. Однак нижча біодоступність деяких препаратів із кишковорозчинною оболонкою і погане всмоктування в середовищі з високим рівнем рН у тонкій кишці можуть зумовити недостатнє інгібування тромбоцитів, особливо в пацієнтів із більшою масою тіла. Саме тому слід віддавати перевагу простому (не кишковорозчинному) препарату АСК при застосуванні як монотерапії у пацієнтів з індексом маси тіла >35 кг/м2 або масою тіла >120 кг.
Клінічна ефективність
Проти плацебо
Клінічна ефективність АСК як антитромботичного засобу була оцінена в плацебо-контрольованих рандомізованих дослідженнях (РКД) тривалістю від декількох тижнів до 10 років, що стосувалися всього спектра проявів атеросклерозу – від очевидно здорових людей середнього віку з низьким ризиком до пацієнтів, які перенесли гострий ІМ або гострий ішемічний інсульт.
На підставі значної кількості РКД довгострокова (2-3 роки) терапія АСК забезпечує переконливу чисту користь щодо зниження ризику подальшого ІМ, інсульту або судинної смерті серед суб’єктів із високим ризиком судинних ускладнень. Пропорційні ефекти тривалої терапії АСК на судинні події у цих різних клінічних ситуаціях є досить однорідними, коливаючись у діапазоні від 20 до 25% зниження ризику (рис. 1).
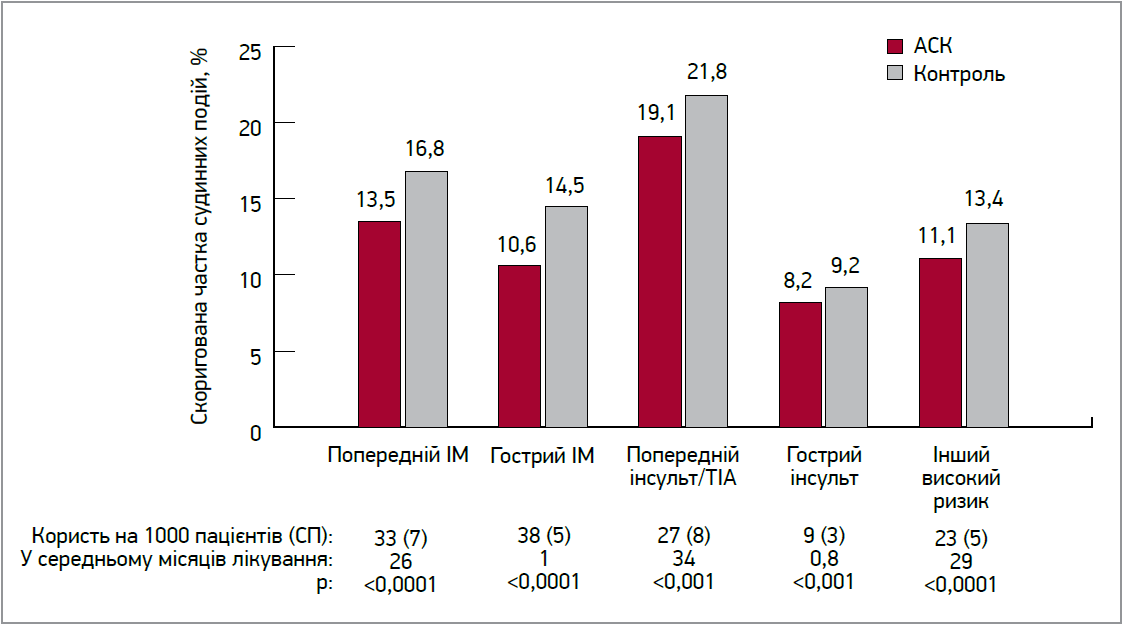 Рис. 1. Вплив АСК на абсолютний ризик судинних подій (нефатальний ІМ, нефатальний інсульт або смерть від судинних причин) у п’яти групах пацієнтів високого ризику
Рис. 1. Вплив АСК на абсолютний ризик судинних подій (нефатальний ІМ, нефатальний інсульт або смерть від судинних причин) у п’яти групах пацієнтів високого ризику
Примітки: цифри базуються на аналізі даних співтовариства дослідження антитромбоцитарної терапії (BMJ 2002; 324: 71-86); ТІА – транзиторна ішемічна атака; СП – стандартна похибка.
Найнижча ефективна добова доза АСК для тривалої антитромбоцитарної профілактики коливається від 50 до 100 мг (без жодних доказів того, що вищі дози є ефективнішими). Немає переконливих доказів того, що необхідна доза для антитромботичного ефекту АСК змінюється в різних клінічних ситуаціях або залежить від маси тіла. Так само немає доказів того, що вплив АСК на основні судинні події залежить від статі, віку, супутньої терапії, а також застосування в первинній або вторинній профілактиці. Очевидна чисельна різниця у відносному зниженні ризику, що спостерігалася в дослідженнях первинної (зазвичай 10-12% зниження) і вторинної (зазвичай 20-25% зниження) профілактики, найімовірніше, пояснюється набагато більшою тривалістю перших (6,9 року) порівняно з останніми (2,5 року), внаслідок чого на результати чинила вплив залежна від часу втрата комплаєнсу пацієнтами.
Порівняно з іншими антиагрегантами
Додаткові докази ефективності та безпеки АСК отримано з низки РКД за участю >80 000 пацієнтів із високим серцево-судинним ризиком, проведених для перевірки переваги нових антитромбоцитарних препаратів, розроблених протягом останніх 30 років. До них належать пероральні інгібітори тромбоцитарних рецепторів АДФ (P2Y 12), інгібітори рецепторів фібриногену, глікопротеїну IIb/IIIa, а також інгібітори рецепторів TXA2 (TP). Жодне із ключових випробувань ІІІ фази чи постмаркетингових досліджень цих агентів не надали однозначних доказів переваги порівняно з низькими дозами АСК; жоден із цих препаратів не був схвалений регуляторними органами із заявою про перевагу.
Однак через значну кількість інгібіторів P2Y 12 на ринку (тиклопідин, клопідогрель, прасугрель, тикагрелор) і прямих РКД проти АСК в 2 останніх метааналізах із різним дизайном знову розглянуто питання переваги. В метааналіз табличних даних Chiarito та співавт. включили 9 РКД із 42 108 пацієнтами, рандомно розподіленими на прийом інгібітора P2Y 12 (тиклопідин, клопідогрель чи тикагрелор) або АСК (Lancet 2020; 395: 1487-95). Пацієнти, які отримували інгібітор P2Y 12, мали пограничне зниження ризику ІМ порівняно з тими, хто отримував АСК (співвідношення шансів 0,81; 95% довірчий інтервал (ДІ) від 0,66 до 0,99). Ризики інсульту, смерті від усіх причин і судинної смерті не відрізнялися між пацієнтами, котрі отримували інгібітор P2Y 12, а також тими, хто отримував АСК. На основі цих результатів автори дійшли такого висновку: потенційна перевага монотерапії інгібітором P2Y 12 над АСК має обмежену клінічну значущість з огляду на високий показник пролікованих пацієнтів для запобігання одному випадку ІМ (NNT=244) та відсутність будь-якого впливу на смертність від усіх причин і судинну смертність.
До метааналізу індивідуальних даних пацієнтів співробітництва PANTHER включили 7 РКД із 24 325 учасниками зі встановленою ішемічною хворобою серця (ІХС), а дослідження тиклопідину були виключені (Gragnano F. et al., J Am Coll Cardiol 2023; 82: 89-105). Первинний результат (комбінація смерті від серцево-судинних захворювань, ІМ та інсульту) спостерігався рідше при монотерапії інгібітором P2Y 12 порівняно з АСК протягом 2 років (відносний ризик (ВР) 0,88; 95% ДІ 0,79-0,97; p=0,012) здебільшого через меншу кількість випадків ІМ (ВР 0,77; 95% ДІ 0,66-0,90; p<0,001) з ідентичними показниками серцево-судинної смертності та смертності від усіх причин. На основі цих результатів автори дійшли висновку, що монотерапія інгібітором P2Y 12 може бути кращою за монотерапію АСК для тривалої вторинної профілактики в пацієнтів зі встановленою ІХС. Проте таку інтерпретацію наявних доказів не поділяють групи авторів останніх настанов Європейського товариства кардіологів (ESC), а також Американської асоціації серця та Американської колегії кардіологів (AHA/ACC) щодо ведення пацієнтів із гострим коронарним синдромом і пацієнтів із хронічною ІХС.
Безпека
Шлунково-кишкову токсичність традиційних НПЗП здебільшого пояснюють пригніченням ЦОГ‑1 і ЦОГ‑2 у слизових оболонках шлунково-кишкового тракту (ШКТ), що знижує захисну фізіологічну функцію простаноїдів (зокрема, PGE 2) у цитопротекції слизової оболонки та відновленні тканин. Низькі дози АСК зберігають активність ЦОГ‑1 і ЦОГ‑2 у слизових оболонках ШКТ завдяки нетривалому періоду напіввиведення та швидкому ресинтезу ізоферментів ЦОГ в ядерних епітеліальних клітинах. Отже, шлунково-кишкові кровотечі, спричинені низькими дозами АСК, значною мірою зумовлені її антитромбоцитарною дією. Через важливу роль активації тромбоцитів у відновленні тканин та загоєнні виразок наявні ураження слизової оболонки загоюються повільніше та легше кровоточать у пацієнтів, які отримують антитромбоцитарну терапію. Це відображається в підвищенні ризику кровотеч із верхніх і нижніх відділів ШКТ, пов’язаних із низькими дозами АСК, а також прийомом інших антитромбоцитарних препаратів.
За даними РКД, відносний ризик серйозної шлунково-кишкової кровотечі в пацієнтів, які отримували низькі дози АСК (порівняно з контрольною групою), становив ≈1,5, тоді як у популяційних спостережних дослідженнях відповідне значення складало ≈2,0. Як показано на рисунку 2, річна частота ускладнень з боку верхніх відділів ШКТ у загальній популяції зростає лінійно залежно від віку, а також експоненційно залежно від тяжкості попередніх розладів ШКТ протягом кожного десятиліття (коливаючись від 0,6 на 1000 до 60 на 1000). Подвоєння цих показників через хронічне використання низьких доз АСК зумовлює абсолютну додану частоту таких ускладнень у діапазоні від 6 на 10 000 (кількість пролікованих для заподіяння одного випадку шкоди, NNH=1667) у молодих людей без обтяженого анамнезу з боку ШКТ до 600 на 10 000 (NNH=17) у дуже літніх людей з ускладненими виразками в анамнезі.
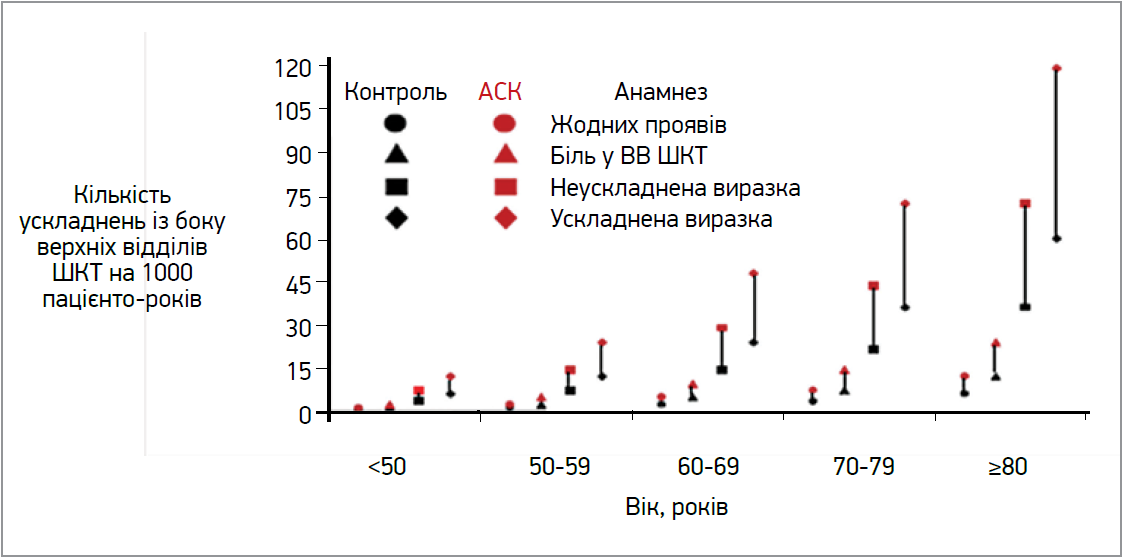 Рис. 2. Приблизний рівень ускладнень з боку верхніх відділів ШКТ у чоловіків залежно від віку та наявності чи відсутності в анамнезі таких ускладнень і регулярного лікування низькими дозами АСК
Рис. 2. Приблизний рівень ускладнень з боку верхніх відділів ШКТ у чоловіків залежно від віку та наявності чи відсутності в анамнезі таких ускладнень і регулярного лікування низькими дозами АСК
У метааналізі Chiarito та співавт. ризик будь-якої кровотечі й великої кровотечі був схожим у пацієнтів, які отримували інгібітор P2Y 12, і тих, хто отримував АСК. Однак ризик шлунково-кишкової кровотечі виявився на 40% нижчим у пацієнтів, котрі отримували інгібітор P2Y 12, хоча ця різниця значною мірою зумовлювалася внеском дослідження CAPRIE (порівнювали стандартну дозу клопідогрелю з АСК 325 мг/день). У метааналізі PANTHER ризик великої кровотечі був схожим у пацієнтів, які отримували інгібітор P2Y 12 або АСК.
Традиційні НПЗП і коксиби мають спільний ЦОГ‑2-залежний негативний вплив на нирковий кровоток і системний артеріальний тиск. Окрім того, всі інгібітори ЦОГ‑2 приблизно подвоюють ризик госпіталізації через серцеву недостатність. Низькі дози АСК завдяки своїй відносній селективності щодо ЦОГ‑1 не порушують функцію нирок або контроль артеріального тиску, а також не збільшують ризику серцевої недостатності.
Висновки
З огляду на значну кількість доказів ефективності та безпеки низьких доз АСК як антитромботичного засобу в сучасному терапевтичному арсеналі АСК навряд чи замінять доступні наразі інгібітори P2Y 12 через непереконливу демонстрацію їхніх переваг. Це відображається в незмінній позиції АСК в експертних рекомендаціях щодо лікування серцево-судинних захворювань.
За матеріалами: Patrono C. Low-dose aspirin for the prevention of atherosclerotic cardiovascular disease. Eur Heart J. 2024 Jul 12; 45 (27): 2362-2376. doi: 10.1093/eurheartj/ehae324.
Реферативний огляд підготував Ігор Петренко
Медична газета «Здоров’я України 21 сторіччя» № 19 (580), 2024 р



