20 вересня, 2025
Рання комбінована терапія статином та езетимібом у пацієнтів після інфаркту міокарда для зниження ризику розвитку серцево-судинних ускладнень
Після інфаркту міокарда (ІМ) більшість пацієнтів потребують призначення ліпідознижувальної терапії (ЛЗТ) для зниження ризику повторних серцево-судинних (СС) подій. Статини високої інтенсивності є основою лікування, але лише близько 20% хворих досягають рекомендованих цільових рівнів холестерину (ХС) ліпопротеїнів низької щільності (ЛПНЩ) <1,4 ммоль/л (<55 мг/дл) на тлі монотерапії. Комбінація статину з езетимібом додатково знижує ХС ЛПНЩ та покращує прогноз. Однак у клінічних настановах традиційно рекомендований покроковий підхід – спершу застосування статину, а потім (через тижні або місяці) – додаткових ліків. Це може затримувати досягнення цілей і залишати пацієнтів у групі високого ризику. Тож чи сприяє кращим результатам поєднання езетимібу зі статином на ранньому етапі після ІМ, а не пізніше? M. Leosdottir et al. провели дослідження з метою дати відповідь на це та інші важливі запитання. Отримані результати опубліковані у статті «Early Ezetimibe Initiation After Myocardial Infarction Protects Against Later Cardiovascular Outcomes in the SWEDEHEART Registry» (Journal of the American College of Cardiology, 2025; 85 (15): 1550‑1564).
Спостережні дані з реєстрів демонструють, що принаймні дві третини пацієнтів з ІМ ніколи раніше не отримували статинів на момент госпіталізації. Тож для багатьох хворих перше призначення ЛЗТ відбувається вже після ІМ. Зазвичай терапія включає статин високої інтенсивності ще до виписки зі стаціонару.
За даними клінічних досліджень, раннє застосування високоінтенсивних статинів є дієвішим, ніж помірних після ІМ. Кардіопротекторний ефект з’являється швидко і зберігається за умови продовження лікування. Відповідно до цих доказів, раннє використання статинів високої інтенсивності рекомендоване пацієнтам з ІМ, та встановлено показник якості ефективності лікування – досягнення цільового рівня ХС ЛПНЩ <1,8 ммоль/л (<70 мг/дл).
Подальші клінічні дослідження продемонстрували переваги переходу від монотерапії статинами до комбінованого лікування. Зокрема, додавання езетимібу до статину ще до виписки з лікарні не лише знижувало рівень ХС ЛПНЩ дієвіше, ніж монотерапія, але й значно покращувало СС-результати.
Докази того, що нижчі рівні ХС ЛПНЩ після ІМ забезпечують кращі клінічні наслідки були враховані як у європейських, так і в американських настановах. Однак рекомендації щодо впровадження цього підходу передбачають поетапну стратегію:
- Слід починати зі статину високої інтенсивності якомога швидше після ІМ.
- Доцільно проводити ескалацію лікування після повторних вимірювань ХС ЛПНЩ – спочатку додати езетиміб, а потім, за потреби, інгібітор пропротеїнової конвертази субтилізин-кексинового типу 9 (іPCSK9) тим пацієнтам, які не досягли цільових показників.
Дані шведського національного реєстру SWEDEHEART показали, що близько 75‑80% осіб з ІМ не досягають цільового рівня ЛПНЩ на монотерапії статинами. Моделювання очікуваного зниження ХС ЛПНЩ при додаванні езетимібу продемонструвало, що частка пацієнтів, які досягають цільових показників, подвоїться, а при додаванні іPCSK9 мети буде досягнуто в більшості решти хворих. Якщо чітко дотримуватися сучасних цільових значень, комбінована терапія є обов’язковою.
Своєю чергою поступовий терапевтичний підхід призводить до затримань у досягненні рекомендованих цільових рівнів ХС ЛПНЩ. Тож M. Leosdottir et al. (2025) провели дослідження з метою з’ясувати, чи поступається така затримка за ефективністю проактивному підходу із раннім комбінованим лікуванням. Зокрема, науковці прагнули порівняти частоту розвитку великих несприятливих серцево-судинних подій (MACE), їх компонентів та СС-смертності у пацієнтів з ІМ, виписаних із рекомендацією подальшої ЛЗТ, залежно від того, чи додавали їм езетиміб на ранньому/пізньому етапі вторинної профілактики або взагалі не додавали.
Матеріали й методи дослідження
Джерела даних та критерії включення/виключення
В обсерваційному дослідженні було використано проспективно зібрані дані з чотирьох національних реєстрів Швеції:
- SWEDEHEART – містить інформацію про всіх пацієнтів, госпіталізованих з ІМ, зокрема характеристики, призначені препарати та дані з невідкладної коронарної допомоги. Реєстр охоплює >90% усіх випадків ІМ в осіб віком <80 років. Дані про кардіореабілітацію та рівні ліпідів у перший рік після ІМ також реєструються у SWEDEHEART (близько 80% усіх епізодів ІМ).
- Реєстр призначених лікарських засобів – містить усі виписані та отримані рецепти у Швеції.
- Національний реєстр пацієнтів – діагнози з амбулаторних візитів і госпіталізацій.
- Реєстр причин смерті – дані про причини смерті всіх померлих у країні.
Відповідно до критеріїв включення, у дослідження було залучено пацієнтів віком від 18 до 80 років з діагнозом ІМ у період із 1 січня 2015 р. до 23 вересня 2022 р. Критерії виключення: учасники, які приймали статини, езетиміб або іPCSK9 до госпіталізації; ті, кому не було виписано статини після ІМ (відсутність заповненого рецепта упродовж 7 днів після виписки); пацієнти із базовим рівнем ХС ЛПНЩ <1,4 ммоль/л (<55 мг/дл), високим ризиком за скороченою шкалою Dutch Lipid Clinic Network (≥6 балів) або діагнозом сімейної гіперхолестеринемії; особи віком ≥80 років (щоб мінімізувати вплив немічності та коморбідності на вибір лікування).
Усіх пацієнтів, які увійшли у дослідження, було розподілено на три групи:
- для отримання ранньої комбінації – езетиміб призначено ≤12 тижнів після виписки (референтна група);
- для отримання пізньої комбінації – езетиміб призначено із 13 тижня до ≤16 місяців після виписки;
- без езетимібу – препарат не призначався упродовж перших 16 місяців після виписки.
Використання іPCSK9 було рідкісним і враховане лише в аналізі чутливості. Інші ліпідознижувальні засоби практично не застосовувалися.
Первинні кінцеві точки включали MACE (смерть від будь-яких причин, нефатальний ІМ, нефатальний інсульт), вторинні – СС-смертність, окремі компоненти MACE та досягнення цільового рівня ХС ЛПНЩ.
Характеристики учасників
Загалом у дослідження було включено 35 826 пацієнтів, з яких 16,9% отримували комбіновану терапію статином та езетимібом на ранньому етапі, 18,1% – на пізньому, а 65% не приймали езетиміб протягом перших 16 місяців після виписки. Медіана віку під час інфаркту ІМ становила 65,1 року, 26% були жінками. Порівняно із пацієнтами, які отримували комбіновану терапію на ранньому або пізньому етапі, ті, хто не застосовував езетиміб у перші 16 місяців, були старшими, мали більше супутніх захворювань та нижчий початковий рівень ХС ЛПНЩ. Призначення статинів високої інтенсивності під час виписки було високим у всіх групах (≥98%).
Частка пацієнтів, які відвідали принаймні одне із двох запланованих занять кардіореабілітації протягом першого року після ІМ, була більшою серед тих, хто приймав езетиміб на ранньому (93,1%) або пізньому (95,6%) етапі, порівняно із тими, хто не отримував додаткової терапії (86,6%). Через рік після виписки 85% пацієнтів мали заповнений рецепт на статини (будь-якої інтенсивності) під час останнього періоду призначення (з урахуванням 25% періоду толерантності). Відмінності між групами були мінімальними.
Результати дослідження
Тенденції у застосуванні статинів та езетимібу з часом
Частка пацієнтів, які отримували комбіновану терапію протягом 16 місяців після ІМ, зросла приблизно із 14% у 2015 р. до майже 60% у 2021 р. Кількість пацієнтів, виписаних після ІМ із рекомендацією приймати статин з езетимібом, до 2018 р. була незначною. До 2019 р. стали частіше призначати езетиміб у період ≥13 тижнів після події, тоді як наприкінці періоду дослідження поширенішою стала рання ініціація комбінованої терапії статином та езетимібом.
Частка пацієнтів, які досягли цільового рівня ХС ЛПНЩ
Дані щодо рівнів ХС ЛПНЩ були доступні для 93,5% пацієнтів на вихідному етапі та для 56,8% – під час контрольних візитів для кардіореабілітації (6‑10 тижнів та 1 рік). Більша частка хворих на ранній комбінованій терапії досягла цільового показника ХС ЛПНЩ через рік порівняно із тими, хто отримував езетиміб пізніше або не отримував взагалі (період забору зразків ХС ЛПНЩ – 9‑16 місяців) (рис. 1).
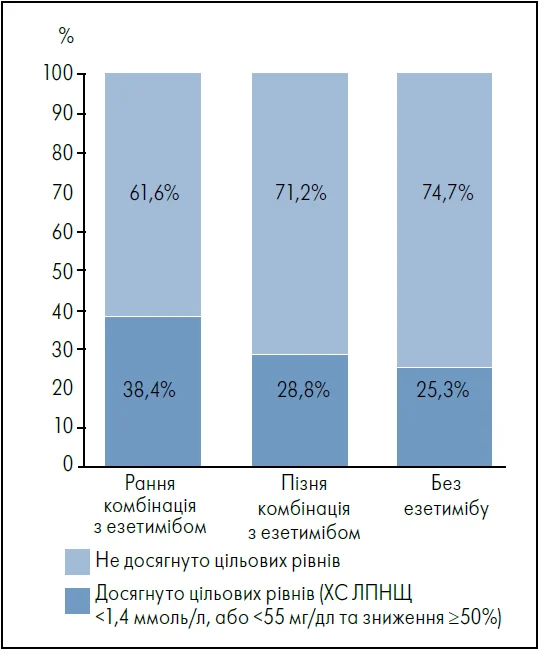 Рис. 1. Частка пацієнтів із цільовим рівнем ХС ЛПНЩ при спостереженні протягом 1 року
Рис. 1. Частка пацієнтів із цільовим рівнем ХС ЛПНЩ при спостереженні протягом 1 року
Незважаючи на найвищі початкові рівні ХС ЛПНЩ, приблизно 55% осіб на ранній комбінованій терапії досягли цільових значень через рік після виписки. Серед тих, хто отримував езетиміб пізно або не отримував взагалі, цільових показників досягла менша кількість хворих. Протягом трьох років частка таких пацієнтів зросла у всіх групах, але залишалася найвищою у хворих на ранній комбінації статину й езетимібу.
Раннє та пізнє призначення комбінованої ЛЗТ: порівняння результатів
За середнього періоду спостереження 3,96 року в 2570 пацієнтів стався випадок MACE. Нескоригована частота епізодів на 100 людино-років за 1-й рік становила:
- 1,79 (рання комбінована терапія з езетимібом);
- 2,58 (пізня комбінована терапія з езетимібом);
- 4,03 (без езетимібу).
Порівняно із пацієнтами, яким езетиміб призначали рано, ризик MACE у тих, хто отримував додаткову терапію пізно, був вищим на 1-му та 2-му році після ІМ, але статистично незначущим на 3-му році. Своєю чергою в учасників, що взагалі не приймали езетиміб, ризик був вищим на 1-му, 2-му та 3-му роках після ІМ. Окрім того, скоригований коефіцієнт ризику MACE протягом трьох років становив 1,14 (95% довірчий інтервал [ДІ] 0,95‑1,41) у пацієнтів із пізнім призначенням езетимібу та 1,29 (95% ДІ 1,12‑1,55) – без езетимібу.
Кумулятивна захворюваність за чотирма визначеними вторинними кінцевими точками була подібною. Найвищий ризик несприятливих результатів спостерігався у пацієнтів на лікуванні без езетимібу порівняно із тими, кому препарат призначали на ранньому етапі. Для СС-смерті коефіцієнт ризику через три роки становив 1,64 (95% ДІ 1,15‑2,63) за пізнього призначення комбінованої терапії та 1,83 (95% ДІ 1,35‑2,69) – без езетимібу.
У наявній когорті (35 826 учасників та 2570 випадків MACE) і 3-річної різниці ризиків перехід від монотерапії статином до стратегії ранньої комбінації потребував би лікування 53 пацієнтів (95% ДІ 32‑125), щоб запобігти одному MACE. Своєю чергою перехід від пізньої до ранньої комбінованої терапії потребував би лікування 143 пацієнтів (95% ДІ 44‑167) для запобігання одному MACE. Це означає, що якби всі хворі проаналізованої популяції отримували ранню комбіновану ЛЗТ замість 16,9% осіб на ранній комбінованій, 18,1% на пізній та 65% без езетимібу, можна було б запобігти розвитку додаткових 477 випадків MACE.
Обговорення
У дослідженні за участю 35 826 пацієнтів, які приймали статини після нещодавнього ІМ, було отримано три ключові результати щодо часу початку комбінованої ЛЗТ шляхом додавання езетимібу до статинів високої інтенсивності:
- Як за раннього, так і пізнього призначення езетимібу було відзначено очікувано більшу частку пацієнтів, які досягали рівня ХС ЛПНЩ <1,4 ммоль/л (<55 мг/дл), порівняно із відсутністю додаткової терапії.
- Застосування комбінації препаратів (езетимібу та статину високої інтенсивності) у межах ранньої терапії асоціювалося із більш значущими абсолютними та відносними перевагами щодо зниження частоти MACE порівняно із пізньою стратегією (рис. 2).
- Приблизно дві третини пацієнтів не отримували езетиміб навіть через 16 місяців після ІМ, і саме вони мали найвищий ризик MACE та СС-смерті.
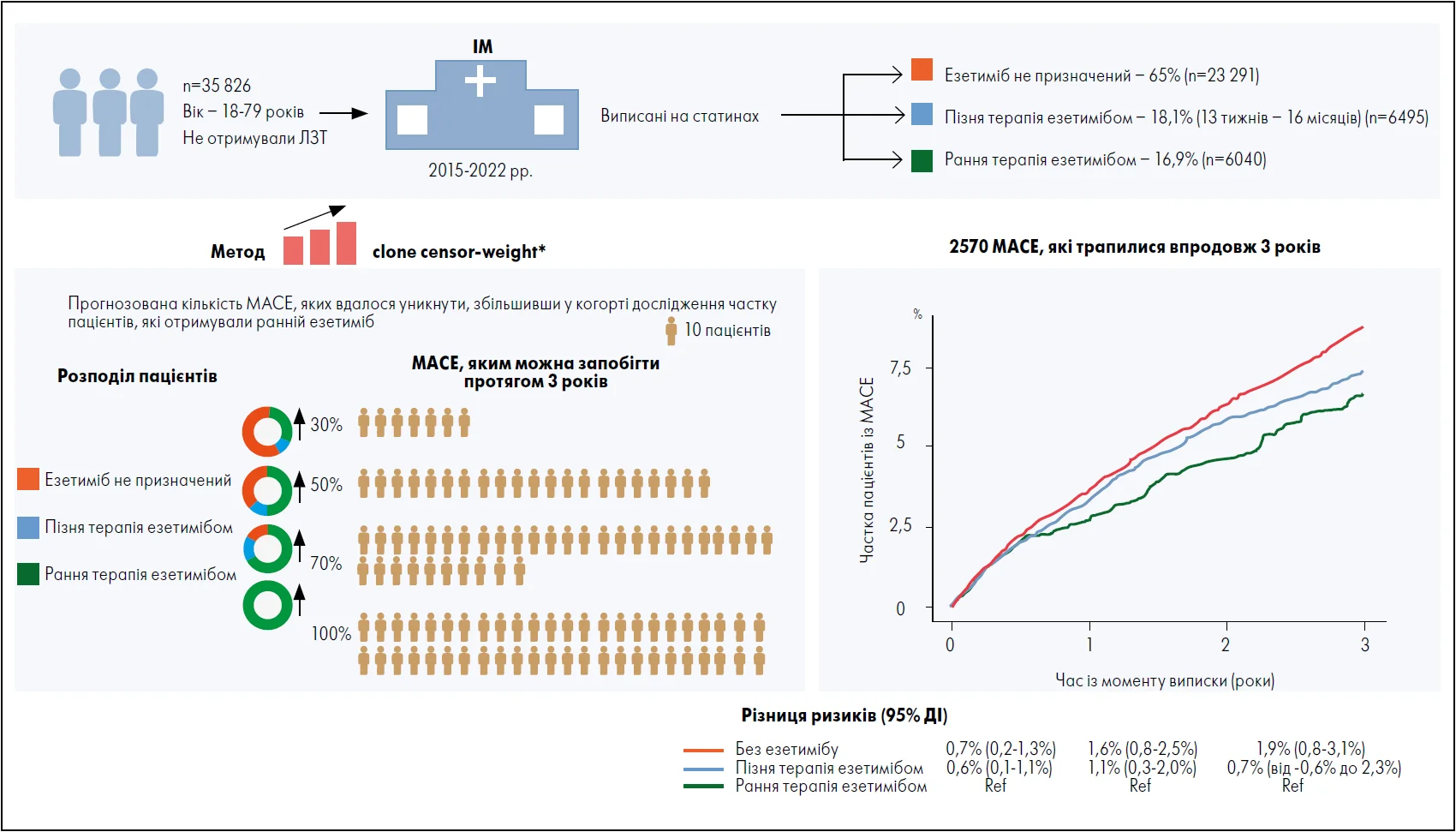 Рис. 2. Переваги раннього призначення езетимібу після ІМ щодо зниження частоти пізніх MACE
Рис. 2. Переваги раннього призначення езетимібу після ІМ щодо зниження частоти пізніх MACE
Примітка: * Метод емульованого клінічного випробування, який дозволяє мінімізувати вплив змішаних факторів.
Додавання до статинів езетимібу після ІМ забезпечує нижчі цільові рівні ХС ЛПНЩ, ніж це можливо за монотерапії статинами, та покращує морфологію атеросклеротичних бляшок. Це дає механістичне підґрунтя для зменшення атеросклеротичних СС-подій, яке було продемонстровано у клінічних дослідженнях комбінованої ЛЗТ. Наприклад, у дослідженні IMPROVE-IT додавання езетимібу до симвастатину в осіб із гострим коронарним синдромом (ГКС) покращувало прогноз. Езетиміб починали застосовувати протягом 10 днів після події, та 66% пацієнтів раніше не приймали статини. Це означало, що ранню комбіновану терапію фактично було призначено більшості хворих, і результати стали доказом користі такого підходу.
Тож отримані результати сформували основу для надання глобальних рекомендацій, які закликають до досягнення показника ХС ЛПНЩ <1,4 ммоль/л (<55 мг/дл). Однак у поточних клінічних настановах, наприклад, Європейського товариства кардіологів (ESC) 2019 р., вказано на доцільність додавати езетиміб лише у разі недосягнення цільового рівня ХС ЛПНЩ на максимально переносимій дозі статину. Така покрокова стратегія передбачає початкове призначення статину, вимірювання рівня ХС ЛПНЩ через кілька тижнів і лише тоді ескалацію терапії. У реальних клінічних умовах це часто означає затримання на кілька місяців, що призводить до тривалого перебування пацієнтів у стані високого ризику.
У позиційному документі ESC 2022 р. було прямо поставлено під сумнів таку покрокову тактику і рекомендовано призначати комбінацію статину та езетимібу ще до виписки з лікарні після ГКС. Адже лікарі нерідко зволікають із підвищенням інтенсивності ЛЗТ під час постгоспітального спостереження, і в результаті пацієнти рідко досягають цільових рівнів ХС ЛПНЩ.
Користь цієї тактики було також підтверджено даними польського реєстру ГКС, відповідно до яких раннє призначення комбінованої ЛЗТ під час госпіталізації асоціювалося зі зниженням смертності через три роки на майже 5% порівняно із монотерапією статинами. Подібні результати були також отримані в Італії та Німеччині, де зміна парадигми надання медичної допомоги для впровадження ранньої комбінованої ЛЗТ сприяла збільшенню кількості пацієнтів, які досягли цільового рівня ХС ЛПНЩ, і зниженню ризику СС-подій.
У поточному дослідженні вперше в умовах реальної практики об’єктивно порівнювали ранню та пізню стратегії додавання езетимібу після ІМ без упереджень, пов’язаних із «часом, що не підлягає спостереженню» (immortal time bias).
Отримані результати свідчать, що «ціна» зволікання із призначенням своєчасного лікування є високою:
- втрачається можливість швидко знизити ХС ЛПНЩ;
- пацієнти залишаються довше у групі високого ризику;
- кількість подій MACE могла б бути суттєво меншою при ранньому підході.
Висновки
Більшість пацієнтів після ІМ потребують призначення комбінованої терапії. Стратегію лікування можна спростити із відчутними перевагами для пацієнтів, якщо стандартом ЛЗТ після перенесеного ІМ стане раннє призначення статину високої інтенсивності з езетимібом.
Підготувала Наталія Нечипорук
Коментар експерта
 Марія Сергіївна Черська, д.мед.н., завідувачка консультативно-діагностичного відділення ДУ «Інститут ендокринології та обміну речовин імені В.П. Комісаренка НАМН України» (м. Київ), у межах Авторської школи Марії Черської «LIPID-TIME5.0», яка відбулася цьогоріч у червні, поділилася своїми думками щодо переваг комбінованої ЛЗТ з езетимібом.
Марія Сергіївна Черська, д.мед.н., завідувачка консультативно-діагностичного відділення ДУ «Інститут ендокринології та обміну речовин імені В.П. Комісаренка НАМН України» (м. Київ), у межах Авторської школи Марії Черської «LIPID-TIME5.0», яка відбулася цьогоріч у червні, поділилася своїми думками щодо переваг комбінованої ЛЗТ з езетимібом.
Насамперед Марія Сергіївна нагадала механізм дії езетимібу. Так, дана молекула блокує білок NPC1L1 у кишечнику, за рахунок чого зменшується всмоктування ХС з їжі та/або жовчі. Як наслідок, знижується синтез ліпопротеїнів з аполіпопротеїну B‑48, що приводить до зменшення їх надходження до печінки. Своєю чергою печінка активніше захоплює залишкові частинки ЛПНЩ, що зумовлює зменшення пулу вільного ХС. Відповідно, підвищується виведення ХС із калом. Це сприяє позитивному клінічному ефекту, а саме зниженню ХС ЛПНЩ і ризику розвитку атеросклерозу, а за наявності останнього – поліпшенню його контролю.
Доказові дані свідчать, що езетиміб ефективний, зокрема, як монотерапія та у дозі 10 мг суттєво знижує ризик розвитку МАСЕ (Bays et al., 2001). Крім того, у дослідженні CuVIC було показано, що езетиміб у поєднанні зі статинами покращує функціональні прогнози порівняно із монотерапією статинами шляхом поліпшення функції ендотелію стентованих коронарних артерій (Takase et al., 2017).
У даному контексті Марія Сергіївна навела кілька тез президента Європейського товариства атеросклерозу (EAS), професора B. Nordestgard, які прозвучали на цьогорічному Конгресі EAS, а саме:
- езетиміб дозволяє знизити ХС ЛПНЩ на 15% на тлі застосування статинів;
- за приймання езетимібу ризик розвитку атеросклеротичних СС-подій знижується на 6%;
- ефективність езетимібу переважає над його побічними явищами, що робить його безпечною опцією для додаткового зниження ХС ЛПНЩ у пацієнтів, які вже приймають статини.
Що стосується застосування езетимібу в межах первинної профілактики атеросклеротичних СС-подій, пані Черська навела результати когортного дослідження, в якому проводилося порівняння статину низької/помірної інтенсивності з езетимібом та монотерапії статином високої інтенсивності у первинній профілактиці серцево-судинних захворювань та смерті (Jun et al., 2024). Так, вчені дійшли до висновку, що комбінація статину в помірній дозі з езетимібом була ефективнішою, ніж високоінтенсивний статин: ризик смерті знизився на 12%, інфаркту – на 19%, кінцевої комбінованої точки – на 16%. Отже, комбінована терапія може бути привабливою альтернативою, особливо для пацієнтів з обмеженою переносимістю статинів у високих дозах.
Говорячи про вторинну профілактику СС-подій, експертка прокоментувала результати дослідження M. Leosdottir et al. (2025), представлені вище. Як вже зазначалося, метою науковців було з’ясувати, чи покращує раннє призначення езетимібу прогноз пацієнтів після ІМ щодо майбутніх СС-подій. Було виявлено, що саме раннє додавання езетимібу до статинотерапії після ІМ забезпечує додаткових захист від майбутніх СС-катастроф і має розглядатися як частина стандартної стратегії вторинної профілактики.
Результати наведеного дослідження змінюють сучасну парадигму щодо вибору вторинної профілактики. Так, слід відмовитися від титрування доз статинів до найвищих, натомість одразу починати з комбінованого підходу езетиміб + статини у пацієнтів із високим ризиком.
На завершення, Марія Сергіївна нагадала, що єдиним представником езетимібу в Україні є препарат Ліпобон виробництва ЗАТ «Фармацевтичний завод ЕГІС» (Угорщина).
Тематичний номер «Кардіологія. Ревматологія. Кардіохірургія» № 4 (101) 2025 р.



