9 квітня, 2026
Діагностика та лікування пацієнтів із серцевою недостатністю зі зниженою фракцією викиду в межах первинної медичної допомоги
У 2025 р. провідними фахівцями у галузі охорони здоров’я було розроблено серію клінічних пам’яток, що містять корисну інформацію на основі рекомендацій та документів міжнародних наукових спільнот. Ці матеріали покликані забезпечити швидкий і простий доступ до важливих даних для лікарів первинної медичної допомоги та сприяти поліпшенню життя пацієнтів. Пропонуємо до вашої уваги огляд P. Campbell et al., який включає цікаві оновлення та рекомендації щодо діагностики та лікування пацієнтів із серцевою недостатністю (СН) зі зниженою фракцією викиду в межах первинної медичної допомоги.
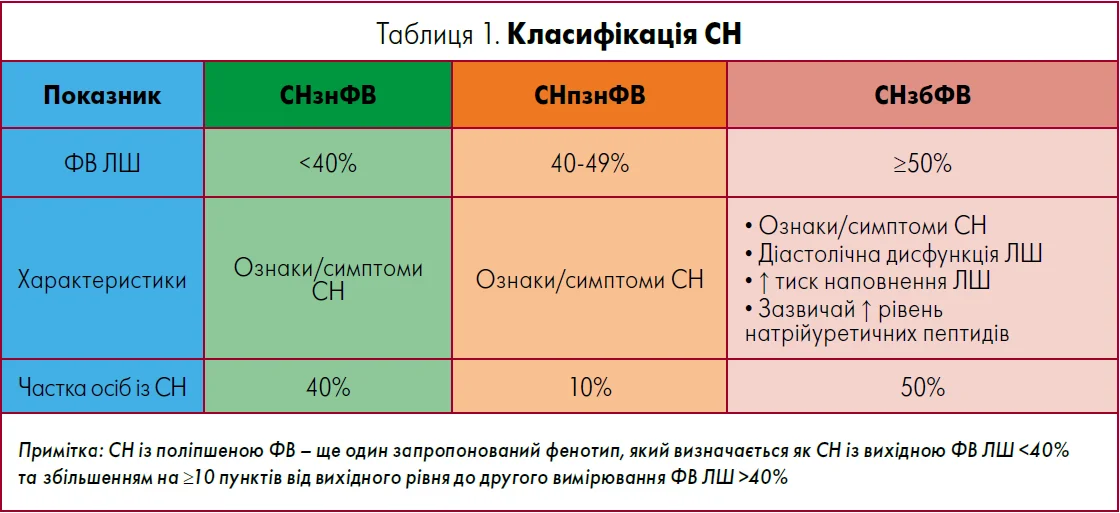
Хронічна СН – це захворювання, що характеризується недостатнім серцевим викидом. Протягом десятиліть СН класифікувалася за зміною функції лівого шлуночка (ЛШ), але у 2021 р. провідні міжнародні наукові організації розробили консенсусну класифікацію, яка розділяє її на СН зі зниженою фракцією викиду (СНзнФВ), СН із помірно зниженою ФВ (СНпзнФВ) та СН зі збереженою ФВ (СНзбФВ). Лікарі первинної ланки мають достеменно розбиратися у класифікації СН (табл. 1), оскільки діагностика й терапія для різних фенотипів СН варіюють. Ризик смерті від усіх причин є найвищим протягом перших тижнів після першого звернення пацієнта до лікаря із приводу СН. Тому швидкі дії в межах первинної медичної допомоги дійсно важливі.
|
1. Особи із ризиком розвитку СНзнФВ СН слід розглядати як потенційний діагноз у будь-якої особи, якій призначили діуретики із приводу набряку щиколотки, без відомого анамнезу СН |
||
|
Ключові фактори ризику |
||
|
|
|
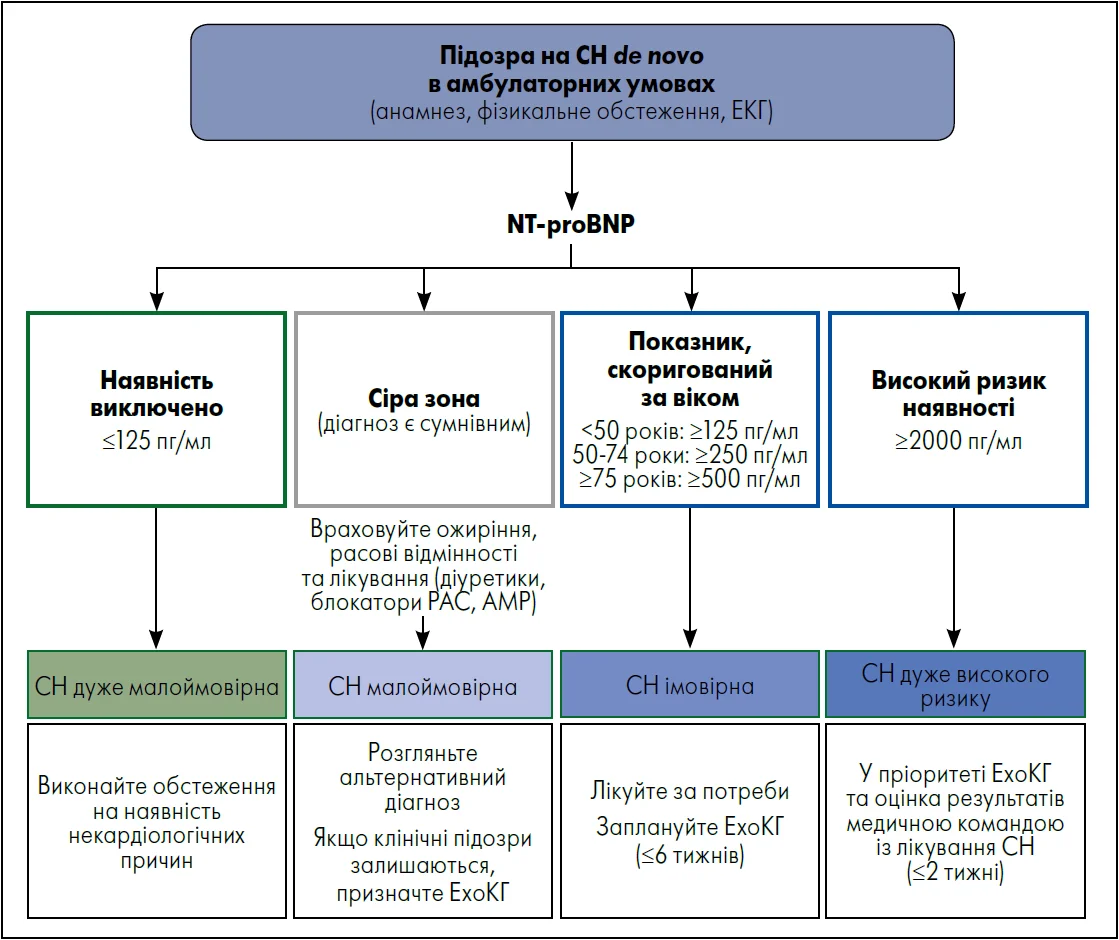 Рис. 1. Визначення NT-proBNP для діагностики СН в амбулаторних умовах
Рис. 1. Визначення NT-proBNP для діагностики СН в амбулаторних умовах
Примітки: РАС – ренін-ангіотензинова система; АМР – антагоніст мінералокортикоїдних рецепторів;
ЕКГ – електрокардіографія, ЕхоКГ – ехокардіографія
|
2. Симптоми та ознаки СНзнФВ |
|
|
Симптоми |
Ознаки |
|
Типові • Задишка (на тлі фізичних навантажень / у стані спокою / ортопное/бендопное) • Пароксизмальна нічна задишка • Знижена толерантність до фізичних навантажень • Набряк щиколотки • Швидка втомлюваність (постійна втома)
Менш типові • Нудота • Свистячі хрипи • Нічний кашель • Втрата апетиту / відчуття здуття живота • Запаморочення • Непритомність • Серцебиття • Сплутаність свідомості |
Більш специфічні • Підвищений тиск у яремній вені • Гепатоюгулярний рефлюкс • Зміщений латерально верхівковий поштовх • ІІІ тон серця
Менш специфічні • Серцевий шум • Підвищення ваги >2 кг на тиждень • Легеневі хрипи • Периферичний набряк, включно із набряком у ділянці крижів та гомілковостопного суглоба • Тахікардія • Нерегулярний пульс • Тахіпное • Асцит • Гепатомегалія • Плевральний випіт |
|
Розгляньте можливість документування СН за функціональною класифікацію Нью-Йоркської асоціації серця (NYHA) для полегшення опису ступеня тяжкості СН: • клас I – відсутність обмеження фізичної активності (безсимптомний перебіг) • клас II – легке обмеження фізичної активності (симптоми за звичайної активності) • клас III – виразне обмеження фізичної активності (симптоми за меншої, ніж зазвичай, активності) • клас IV – тяжке обмеження фізичної активності (симптоми у стані спокою) |
|
|
3. Тестування та скерування до профільного фахівця за ймовірної СНзнФВ 1. Вислухайте шуми в серці, перевірте пульс для виявлення фібриляції передсердь та проведіть оцінку за шкалою клінічної слабкості Роквуда в осіб віком >65 років 2. Перевірте рівень натрійуретичного гормону (В-типу) N-кінцевого поліпептиду (NT-proBNP) для визначення ймовірності СНзнФВ (рис. 1) 3. Розгляньте доцільність проведення подальших досліджень, щоб виключити альтернативні діагнози, визначити основні модифіковані фактори ризику та/або виявити будь-які кардіальні аномалії: • загальний аналіз крові, визначення рівня сечовини та електролітів, тиреотропного гормону, глікованого гемоглобіну й ліпідів, печінкові проби, дослідження на вміст заліза • рентген грудної клітки, електрокардіограма (ЕКГ); на ЕКГ гіпертрофія ЛШ та блокада лівої ніжки пучка Гіса більшою мірою пов’язані з СНзнФВ, аніж із СНзбФВ • аналіз сечі за допомогою тест-смужки на наявність альбумінурії та відправлення зразка для визначення співвідношення альбумін/креатинін у сечі • спірометрія (або піковий потік, якщо недоступно на локальному рівні); слід пам’ятати, що на тлі СН можуть визначатися обструктивні порушення через застій у легенях • індекс маси тіла та співвідношення об’єму талії до зросту (для оцінки ожиріння) 4. Розгляньте можливу наявність синдрому обструктивного апное/гіпопное уві сні (з використанням шкали сонливості Епворта та опитувальника STOP-BANG) 5. Якщо є підозра на наявність СНзнФВ (див. рис. 1), за потреби скеруйте пацієнта до кардіолога Якщо СН малоймовірна/невизначена, розгляньте: • некардіальні стани, що можуть імітувати СН, як-то хронічне обструктивне захворювання легень, астма, ожиріння, слабкість, старіння, нефротичний синдром, печінкова недостатність / цироз, анемія, плеврит, тромбоемболія легеневої артерії • кардіальні стани, що можуть імітувати СН, |
|
4. Висока клінічна ймовірність СН В очікуванні результатів досліджень та оцінки фахівця щодо ймовірної СН розгляньте можливість лікування застійних явищ за допомогою діуретиків (наприклад, фуросеміду в дозі 40-80 мг або раніше призначеній подвійній дозі) та ініціації застосування інгібітора натрійзалежного котранспортера глюкози 2-го типу (іНЗКТГ-2) (див. розділ «Рекомендована настановами фармакотерапія» та рис. 2) |
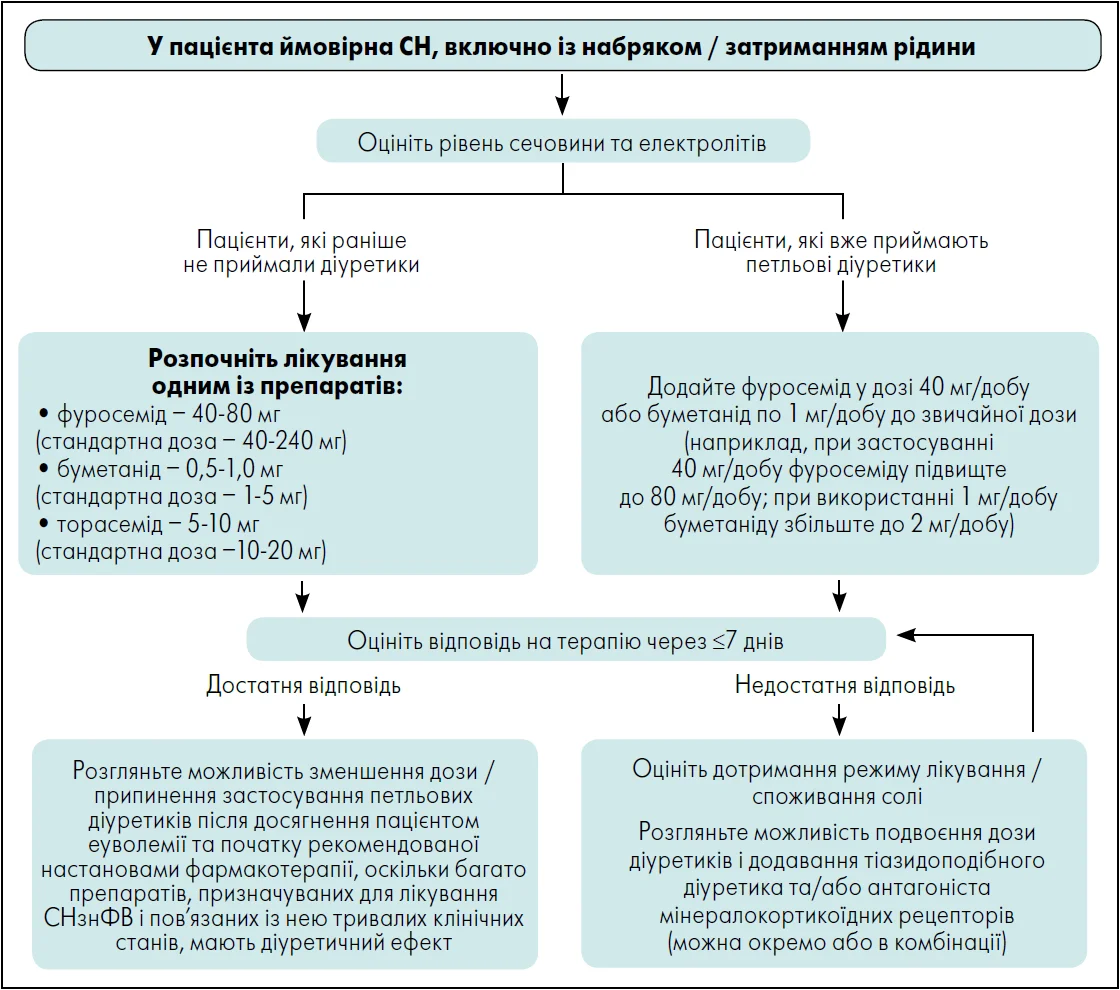 Рис. 2. Лікування застійних явищ за ймовірної СН
Рис. 2. Лікування застійних явищ за ймовірної СН
Примітки:
1. Слід перевіряти рівень сечовини та електролітів до та після корекції дози (протягом 2 тижнів)
2. Постійне лікування діуретиками необхідне як при збільшенні (у періоди розвитку застійних явищ), так і зменшенні дози (при досягненні еуволемії / на тлі зневоднення)
3. Доцільно інформувати осіб із СН, як коригувати дозу діуретиків відповідно до щоденних вимірювань ваги та ознак/симптомів застою
4. Варто вимірювати вагу щодня вранці, щоб перевірити тенденцію (зменшення маси тіла на 0,75-1,0 кг/добу вважається ефективним показником під час активного діурезу)
|
5. Рекомендована настановами фармакотерапія 1. Чотири основні методи терапії СНзнФВ включають β-блокатори, іНЗКТГ‑2, інгібітори ангіотензинових рецепторів і неприлізину (ARNI) (або інгібітори ангіотензинперетворювального ферменту [іАПФ] / блокатори рецепторів ангіотензину II [БРА]) та антагоністи мінералокортикоїдних рецепторів (АМР): • рекомендована настановами фармакотерапія (GRMT) передбачає оптимальне використання всіх чотирьох класів ліків у цільовій або максимально переносимій дозі (табл. 2) • застосування препаратів у цільових дозах пов’язане із найкращими результатами щодо зменшення смертності, хронічної СН і симптомів, а також поліпшення якості життя пацієнтів, але навіть медикаменти в низьких дозах у межах GRMT мають переваги 2. Ініціювання лікування і титрування доз препаратів в умовах GRMT проводьте якомога швидше та безпечніше, щоб досягти більшої кумулятивної користі щодо довгострокового виживання: • рекомендована схема титрування доз ліків представлена на рисунку 3 • деякі пацієнти можуть потребувати запровадження схем повільнішого титрування, що включають перехід на ARNI з іАПФ/БРА: якщо використовується базовий БРА, період вимивання не потрібен; якщо хворий раніше приймав іАПФ, період вимивання має становити ≥36 год перед початком приймання ARNI • ранній початок використання β-блокаторів, зокрема, знижує ризик раптової серцевої смерті 3. Прогностичної користі або переваг щодо зниження смертності на тлі використання діуретиків при СНзнФВ немає, але їх слід призначати для зменшення симптомів та ознак застійних явищ (див. рис. 2); не відкладайте застосування діуретиків в осіб із набряками / затриманням рідини – віддавайте перевагу петльовим діуретикам 4. Під час ініціювання лікування і титрування доз препаратів у межах GRMT враховуйте характеристики кожного пацієнта; наприклад, особи із СНзнФВ, які все ще мають застійні явища, можуть краще переносити стартову терапію ARNI (уникайте початку приймання β-блокаторів за активного набряку легень / ортопное) 5. Інгібітори НЗКТГ‑2, АМР, ARNI, іАПФ, БРА, петльові діуретики та деякі β-блокатори не можна приймати під час вагітності або грудного вигодовування; обговоріть контрацепцію та вагітність у жінок репродуктивного віку із СН |
|
6. Інші втручання 1. Виявіть та лікуйте супутні довгострокові клінічні стани, як-то кардіо-рено-метаболічний синдром (терапія цукрового діабету [ЦД] 2-го типу й артеріальної гіпертензії, профілактика порушення ліпідів / серцево-судинної патології, хронічної хвороби нирок та ожиріння) 2. Виявіть та лікуйте фібриляцію передсердь – прагніть досягти показника частоти серцевих скорочень (ЧСС) 80-90 уд./хв 3. Скеруйте хворого до спеціалізованої клініки для лікування розладів сну, якщо є підозра на наявність синдрому обструктивного апное/гіпопное уві сні 4. Рекомендуйте пацієнтові дотримуватися належної фізичної активності (аеробні та силові тренування); розгляньте можливість залучення хворого до програми кардіологічної реабілітації на основі фізичних вправ 5. Розгляньте ймовірність анемії, яка підвищує ризик хронічної СН і смерті: • оцініть можливу наявність дефіциту заліза • Європейське товариство кардіологів (ESC) рекомендує внутрішньовенне введення заліза особам із симптоматичною СНзнФВ/СНпзнФВ та дефіцитом заліза 6. Порадьте пацієнтові обмежити споживання солі як частину здорового харчування (в ідеалі <2 г натрію на день, що еквівалентно <5 г хлориду натрію) 7. Рекомендуйте уникати надмірного споживання рідини 8. Оцініть статус куріння, рекомендуйте кинути цю згубну звичку та за потреби запропонуйте короткочасне втручання для відмови від куріння 9. Рекомендуйте обмежити споживання алкоголю (відповідно до чинної британської настанови – до ≤14 од./тиждень) 10. Оцініть наявність депресії та тривожності 11. Пропонуйте вакцинацію відповідно до національних програм (включно із щорічною вакцинацією від грипу та одноразовою вакцинацією від пневмококової інфекції) 12. Слабкість, або крихкість (характерна для літніх осіб) може бути наявна у 45% пацієнтів із СН; якщо виявлено значну слабкість: • розгляньте можливість коригування лікування • призначте іНЗКТГ-2 – підтверджено стабільну користь в ослаблених хворих (якість життя покращилася на ранній стадії) та за більш значної крихкості • оцініть пацієнтів із СН на останньому році життя щодо виразної слабкості для розгляду паліативної допомоги • якщо необхідно, розробіть індивідуальний план догляду шляхом комплексної оцінки на основі потреб хворого та спільного прийняття рішень |
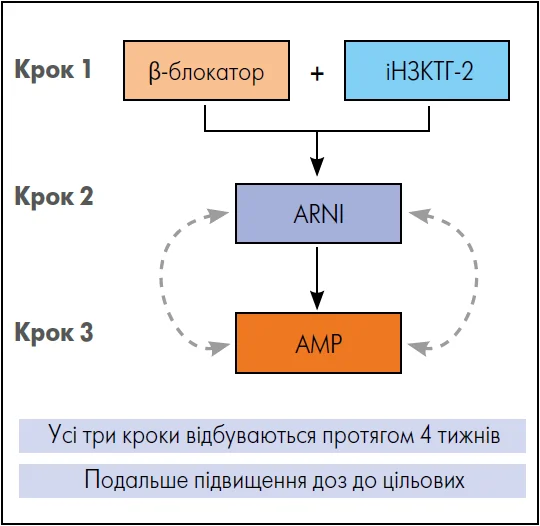 Рис. 3. Послідовність ініціювання GRMT в осіб із СНзнФВ
Рис. 3. Послідовність ініціювання GRMT в осіб із СНзнФВ
|
СНпзнФВ 1. Діуретики залишаються препаратами із рекомендацією класу І при застійних явищах за всіх підтипів СН 2. Для осіб із СНпзнФВ (ФВ ЛШ – 41-49%) іНЗКТГ-2 наразі є ліками із рекомендацією класу I. |
|
СН із поліпшеною ФВ Пацієнтів із початковим діагнозом СНзнФВ та покращеною ФВ ЛШ (тобто за нещодавніми даними ехокардфографії ФВ ЛШ ≥40%) все ще слід вважати такими, що мають СНзнФВ, тож їм варто продовжувати приймати препарати, які впливають на прогноз захворювання |
|
Інгібітори НЗКТГ-2 1. Діуретичний ефект іНЗКТГ-2 може послабити ранні побічні явища β-блокаторів 2. Пацієнтам із ЦД 2-го типу, які отримують сульфонілсечовину/інсулін, після додавання іНЗКТГ-2 може знадобитися корекція дози, щоб мінімізувати ризик гіпоглікемії (якщо ШКФ >45 мл/хв/1,73 м2) 3. Інгібітор НЗКТГ-2 може знизити ризик гіперкаліємії |
|
Таблиця 2. Рекомендована настановами фармакотерапія при СНзнФВ: ключова інформація |
|||||
|
Препарат |
Початкова доза |
Цільова доза |
Схема титрування |
Основні протипоказання1 |
|
|
β-блока- |
Бісопролол |
1,25 мг/добу |
10 мг/добу |
З інтервалом не менш ніж 2 тижні (до досягнення цільової / максимально переносимої дози) Моніторинг частоти серцевих скорочень, АТ і клінічного статусу |
Вагітність, атріовентрикулярна блокада ІІ-ІІІ ст. (без кардіостимулятора), критична ішемія кінцівок, астма (відносне протипоказання залежно від вибору β-блокатора – слід спиратися на рекомендації кардіологічної команди), відома алергічна/ |
|
Карведилол |
3,125 мг двічі на добу |
25 мг двічі на добу2 |
|||
|
Небіволол |
1,25 мг/добу |
10 мг/добу |
|||
|
іНЗКТГ-2 |
Дапаглі- |
10 мг/добу |
10 мг/добу |
– |
Вагітність / годування грудьми, цукровий діабет 1-го типу, симптоми гіпотензії, систолічний АТ <95 мм рт. ст., ШКФ <20 мл/хв/1,73 м2, відома алергічна/інша побічна реакція |
|
Емпаглі- |
10 мг/добу |
10 мг/добу |
|||
|
ARNI |
Сакубітрил/валсартан |
49/51 мг двічі на добу3 |
97/103 мг двічі на добу |
З інтервалами не менш ніж 2 тижні (до досягнення цільової / максимально переносимої дози) Контроль АТ та рівня сечовини й електролітів |
Вагітність / годування грудьми, застосування іАПФ, двосторонній стеноз ниркової артерії, симптоми гіпотензії, систолічний АТ <90 мм рт. ст., ШКФ <30 мл/хв/1,73 м2, ангіоневротичний набряк в анамнезі, відома алергічна/інша побічна реакція |
|
АМР |
Еплеренон |
25 мг/добу4 |
50 мг/добу |
Дозу можна збільшити через 4-8 тижнів (до цільової / максимально переносимої) Контроль АТ та рівня сечовини й електролітів |
Відома алергічна/ |
|
Спіроно- |
|
|
|||
|
БРА |
Кандесартан |
4 мг/добу |
32 мг/добу |
З інтервалами не менш ніж 2 тижні (до досягнення цільової / максимально переносимої дози) Контроль рівня сечовини й електролітів |
Вагітність/годування грудьми, двосторонній стеноз ниркової артерії, ангіоневротичний набряк в анамнезі, відома алергічна/ |
|
Лозартан |
50 мг/добу |
150 мг/добу |
|||
|
Валсартан |
40 мг двічі на добу |
160 мг двічі на добу |
|||
|
Примітки: АТ – артеріальний тиск, ШКФ – швидкість клубочкової фільтрації 1 Також див. інструкції щодо медичного застосування препаратів 2 Максимальна доза 50 мг двічі на добу є рекомендованою, якщо маса тіла пацієнта >85 кг 3 Для пацієнтів із симптоматичною гіпотензією в анамнезі або для літніх чи ослаблених осіб можна розглянути використання ARNI у нижчій початковій дозі 24/26 мг двічі на день 4 Для літніх чи ослаблених хворих можна розглянути АМР у нижчій початковій дозі 12,5 мг/добу. Рекомендовано не розпочинати терапію АМР, якщо ШКФ <30 мл/хв/1,73 м2; може бути доцільно продовжувати застосування АМР, якщо ШКФ зменшується нижче цього порогу |
|||||
|
Бета-блокатори 1. Розпочніть лікування β-блокаторами із низької дози у стабільних осіб із СНзнФВ, які досягли еуволемії 2. Потрібна консультація фахівця перед ініціюванням терапії / титруванням дози за наявності таких умов, як: • тяжка СН (клас IV за критеріями NYHA) • ЧСС <50 уд./хв • стійкі застійні явища • пройшло <4 тижні після • блокада серця 3. Тимчасове симптоматичне погіршення може виникнути під час початкового лікування або підвищення дози; діуретичний ефект іНЗКТГ-2 може послабити ранні побічні реакції від терапії β-блокаторами 4. Для швидкого виявлення проблеми рекомендуйте пацієнтам щодня зважуватися (після пробудження та сечовипускання, а також перед одяганням та прийманням їжі); якщо вага зросла на >1,5-2 кг/добу протягом >2 днів, повідомте хворим про доцільність збільшення дози діуретика (див. рис. 2) 5. Якщо у пацієнта спостерігаються певні ознаки/симптоми на тлі приймання β-блокаторів, внесіть корективи у лікування: • збільшення застійних явищ – спочатку підвищте дозу діуретика і знизьте вдвічі дозу β-блокатора, якщо поліпшення відсутнє; припинення приймання β-блокатора зазвичай показане лише у випадках гіпоперфузії (недостатнього кровотоку) • виразна втомлюваність – зменште вдвічі дозу β-блокатора, перевірте стан хворого через 1-2 тижні; якщо покращення не відзначається, скеруйте його до профільного фахівця • серйозне погіршення стану – зменште вдвічі дозу β-блокатора або припиніть застосування та скеруйте пацієнта до профільного фахівця • низька ЧСС / брадикардія: якщо симптомів немає, продовжуйте терапію; якщо ЧСС • безсимптомна гіпотензія – зазвичай зміни в терапії не потрібні • симптомна гіпотензія (запаморочення, переднепритомний стан або сплутаність свідомості): перегляньте інші ліки, які приймає пацієнт (як-то вазодилататори), та зменште дозу або відмініть їх за можливості; симптоми можуть бути зумовлені надмірним діурезом – їх слід усунути (наприклад, зменшити дозу діуретиків), перш ніж приймати рішення щодо зниження доз препаратів у межах доказової терапії; якщо симптоми не зникають, скеруйте хворого до профільного фахівця |
|
ARNI 1. Розгляньте можливість безпосереднього початку приймання ARNI, а не іАПФ/БРА, щоб уникнути затримань в оптимізації GRMT 2. На початку застосування сакубітрилу/валсартану в пацієнта мають реєструватися систолічний артеріальний тиск (АТ) >90 мм рт. ст. і ШКФ >30 мл/хв/1,73 м2 за відсутності ознак гіповолемії 3. Кашель може виникати як побічний ефект ARNI; якщо він турбує пацієнта, замініть ARNI на БРА 4. Застереження: • для мінімізації ризику ангіоневротичного набряку період вимивання після терапії іАПФ має становити ≥36 год • зверніть увагу на потенційні медикаментозні взаємодії з такими засобами, як: добавки K+, 5. У разі якщо виникає гіпотонія: • якщо безсимптомно – зазвичай жодні зміни не потрібні • запаморочення / переднепритомний стан є поширеним явищем на початку застосування ARNI та має тенденцію до зменшення із часом – якщо симптоми переносяться нормально, просто заспокойте пацієнта • якщо симптоми не зменшуються або є нестерпними: перегляньте інші ліки, що приймає пацієнт |
|
Примітки 1. Будьте обережні, призначаючи АМР особам із ШКФ <30 мл/хв/1,73 м2 або рівнем сироваткового K+ >5,0 ммоль/л 2. Зверніть увагу на потенційні медикаментозні взаємодії з такими засобами, як: добавки K+, 3. У рідкісних випадках у чоловіків, які використовують спіронолактон, може розвинутися гінекомастія |
|
БРА та іАПФ (якщо вже призначені) 1. ESC рекомендує замінити іАПФ або БРА на ARNI в осіб із СНзнФВ, які мають симптоми, незважаючи на оптимальне лікування 2. Кашель є поширеним побічним ефектом іАПФ (~20% випадків); якщо він турбує хворого, замініть іАПФ на БРА 3. Якщо у пацієнта виявлено гіпотензію, див. відповідні рекомендації у розділі про ARNI 4. Будьте обережні при призначенні лікування особам із низьким АТ (систолічний АТ <80 мм рт. ст.), хронічною хворобою нирок або гіперкаліємією 5. Зверніть увагу на потенційні медикаментозні взаємодії з такими засобами, як: добавки K+, |
|
Особливості призначення терапії 1. При лікуванні асоційованої з GRMT гіперкаліємії враховуйте те, що у дослідженні DIAMOND (2022) K+-зв’язуючі препарати сприяли продовженню GRMT у пацієнтів із СНзнФВ 2. Якщо відзначено низький рівень K+, наприклад на тлі лікування діуретиками, розгляньте можливість ініціювання терапії або збільшення дози АМР замість призначення добавок K+ (якщо немає протипоказань щодо АМР) 3. За наявності ЦД 2-го типу: • уникайте призначення інгібіторів дипептидилпептидази-4 (саксагліптину) та піоглітазону в осіб із ЦД 2-го типу та СН • у пацієнтів, що отримують сульфонілсечовину/інсулін, після додавання іНЗКТГ-2 може знадобитися корекція дози, щоб мінімізувати ризик гіпоглікемії (якщо ШКФ >45 мл/хв/1,73 м2) 4. Уникайте призначення верапамілу, дилтіазему та короткодіючих дигідропіридинових препаратів при СН 5. Уникайте призначення НПЗП та інгібіторів циклооксигенази-2, оскільки вони підвищують ризик гострої декомпенсації СН та хронічної СН 6. Обговоріть контрацепцію та вагітність у жінок репродуктивного віку із СН |
Підготувала Олена Коробка
Оригінальний текст документа, включно із використаними джерелами літератури, читайте на сайті www.medscape.co.uk
Тематичний номер «Кардіологія. Ревматологія. Кардіохірургія» № 1 (104) 2026 р.