11 травня, 2026
Депресія в пацієнтів із серцево-судинними захворюваннями: фокус на рекомендації ESC
Сучасне визначення кардіоваскулярного прогнозу здається чітким і передбачуваним: у клінічній практиці орієнтуються на добре відомі параметри – рівень артеріального тиску, ліпідний профіль, фракцію викиду лівого шлуночка, ступінь стенозу коронарних артерій. Утім, існує фактор, який тривалий час залишався поза увагою, але здатний суттєво змінювати перебіг серцево-судинних захворювань (ССЗ) та їхні наслідки: тривога і депресія.
У 2025 році Європейське кардіологічне товариство (European Society of Cardiology, ESC) представило практичні рекомендації, присвячені психічним розладам у кардіологічних пацієнтів, зокрема тривозі та депресії. Останні в цих рекомендаціях розглядаються як незалежні фактори, які не лише підвищують ризик розвитку ССЗ, а й погіршують перебіг і клінічні результати вже наявної кардіологічної патології [2].
Чому саме тривога та депресія опинилися в центрі уваги сучасної кардіології? Який алгоритм ведення таких пацієнтів пропонує ESC? Спробуємо відповісти на ці запитання, звернувшись до сучасних доказових даних і рекомендацій ESC.
Модифікатор кардіоваскулярного ризику: депресія
Накопичено переконливі дані стосовно того, що депресія не тільки сприяє розвитку великих серцево-судинних подій, зокрема інфаркту міокарда [10], інсульту [12], а й супроводжує практично всі кардіологічні захворювання. Поширеність тривоги та депресивних симптомів серед кардіологічних пацієнтів є надзвичайно високою. Вони виявляються в кожного третього пацієнта з гострим коронарним синдромом [18]. Депресія істотно погіршує життя 20-25% хворих на хронічну серцеву недостатність (ХСН), а за наявності виражених функціональних обмежень її частота зростає майже до 40% [1]. Майже 38% осіб із порушеннями серцевого ритму також мають депресію [5]. Вона зберігається у 15-20% хворих навіть після імплантації кардіовертера-дефібрилятора [15].
Найважливіше, що депресія має не лише симптоматичне, а й негативне прогностичне значення. Її наявність асоціюється з підвищенням загальної смертності в ≈2 рази [22], зростанням ризику серцево-судинної смерті на 50-80% [11], а також збільшенням частоти повторних серцево-судинних подій і госпіталізацій [16]. У хворих, які відновлюються після перенесеного інфаркту міокарда, депресія є одним із ключових предикторів несприятливого перебігу ішемічної хвороби серця (ІХС) протягом подальших років. В осіб, які перенесли черезшкірне коронарне втручання, депресія асоціюється з гіршим відновленням після процедури та підвищеним ризиком смертності [23].
Представлена в 2025 р. нова практична настанова ESC змінює ставлення до цієї проблеми: відтепер депресія розглядається як повноцінний модифікатор кардіоваскулярного прогнозу, а не лише як супутній стан [2]. Якщо її вплив є таким значущим, то закономірно постає питання: які механізми поєднують ці, на перший погляд, різні патології та як на них можна впливати ефективно і безпечно?
Двоспрямований зв’язок патофізіологічних механізмів
Щоб зрозуміти взаємозв’язок між тривогою, депресією та ССЗ, необхідно звернутися до патофізіологічних механізмів. Виявляється, між ними існує двоспрямований патогенетичний зв’язок: з одного боку, депресія підвищує ризик розвитку та прогресування ССЗ, з іншого – сама серцево-судинна (СС) патологія сприяє формуванню депресивних розладів [8, 20, 21].
Депресія реалізує свій вплив через як поведінкові, так і біологічні механізми. Зокрема, вона сприяє зниженню фізичної активності, погіршує прихильність до лікування, обмежує участь у реабілітації, провокує виникнення несприятливих звичок (куріння, зловживання алкоголем). На біологічному рівні ключову роль відіграє хронічне низькоінтенсивне запалення, що супроводжується підвищенням рівнів С-реактивного білка (СРБ), інтерлейкіну (ІЛ)-6, фактора некрозу пухлини, а це спричиняє ендотеліальне ушкодження, дестабілізацію атеросклеротичної бляшки та тромбоутворення (рис. 1) [8, 19-21].
![Рис. 1. Двоспрямований зв’язок між депресією та ССЗ: ключові механізми [19] Рис. 1. Двоспрямований зв’язок між депресією та ССЗ: ключові механізми [19]](/multimedia/userfiles/images/2026/ZU_6_2026/ZU_06_2026_st34_pic1.webp) Рис. 1. Двоспрямований зв’язок між депресією та ССЗ: ключові механізми [19]
Рис. 1. Двоспрямований зв’язок між депресією та ССЗ: ключові механізми [19]
Важливою ланкою є дисфункція гіпоталамо-гіпофізарно-наднирникової осі, що проявляється гіперсекрецією кортизолу, активацією симпатичної нервової системи, інсулінорезистентністю, артеріальною гіпертензією та дисліпідемією. Ці процеси тісно пов’язані з автономною дисфункцією: симпатичною гіперактивацією та парасимпатичною недостатністю, що спричиняє тахікардію, коронароспазм, зниження варіабельності серцевого ритму та підвищений ризик аритмій і раптової серцевої смерті [8, 20, 21].
Ще одним важливим механізмом є тромбоцитарна активація, пов’язана з порушенням серотонінергічної регуляції: підвищена чутливість до серотоніну сприяє агрегації тромбоцитів, вазоконстрикції та тромбозу. Паралельно формується ендотеліальна дисфункція, що проявляється зниженням продукції оксиду азоту, посиленням оксидативного стресу та порушенням вазодилатації. Усе це створює умови для прогресування атеросклерозу [19-21].
Депресія також асоціюється з порушеннями ліпідного обміну, зокрема підвищенням ліпопротеїнів низької щільності та окиснених ліпідів, а також зі зниженням рівня омега‑3 жирних кислот, що впливають як на запалення, так і на нейромедіаторні процеси. Додаткову роль відіграють генетичні фактори, зокрема варіанти генів серотонінового транспортера, які пов’язані як із депресією, так і з ризиком СС подій.
Крім того, враховується вплив мікроРНК, що регулюють запалення, ліпідний обмін і нейропластичність, а також кишкової мікробіоти, яка через вісь «кишечник – мозок – серце» впливає на імунні, метаболічні та нейроендокринні процеси [8, 19, 21].
З іншого боку, ССЗ самі сприяють розвитку депресії через поєднання психосоціального стресу, функціональних обмежень і біологічних механізмів, включаючи запалення та нейроендокринні зміни. В результаті формується хибне коло, в якому депресія та ССЗ взаємно підсилюють одне одного, впливаючи як на перебіг захворювання, так і на прогноз.
Серотонін: спільний медіатор депресії та ССЗ
Аналіз наведених механізмів свідчить: попри їхню різноманітність – від запалення та нейроендокринної дисрегуляції до автономного дисбалансу й тромбоцитарної активації – значна частка цих процесів прямо або опосередковано пов’язана із функціонуванням серотонінергічної системи. Саме серотонін є спільним медіатором, який об’єднує центральні нейропсихічні та периферичні кардіоваскулярні ефекти, формуючи єдиний патогенетичний контур «мозок – серце».
Серотонін (5-гідрокситриптамін, 5-HT) є біогенним аміном, що виконує функції як нейромедіатора в центральній нервовій системі, так і периферичного гормоноподібного регулятора. В головному мозку серотонінергічна система відіграє ключову роль у регуляції настрою, стресової відповіді та циркадних ритмів. Зокрема, 5-HT1A-рецептори, що виконують функцію авторецепторів, пригнічують серотонінергічну передачу. Їхня дисфункція асоціюється зі зниженням активності цієї системи при депресії (рис. 2) [19, 21]. Водночас 5-HT2A-рецептори беруть участь у регуляції емоційної поведінки, а порушення балансу між цими рецепторними системами розглядається як один із механізмів розвитку депресивних розладів. Важливо, що тривале застосування селективних інгібіторів зворотного захоплення серотоніну (СІЗЗС) зумовлює десенситизацію 5-HT1A-авторецепторів і підвищення серотонінергічної передачі.
![Рис. 2. Серотонін: спільний патогенетичний медіатор депресії та ССЗ [21] Рис. 2. Серотонін: спільний патогенетичний медіатор депресії та ССЗ [21]](/multimedia/userfiles/images/2026/ZU_6_2026/ZU_06_2026_st34_pic2.webp) Рис. 2. Серотонін: спільний патогенетичний медіатор депресії та ССЗ [21]
Рис. 2. Серотонін: спільний патогенетичний медіатор депресії та ССЗ [21]
На периферії серотонін безпосередньо впливає на СС систему [19, 21]. У міокарді 5-HT4А-рецептори регулюють скоротливість і частоту серцевих скорочень, а їхня активація може мати проаритмогенний ефект. У судинах і тромбоцитах ключову роль відіграють 5-HT2A-рецептори, активація яких сприяє вазоконстрикції, агрегації тромбоцитів і прогресуванню атеросклерозу. Серотонін, що вивільняється із тромбоцитів, потенціює тромбоутворення і посилює судинні ускладнення, що пояснює його участь у формуванні кардіоваскулярного ризику [19, 21].
Отже, серотонінова система є центральною інтеграційною ланкою, яка поєднує нейробіологічні механізми депресії та судинно-тромбоцитарні ефекти. Це дозволяє вважати серотонін не лише медіатором настрою, а й ключовим фактором, що впливає на перебіг і прогноз ССЗ.
Ведення пацієнтів із депресією та ССЗ: ключові положення рекомендацій ESC
Ведення пацієнтів із депресією та ССЗ, відповідно до рекомендацій ESC (2025), передбачає активне виявлення психоемоційних порушень та їхню інтеграцію в загальну стратегію лікування. Експерти наполягають, що депресію не слід розглядати як «очікувану» реакцію на хворобу – вона потребує цілеспрямованої діагностики та корекції [2]. Рекомендується проводити рутинну оцінку психічного стану, використовуючи стислі (всього 2 запитання) валідовані інструменти, як-от Whooley Questions, PHQ‑2. Вони дозволяють швидко виявити пацієнтів із підозрою на психоемоційні порушення та визначити необхідність подальшого обстеження. Ведення таких хворих доцільно здійснювати в межах мультидисциплінарного підходу із залученням т. зв. психо-кардіо-команд, які забезпечують безперервність етапів скринінгу, діагностики та лікування.
Згідно з рекомендаціями ESC (2025), лікування депресії у пацієнтів із ССЗ базується на індивідуалізованому підході, який поєднує немедикаментозні та фармакологічні втручання з обов’язковим урахуванням кардіологічної безпеки [2]. Базовими компонентами немедикаментозних втручань є психоосвіта, модифікація способу життя та кардіореабілітація, які розглядаються як універсальні втручання та рекомендовані всім пацієнтам із ССЗ. Психотерапевтичні методи можуть бути ефективними при легких/помірних формах депресії та тривоги.
За вираженіших симптомів або недостатньої ефективності немедикаментозних підходів доцільним є призначення фармакотерапії. СІЗЗС розглядаються як препарати першої лінії у пацієнтів із ССЗ (рис. 3) [2]. Їхнє застосування має чітке патогенетичне підґрунтя: впливаючи на серотонінергічну систему, вони коригують не лише центральний нейромедіаторний дисбаланс, а й модулюють периферичні механізми, залучені до розвитку СС подій. Зокрема, інгібування зворотного захоплення серотоніну в тромбоцитах супроводжується зниженням їхньої агрегаційної активності, що потенційно обмежує тромбоутворення [13]. СІЗЗС сприяють зменшенню системного запалення, покращенню ендотеліальної функції [4] та частковій нормалізації автономного балансу, що безпосередньо пов’язано із ключовими ланками патогенезу ССЗ [19].
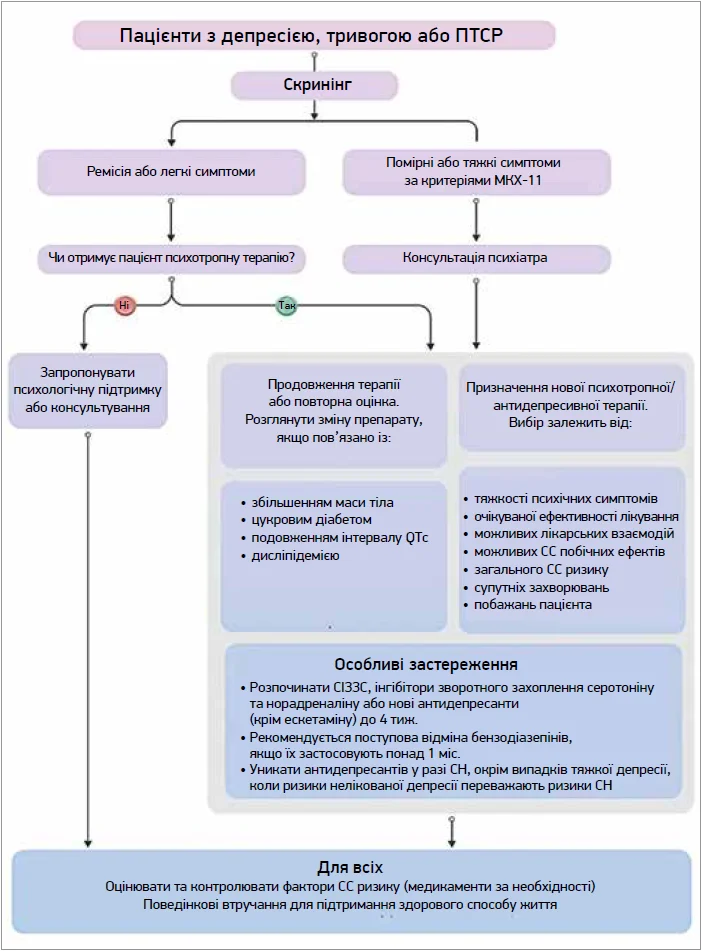 Рис. 3. Підходи до терапії депресії у кардіологічних хворих: рекомендації ESC (2025)
Рис. 3. Підходи до терапії депресії у кардіологічних хворих: рекомендації ESC (2025)
Важливою перевагою СІЗЗС є їхній сприятливий профіль безпеки. На відміну від трициклічних антидепресантів, СІЗЗС не мають вираженого проаритмогенного ефекту, не зумовлюють клінічно значущої ортостатичної гіпотензії, не погіршують провідності, що принципово важливо для кардіологічних пацієнтів [2, 3]. Водночас їхнє застосування потребує обережності через можливе подовження інтервалу QTc і підвищення ризику кровотеч, особливо на тлі антиагрегантної або антикоагулянтної терапії [7].
Оптимальний СІЗЗС: не тільки антидепресант
Серед СІЗЗС особливу увагу привертає сертралін, який має одну з найбільших доказових баз у пацієнтів із ССЗ. Його ефективність щодо зменшення депресивної симптоматики поєднується зі сприятливим профілем кардіальної безпеки, що робить сертралін одним із найобґрунтованіших варіантів фармакотерапії у цій популяції.
Ключову роль у формуванні доказової бази сертраліну відіграли рандомізовані контрольовані дослідження (РКД) SADHART і SADHART-CHF. У дослідженні SADHART продемонстровано ефективність сертраліну в зменшенні депресивної симптоматики в осіб, які перенесли гострий інфаркт міокарда чи мали нестабільну стенокардію, без негативного впливу на серцево-судинні показники [6]. РКД SADHART-CHF підтвердило безпеку застосування препарату в пацієнтів із ХСН [14].
Подальший розвиток доказової бази підсилив позиції цього препарату: в систематичному огляді 11 РКД (n=2767) сертралін розглядається як один із найперспективніших антидепресантів для хворих на ІХС [17]. У більшості включених досліджень прийом сертраліну сприяв зменшенню депресивної симптоматики, покращенню якості життя та поліпшенню низки кардіоваскулярних параметрів. Зокрема, спостерігалися збільшення ендотелієзалежної вазодилатації, зниження рівнів запальних маркерів (СРБ, ІЛ‑6) та покращення тромбоцитарно-ендотеліальних біомаркерів, включаючи E-селектин і β-тромбоглобулін. У частині досліджень спостерігалося покращення показників автономної регуляції, зокрема зростання варіабельності серцевого ритму. Автори підкреслили хороший кардіологічний профіль безпеки препарату: прийом сертраліну не супроводжувався статистично значущим зростанням частоти СС подій або смертності, а показники, як-от фракція викиду лівого шлуночка, артеріальний тиск, частота серцевих скорочень та ЕКГ-параметри, залишалися стабільними [17].
Накопичення нових даних дозволило ще ширше розкрити потенціал сертраліну, виходячи за межі впливу лише на психоемоційний стан. У нещодавно проведеному метааналізі даних 16 РКД доведено, що прийом сертраліну асоціюється зі зниженням індексу маси тіла на 1,59 кг/м² (95% довірчий інтервал (ДІ) від –2,72 до –0,47; p=0,005), маси тіла (зважена різниця середніх (ЗРС) –2,21 кг; 95% ДІ від –4,40 до –0,02; p=0,048), систолічного артеріального тиску (ЗРС –3,82 мм рт. ст.; 95% ДІ від –7,48 до –0,16; p=0,041) [20]. Застосування сертраліну супроводжується достовірним зниженням рівнів маркерів системного запалення: СРБ (ЗРС –0,21 мг/дл; 95% ДІ від –0,26 до –0,16; p<0,001), ІЛ‑6 (ЗРС –5,91 пг/мл; 95% ДІ від –11,33 до‑0,49; p=0,032), що підкреслює його потенційний вплив на ключові патогенетичні механізми розвитку та прогресування ССЗ. Спостерігався позитивний вплив на рівень глікованого гемоглобіну (ЗРС –0,51%; 95% від –0,91 до –0,11; p=0,012), тоді як вплив на ліпідний профіль залишався статистично незначущим [20].
Отже, сучасна доказова база свідчить, що сертралін не лише ефективно коригує депресивну симптоматику, а й має сприятливий профіль кардіологічної безпеки та потенційно впливає на низку патогенетичних механізмів ССЗ. Це дозволяє розглядати його як один із найобґрунтованіших варіантів фармакотерапії тривоги та депресії у пацієнтів із ССЗ.
Сертралін: від молекули до лікарського засобу
У клінічній практиці важливим є не лише вибір оптимальної молекули, а й конкретного лікарського засобу, що має доведену ефективність, безпеку та прогнозовану фармакокінетику. Особливого значення це набуває при використанні генеричних препаратів, де ключовим критерієм є підтверджена біоеквівалентність референтному лікарському засобу. Серед генеричних препаратів сертраліну увагу привертає Стимулотон® (Egis Pharmaceuticals), який довів свою біоеквівалентність референтному засобу. Стимулотон® доступний у дозуваннях 50 і 100 мг, що забезпечує зручність титрації та індивідуалізації терапії.
Висновки
Депресія в пацієнтів із ССЗ визнана незалежним модифікатором кардіоваскулярного прогнозу. Двоспрямований зв’язок між депресією та ССЗ реалізується через складні механізми, серед яких ключову роль відіграє серотонінергічна система. В сучасних рекомендаціях ESC підкреслена необхідність рутинного скринінгу психоемоційних порушень і мультидисциплінарного підходу до ведення таких пацієнтів із поєднанням немедикаментозної та фармакотерапії. СІЗЗС, зокрема сертралін (Стимулотон®), мають переконливу доказову базу ефективності та кардіологічної безпеки, завдяки чому їх можна вважати обґрунтованим вибором для терапії тривоги і депресії у хворих на ССЗ.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 6 (617), 2026 р



