14 грудня, 2024
Синдромний підхід у менеджменті інфекцій, що передаються статевим шляхом
 Особливість ситуації, яка склалася в умовах воєнного стану в Україні, в т. ч. зростання кількості військовослужбовців, котрі беруть участь у бойових діях, вимушених переселенців, розширення переліку уразливих груп населення щодо зараження інфекціями, що передаються статевим шляхом (ІПСШ), потребує особливого підходу в наданні лікувально-діагностичної допомоги. Водночас слід виокремити наявність певних обмежень у доступі до отримання дерматовенерологічної допомоги, що зумовлено об’єктивними причинами. Одним із варіантів вирішення, як свідчить світова практика, може бути застосування принципу «одного візиту», коли за 30-60 хв проводяться консультування, діагностика інфекцій та призначається лікування. Про особливості такого підходу та можливості його втілення на практиці розповів завідувач відділу ІПСШ ДУ «Інститут дерматології та венерології НАМН України» (м. Харків), національний представник у Європейській раді Міжнародного союзу проти ІПСШ (IUSTI), доктор медичних наук, професор Гліб Михайлович Бондаренко.
Особливість ситуації, яка склалася в умовах воєнного стану в Україні, в т. ч. зростання кількості військовослужбовців, котрі беруть участь у бойових діях, вимушених переселенців, розширення переліку уразливих груп населення щодо зараження інфекціями, що передаються статевим шляхом (ІПСШ), потребує особливого підходу в наданні лікувально-діагностичної допомоги. Водночас слід виокремити наявність певних обмежень у доступі до отримання дерматовенерологічної допомоги, що зумовлено об’єктивними причинами. Одним із варіантів вирішення, як свідчить світова практика, може бути застосування принципу «одного візиту», коли за 30-60 хв проводяться консультування, діагностика інфекцій та призначається лікування. Про особливості такого підходу та можливості його втілення на практиці розповів завідувач відділу ІПСШ ДУ «Інститут дерматології та венерології НАМН України» (м. Харків), національний представник у Європейській раді Міжнародного союзу проти ІПСШ (IUSTI), доктор медичних наук, професор Гліб Михайлович Бондаренко.
Якими є сучасні епідеміологічні особливості ІПСШ?
Щодня в світі реєструється >1 млн випадків зараження ІПСШ (сифіліс, хламідіоз, гонорея, трихомоноз), більшість з яких перебігають безсимптомно. Найрозповсюдженішим у всьому світі є трихомоноз. Другою ІПСШ за частотою виникнення в країнах Європи та Америки є урогенітальний хламідіоз; в Африці, Південно-Східній Азії, Західно-Тихоокеанському регіоні – гонорея. Також щороку виявляється близько пів мільярда осіб, позитивних до вірусу простого герпесу (ВПГ) [1-4].
Варто зазначити, що ІПСШ позначаються на сексуальному та репродуктивному здоров’ї населення, зумовлюють стигматизацію, безпліддя, ускладнення в період вагітності, підвищують ризик розвитку онкологічних захворювань, а також ВІЛ-інфекції. Так, епідеміологічні та лабораторні дослідження свідчать, що наявність ІПСШ суттєво збільшує ймовірність зараження ВІЛ-інфекцією статевим шляхом. Поява хронічного місцевого запального процесу та рецидиви венеричних захворювань відіграють значну роль у сприянні інфікуванню ВІЛ-інфекцією [2, 3]. Встановлено, що збудники ВІЛ та ІПСШ взаємодіють і впливають на перебіг кожної окремої нозології. Змішане інфікування супроводжується зміною біологічних властивостей збудників, підсилює їхню вірулентність, чим обтяжує патологічний процес, спричиняє резистентність до терапії, сприяє виникненню рецидивів після проведеного лікування [2, 3, 5-7].
Останніми роками почастішали випадки виникнення прихованого та безсимптомного перебігу ІПСШ, мікст-інфікування [7-9]. Максимальний рівень захворюваності ІПСШ/ВІЛ спостерігається в представників ключових груп, зокрема серед осіб, що практикують ризиковану сексуальну й асоціальну поведінку, перебувають у пенітенціарних закладах, вживають психоактивні речовини, а також у людей із зони збройних конфліктів [2, 3, 8, 9]. Дослідженнями підтверджено, що пік епідемій ІПСШ збігався з воєнними діями, екологічними катастрофами, масштабними міграціями населення.
Як змінилася ситуація щодо ІПСШ в Україні з моменту повномасштабного вторгнення?
Повномасштабна війна в країні значно збільшила ризик виникнення спалахів ІПСШ, особливо на окупованих територіях, де населення не мало взагалі чи мало обмежений доступ до медичних закладів, крім того, був відчутний брак ліків. У перші місяці війни відбувалася найбільша після Другої світової війни міграція населення. Мільйони жителів України, в т. ч. інфіковані люди, були змушені змінити місце свого постійного проживання через воєнні дії, що, безумовно, підвищує ризик передачі інфекцій. Боронити країну в лавах Збройних сил України та територіальної оборони пішли десятки тисяч чоловіків і жінок без належного медичного обстеження. Варто згадати про факти численних порушень Женевської конвенції та воєнні злочини, скоєні окупаційними військами на території України. Дегуманізація супротивника в поєднанні з подіями на полі бою, сексуальне насильство збільшили ризик захворювання на ІПСШ [8, 10].
З іншого боку, наявний воєнний стан накладає обмеження на час і ресурси, збільшує вартість, зменшує доступність до діагностики та лікування статевих інфекцій. Багато закладів охорони здоров’я в місцях проведення бойових дій втратили чи не мають достатньо обладнання та кваліфікованого персоналу для діагностики ІПСШ.
Усе вищезазначене обумовлює необхідність оптимізації лікувально-діагностичних, профілактичних та організаційно-методичних заходів щодо менеджменту ІПСШ у сучасних умовах. З огляду на досвід міжнародних експертів, рекомендації Всесвітньої організації охорони здоров’я (ВООЗ), напрацювання науковців відділу ІПСШ ДУ «Інститут дерматології та венерології НАМН України» нами запропоновано синдромний підхід до менеджменту ІПСШ як заходу підвищення доступу до дерматовенерологічної допомоги в сучасних умовах.
Чому саме синдромний підхід?
Застосування синдромного підходу до менеджменту пацієнтів з ІПСШ надає можливість епідемічного контролю, що забезпечить ефективне лікування хворого, а також запобігання інфікуванню статевих партнерів і побутових контактів. Ефективність та прийнятність синдромного підходу в лікуванні уретритів, вагінальних виділень, генітальних виразок є доведеними відповідно до даних ВООЗ (2018) [6]. Завдяки цьому належне лікування може отримати значна кількість інфікованих осіб. Перевагами такого підходу є низька вартість, легкість застосування та економічна обґрунтованість. Він базується на визначенні постійного переліку симптомів і легко впізнаваних ознак (синдромів), а також призначенні лікування, яке впливатиме на більшість мікроорганізмів або на найнебезпечніші, що спричиняють ці синдроми.
Згідно з даними наших спостережень, для діагностики ІПСШ у представників уразливих груп населення актуальним є застосування мінімального пакета лабораторних досліджень – швидкі тести, скринінгова мікроскопія (мікроскопії «біля ліжка хворого», bed-side microscopy) з метою своєчасного виявлення ІПСШ і підвищення запобігання їхньому розповсюдженню. Детальніше застосування скринінгової мікроскопії у діагностиці ІПСШ розглянуто у відповідних клінічних протоколах і рекомендаціях [2, 3, 7]. Застосування швидких методів діагностики й одноразових схем лікування, затверджених міжнародними протоколами, є ефективним в умовах амбулаторії [2, 3, 5, 6].
Які основні завдання синдромного підходу?
Основними завданнями синдромного підходу є оздоровлення хворого, переривання епідемічного ланцюжка вже на першому візиті до лікаря й виключення можливості інфікування партнерів хворого. Даними спостережень підтверджено, що в етіології синдромів виділень з уретри та піхви, появи виразкових елементів на геніталіях значну роль відіграють такі ІПСШ, як гонорея, хламідіоз, сифіліс, ВПГ [1, 3, 4]. Під час консультування щодо ІПСШ пацієнтам слід надавати інформацію про основні ІПСШ та методи їхнього тестування.
Світовий досвід свідчить про ефективність у таких ситуаціях застосування швидких методів діагностики й одноразових схем лікування в умовах амбулаторії, синдромної діагностики, проведення превентивного лікування та впровадження сучасних принципів ведення клінічного випадку (кейс-менеджмент). Впровадження таких розробок підтримують ВООЗ, Глобальний фонд у програмах, пов’язаних з ВІЛ/СНІДом [2, 3, 5].
Як синдромний підхід застосовується на практиці? В чому його переваги?
Ведення випадку ІПСШ – це догляд за людиною, яка має симптоми ІПСШ або позитивний тест на ≥1 статеву інфекцію.
Кожний кейс-менеджмент включає збір анамнезу, клінічний огляд, установлення діагнозу, раннє призначення ефективного лікування, надання рекомендацій стосовно сексуальної поведінки, інформування та лікування партнера, звітування про випадок і клінічне спостереження згідно з наявними протоколами.
Стратегія наближення дерматовенерологічної допомоги не лише до пацієнтів з уразливих груп, а й до населення на прифронтових територіях, де діє обмежений доступ до медичних послуг, передбачає застосування простих у виконанні, чутливих і специфічних методів лабораторної діагностики ІПСШ. Таким вимогам відповідають швидкі тести – прості у використанні діагностичні набори, які надають змогу отримати результат протягом декількох хвилин. Вони є альтернативою класичним діагностичним тест-системам і не потребують дорогого устаткування й висококваліфікованого персоналу [2, 3].
Пацієнти, яким показаний синдромний підхід:
- особи, що перебувають в умовах обмеженого доступу до дерматовенерологічної допомоги;
- особи, стосовно яких є підстава вважати, що вони не виконуватимуть лікувально-діагностичних призначень і не утримуватимуться від статевих зв’язків до закінчення лікування, – представники уразливих груп: жінки комерційного сексу, чоловіки, котрі мають сексуальні стосунки із представниками своєї статі, споживачі ін’єкційних наркотиків тощо;
- особи, котрі бажають лікуватися із застосуванням синдромного підходу.
Основні характеристики синдромного підходу:
- використання блок-схем, що дозволяють медичному працівнику ідентифікувати причини синдрому;
- негайне лікування всіх захворювань, що зумовлюють синдром;
- виявлення і лікування партнерів, інформування пацієнта про методи лікування та зниження ризику повторного зараження, забезпечення презервативами.
Для кожного із синдромів розроблено блок-схему, що визначає послідовні кроки у веденні хворого. Використання блок-схем дозволяє надавати медичну допомогу навіть у випадку, якщо лікар не є дерматовенерологом; надання допомоги відбувається на будь-якому рівні (з первинної ланки). Для визначення синдрому та вибору відповідної блок-схеми в усіх випадках необхідні збір анамнезу й обстеження пацієнта (візуальне, а також пальпаторне).
Варто зазначити, що пацієнти, яким медична допомога надається із застосуванням синдромного підходу, мають право знати про наявність інших можливих методів діагностики й лікування ІПСШ, що залишає право вибору лікування з обстеженням або без нього з метою виявлення етіологічного фактора. Хворі повинні бути поінформованими щодо недоліків синдромного підходу, можливих наслідків його застосування та своєї поведінки після лікування згідно із синдромним підходом. Синдромне лікування має проводитися в тих випадках, коли неможлива повноцінна лабораторна діагностика ІПСШ. Час, витрачений на виявлення інфекційних факторів, причетних до розвитку хвороби, може обернутися тяжкими наслідками для пацієнтів.
Переваги синдромного підходу:
- прискорення надання хворому медичної допомоги;
- лікування при первинному зверненні до лікаря;
- економічна перевага за рахунок виключення дорогих лабораторних тестів;
- задоволеність і зручність для пацієнта;
- зниження частоти передачі інфекції й ризику розвитку ускладнень через відсутність лікування;
- скорочення частоти й тривалості відвідувань;
- можливість стандартизації діагностики, лікування, оповіщення партнерів і звітності за рахунок використання блок-схем стосовно ведення ІПСШ, що дозволить удосконалити систему епідемічного нагляду й виконання програм.
Які особливості синдромного підходу в чоловіків і жінок?
Синдромне лікування призначається за такими симптомами:
- виділення з уретри;
- генітальні виразки;
- виділення з піхви;
- біль унизу живота в жінок;
- припухлість калитки.
Найбільший інтерес для клініцистів становлять перші три симптоми. Можливий до застосування алгоритм ведення пацієнток із виділеннями з піхви представлений на рисунку 1.
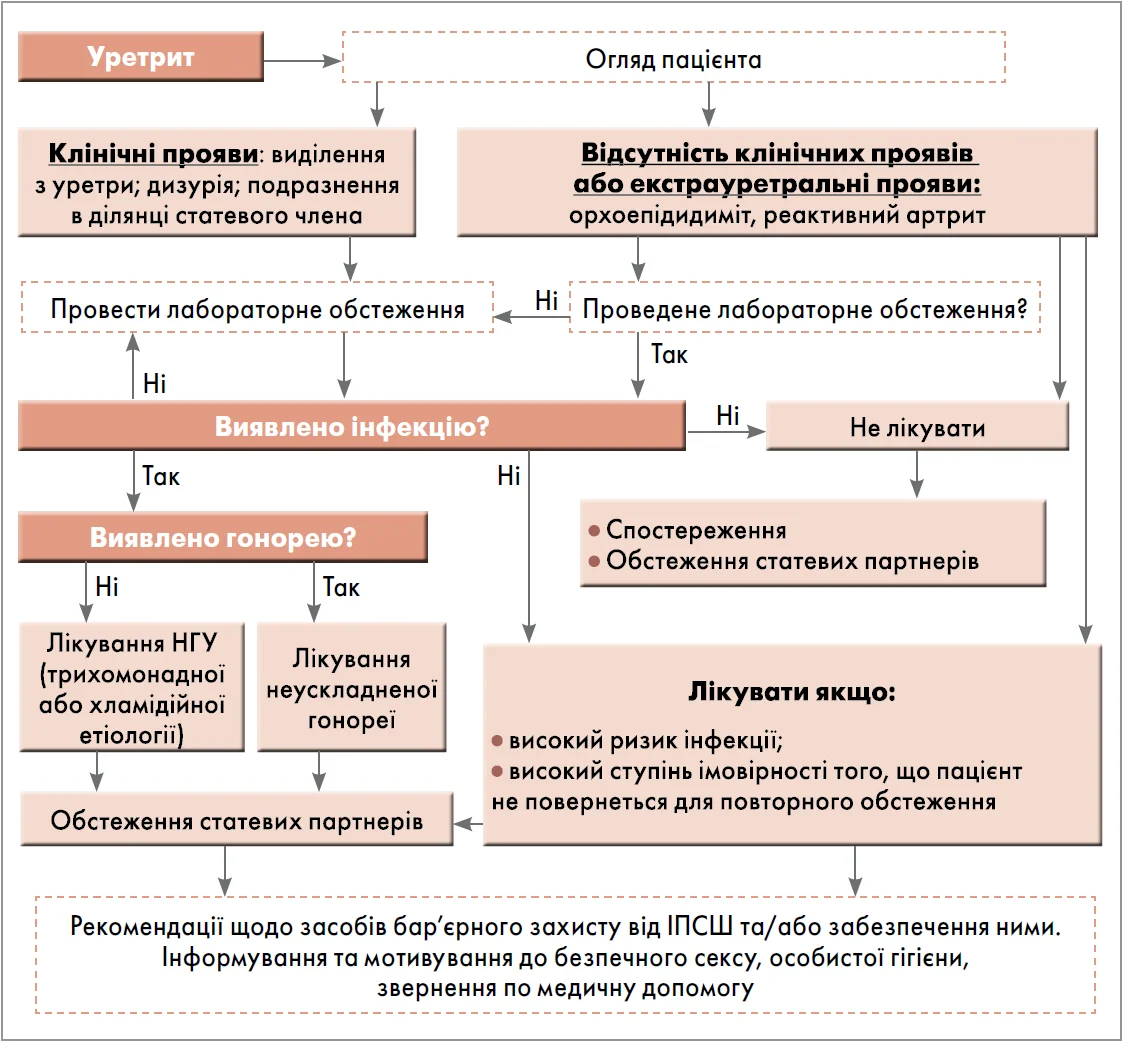
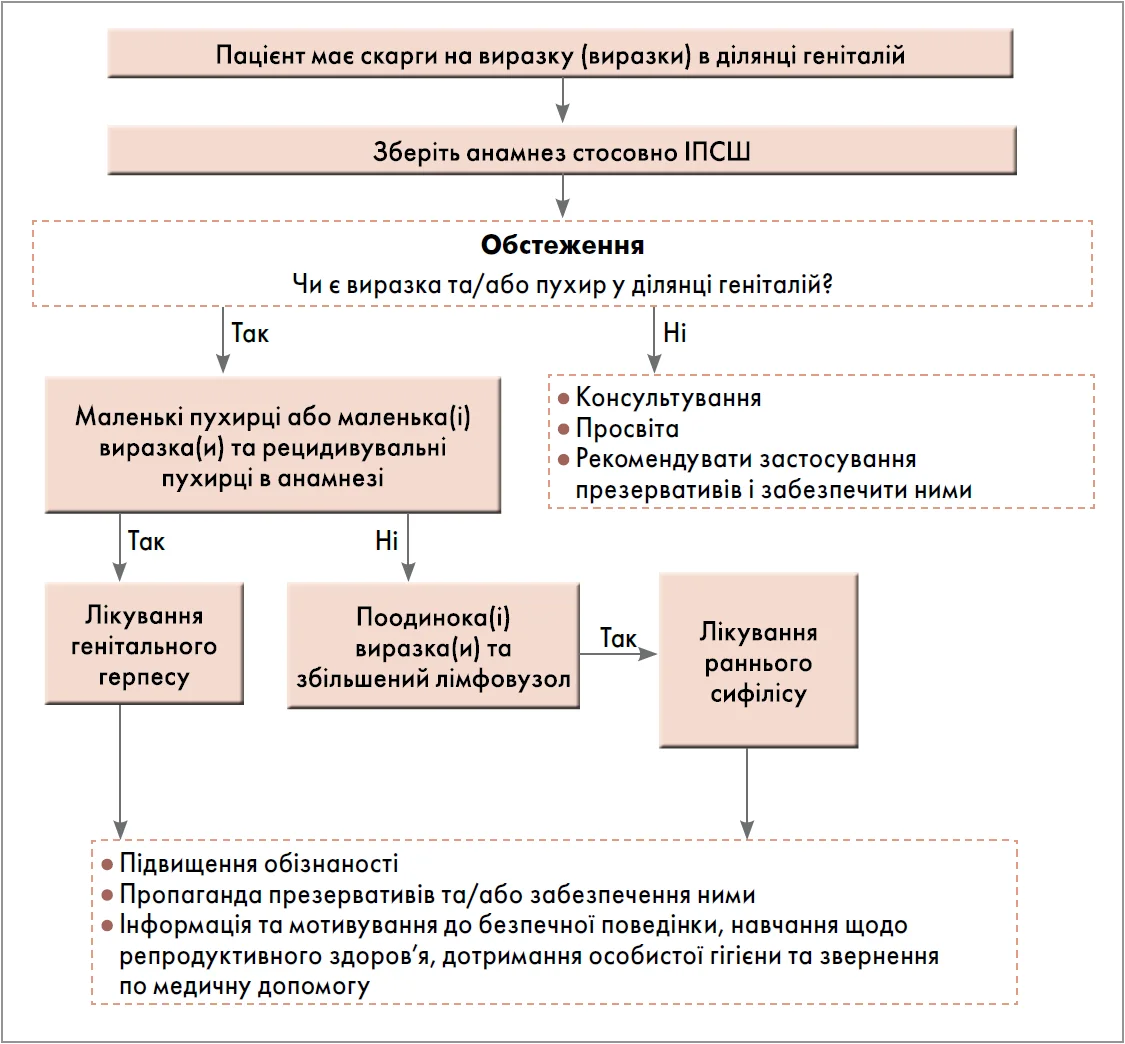
Також запропоновано синдромний підхід до лікування уретритів (рис. 2) та інфекцій, що супроводжуються утворенням виразок на геніталіях (рис. 3).
Лікування передбачає застосування схем, розроблених для кожного синдрому.
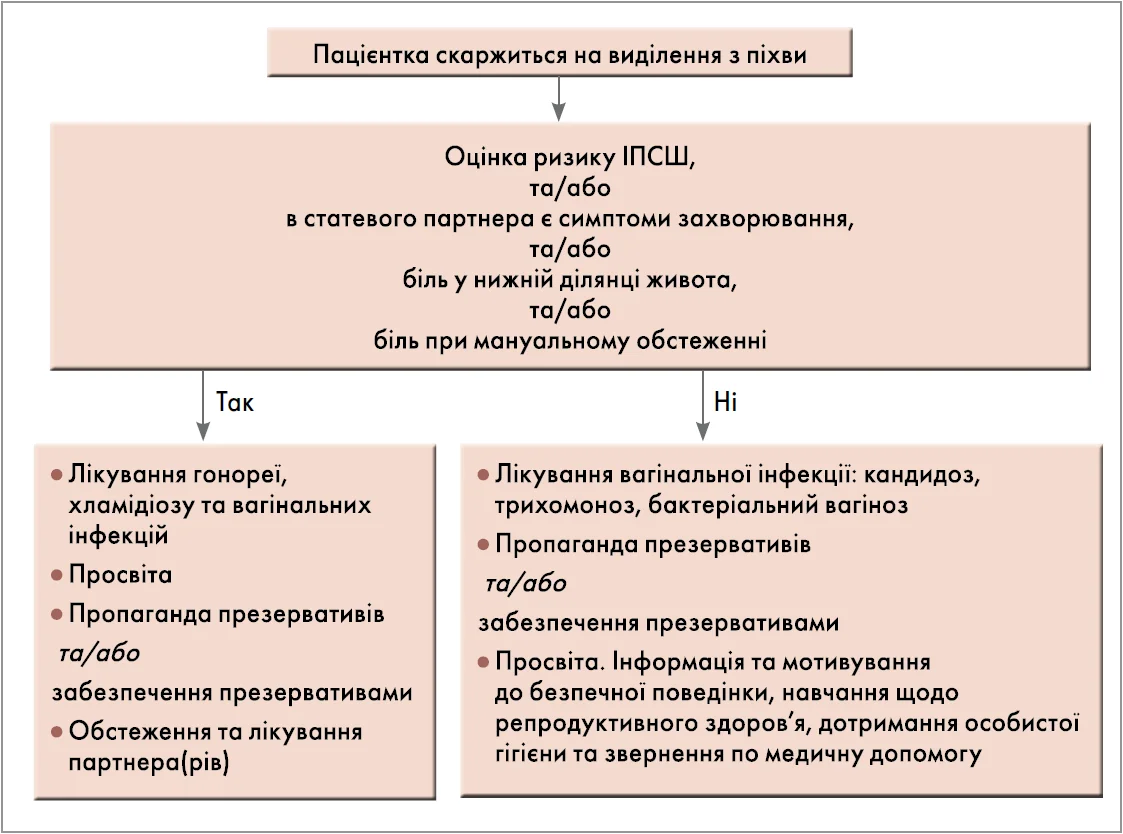 Рис. 1. Алгоритм ведення пацієнток із виділеннями з піхви
Рис. 1. Алгоритм ведення пацієнток із виділеннями з піхви
Рис. 2. Синдромний підхід до ведення пацієнтів з уретритами
Примітка: НГУ – негонорейний уретрит.
Рис. 3. Синдромне лікування захворювань, що спричиняють виразки геніталій
Протипоказання для застосування синдромного підходу:
- субклінічний або безсимптомний перебіг ІПСШ;
- вагітність;
- неповнолітність пацієнта;
- належність особи до декретованих професій;
- відмова пацієнта;
- множинна лікарська непереносимість в анамнезі;
- необхідність в екстреній госпіталізації (будь-яка хірургічна, акушерсько-гінекологічна й соматична патологія).
Лікарські засоби, що застосовуються для лікування ІПСШ, мають відповідати таким критеріям: високоефективність (щонайменше 95%), низьковартісність, прийнятні токсичність та переносимість.
Оптимальним режимом застосування препаратів є разовий пероральний прийом. Засоби мають бути прийнятними для використання у вагітних і жінок, які годують грудьми. Також препарати не мають сприяти розвитку резистентності.
Терапію слід розпочати під час первинної консультації, якщо:
- лікар може встановити діагноз уже під час первинного відвідування;
- на основі клінічних проявів і симптомів, результатів експрес-тестів, лабораторного обстеження встановлено діагноз у статевого партнера.
Для лікування необхідно використовувати ефективні препарати, зазначені в схемах лікування, в дозах, що не перевищують гранично допустимої норми. Запорукою успішного синдромного лікування є установлення топічного діагнозу, що дозволяє вибрати різні схеми терапії запального процесу сечостатевих органів. Якщо немає можливості встановити точний топічний діагноз, лікування проводиться як при ускладненій формі інфекції.
Висновки
Діагностика, лікування і реабілітація хворих на ІПСШ, які належать до груп ризику (та під час війни), потребують особливого підходу. Для обстеження хворих з уразливих груп або осіб, які перебувають в умовах, де спостерігаються обмежені медичні можливості, рекомендується проведення діагностики ІПСШ із використанням швидких тестів, скринінгової мікроскопії, що прискорить надання допомоги та сприятиме запобіганню поширення ІПСШ. У разі неможливості проведення діагностики із застосуванням швидких тестів слід призначати лікування на підставі клінічної симптоматики захворювання й анамнестичних даних (синдромний підхід). Призначення синдромного лікування ІПСШ доцільно проводити з урахуванням визначеної чутливості збудників до антибактеріальних препаратів.
Література
- ВООЗ. Глобальна стратегія профілактики інфекцій, що передаються статевим шляхом, та боротьби з ними, 2006–2015 рр. ВООЗ; 2007. 70 с.
- Глобальний інформаційний бюлетень. ЮНЕЙДС. Женева; 2016. 8 с.
- Застосування кейс-менеджменту у веденні представників групи ризику з інфекціями, що передаються статевим шляхом. Методичні рекомендації. Київ, 2011. 65 с.
- Ультракоротка схема лікування рецидиву генітального герпесу патогенетичними засобами / Бондаренко Г.М., Щербакова Ю.В., Чирва В.Б., Тесленко С.В. Дерматологія та венерологія. 2019. № 4. С. 12–17.
- Bacterial Sexually Transmitted Disease Screening Outside the Clinic – Implications for the Modern Sexually Transmitted Disease Program / K. T. Bernstein, J. M. Chow, P. Pathela, T. L. Gift. Sex. Transm. Dis. 2016. № 43 (2, Suppl. 1). Р. 42-52.
- 2018 European (IUSTI/WHO) International Union against sexually transmitted infections (IUSTI) World Health Organisation (WHO) guideline on the management of vaginal discharge / J. Sherrard, J. Wilson, G. Donders et al. Int. J. STD & AIDS. 2018. № 29 (13). Р. 1258-1272.
- World Health Organization. A strategic approach to strengthening control of reproductive tract and sexually transmitted infections: use of the programme guidance tool. World Health Organization. Geneva: WHO, 2009. 44 p.
- Оцінка факторів ризику і прогнозування можливого розвитку ускладнень у жінок з інфекціями, що передаються статевим шляхом / Н. Є. Горбань, С. В. Унучко, В. М. Волкославська, В. К. Кондратюк, Т. В. Губенко, І. Г. Пономарьова, І. Є. Намли. Дерматологія та венерологія. 2021. № 1. С. 36-42.
- Современные особенности патоморфоза сифилиса (обзор) / Г. М. Бондаренко, С. В. Унучко, И. Н. Никитенко, Ю. В. Щербакова. Georgian medical news. 2019. № 3 (288). С. 105-110.
- Клінічний перебіг та епідеміологічна характеристика сучасного сифілісу у вагітних / C. В. Унучко, В. М. Волкославська, Т. В. Губенко, В. В. Кутова, І. Є. Намли. Дерматологія та венерологія. 2021. № 2. С. 20–24.
Медична газета «Здоров’я України 21 сторіччя» № 21 (583), 2024 р



 Бондаренко Г.М.
Бондаренко Г.М.