28 жовтня, 2020
Застосування цукрознижувальних засобів для контролю серцево-судинного ризику в пацієнтів із цукровим діабетом 2-го типу: актуальні новини Американської колегії кардіологів
Незважаючи на досягнення останніх десятиліть у терапії цукрового діабету (ЦД) 2-го типу, серцево-судинні захворювання (ССЗ) і досі є основною причиною смерті у цій категорії пацієнтів. Протягом останнього десятиріччя з’явилися нові можливості покращити прогноз осіб із ЦД 2-го типу та ССЗ. Два класи цукрознижувальних препаратів – агоністи рецепторів глюкагоноподібного пептиду 1 (арГПП-1) та інгібітори натрій-залежного котранспортера глюкози 2-го типу (іНЗКТГ‑2) – виявили здатність до значущого зниження ризику великих серцево-судинних (СС) подій. Американська колегія кардіологів (ACCF) 2020 року опублікувала експертний консенсус, в якому детально висвітлені доказові дані та надані практичні рекомендації щодо застосування цих ліків із метою зниження СС-ризиків у хворих на ЦД 2-го типу. Представляємо до вашої уваги огляд основних положень документа.
Після отримання багатонадійних результатів лікування пацієнтів із ЦД 2-го типу і ССЗ за допомогою арГПП-1 та іНЗКТГ-2 профільні асоціації та товариства переглянули парадигму терапії ЦД. Акценти зміщуються від контролю рівня глюкози до комплексного підходу в лікуванні ЦД із фокусом на стратегію зниження СС-ризиків [2, 22, 23]. Зростає роль кардіологів у курації пацієнтів із ЦД.
Використання арГПП‑1
Препарати арГПП‑1 також відомі як аналоги нативного глюкагонопептидного гормона 1, оскільки їхні ефекти повторюють ефекти цього гормона. За даними клінічних досліджень, деякі представники класу арГПП‑1 продемонстрували здатність попереджати великі СС-події у популяції хворих на ЦД 2-го типу, особливо серед осіб з атеросклеротичними ССЗ (АССЗ).
На сьогодні наявні різні арГПП-1, які відрізняються один від одного за своєю структурою, що впливає на їхні клінічні ефекти. На прикладі ліраглутиду нижче наведені клінічні докази впливу арГПП‑1 на СС-події.
У рандомізованому дослідженні LEADER взяли участь 9340 пацієнтів зі встановленими АССЗ (81%) або факторами СС-ризику (19%). Ефективність оцінювали за трикомпонентною кінцевою точкою – СС-смерть, нефатальні інфаркт міокарда, інсульт. Унаслідок лікування частота настання подій кінцевої точки була меншою на 13% у групі ліраглутиду порівняно із плацебо: відносний ризик (ВР) становив 0,87; 95% довірчий інтервал (ДІ) 0,78‑0,97. Летальність від усіх причин зменшилася на 15% (ВР 0,85; 95% ДІ 0,74‑0,97), переважно за рахунок зниження частоти СС-смерті.
В інших дослідженнях також вивчали СС-ефекти перорального (PINOEER-6) та ін’єкційного семаглутиду (SUSTAIN-6), екзенатиду (EXSCEL), ліксизенатиду (ELIXA). Первинна кінцева точка була переважно трикомпонентною і включала кардіоваскулярну смерть, нефатальний інфаркт або нефатальний інсульт. Ефект різних арГПП-1 проявлявся нерівномірно: від нейтрального (ВР 1,02) у ліксизенатиду до найбільш виразного (ВР 0,74) у ін’єкційного семаглутиду. Сукупний ефект зниження частоти серцево-судинних подій за даними метааналізу досліджень ELIXA, EXSCEL, LEADER та SUSTAIN-6 становив 12% (ВР 0,88; 95% ДІ 0,84-0,94). Найбільшу користь від терапії отримували пацієнти, які вже мали діагностоване АССЗ (ВР 0,87; 95% ДІ 0,82-0,92). Натомість для популяції первинної профілактики ефект спочатку не підтвердився (ВР 1,03; 95% ДІ 0,87-1,23) [50].
Проте в наступному метааналізі, який додатково включав дані нових випробувань HARMONY OUTCOMES, PIONEER-6 та REWIND, було встановлено, що терапія аналогами ГПП-1 також впливає на частоту трикомпонентної кінцевої точки серцево-судинних подій у пацієнтів із ЦД без встановленого ССЗ (ВР 0,95; 95% ДІ 0,83-1,08) [80]. Крім того, метааналіз виявив, що арГПП-1 можуть знижувати частоту госпіталізацій із приводу СН, хоча цей ефект, можливо, не поширюється на весь клас, а був підтверджений в рандомізованому контрольованому дослідженні лише для албіглутиду [82].
Слід відмітити, що арГПП-1, як і іНЗКТГ-2, чинять сприятливі ефекти в нирках. У вже згадуваному метааналізі показане зниження на 17% комбінованої ниркової кінцевої точки, що включала розвиток макроальбумінурії, подвоєння сироваткового кретиніну або зниження швидкості клубочкової фільтрації (ШКФ) на 40% і більше від початкової, перехід у термінальну стадію ниркової недостатності або смерть внаслідок хвороби нирок (ВР 0,83; 95% ДІ 0,78-0,89) [80].
Додатковим класовим ефектом арГПП-1, який може бути сприятливим для осіб із ЦД 2-го типу, є зниження ваги, що варіювало від 2 до 4% при лікуванні дулаглутидом, екзенатидом та ліраглутидом, або 4-6 кг – семаглутидом у стандартних цукрознижувальних дозах [18, 85-87]. На додаток, арГПП-1 помірно зменшують артеріальний тиск (АТ). Перевагою арГПП-1 є також низький ризик розвитку гіпоглікемії. Терапія ліраглутидом порівняно із плацебо на 20% знижувала частоту гіпоглікемічних станів та на 31% – ризик тяжкої гіпоглікемії [14].
Механізм дії
ГПП‑1 – постпрандіальний пептидний гормон, що має глюкозозалежну дію [81]. В результаті введення агоніста рецепторів ГПП‑1 створюється надфізіологічна концентрація ГПП‑1, що знижує рівень глюкози кількома шляхами [81]:
- за рахунок підвищення глюкозозалежної секреції інсуліну бета-клітинами підшлункової залози;
- шляхом пригнічення секреції глюкагону;
- за рахунок затримання спорожнення шлунка, що подовжує відчуття насичення.
Вплив арГПП-1 на СС-систему є опосередкованим за рахунок впливу на масу тіла, рівень глікемії, АТ та прямим завдяки дії на постпрандіальний рівень триглицеридів та зниженню запалення. У таблиці 1 зібрані показання, протипоказання, рекомендації зі способу застосування та дозування, а також побічні реакції арГПП-1 ліраглутиду.
Рекомендації з профілактики та моніторування побічних ефектів на початку застосування арГПП‑1
1. Якщо HbA1С добре контрольований, або пацієнт має в анамнезі часті епізоди гіпоглікемії, слід знизити дозування або припинити застосування похідних сульфонілсечовини та розглянути можливість зменшення добової дози інсуліну на ~20% до початку терапії арГПП‑1.
2. Потрібно пояснити пацієнтові важливість регулярних вимірювань рівня глюкози вдома у перші чотири тижні терапії.
3. До початку лікування арГПП‑1 варто відмінити препарати дипептидилпептидази 4, якщо хворий їх отримував.
4. Для запобігання нудоті доцільно рекомендувати пацієнтам харчуватися дрібними порціями, розпочинати терапію арГПП‑1 з низької дози та повільно титрувати з урахуванням переносимості до цільової.
5. Лікарі мають рекомендувати пацієнтам пройти офтальмологічне обстеження до початку терапії арГПП‑1, якщо цього не було зроблено впродовж останніх 12 місяців.
6. Слід обговорювати із хворими потенційний ризик діабетичної ретинопатії (для дулаглутиду або ін’єкційного семаглутиду).
7. Варто уникати застосування арГПП‑1 у пацієнтів із діабетичним гастропарезом або активним захворюванням жовчного міхура.
8. Дані деяких постмаркетингових досліджень свідчать про те, що арГГП-1, імовірно, асоційовані з розвитком гострого панкреатиту, однак у жодному масштабному випробуванні зростання ризику панкреатиту не зафіксовано.
Застосування іНЗКТГ‑2
З-поміж пероральних цукрознижувальних засобів іНЗКТГ2 у клінічній практиці наразі використовують три молекули: емпагліфлозин, дапагліфлозин та канагліфлозин. У рандомізованих дослідженнях препарати знижували частоту великих СС-подій в осіб із ЦД 2-го типу та АССЗ або факторами ризику.
У нещодавньому метааналізі результатів досліджень CANVAS, CREDENCE, DECLARE-TIMI 58 та EMPA-REG OUTCOME було підтверджене зниження частоти великих СС-подій на 12% незалежно від мети застосування іНЗКТГ‑2 – для первинної чи вторинної профілактики ССЗ (ВР 0,88; 95% ДІ 0,82‑0,94) [62]. Окрім того, всі іНЗКТГ‑2 виявили здатність затримувати прогресування ниркової дисфункції у пацієнтів, що страждають на діабетичну нефропатію [13, 16, 60, 64, 65].
Вважається, що сприятливі СС-ефекти є спільними для всього класу іНЗКТГ‑2, хоча у клінічних дослідженнях деякі результати різнилися, ймовірно, через наявні відмінності у популяціях пацієнтів [48‑50]. Особливе значення для кардіологічної практики мають нові дані щодо профілактичної дії окремих іНЗКТГ‑2 щодо впливу на СН.
Слід зауважити, що зниження частоти госпіталізацій із приводу СН відображає переважно профілактичний ефект іНЗКТГ‑2 відносно розвитку симптомної СН у пацієнтів із ЦД групи високого СС-ризику. Адже орієнтовно 90% хворих, що були залучені у випробування, не страждали на СН на момент включення. З іншого боку, в дослідженні DAPA-HF були продемонстровані переконливі переваги дапагліфлозину при лікуванні пацієнтів, які вже мали СН.
Унаслідок приймання препарату відбувалося значуще зниження ризику СС-смерті та поліпшення перебігу СН, а також полегшення симптомів недостатності кровообігу в пацієнтів із СН зі зниженою фракцією викиду (СНзнФВ). Більш ніж у половини учасників дослідження не було встановлено діагнозу ЦД 2-го типу, і між підгрупами з/без ЦД не спостерігалося відмінностей у результатах.
Таким чином, кардіопротективна дія дапагліфлозину, ймовірно, реалізується незалежними від цукрознижувального ефекту властивостями молекули. Сприятливий вплив препарату на симптоми, функціональний статус та якість життя осіб із СНзнФВ також мав місце у дослідженні DEFINE-HF [51].
DECLARE–TIMI 58 – найбільше на сьогодні випробування іНЗКТГ‑2, що є унікальним за складом учасників та аналізом СС-ефектів [17, 60]. У 17 160 пацієнтів із ЦД 2-го типу, які мали встановлений діагноз АССЗ або множинні фактори ризику, порівнювали дапагліфлозин у дозі 10 мг/добу та плацебо. Дапагліфлозин значуще зменшував частоту комбінованої первинної кінцевої точки, що включала СС-смерть чи госпіталізацію із приводу СН (ВР 0,83; 95% ДІ 0,73‑0,95).
Доцільно зауважити, що понад половини учасників не мали встановленого АССЗ на момент включення. Для цієї категорії пацієнтів раніше бракувало даних щодо ефективності та безпеки іНЗКТГ‑2. Нові докази, отримані в дослідженні DECLARE-TIMI 58, підтверджують здатність дапагліфлозину знижувати ризик несприятливих подій, а також госпіталізацій через СН серед хворих на ЦД 2-го типу без АССЗ на початок терапії.
Терміни та визначення
Для кращого розуміння показань та особливостей застосування специфічних цукрознижувальних засобів експерти склали короткий глосарій, який узгоджується з термінологічною базою АСС та даними клінічних досліджень.
Атеросклеротичне серцево-судинне захворювання (АССЗ)
Під цим терміном об’єднані наступні патології та стани: гострий коронарний синдром або інфаркт міокарда, стабільна/нестабільна стенокардія, коронарна хвороба серця з/без проведення реваскуляризації, інші артеріальні реваскуляризації, інсульт, атеросклероз периферійних артерій.
Високий ризик розвитку АССЗ
Мається на увазі наявність у пацієнта уражень органів-мішеней, таких як гіпертрофія шлуночків серця чи ретинопатія, або численних СС-факторів ризику (наприклад, похилий вік, артеріальна гіпертензія, куріння, дисліпідемія, ожиріння).
Великі несприятливі серцево-судинні події
Мається на увазі трикомпонентна (нефатальні інфаркт міокарда, інсульт, серцево-судинна смерть) або чотирикомпонентна кінцева точка (нефатальний інфаркт міокарда, інсульт, госпіталізація із приводу нестабільної стенокардії, серцево-судинна смерть), за якими у клінічних дослідженнях оцінюють вплив ліків на прогноз.
Діабетична хвороба нирок
Клінічний діагноз, який встановлюють при зниженні розрахункової швидкості клубочкової фільтрації, за наявності альбумінурії або обох критеріїв у пацієнта із ЦД.
Серцева недостатність зі зниженою фракцією викиду
Клінічний діагноз, який встановлюють за наявності ознак серцевої недостатності, а також якщо величина фракції викиду лівого шлуночка становить ≤40%.
Внаслідок проведених досліджень дапагліфлозин єдиний із класу іНЗКТГ‑2 отримав два показання, схвалені Управлінням з контролю за якістю продуктів харчування та медикаментів США (FDA), що пов’язані з СН:
- для зниження ризику розвитку СН у пацієнтів із ЦД 2-го типу, які мають встановлений діагноз АССЗ або високу вірогідність АССЗ;
- для зниження ризику СС-смерті та госпіталізації з приводу СН у дорослих хворих на СНзнФВ (незалежно від ЦД).
Механізм дії
Натрій-залежний котранспортер глюкози 2-го типу знаходиться у проксимальній частині канальця нефрона і відповідає за реабсорбцію близько 90% глюкози з сечі. Інгібування цього білка-переносника приводить до зниження рівня глюкози у крові за рахунок її збільшення в сечі – глюкозуричного ефекту.
Глюкозурія особливо виразна на початку приймання іНЗКТГ‑2, коли рівень глюкози у крові високий. У міру нормалізації глікемії знижується і глюкозурія.
Ефективність іНЗКТГ‑2 зменшується у пацієнтів зі зниженою ШКФ. Ризик розвитку гіпоглікемії на тлі застосування іНЗКТГ‑2 дуже низький, якщо тільки ці препарати не приймати разом з інсуліном або секретагогами (як-от похідні сульфонілсечовини чи глініди).
Крім впливу на концентрацію глюкози, іНЗКТГ‑2 мають діуретичну і натрійуретичну дію, сприяють зменшенню маси тіла, знижують систолічний АТ [52]. Зміни показників традиційних факторів ризику, таких як глікований гемоглобін (HbA1С), або ліпідного профілю не пояснюють позитивних СС-ефектів цих препаратів [20, 21]. Можливими механізмами є зменшення перед- і постнавантаження на серцевий м’яз унаслідок посиленого діурезу, зміни в метаболізмі міокарда, протидія процесам фіброзування [53].
Рекомендації з профілактики та моніторування побічних ефектів на початку застосування іНЗКТГ‑2
- Якщо HbA1С добре контрольований, або пацієнт має в анамнезі часті епізоди гіпоглікемії, слід знизити дози або припинити застосування похідних сульфонілсечовини / глінідів та розглянути можливість зниження добової дози інсуліну на ~20%, перш ніж починати лікування іНЗКТГ‑2.
- Для запобігання гіпоглікемії може знадобитися знизити дозу діуретика при появі симптомів зневоднення. Варто навчити пацієнта розпізнавати симптоми зневоднення, як-от запаморочення, слабкість, ортостатичні реакції.
- Необхідно пояснити хворому важливість регулярних вимірювань рівня глюкози вдома у перші чотири тижні терапії (особливо тоді, коли одночасно застосовуються похідні сульфонілсечовини, глініди та інсулін).
- Слід навчити пацієнта розпізнавати симптоми діабетичного кетоацидозу (нудота, блювання, біль у животі, слабкість) та пояснити, що кетоацидоз може розвинутися навіть за нормальних показників глюкози крові. У разі появи таких симптомів хворому треба негайно звернутися по медичну допомогу.
- Доцільно пояснювати пацієнтам, що існує ризик генітальних грибкових інфекцій, тому слід більше уваги приділяти гігієні.
- Потрібно навчати пацієнтів догляду за шкірою стоп, особливо за наявності діабетичної невропатії. Хворі мають негайно звернутися до лікаря у разі появи будь-яких ран стопи.
Цільові групи пацієнтів та клінічні сценарії призначення арГПП‑1 або іНЗКТГ‑2
Експерти АСС рекомендують розглянути призначення арГПП‑1 чи іНЗКТГ‑2 у таких випадках:
- всім пацієнтам із ЦД 2-го типу та АССЗ під час чергового візиту (арГПП‑1 або іНЗКТГ‑2);
- одразу після встановлення нового діагнозу АССЗ (арГПП‑1 чи іНЗКТГ‑2), діабетичної хвороби нирок та/або СН (переваги має іНЗКТГ‑2) в осіб із ЦД 2-го типу, план лікування яких раніше не включав таких препаратів;
- одразу після встановлення діагнозу ЦД 2-го типу пацієнтам з АССЗ (арГПП‑1 чи іНЗКТГ‑2), діабетичною хворобою нирок та/або СН (переваги має іНЗКТГ‑2);
- перед випискою зі стаціонара, де пацієнт отримував лікування із приводу АССЗ (арГПП‑1 чи іНЗКТГ‑2) або СН (переваги має іНЗКТГ‑2);
- особам із ЦД 2-го типу та діабетичною хворобою нирок (переваги має іНЗКТГ‑2, альтернативою може бути арГПП‑1, якщо ШКФ <30 мл/хв/1,73 м2);
- пацієнтам із високим ризиком виникнення АССЗ (арГПП‑1 чи іНЗКТГ‑2) або СН (переваги має іНЗКТГ‑2).
Окремо пояснюється рекомендація призначати арГПП‑1 або іНЗКТГ‑2 у стаціонарі. Госпіталізовані пацієнти не брали участі у клінічних дослідженнях СС-ефектів цих препаратів. Проте прихильність хворих до призначеного лікування зазвичай є вищою деякий час після госпіталізації з приводу гострих СС-подій (інфаркту або інсульту), тому момент виписки є зручним для початку нової терапії.
На додачу, в експертному консенсусі надані рекомендації, як специфічним лікуванням охопити більше пацієнтів в амбулаторній практиці. Оскільки ЦД 2-го типу є досить поширеним серед осіб із ССЗ та нирковою недостатністю, кардіологи мають розглянути можливість запровадження у своїй практиці регулярного скринінгу на ЦД шляхом періодичних вимірювань HbA1С з інтервалами, що вказані в інших настановах (наприклад, щороку в осіб із предіабетом). Разом із тим, у пацієнтів із підтвердженим АССЗ або високим ризиком розвитку АССЗ та/або СН слід розглядати початок терапії іНЗКТГ‑2 або аналогом ГПП‑1 незалежно від рівня HbA1С.
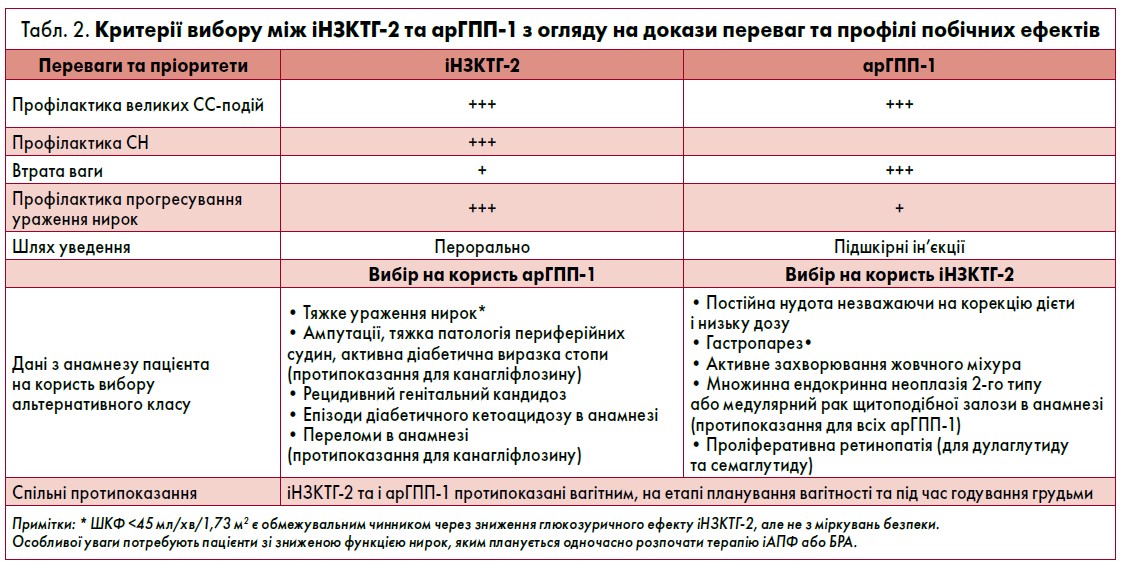
Вибір між арГПП-1 та іНЗКТГ‑2
Переваги та потенційні побічні ефекти арГПП-1 та іНЗКТГ‑2 рекомендовано обговорювати з пацієнтом, а остаточний вибір слід робити з урахуванням індивідуального профілю СС-ризику, очікувань хворого та супутніх станів, що можуть бути протипоказаннями й обмеженнями для альтернативних цукрознижувальних препаратів. У таблиці 2 представлені критерії вибору між лікарськими засобами іНЗКТГ‑2 та арГПП-1.
Всередині класів експерти не віддають переваги конкретним молекулам. Хоча канагліфлозин, дапагліфлозин та емпагліфлозин мають деякі відмінності у СС-показаннях, схвалених FDA, всі вони, ймовірно, чинять зіставні кардіо- й нефропротективні ефекти. Оскільки доказів дозозалежного покращення СС-прогнозу немає, препарати іНЗКТГ‑2 слід призначати в мінімальних дозах, що довели ефективність у клінічних дослідженнях. Серед арГПП-1 СС-переваги мають дулаглутид, ліраглутид та ін’єкційний семаглутид.
Відповідно до результатів клінічних досліджень, арГПП-1 спочатку необхідно призначати у мінімальній дозі, а далі титрувати до оптимальної або максимально переносимої.
? Чи потрібно пацієнтові приймати метформін, перш ніж розпочинати терапію ІНЗКТГ‑2 або аналогом ГПП‑1?
У чинній настанові Американської діабетичної асоціації (ADA) метформін, як і раніше, рекомендований у межах терапії першої лінії для контролю рівня глюкози у пацієнтів із ЦД 2-го типу [97]. Натомість Європейське товариство кардіологів (ESC) та Європейська асоціація з вивчення діабету (EASD) вказують на доцільність починати з іНЗКТГ‑2 або аналога ГПП‑1 без обов’язкового призначення метформіну в пацієнтів із новим діагнозом ЦД 2-го типу, які до цього не отримували лікування і мають діагностоване ССЗ або дуже високий СС-ризик [22].
Експерти АСС все ж очікують, що більшість осіб із ЦД 2-го типу і ССЗ продовжать приймати метформін у поєднанні з арГПП‑1 або іНЗКТГ‑2.
До опорних клінічних досліджень СС-ефектів арГПП‑1 та іНЗКТГ‑2 залучали переважно пацієнтів, які вже приймали метформін (близько 75%), але значна частка учасників не отримувала препарат. Беручи до уваги лише кардіоваскулярні кінцеві точки, експерти АСС зазначили, що кардіопротективні ефекти арГПП‑1 та іНЗКТГ‑2 між вказаними підгрупами пацієнтів не відрізнялися.
Так, у проведених клінічних випробуваннях EMPA-REG OUTCOME та LEADER ефекти емпагліфлозину або ліраглутиду не залежали від супутніх призначень, зокрема метформіну. Найбільш переконливі докази відсутності залежності СС-ефектів іНЗКТГ‑2 від HbA1С та базисної протидіабетичної терапії були отримані в дослідженні DAPA-HF. Більшість учасників взагалі не мали ЦД 2-го типу і не приймали цукрознижувальних препаратів, але отримали від лікування дапагліфлозином переваги у вигляді зниження СС-смертності, а також профілактики декомпенсації СН [49].
? Чи слід призначати препарати арГПП‑1 або іНЗКТГ‑2, якщо HbA1С вже добре контрольований?
Як було зазначено вище, рішення про призначення арГПП‑1 або іНЗКТГ‑2 з метою кардіо- та нефропротекції не має залежати від вихідного рівня HbA1С. Проте якщо ці препарати додають до терапії ЦД 2-го типу, яка раніше забезпечувала належний контроль глюкози, може виникнути потреба в корекції доз для уникнення гіпоглікемії. Особливо це стосується таких лікувальних режимів, які містять похідні сульфонілсечовини, інсуліни або глініди.
Звісно, стратегія контролю СС-ризиків у осіб із ЦД не обмежується призначенням арГПП‑1 чи іНЗКТГ‑2, а передбачає досягнення цільових показників АТ, ліпідного профілю, використання антитромбоцитарної терапії за показаннями, припинення куріння й інші заходи первинної/вторинної профілактики, про які йдеться у відповідних настановах.
? Чи можна одночасно призначати препарати арГПП‑1 та іНЗКТГ‑2?
На момент складання консенсусу не було проведено досліджень комбінованої терапії іНЗКТГ‑2 та аналогами ГПП‑1 з демонстрацією впливу на частоту СС-подій. У випробуванні ІІІ фази DURATION‑8 вивчали ефективність і безпеку екзенатиду з дапагліфлозином порівняно з монотерапією одним із них. У групі комбінованого лікування спостерігалося суттєвіше зниження АТ та ваги [97]. Сумісне застосування іНЗКТГ‑2 та аналогів ГПП‑1 для контролю глікемії узгоджується з чинними настановами щодо лікування ЦД 2-го типу [22, 75].
У рандомізованих плацебо-контрольованих дослідженнях дулаглутид, ліраглутид та семаглутид виявили додаткові переваги у зниженні рівня глюкози в пацієнтів, які вже приймали іНЗКТГ‑2, що може свідчити про незалежність ефектів цих двох класів [98‑100]. У підсумку, виглядає доцільним одночасне призначення арГПП‑1 та ІНЗКТГ‑2, якщо пацієнт має відповідні показання, навіть за відсутності прямих доказів впливу на частоту СС-подій.
Висновки
Роль фахівців, що спеціалізуються на ССЗ, у веденні пацієнтів із ЦД 2-го типу змінюється, що відображено в консенсусі АСС. Кардіологи і раніше брали участь у корекції факторів ризику в осіб із ЦД (шляхом призначення антигіпертензивних засобів, статинів, антиагрегантів тощо), але не втручалися у прийняття рішення ендокринологами щодо ліків для контролю рівня глюкози.
Досі цукрознижувальні засоби не мали впливу на кардіоваскулярні кінцеві точки, наразі ж наявні прямі докази, що іНЗКТГ‑2 та аналоги ГПП‑1 здатні попереджати інфаркти, інсульти та СС-смертність незалежно від впливу на HbA1С. Тому кардіологи отримали нову можливість покращувати прогноз хворих на ЦД. Для цього необхідна координована співпраця з ендокринологами, щоб забезпечити належну оцінку факторів ризику в пацієнтів і оптимальні режими цукрознижувальної терапії, яка одночасно захищатиме їх від СС-ускладнень.
При належній імплементації в протоколи надання медичної допомоги іНЗКТГ‑2 та аналоги ГПП‑1 здатні суттєво знизити СС-захворюваність і смертність у популяції хворих, що страждають на ЦД 2-го типу.
Підготував Сергій Романюк
Оригінальний текст документа, включно зі списком літератури, читайте на сайті www.onlinejacc.org
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (71) 2020 р.