21 листопада, 2020
Ефективність комплексної терапії з використанням піримідинових нуклеотидів у пацієнтів із цукровим діабетом 2-го типу та діабетичною полінейропатією
Прогресування тяжкості полінейропатії у пацієнтів із цукровим діабетом (ЦД) 2-го типу супроводжується вторинною демієлінізацією, що є наслідком прогресування аксонопатії та імунних порушень. Перспективний метод терапії – комплексний вплив препаратів, що містять піримідинові нуклеотиди. Представляємо до вашої уваги огляд статті L. Skrypko et al., опублікованої в The Pharma Innovation Journal (2016; 5 (9): 68‑71). Автори виконали аналіз даних дослідження імунного статусу та ролі імунного фактора у прогресуванні полінейропатії при ЦД 2-го типу, електрофізіологічних маркерів функціонального стану мієліну й ефективності застосування лікарського засобу, що містить піримідинові нуклеотиди, для прискорення мієлінізації та регенерації периферичних нервових волокон.
Механізм розвитку діабетичної полінейропатії
Діабетична полінейропатія (ДПН) – поширене серйозне ускладнення ЦД, одне з найважливіших медико-соціальних проблем сучасної неврології (International Diabetes Federation, 2013). Відомо, що якщо ДПН вже наявна у хворих на ЦД 2-го типу, то надалі, незважаючи на належний глікемічний контроль та виключення факторів ризику, вона продовжує прогресувати (Callaghan et al., 2013).
Нині модель діабетичної нейропатії є мультифакторною і багатоступеневою, включає каскад патогенетичних механізмів, тригерним механізмом якого виступає хронічна гіперглікемія, що активує: поліольний шлях утилізації глюкози, який призводить до накопичення сорбіту та фруктози в нервовій тканині; гексозаміновий шлях утилізації з наступним: накопичення проміжних продуктів метаболізму глюкози; утворення великої кількості термінальних продуктів надмірного глікозилювання білків і руйнування мітохондріальної ДНК одним із найактивніших вільних радикалів – супероксидом.
Існує теорія щодо ролі генетичного дефекту, яка полягає у підвищенні чутливості периферичних тканин до гіперглікемії. За даними різних досліджень, до чинників, які сприяють розвитку ДПН, також відносять вік пацієнта, тривалість ЦД, рівень глікозильованого гемоглобіну (НbА1С) тощо (Edwards et al., 2015; Kasznicki, 2014; Pertseva, 2012). Останнім часом робиться акцент на значенні імунного фактора для прогресування ураження периферичної нервової системи (International Diabetes Federation, 2013; Herder et al., 2015). Вважається, що через порушення обміну речовин, включно із ЦД, виникає феномен аксонального ураження периферичних нервів (Kasznicki, 2014). Але більшість авторів вказують на змішаний тип ураження нервів, тобто комбінації аксоно- й мієлінопатії (Edwards et al., 2015; Gryshina, 2012; Kasznicki, 2014).
Нині досліджено мало діючих речовин, які впливають на фізіологічну регенерацію периферичних нервів. Такі активні компоненти можуть включати піримідинові нуклеотиди (уридин- і цитидинмонофосфат). Ці речовини відіграють важливу роль у синтезі фосфоліпідів та гліколіпідів мембран нейронів, що впливають на синтез мієлінових мембран і прискорюють регенерацію нервових волокон (Muller, 2011; Pertseva, 2012). Терапевтична стратегія при ДПН полягає у забезпеченні комплексної корекції пошкоджених нервів за допомогою засобів нейротропної дії, а саме піримідинових нуклеотидів.
Метою дослідження L. Skrypko et al. (2016) була оцінка розладів імунного гомеостазу як однієї з патогенетичних ланок виникнення та прогресування полінейропатії у пацієнтів із ДПН та вивчення ефективності препарату, що містить піримідинові нуклеотиди цитидин та уридин, для ремієлінізації пошкоджених нервів.
Матеріали та методи дослідження
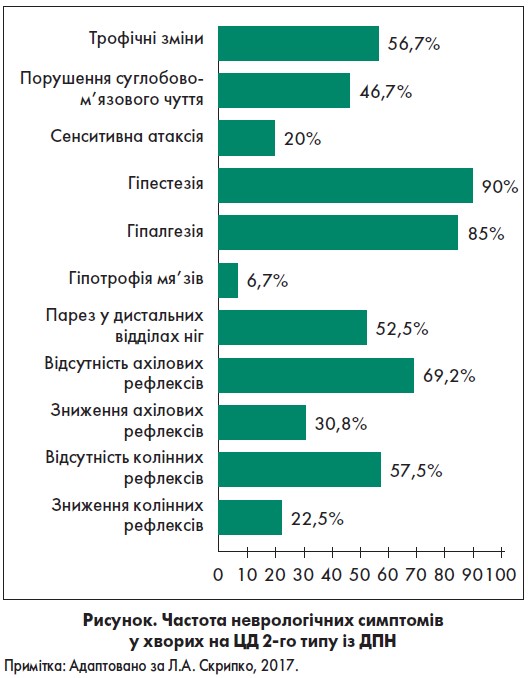
У дослідженні взяли участь 120 осіб із ЦД 2-го типу, ускладненим ДПН (середній вік – 49,18±1,86 року). Середній вміст НbА1С становив 9,26±0,64%, що вказувало на декомпенсацію ЦД. Дослідження включало пацієнтів на IIA, IIB і III симптоматичній стадії ДПН за класифікацією P.J. Dyck et al. (1999). Клінічні симптоми хворих представлені на рисунку. Контрольну групу являли 20 практично здорових осіб. Електронейроміографічне (ЕНМГ) дослідження мало-/великогомілкового нервів проводили тричі на обох ногах з усередненням параметрів. Також визначали імунний статус пацієнтів.
 Із метою вивчення ефективності запропонованого лікування пацієнтів поділили на дві клінічні групи. Учасники першої (n=36) отримували основну терапію, другу (n=30) склали ті, що на додаток до базового лікування приймали препарат із вмістом набору піримідинових нуклеотидів, як-от цитидину‑5-монофосфатна натрієва сіль (5 мг), уридину‑5-тринатрію трифосфат, уридину‑5-динатрію дифосфат, уридину‑5-динатрію монофосфат (1,33 мг) (по 1 капсулі перорально тричі щодня протягом 30 днів).
Із метою вивчення ефективності запропонованого лікування пацієнтів поділили на дві клінічні групи. Учасники першої (n=36) отримували основну терапію, другу (n=30) склали ті, що на додаток до базового лікування приймали препарат із вмістом набору піримідинових нуклеотидів, як-от цитидину‑5-монофосфатна натрієва сіль (5 мг), уридину‑5-тринатрію трифосфат, уридину‑5-динатрію дифосфат, уридину‑5-динатрію монофосфат (1,33 мг) (по 1 капсулі перорально тричі щодня протягом 30 днів).
Результати дослідження
Зміни ЕНМГ-параметрів
У пацієнтів із ДПН IIA стадії було відзначене вірогідне зниження амплітуди моторної відповіді мало- та великогомілкового нервів порівняно з даними практично здорових осіб: до 41,1 та 41,28% (р<0,05) відповідно. Також спостерігали значущі зміни показників маркерів функціонального стану мієліну. Так, період резидуальної латентності (РЛ) було подовжено щодо нормативних даних до 92 та 81,2% (p<0,05), а швидкість проведення збудження (ШПЗ) нервом зменшилися на 15,4 та 16,5% (р<0,05) відповідно. Отримані результати свідчать, що пошкодження рухових волокон нервів у хворих на ЦД 2-го типу, ускладнений ДПН ІІА стадії, характеризувалося змішаним характером. Так, паралельно із пошкодженням аксону виявлені ознаки демієлінізації не лише в найдистальніших нервових волокнах, що було засвідчено завдяки подовженню РЛ, але й у проксимальних ділянках, на що вказувало уповільнення ШПЗ. Ознаки ураження мієліну в пацієнтів цієї когорти спостерігалися з однаковою інтенсивністю в обох рухових нервах нижніх кінцівок.
Всі показники ЕНМГ-тестування нервів нижніх кінцівок у пацієнтів із ЦД 2-го типу, ускладненим ДПН IIB стадії, були відмінними від даних осіб контрольної групи (p<0,05); параметри РЛ та ШПЗ при аналізі малогомілкових нервів значно відрізнялися від таких у хворих на ДПН IIA стадії з невеликою зміною амплітуди моторної відповіді (p>0,05). До того ж показник ШПЗ малогомілкових нервів був значно нижчим порівняно з таким у пацієнтів із ДПН ІІІ стадії (р<0,05). Виразні зміни у функціональному стані мієліну малогомілкових нервів у цій когорті хворих відображають силу розгиначів стопи і пальців ніг та визначають ступінь парезу м’язів, які вони іннервують.
У пацієнтів із ЦД 2-го типу, ускладненим ДПН ІІІ стадії, виявлене виразне прогресувальне ураження периферичних нервів. Усі ЕНМГ-показники були значно гіршими за такі у хворих на ДПН IIА стадії, а деякі – за результати дослідження нервів у осіб із ДПН IIB стадії. Порівняно з параметрами учасників контрольної групи, амплітуда моторної відповіді у пацієнтів із ДПН ІІІ стадії зменшилася на 23,2 та 28,4% (p<0,05) відповідно, РЛ була подовжена вдвічі (p<0,001), а ШПЗ уповільнилася до 73,6% (p<0,05) та 74,8% (р<0,0) відповідно. Це вказує на змішаний тип ураження периферичних нервів ніг у хворих на ЦД 2-го типу із превалюванням аксонопатії.
Таким чином, при оцінюванні динаміки змін ЕНМГ-параметрів відповідно до наявності ДПН IIA та III стадій у пацієнтів із ЦД 2-го типу були виявлені ознаки змішаного ураження рухових волокон нервів із переважною аксонопатією. У хворих на ДПН IIB стадії, паралельно з поглибленням аксонального ураження, встановлене тяжке ураження мієліну, більш виражене у малогомілкових нервах.
Зміни імунологічних параметрів
Аналіз даних імунологічного дослідження показав порушення у системі клітинного та гуморального імунітету. Суттєвої різниці за вмістом Т-хелперів (CD4+) у пацієнтів порівняно із групою контролю не виявлено (p>0,05). Водночас зафіксовано достовірне зниження кількості Т-супресорів (CD8+) в осіб із ДПН IIB/III стадій порівняно з особами контрольної групи і хворими на ДПН ІІА стадії (p<0,05) та ймовірну міжгрупову різницю за цим показником між пацієнтами із ДПН IIB/ІІІ стадій (p<0,05). Такі зміни можуть призводити до збільшення функціональної активності В-клітин і, відповідно, посилення синтезу імуноглобулінів (Ig), що зумовлюватиме прогресування дисфункції периферичних нервів у осіб із ЦД 2-го типу.
При порівнянні з контрольною групою було встановлене зниження вмісту субпопуляції природних кілерів – CD16+NK-клітин: до 12,21±0,47%; 11,78±0,67% та 10,03±0,38% у пацієнтів із ДПН IIA, IIB та ІІІ стадій відповідно (р<0,05); різниця виявилася достовірною при зіставленні з параметрами хворих із різними стадіями ДПН (р<0,05). Також зареєстровано високий вміст CD19+В-лімфоцитів: у пацієнтів із ДПН IIA стадії – до 16,02±0,17%, IIB стадії – до 18,11±0,83%, III стадії – до 22,16±0,55% (р<0,05), що вказує на активне продукування антитіл. Зміни співвідношення хелперів та супресорів відображено у значному підвищенні імунорегуляторного індексу (p<0,05) як міри активності процесу, що відбувся із прогресуванням ДПН. При порівнянні з групою контролю спостерігали значне зростання вмісту IgG: до 20,82±1,06 г/л у пацієнтів із ДПН IIA стадії, 23,81±1,12 г/л – ІІВ стадії, 25,75±0,66 г/л – ІІІ стадії (р<0,05) та тенденцію до підвищення рівня IgM: до 1,55±083 та 1,82±0,64 г/л (p>0,05) в осіб із ДПН ІІА та ІІІ стадій відповідно.
Обговорення
 У дослідженні виявлено, що пацієнти із ЦД 2-го типу характеризуються зміною всіх ланок імунної системи із прогресуванням ступеня руйнування периферичних нервів. Кореляційний аналіз свідчить про те, що в осіб із ЦД 2-го типу, ускладненим ДПН, мієлінопатія, яка супроводжує аксональне ураження периферичних нервів, є наслідком імунної дисфункції. Таким чином, у хворих на ЦД 2-го типу симптоматична стадія ДПН ускладнюється вторинною мієлінопатією, яка зазвичай спостерігається при прогресуванні аксонопатії та зумовлює руйнування мієліну через порушення імунітету.
У дослідженні виявлено, що пацієнти із ЦД 2-го типу характеризуються зміною всіх ланок імунної системи із прогресуванням ступеня руйнування периферичних нервів. Кореляційний аналіз свідчить про те, що в осіб із ЦД 2-го типу, ускладненим ДПН, мієлінопатія, яка супроводжує аксональне ураження периферичних нервів, є наслідком імунної дисфункції. Таким чином, у хворих на ЦД 2-го типу симптоматична стадія ДПН ускладнюється вторинною мієлінопатією, яка зазвичай спостерігається при прогресуванні аксонопатії та зумовлює руйнування мієліну через порушення імунітету.
Отримані дані щодо імунопатологічних та ЕНМГ-порушень можуть виявитися корисними для розвитку патогенетичної терапії. При комплексному лікуванні із застосуванням піримідинових нуклеотидів встановлено найбільш значущий вплив на динаміку показників ЕНМГ, хоча не всі показники досліджуваних нервів змінювалися рівномірно й однаково (таблиця).
Висновки
Таким чином, при дослідженні параметрів функціонування мало- та великогомілкового нервів на тлі як основного, так і запропонованого лікування спостерігалася тенденція до:
- збільшення показника амплітуди моторної відповіді, що характеризує позитивну динаміку функціонального стану аксона, яка зберігається через три місяці після лікування (p>0,05);
- скорочення резидуальної латентності при аналізуванні мало- та великогомілкового нервів після курсу терапії у пацієнтів обох груп; в осіб II групи виявлене достовірне поліпшення показника порівняно з I групою та станом хворих ІІ групи до початку лікування, що було зафіксовано у пізній період дослідження – через три місяці (р<0,05);
- значуще покращання швидкості проведення збудження по рухових волокнах досліджуваних нервів у пацієнтів II групи (р<0,05).
Отримані результати демонструють суттєвий ефект препаратів, що містять піримідинові нуклеотиди цитидин та уридин, а саме здатність відновлювати функціональний стан мієліну та стимулювати максимальний потенціал для відновлення. Поліпшення показників клітинного й гуморального імунітету на тлі лікування в межах оцінки даних не описане. Цей факт заохочує до продовження пошуку фармакологічних засобів, які могли б також блокувати аномальні автоімунні механізми патогенезу полінейропатії в осіб із ЦД 2-го типу.
Підготувала Маргарита Марчук
За сприяння ТОВ «Такеда Україна»
UA/CYTI/0620/0008
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 3 (54) 2020 р.



