20 червня, 2023
НПЗП і гастробезпека: міф чи реальність?
 12 травня за підтримки Міністерства охорони здоров’я України, Національного медичного університету ім. О.О. Богомольця (м. Київ), Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ) відбувся симпозіум «Менеджмент болю та стресових розладів», у програмі якого було представлено широкий спектр доповідей, присвячених контролю болю і стресу. Особливий інтерес мав виступ доцента кафедри клінічної фармації та клінічної фармакології Вінницького національного медичного університету ім. М.І. Пирогова, кандидата медичних наук Олександри Олексіївни Клекот «НПЗП і гастробезпека: міф чи реальність?».
12 травня за підтримки Міністерства охорони здоров’я України, Національного медичного університету ім. О.О. Богомольця (м. Київ), Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ) відбувся симпозіум «Менеджмент болю та стресових розладів», у програмі якого було представлено широкий спектр доповідей, присвячених контролю болю і стресу. Особливий інтерес мав виступ доцента кафедри клінічної фармації та клінічної фармакології Вінницького національного медичного університету ім. М.І. Пирогова, кандидата медичних наук Олександри Олексіївни Клекот «НПЗП і гастробезпека: міф чи реальність?».
Проблеми спричинених нестероїдними протизапальними препаратами (НПЗП) уражень травної системи – надзвичайно актуальне питання внутрішньої медицини, оскільки група НПЗП є одним із лідерів продажів ліків як за рецептом, так і в безрецептурному статусі. Саме ці препарати найчастіше застосовуються для усунення больового синдрому, зниження температури, пригнічення запальних процесів.
Донедавна не існувало регуляторних документів, які б регламентували ведення пацієнтів із НПЗП‑гастропатіями, але у 2018 р. нарешті було опубліковано сформульовані групою експертів консенсусні рекомендації щодо цього питання, відомі як консенсус ICON-G.
В цих рекомендаціях зазначено, що застосування НПЗП пов’язано з високим ризиком розвитку гастропатій незалежно від тривалості прийому. Показано, що всі НПЗП незалежно від способу введення підвищують ризик розвитку гастропатій. Найпоширенішими немодифікованими факторами ризику останніх є вік >60 років і виразкова хвороба та її ускладнення, як-от шлунково-кишкові кровотечі; натомість модифікованими факторами є супутній прийом ацетилсаліцилової кислоти (АСК) чи інших НПЗП, системних глюкокортикоїдів (ГКС), антикоагулянтів, антитромбоцитарних засобів і селективних інгібіторів зворотного захоплення серотоніну, супутнє інфікування Helicobacter pylori. Єдиний варіант оптимальної профілактики НПЗП‑гастропатій – комбінація НПЗП з інгібіторами протонної помпи (ІПП) (Hunt R. et al., 2018).
Спектр уражень травної системи при застосуванні НПЗП є дуже широким і варіює від легкої диспепсії до шлунково-кишкових кровотеч та перфорацій. Існує 3 основних морфологічних види уражень слизової оболонки травного тракту: крововиливи, ерозії та виразки.
Крововиливи виникають упродовж декількох хвилин після прийому НПЗП і за розміром можуть варіювати від дрібних петехій до великих геморагій у фундальному відділі. Ерозії є неглибокими та зазвичай з’являються в значній кількості в антральному відділі шлунка чи в кишечнику. Натомість виразки мають більшу глибину і нерідко (у 40% випадків) ускладнюються кровотечами. Обумовлені НПЗП ураження слизової оболонки часто мають німий характер і маніфестують уже на стадії ускладнень.
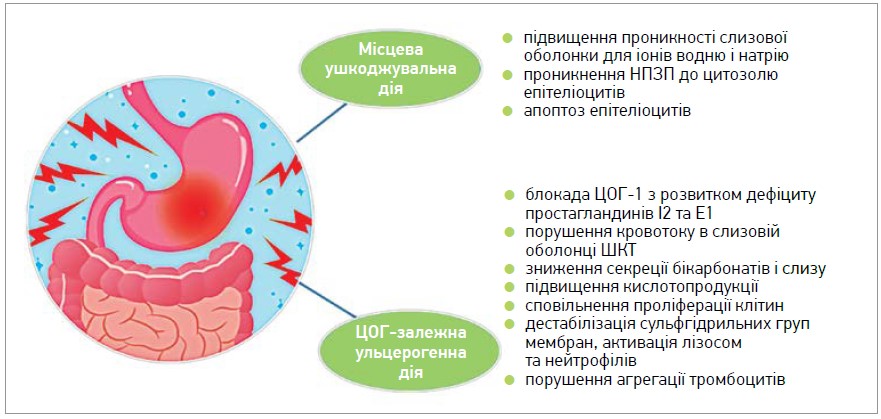
Патогенез НПЗП‑асоційованих уражень шлунково-кишкового тракту (ШКТ) включає місцевий (контактний) ушкоджувальний вплив НПЗП та ульцерогенну дію, асоційовану із блокадою циклооксигенази (ЦОГ)-1 (рис. 1).
Рис. 1. Патогенез НПЗП-гастропатій
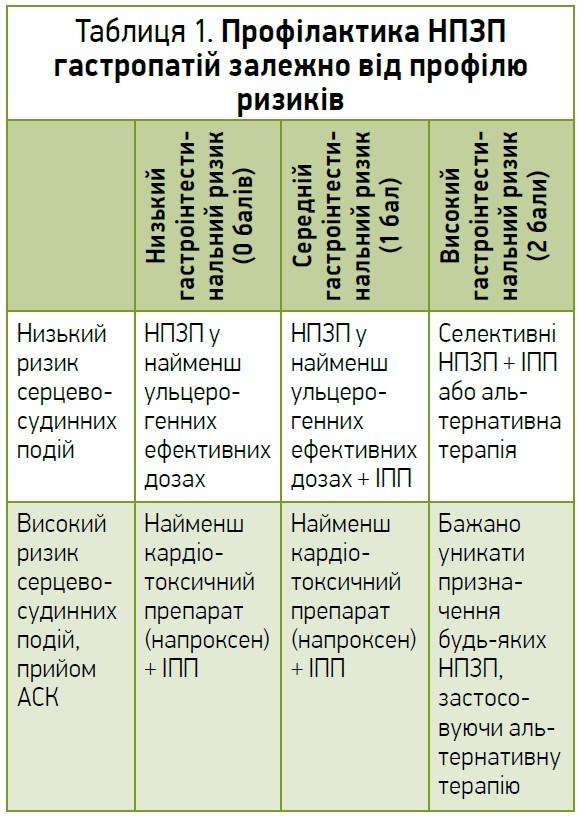
Відповідно до рекомендацій Американської колегії гастроентерології (2009), тактику профілактики НПЗП‑гастропатій слід обирати з огляду на кардіоваскулярний та гастроінтестинальний ризики пацієнта (табл. 1). Цих поглядів дотримується і Українська гастроентерологічна асоціація, рекомендації якої щодо цього питання були видані в 2017 р.
Чинниками розвитку уражень ШКТ на тлі застосування НПЗП є анамнез шлунково-кишкової кровотечі (2 бали), вік >65 років (1 бал), потреба у високих дозах НПЗП (1 бал), виразка в анамнезі (1 бал) та прийом ГКС, варфарину чи АСК (1 бал).
Отже, препаратами, здатними забезпечити відносно безпечне вживання НПЗП, є винятково ІПП. Ця група засобів має відмінний супресивний вплив на виділення соляної кислоти, захищаючи від виразок і шлунок, і кишечник. Різні ІПП однаковою мірою працюють щодо профілактики спричинених НПЗП гастро- та ентеропатій.
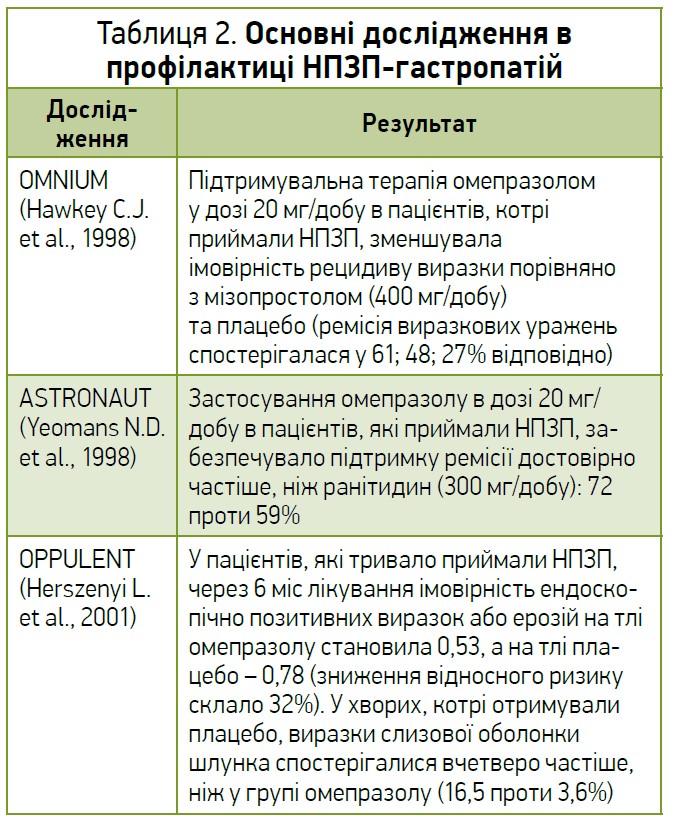
Золотий стандарт антисекреторної терапії – класичний представник ІПП омепразол. Омепразол дуже швидко абсорбується з кишечнику до системного кровотоку, кумулюється в секреторних канальцях парієтальних клітин шлунка, активується протонами кислого середовища та незворотно інгібує воднево-калієву помпу. Ефективність омепразолу дуже добре доведена за допомогою низки досліджень (OMNIUM, ASTRONAUT, OPPULENT тощо) (табл. 2).
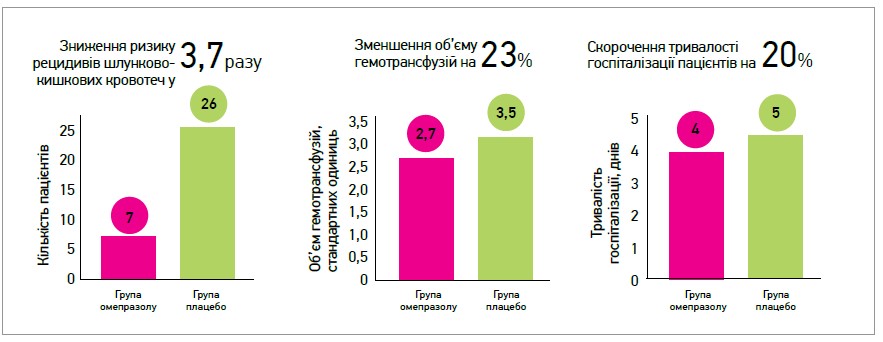
Продемонстровано також перевагу омепразолу над ранітидином і мізопростолом в аспекті зменшення токсичних впливів НПЗП. Порівняно з іншими ІПП омепразол добре утримує рН >4 після однократного застосування препарату. Це надає можливість тривало підтримувати відносно безпечний рівень рН у шлунку й уникати т. зв. кислотних проривів. Метааналіз 56 клінічних досліджень виявив, що омепразол (20 мг) підтримує рН >4 майже на 10% довше, ніж еквівалентна доза пантопразолу (80 мг) (Graham D., Tansel A., 2009). Крім того, омепразол у 3,7 разу знижує частоту рецидивів шлунково-кишкових кровотеч після ендоскопічного гемостазу в пацієнтів із кровотечею з пептичної виразки (James Y. W. et al., 2000). Зниження ризику кровотеч зумовлює також зменшення об’єму необхідних гемотрансфузій та скорочення тривалості стаціонарного лікування на 20% (рис. 2).
Рис. 2. Рецидиви шлунково-кишкових кровотеч на тлі застосування омепразолу та плацебо (Lou Y.W. et al., 2000)
Отже, омепразол (Омез, компанія Dr. Reddy’s) відповідає усім необхідним вимогам до препарату, здатного лікувати НПЗП‑гастропатії та НПЗП‑ентеропатії, а також запобігати їм.
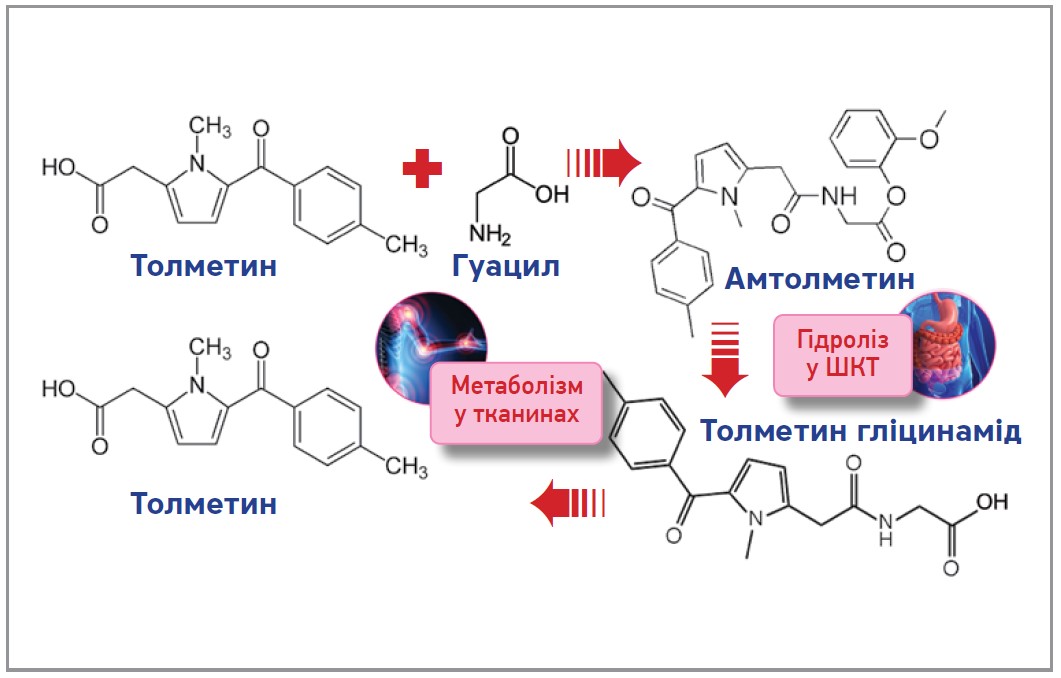
Другим питанням профілактики НПЗП‑асоційованих уражень травного тракту є питання максимально безпечного для ШКТ НПЗП, який володіє належним рівнем знеболювального, протизапального та жарознижувального ефектів. Такий НПЗП – молекула амтолметину гуацилу (АМГ), яка в Україні відома під торговельною назвою Найзилат (компанія Dr. Reddy’s). АМГ являє собою прекурсор толметину – неселективного інгібітора ЦОГ‑1 та ЦОГ‑2, який характеризується винятково низькою гастротоксичністю. Класичним неселективним НПЗП (диклофенаку, ібупрофену, кетопрофену, толметину) притаманна частота побічних ефектів із боку ШКТ у межах 25,7%, але наукові розробки італійських учених дозволили синтезувати інноваційний неселективний НПЗП – АМГ. У ШКТ АМГ гідролізується до толметину гліцинаміду, потрапляє до системного кровотоку та вже в тканинах під дією ферментів естераз метаболізується до толметину, який добре накопичується у вогнищах запалення, реалізуючи протизапальну й аналгезивну дію. Отже, прекурсорна захищена форма дозволяє АМГ мати дуже низьку частоту гастроінтестинальних побічних ефектів: на рівні 3,9% (рис. 3).
Рис. 3. Фармацевтичний профіль амтолметину
Форма проліків нівелює місцеву подразнювальну дію препаратів на слизову оболонку шлунка. Крім того, одним із метаболітів АМГ є гваякол, здатний активувати капсаїцинові рецептори ШКТ. Ця активація забезпечує не лише додаткову ЦОГ‑незалежну знеболювальну дію, а й стимулює вироблення кальцитонін-ген-зв’язаного білка, який, своєю чергою, сприяє збільшенню вільного оксиду азоту. Вільний оксид азоту має низку сприятливих впливів у ШКТ, зокрема регулює утворення слизу, підтримує мікроциркуляцію та трофіку слизових оболонок травного тракту, запобігає ішемії, блокує проліферацію гладком’язових клітин, пригнічує активацію нейтрофілів, реалізує захисні ефекти простагландинів у слизовій оболонці шлунка.
Отже, АМГ (Найзилат, компанія Dr. Reddy’s) притаманна потужна протизапальна та знеболювальна дія, зіставна з показниками диклофенаку, піроксикаму, целекоксибу, а також низький ульцерогенний потенціал ефекту і навіть гастропротекторні властивості (пригнічення секреції соляної кислоти, підвищення вироблення бікарбонату, стимуляція кровотоку в слизовій оболонці шлунка, зменшення її нейтрофільної інфільтрації, посилення антиоксидантного захисту з підвищенням умісту глутатіону, супероксиддисмутази). АМГ має власне портфоліо клінічних досліджень, які доводять його високу безпечність та відмінну ефективність. Так, у дослідженні О. Є. Каратєєва та співавт. (2019) за участю 641 пацієнта з ревматологічними захворюваннями (остеоартрит, ревматоїдний артрит, анкілозувальний спондиліт) АМГ забезпечив зменшення болю за шкалами WOMAC, HAQ, DAS28, BASDAI, BASFI, ASDAS. Диспепсія спостерігалася лише в 6 пацієнтів (1%). Порівняння АМГ із диклофенаком виявило, що частота рецидивів виразки в пацієнтів з обтяженим виразковим анамнезом на тлі застосування диклофенаку становить 53%, а на тлі застосування АМГ – лише 18%. Аналогічно частота розвитку виразки в пацієнтів із необтяженим виразковим анамнезом також була достовірно (у 8 разів) вищою на тлі диклофенаку: 25 проти 3% в осіб, які отримували АМГ (Bianchi P. G. et al., 1999).
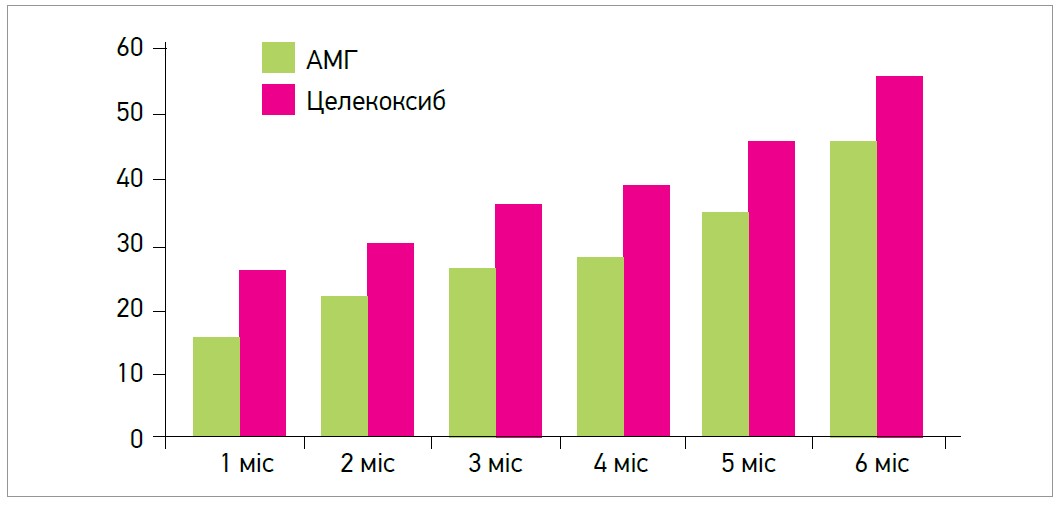
В іншому дослідженні вивчалася кумулятивна частота гастроінтестинальних побічних ефектів за умов застосування АМГ і целекоксибу. З’ясувалося, що профіль гастроінтестинальної безпеки АМГ приблизно відповідав показникам ЦОГ‑2-селективного НПЗП (рис. 4) (Jajić Z. et al., 2005).
Рис. 4. Кумулятивна частота розвитку гастроінтестинальних побічних явищ (%) у групах хворих, котрі приймали АМГ або целекоксиб (Jajić Z. et al., 2005).
Вивчення кардіобезпеки АМГ також продемонструвало низький рівень побічних явищ і відсутність розвитку тромбоемболій на тлі застосування цього препарату. Також АМГ не підвищував артеріального тиску (на відміну від диклофенаку та рофекоксибу). Крім того, АМГ властивий навіть певний кардіопротекторний ефект, який полягає в антитромбоцитарній дії, зіставній з ефектом АСК. З огляду на це в пацієнтів із численними факторами серцево-судинного ризику застосування АМГ є обґрунтованішим, ніж використання селективних інгібіторів ЦОГ‑2.
Під час призначення НПЗП варто приділяти увагу також їхньому впливу на стан і функцію нирок. Показано, що АМГ не впливає на кліренс креатиніну та не підвищує умісту креатиніну в крові (Niccoli L. et al., 2002).
Наразі Найзилат – єдиний препарат АМГ в Україні (за даними пошуку в Державному реєстрі лікарських засобів МОЗ України онлайн від 09.05.2023 р.). Через високу протизапальну та знеболювальну ефективність поряд із гастропротекторною і антиульцерогенною дією Найзилат доцільно призначати пацієнтам, які потребують тривалої терапії НПЗП, але мають підвищений гастроінтестинальний ризик або обтяжений виразковий анамнез. Найзилат слід вживати по 1 таблетці (600 мг) 1-2 р/добу до їди.
Довідка «ЗУ»
Толметину – відомому неселективному НПЗП – у базі даних PubMed присвячено майже 1,5 тис. статей. Цей препарат успішно застосовується для лікування ревматичних та остеоартритичних суглобових болів і больового синдрому за ушкодження м’язів у дорослих і підлітків (Elsayyed M. M.A. et al., 2022). Порівняльне дослідження виявило перевагу толметину над АСК у лікуванні суглобового синдрому при гострій ревматичній лихоманці: хоча ефективність препаратів була зіставною, в групі АСК спостерігалася висока частота побічних ефектів (36,5%), у т. ч. подразнення слизової оболонки шлунка; натомість толметин переносився відмінно, жодних побічних явищ зафіксовано не було (Karademir S. et al., 2003). Незважаючи на позитивні результати клінічних досліджень та успіх застосування в реальній медичній практиці, толметин не є ідеальним НПЗП, тому подальший науковий пошук зумовив створення удосконаленої молекули – амтолметину гуацилу (АМГ).
Метааналіз досліджень, внесених до бази даних PubMed у часовому проміжку від 1 січня 1985 р. до 1 жовтня 2015 р., показав, що АМГ мав зіставну ефективність з такими широковідомими НПЗП, як диклофенак, целекоксиб, піроксикам, але достовірно рідше спричиняв тяжкі побічні ефекти, зокрема виразки дванадцятипалої кишки (Garg A. et al., 2016). Інший метааналіз довів, що на тлі лікування АМГ частота побічних ефектів та імовірність передчасного припинення лікування були достовірно меншими, ніж у разі застосування інших НПЗП. Сумарний ризик побічних ефектів за призначення амтолметину порівняно з усіма іншими НПЗП склав 20%. Ендоскопічне обстеження підтвердило меншу частоту уражень слизової оболонки ШКТ і меншу їхню тяжкість за умови застосування АМГ (Marcolongo R. et al., 1999). Оцінка ефективності та безпеки застосування АМГ у пацієнтів з остеоартритом колінного суглоба в реальній клінічній практиці виявила, що терапія АМГ у дозі 600 мг 2 р/добу протягом 28 днів забезпечувала зниження болю із 65 до 27 мм за візуально-аналоговою шкалою, достовірне зменшення всіх субшкал індексу WOMAC, а також зменшення диспептичних явищ порівняно з попереднім лікуванням, збільшення задоволеності пацієнтів призначеною терапією (Денисов Л. Н. і співавт., 2018).
Гастропротекторний ефект АМГ обумовлений наявністю в цій молекулі ванілільного залишку, здатного стимулювати капсаїцинові рецептори, сприяти вивільненню кальцитонін-ген-зв’язаного білка і підвищувати продукцію оксиду азоту, протидіючи в такий спосіб несприятливим впливам виснаження простагландинових запасів у слизовій оболонці травного тракту, яке виникає у відповідь на пригнічення ЦОГ‑1 (Pisano C. et al., 1999). Саме в зв’язку зі стимуляцією капсаїцинових рецепторів АМГ призначається на голодний шлунок (Garg A. et al., 2016).
Фармакоекономічний аналіз продемонстрував, що застосування АМГ є економічно вигіднішим, ніж застосування толметину, диклофенаку, індометацину та піроксикаму (Belisari A., Mantovani L. G., 2001). Цей аспект дуже важливий, оскільки зазвичай пацієнти із хронічними ревматологічними захворюваннями й іншими хронічними больовими синдромами потребують довготривалого лікування. Крім того, в умовах України та поточного воєнного стану при підборі оптимального лікування фармакоекономічний аспект має вирішальне значення для прихильності пацієнтів до лікування.
З огляду на наведені факти (висока знеболювальна, протизапальна ефективність, низький ульцерогенний потенціал та гастропротекція, кардіоваскулярні переваги, низька нефротоксичність, фармакоекономічна доцільність застосування) застосування АМГ (Найзилату) є одним з оптимальних варіантів терапії НПЗП насамперед у пацієнтів із високим гастроінтестинальним ризиком.
Список літератури знаходиться в редакції
Підготувала Лариса Стрільчук
Огляд підготовлено за підтримки компанії «Др. Редді’с Лабораторіз» для надання професійної інформації спеціалістам у сфері охорони здоров’я. Містить інформацію про лікарські засоби (інформація про які також наведена в супутніх інфоблоках, див.). OM-NL-17-05-2023-Rx1-7.1. Ч. 1
Медична газета «Здоров’я України 21 сторіччя» № 11 (547), 2023 р.