24 травня, 2025
Майстер-клас з анатомії мислення при веденні хворого з тяжкою гіпопротеїнемією й асцитом
За матеріалами науково-практичної конференції Українського клубу панкреатологів
 Традиція зустрічати весну масштабними проводами зими зберігається в різних сферах життя, в тому числі в медицині. У низці прощальних «зимових» медичних подій особливо яскраво відзначилася науково-практична конференція «Актуальні проблеми світової панкреатології. Коморбідність у панкреатології. За матеріалами зустрічі Європейського клубу панкреатологів (26-29th June 2024 56th EPC meeting of the European Pancreatic Club), ІІІ частина». У цьому заході, який відбувся 28 лютого 2025 р. під егідою Українського клубу панкреатологів, узяли участь провідні вітчизняні експерти, котрі ділилися досвідом ведення хворих з патологією підшлункової залози (ПЗ).
Традиція зустрічати весну масштабними проводами зими зберігається в різних сферах життя, в тому числі в медицині. У низці прощальних «зимових» медичних подій особливо яскраво відзначилася науково-практична конференція «Актуальні проблеми світової панкреатології. Коморбідність у панкреатології. За матеріалами зустрічі Європейського клубу панкреатологів (26-29th June 2024 56th EPC meeting of the European Pancreatic Club), ІІІ частина». У цьому заході, який відбувся 28 лютого 2025 р. під егідою Українського клубу панкреатологів, узяли участь провідні вітчизняні експерти, котрі ділилися досвідом ведення хворих з патологією підшлункової залози (ПЗ).
Перлиною цього заходу став майстер-клас «Складні реалії клінічної практики. Міжфахова взаємодія при менеджменті поліморбідних пацієнтів», який розпочала президентка Українського клубу панкреатологів, доктор медичних наук, професор Наталія Борисівна Губергріц, навівши цитату англійського філософа Джона Лока: «Логіка – це анатомія мислення. Правильно мислити більш цінно, ніж багато знати».
Головним героєм майстер-класу став пацієнт Б., 38 років, який у квітні 2024 р. звернувся на консультацію зі скаргами на збільшення живота, спастичний абдомінальний біль без чіткої локалізації до та після їди, загальну слабкість. Хворого турбували постійне відчуття неповноти випорожнення та виділення з прямої кишки прозорої, майже безбарвної рідини, зовсім не схожої на фекалії, до 5 разів на добу (такий характер випорожнень спостерігає з 2013 р.), іноді неоформлений кал без крові (2-4 рази на день), прогресивне схуднення (з 2020 р. маса тіла пацієнта зменшилася на 30 кг). У представлених результатах біохімічних досліджень звертав на себе увагу надзвичайно низький рівень загального білка, який коливався в межах 34-37 г/л.
Аналіз анамнезу захворювання дав змогу отримати дуже важливі дані: протягом 2010-2012 рр. пацієнта турбував періодичний інтенсивний абдомінальний біль, який став підставою для діагностики гострого панкреатиту та надання допомоги в хірургічному стаціонарі. У 2013 р. епізод гострого панкреатиту ускладнився розвитком асциту (верифікованого за допомогою ультразвукового дослідження – УЗД) та кіст ПЗ, які на тлі лікування згодом поступово зникли. Наприкінці 2016 р. без видимих причин розвинувся артеріальний тромбоз стегнової, підколінної, передньої великогомілкової артерії правої нижньої кінцівки з критичною ішемією правої стопи; відновлення кровотоку в згаданих судинах досягнуто за допомогою двох оперативних втручань; із 2016 р. пацієнт постійно приймає ривароксабан. У 2020 р. без будь-яких очевидних причин з’явився та почав збільшуватися асцит; збільшення дозування ривароксабану призвело до розвитку численних синців і крововиливу в печінку. Протягом декількох місяців спостерігається в гастроентеролога з приводу ідіопатичного цирозу печінки, ускладненого асцитом і тяжкою гіпопротеїнемією.
В анамнезі життя шукали дані щодо зловживання алкоголем, але пацієнт категорично заперечував надмірне вживання спиртних напоїв і пояснював виникнення гострого панкреатиту вживанням надзвичайно гострої їжі, яку на кораблі готували кухарі з Пакистану, Філіппін, Індії (за спеціальністю хворий Б. є капітаном, у тривалих рейсах був протягом 2004-2008 рр., під час яких він опосередковано контактував зі шкідливими хімічними речовинами (аміак, залізо), що перевозив корабель). Протягом багатьох років багато курить. Пацієнт заперечував туберкульоз, малярію, цукровий діабет, венеричні хвороби, інфікування вірусом імунодефіциту людини (ВІЛ), переливання крові та її компонентів; алергологічний і епідеміологічний анамнези не обтяжені.
Після об’єктивного огляду запідозрено патологію, яка не відповідала раніше встановленому діагнозу цирозу печінки. Астенічна будова тіла (маса тіла – 65 кг, зріст – 181 см, індекс маси тіла – 19,8 кг/м2) і тяжка трофологічна недостатність (виражена гіпотрофія м’язів, тьмяне волосся, дистрофічні зміни нігтів, суха шкіра з низьким тургором, винятково низький рівень загального білка крові) поєднувалися з незначною гепатомегалією (печінка виступала з-під реберної дуги на 0,5-1 см, нижній край еластичний, не болючий), ненапруженим асцитом (живіт симетричний, при поверхневій і глибокій пальпації м’який, безболісний, пупок згладжений), пастозність гомілок і стоп могли би свідчити на користь цирозу печінки, але інші клінічні ознаки категорично спростовували це припущення. Ретельний огляд не виявив будь-яких ознак печінкової недостатності (геморагічний синдром, жовтяниця) та «малих» печінкових ознак (судинні зірочки, синці, «печінкові» долоні, малиновий язик), спленомегалії, «голови медузи» (розширення поверхневих вен відзначалося на передній поверхні грудної клітки), а в представлених аналізах були відсутні явища гіперспленізму, цитолітичного та холестатичного синдромів. Пальпація не виявила патологічних змін з боку щитоподібної залози, в легенях відзначено рівномірно ослаблене везикулярне дихання, над усією передсерцевою ділянкою визначався систолічний шум без проведення (ймовірно, анемічного генезу).
Багатий клінічний досвід Н.Б. Губергріц допоміг їй запідозрити лімфангіектазію тонкої кишки або тромбоз мезентеріальних вен. Для підтвердження чи спростування цього припущення пацієнту рекомендовано дообстеження, але він зник з поля зору та не відповідав на дзвінки.
Доповідачка пояснила, що кишкова лімфангіектазія (КЛ) являє собою патологію лімфатичних судин кишечника, яка проявляється їх розширенням, а надзвичайна дилатація призводить до наступного порушення їх цілісності, розриву та, відповідно, підтіканням або безпосереднім виходом лімфи в кишечник (рис. 1).
![Рис. 1. Схема виникнення лімфангіектазії [1] Рис. 1. Схема виникнення лімфангіектазії [1]](/multimedia/userfiles/images/2025/ZU_8_2025/ZU_08_2025_st10_pic1.webp) Рис. 1. Схема виникнення лімфангіектазії [1]
Рис. 1. Схема виникнення лімфангіектазії [1]
КЛ може мати первинний характер, тобто виникати на тлі генетично зумовленої патології лімфатичних судин тонкої кишки. У такому разі клінічно вона проявляється маніфестацією хвороби приблизно у віці 23 років, частіше виникаючи в чоловіків (співвідношення чоловіків до жінок – 3:2). Чинниками ризику первинної КЛ визнано запальні хвороби ПЗ, пухлини та констриктивний перикардит [1]. За своїми фізіологічними властивостями лімфа містить велику кількість білків, ліпопротеїнів і лімфоцитів; втрата цієї цінної рідини спричиняє виникнення гіпопротеїнемії, гіпоальбумінемії, гіпогаммаглобулінемії, лімфоцитопенії [2] та навіть виснаження запасу мінералів, ліпідів і жиророзчинних вітамінів [1]. Клінічно КЛ проявляється профузною діареєю, яка насправді являє собою втрату лімфи через шлунково-кишковий тракт, а також пастозністю ніг і передньої абдомінальної стінки [3]. Зважаючи на вік хворого (38 років), він мав вторинну КЛ, яка зазвичай виникає на тлі деяких хронічних інфекційних і неінфекційних запальних захворювань кишечника, серцево-судинної патології, злоякісних новоутворень, портальної гіпертензії (ПГ), що сформувалася внаслідок цирозу печінки або синдрому Бадда – Кіарі (рис. 2).
![Рис. 2. Причини та наслідки вторинної КЛ [2] Рис. 2. Причини та наслідки вторинної КЛ [2]](/multimedia/userfiles/images/2025/ZU_8_2025/ZU_08_2025_st10_pic2.webp) Рис. 2. Причини та наслідки вторинної КЛ [2]
Рис. 2. Причини та наслідки вторинної КЛ [2]
Повторний візит пацієнта відбувся майже через 6 міс через погіршення самопочуття. Структура скарг хворого залишилася незмінною: його продовжували турбувати діарея, слабкість і прогресивне збільшення живота в розмірах, незважаючи на приймання спіронолактону, карведилолу, фуросеміду, ривароксабану, які були призначені іншими лікарями. Тепер пацієнт надав згоду на проведення лабораторних та інструментальних досліджень, що дали змогу констатувати анемію хронічного захворювання: зниження вмісту еритроцитів (4,4×1012/л за норми 4,5-5,9×1012/л), гемоглобіну (71 г/л за норми 130-160 г/л), гематокриту (25,5% за норми 40-52%), сироваткового рівня заліза (2,08 мкмоль/л за норми 12,5-32,2 мкмоль/л) і залізозв’язувальної здатності крові (42,35 мкмоль/л за норми 48,8-80,6 мкмоль/л) разом із чіткою тенденцією до зниження вмісту трансферину (203,35 мг/дл за норми 200-360 мг/дл), феритину (30,43 нг/дл за норми 27-375 нг/мл) зі збереженим рівнем вітаміну В12 (570 пг/мл за норми 180-916 пг/мл). На тлі незміненої абсолютної кількості лейкоцитів спостерігали значну лімфопенію (11,7% за норми 19-37%), моноцитоз (12,2% за норми 3-11%) зі збереженням чисельності нейтрофілів (71%), еозинофілів (3,7%), базофілів (0,8%) і абсолютної кількості тромбоцитів, а також помірне зростання швидкості осідання еритроцитів (25 мм/год). Печінкові ферменти (АЛТ, АСТ, γ-глутамілтранспептидаза, лужна фосфатаза) перебували в межах нормативних значень разом з незначним зниженням загального білірубіну (4,6 мкмоль/л за норми 5,0-21 мкмоль/л) і збереженим умістом прямого білірубіну (0,9 мкмоль/л).
У клінічному аналізі сечі патологічні зміни не зафіксовані. Дослідження рідини, яка виділялася з прямої кишки, імітуючи кал, не виявилося інформативним через отримання висновку щодо наявності в препараті клітин плаского епітелію з ознаками легкої дисплазії та гіперкератозу.
Аналіз білкового спектра виявив значне зниження загального вмісту білка (37,26 г/л за норми 66-83 г/л) із критичним зменшення сироваткового альбуміну (21,11 г/л за норми 35-52 г/л), незначне зниження рівня γ-глобулінів (12,5% за норми 12,8-19,0%) на тлі збереженої концентрації глобулінів α1, α2, β-фракцій і альбумін/глобулінового коефіцієнту (1,85). Незважаючи на таке зменшення вмісту загального білка та сироваткового альбуміну, концентрація фібриногену перевищувала верхню межу та становила 4,96 г/л (за норми 1,8-3,5 г/л); інші показники коагуляційного гемостазу відповідали нормативним значенням. Дослідження мінерального обміну констатувало зниження рівня загального кальцію (1,84 ммоль/л) і незмінені сироваткові концентрації калію та натрію. Звертали на себе увагу певне зниження вмісту сироваткового креатиніну до 65,28 мкмоль/л (за норми 74-110 мкмоль/л), сечової кислоти до 196,35 мкмоль/л (за норми 208,3-428,4 мкмоль/л) і збережені вміст сечовини та швидкість клубочкової фільтрації.
Дослідження функціональної активності ПЗ підтвердило нормальний сироватковий уміст загальної амілази, панкреатичної амілази та ліпази. Неочікувано отримали нормальні показники фекальної еластази (586,6 мкг/г), хоча прогнозували виявити ознаки екзокринної недостатності ПЗ (при повторному дослідженні – 175 мкг/л). Відзначено явища субклінічного гіпотиреозу: зафіксовано зростання тиреотропного гормону – 6,0889 мкМО/мл (за норми 0,35-4,94 мкМО/мл) на тлі тенденції до зниження вмісту вільного Т4 (0,91 нг/дл за норми 0,69-1,70 нг/дл) і загального Т3 (78,34 нг/дл за норми 71,64-201,82 нг/дл) з відсутністю антитіл до тиреопероксидази. Висловлено припущення щодо переходу основного обміну на дещо знижений рівень на підставі отримання даних щодо трофологічної недостатності, зменшення вмісту креатиніну, сечової кислоти, білірубіну, активності щитоподібної залози.
Додаткові дослідження дали змогу виключити інфікованість вірусними гепатитами В, С, ВІЛ, целіакію (не виявлено антитіл до гліадину та сумарних антитіл до тканинної трансглутамінази), а також такі автоімунні хвороби печінки, як первинний біліарний цироз і автоімунні гепатити. Отримано негативні результати визначення онкомаркерів СА 19-9 і α-фетопротеїну.
УЗД органів черевної порожнини підтвердило наявність вільної рідини та незначну гепатомегалію за рахунок лівої (передньозадній розмір – 77 мм) і хвостатої (передньозадній розмір – 30 мм) часток печінки, виявило ознаки ПГ у вигляді порталізації кровотоку печінковими венами, а також хронічний калькульозний холецистит, одиничні дрібні поліпи жовчного міхура, помірні дифузні зміни ПЗ, асцит. УЗД серця констатувало збереження фракції викиду лівого шлуночка (62%), задовільний стан клапанів, незмінені розміри порожнин серця, відсутність зон гіпо- й акінезії міокарда. Верхня ендоскопія підтвердила наявність ПГ у вигляді флебектазії вен стравоходу 2 ступеня на тлі ерозивної гастропатії, дуоденопатії, супутніх непрямих ознак анемії; під час колоноскопії патології не виявлено. Доплерографія артерій і вен нижніх кінцівок підтвердила хронічну оклюзію правої поверхневої стегнової артерії, субоклюзії правої підколінної артерії, при цьому не вдалося зареєструвати кровотік передніми та малогомілковими артеріями справа, відзначено появу колатерального кровотоку задньою великогомілковою артерією, що відбувалося на тлі відсутності патологічних змін з боку вен нижніх кінцівок.
З метою підтвердження гіпотези щодо КЛ хворому рекомендовано проведення ендоскопічного дослідження тонкої кишки.
Представлення пацієнта Б. продовжив керівник ендоскопічного відділення клініки «Медичний дім Odrex» (м. Одеса), лікар Костянтин Олексійович Науменко, який виконав капсульну ендоскопію за допомогою ендоскопічної системи CapsoCAM plus. Він звернув увагу на позитивний симптом сніжинки (білі крапки) на поверхні слизової оболонки тонкої кишки (рис. 3), який вважається патогномонічною ознакою лімфангіектазії [2-4]. Після ретельного аналізу отриманої відеоінформації сформовано висновок: «Множинні лімфангіектазії тонкої кишки, вираженіші в кінцевому відділі голодної кишки та початковому відділі клубової кишки» (рис. 3).
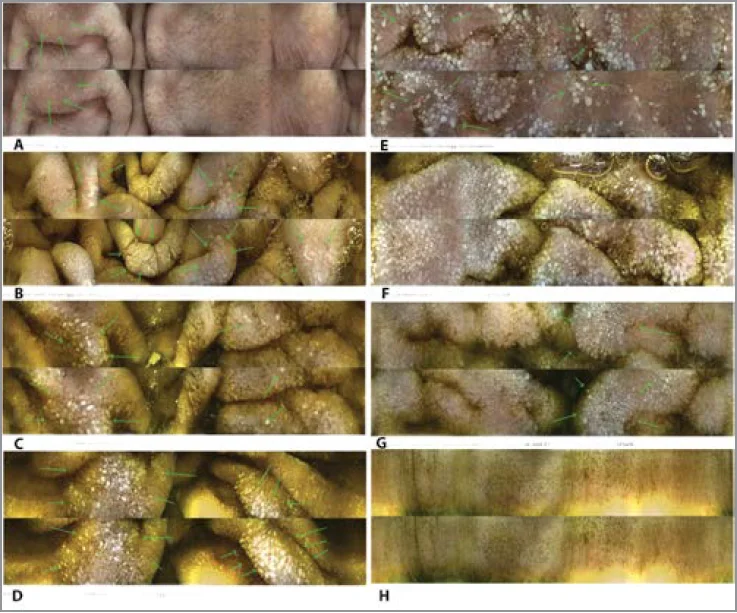 Рис. 3. Результати капсульної ендоскопії тонкої кишки пацієнта Б.
Рис. 3. Результати капсульної ендоскопії тонкої кишки пацієнта Б.
А – ангіоектазії цибулини дванадцятипалої кишки; B – ангіоектазії низхідної гілки дванадцятипалої кишки; C – ангіоектазії проксимальної частини голодної кишки; D – лімфангіектазії дистальної частини голодної кишки; E – лімфангіектазії голодної кишки; F – лімфангіектазії клубової кишки; G – лімфангіектазії клубової кишки на тлі нормальних ворсинок; H – незмінені ворсинки тонкої кишки. B-G – позитивний симптом сніжинки.
Отримані дані щодо виявлення КЛ прокоментувала керівниця гастроцентру клініки «Оберіг» (м. Київ), доктор медичних наук, професор Галина Анатоліївна Соловйова, яка зауважила, що виявлені ознаки лімфангіектазії мають вторинний характер і потребують пошуку основної причини цього стану. Диференційний діагноз у цьому випадку слід обов’язково проводити з мієлопроліферативними хворобами, перебіг яких ускладнюється тромбозами різноманітної локалізації, в тому числі тромбозами мезентеріальних вен. Таке припущення потребує проведення комп’ютерної томографії (КТ) органів черевної порожнини та генетичного тестування.
Результати КТ органів черевної порожнини та малого таза з контрастуванням проаналізувала викладачка кафедри радіології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), кандидат медичних наук Наталія Володимирівна Дереш. Вона підтвердила наявність вільної рідини в черевній порожнині та малому тазі, а також негомогенність структури ПЗ, нерівномірність діаметру вірсунгової протоки з наявністю ділянок звуження та розширення, кальцифікатів переважно у хвості ПЗ (рис. 4). На рівні хвоста ПЗ візуалізувалася гіподенсна зона, яка досягала воріт селезінки. Судини селезінки залучені в зазначений фіброзний процес, до якого також підтягнуті петлі кишечника.
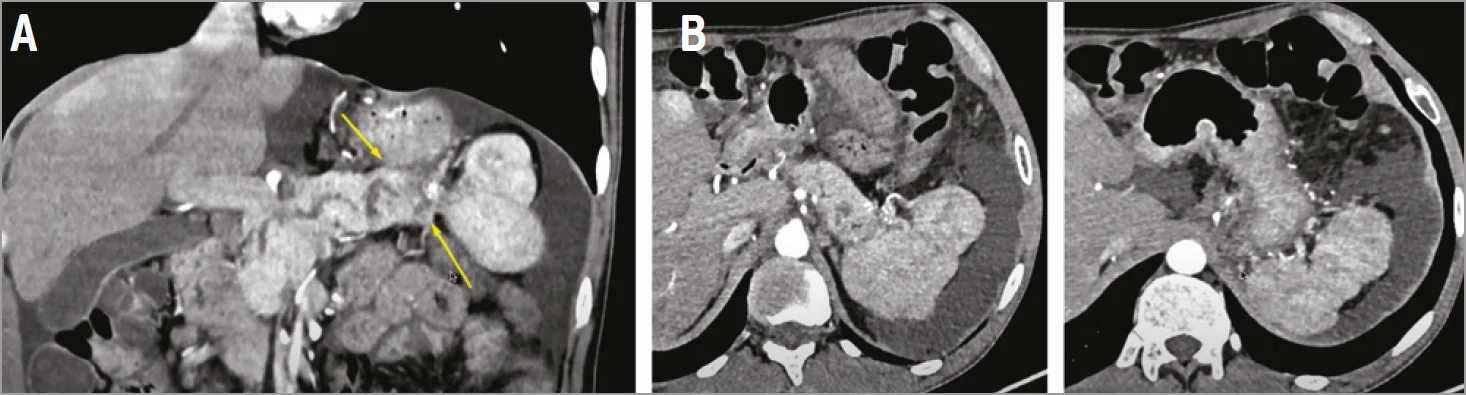 Рис. 4. КТ органів черевної порожнини пацієнта Б.
Рис. 4. КТ органів черевної порожнини пацієнта Б.
А – коронарна площина, ділянки розширення та звуження вірсунгової протоки, включення кальцію в паренхімі ПЗ; гіподенсний фокус у воротах селезінки, судини селезінки; В – зморщена селезінка зі втягнутими контурами.
Знайдено ознаки оклюзії різних судин: селезінкової артерії, селезінкової вени (СВ) та верхньої брижової вени (рис. 5). Виявлено дефект наповнення на місці, де має розташовуватися СВ, а також численні колатералі, повнокровні судині в брижі, шлунку (рис. 5А-С). Помічено ознаки оклюзії верхньої брижової вени на тлі розширення портальної вени та збереження нормальних розмірів печінки. Прохідність печінкових вен дала змогу виключити їх оклюзійну патологію за типом хвороби Бадда – Кіарі (рис. 5D); відсутність реканалізації пупкової вени опосередковано свідчила про відсутність цирозу печінки.
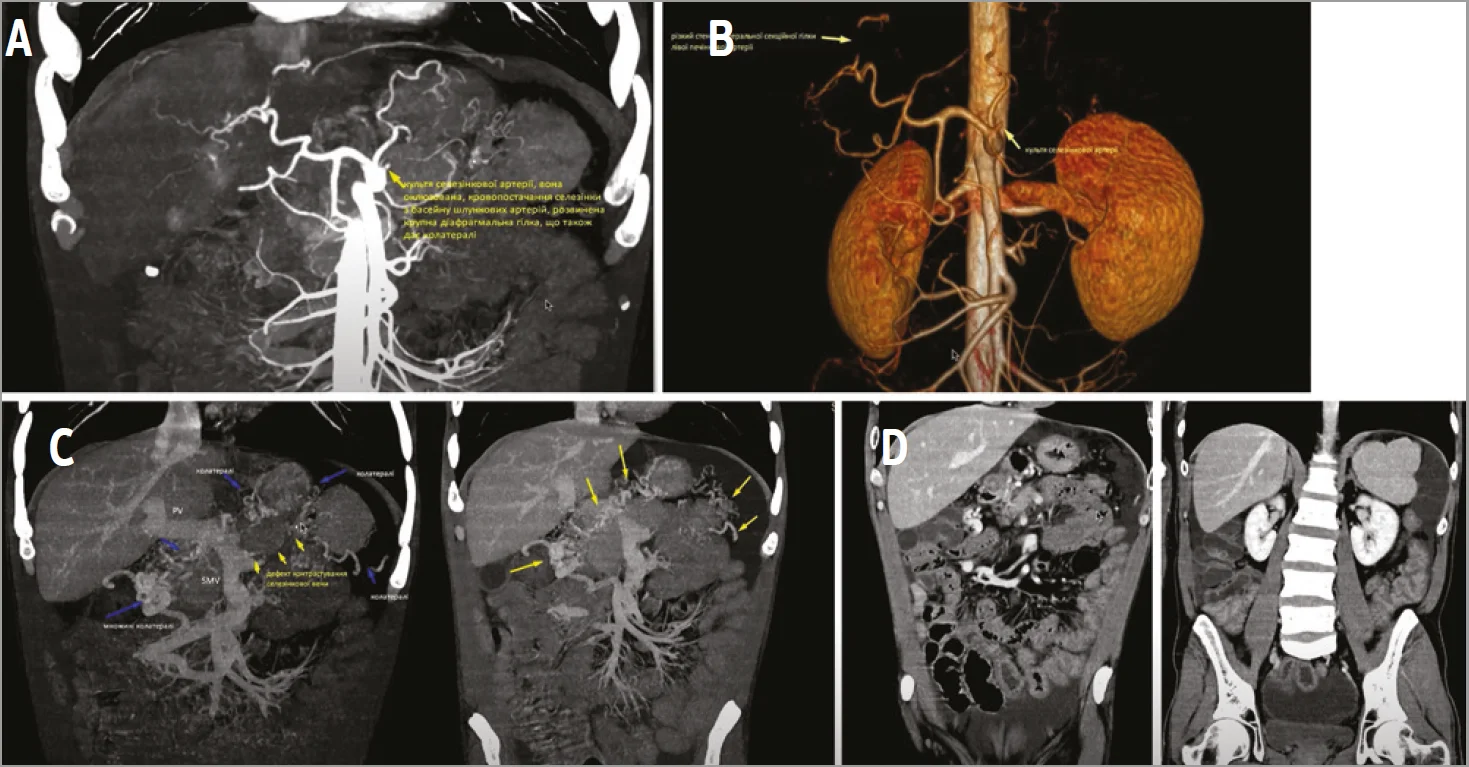 Рис. 5. КТ органів черевної порожнини пацієнта Б.
Рис. 5. КТ органів черевної порожнини пацієнта Б.
А-В – кукса селезінкової артерії, сама артерія не візуалізується; С – оклюзія СВ та верхньої брижової вени, численні колатералі, повнокровність брижових вен, розширення портальної вени, печінка не збільшена, ознак цирозу немає; D – асцит, повнокровність брижових вен, венозні колатералі, прохідність печінкових вен, горбиста селезінка.
Спікерка підкреслила сегментарність оклюзії СВ (рис. 6А) та велику кількість артеріальних колатералей до селезінки, які забезпечують функціонування органа (рис. 6С).
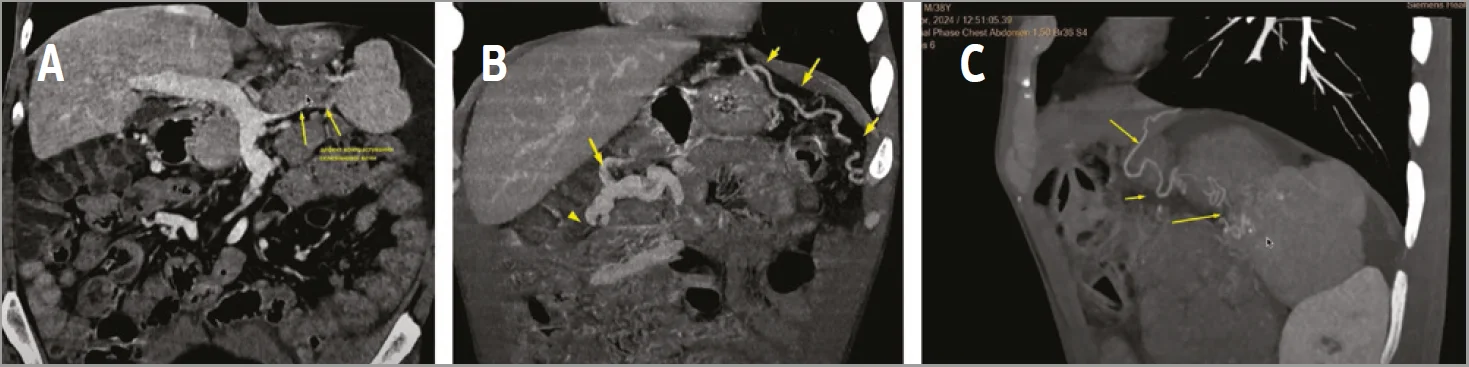 Рис. 6. КТ органів черевної порожнини пацієнта Б.
Рис. 6. КТ органів черевної порожнини пацієнта Б.
A – ознаки сегментарної оклюзії СВ; B – обхідні шлунково-сальникові та брижові колатералі; C – артеріальні колатералі до селезінки.
Виявлено стенози печінкових артерій з нерівномірністю артеріальної перфузії печінки на тлі рівного, чіткого контуру органа, невеликого розміру хвостатої частки, розширення стовбура портальної вени до 20 мм (рис. 7).
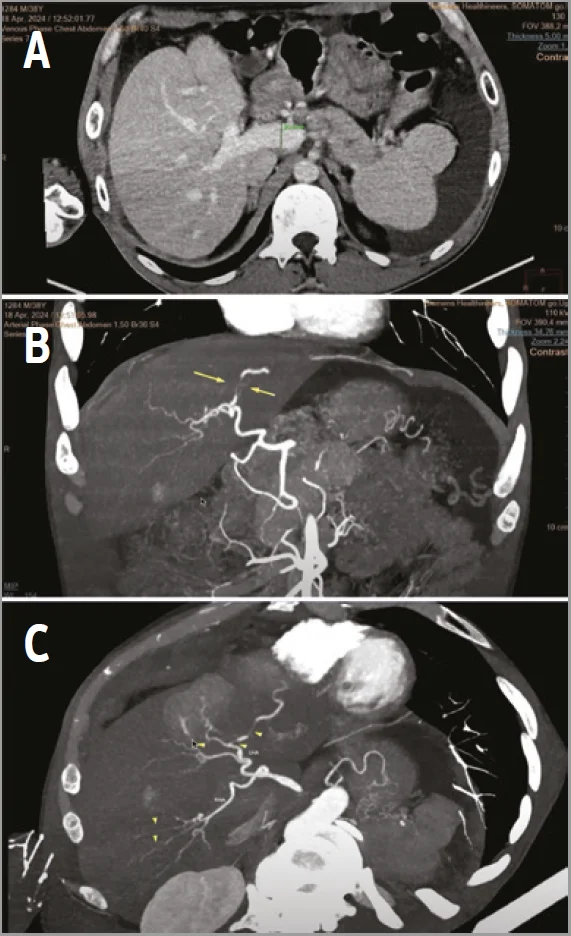 Рис. 7. КТ органів черевної порожнини пацієнта Б.
Рис. 7. КТ органів черевної порожнини пацієнта Б.
A – чіткий рівний край печінки, невеликі розміри хвостатої частки, розширений стовбур портальної вени до 20 мм; B – стенози печінкових артерій, нерівномірність артеріальної перфузії печінки, гілка лівої печінкової артерії має протяжну зону стенозування; C – подібні зміни в печінкових артеріях ІІІ сегмента.
Сформульовано висновок на користь хронічного кальцифікувального панкреатиту, оклюзії СВ та селезінкової артерії, стенозу верхньої брижової вени та печінкових артерій, сформованих і розвинутих колатералей у брижі кишки, змін селезінки та печінки, ураження очеревини, асциту, лімфаденопатії. Висловлено припущення щодо ймовірного туберкульозного генезу асциту, можливого неопластичного процесу у хвості ПЗ.
Пацієнта обстежив і консультував ревматолог, доцент кафедри внутрішньої медицини № 2 Одеського національного медичного університету, кандидат медичних наук Леонід Семенович Холопов. Скринінг антифосфоліпідного синдрому, найпоширенішої форми набутої тромбофілії, дав негативний результат: не виявлено антитіла IgG та IgM до фосфоліпідів, антитіла IgG та IgM до β2-глікопротеїну, а також вовчаковий антикоагулянт. Отримано нормативні значення ревматоїдного фактора, не виявлено антитіла IgG та IgM до кардіоліпіну, автоантитіла до комплементу C1q, рівні циркулювальних імунних комплексів і антинуклеарних антитіл відповідали нормі. На підставі отриманих результатів ревматолог констатував відсутність переконливих даних щодо наявності системної автоімунної хвороби.
Хворий був оглянутий фтизіатром, який вважав малоймовірним діагноз активного туберкульозу після отримання негативних результатів квантиферонового тесту. Пацієнт неодноразово консультований гематологом, виключено мієлопроліферативні хвороби, підкреслено необхідність подальшого гематологічного обстеження, від якого пацієнт відмовився.
Розгляд клінічного випадку продовжила професор Н.Б. Губергріц, яка представила ймовірну етапність формування патологічних змін в організмі хворого: рецидивний гострий панкреатит ускладнився виникненням хронічного панкреатиту, на тлі якого розвинулися тромбоз СВ й оклюзія верхньої брижової вени, що призвело до формування лівобічної ПГ та колатерального кровотоку (рис. 8).
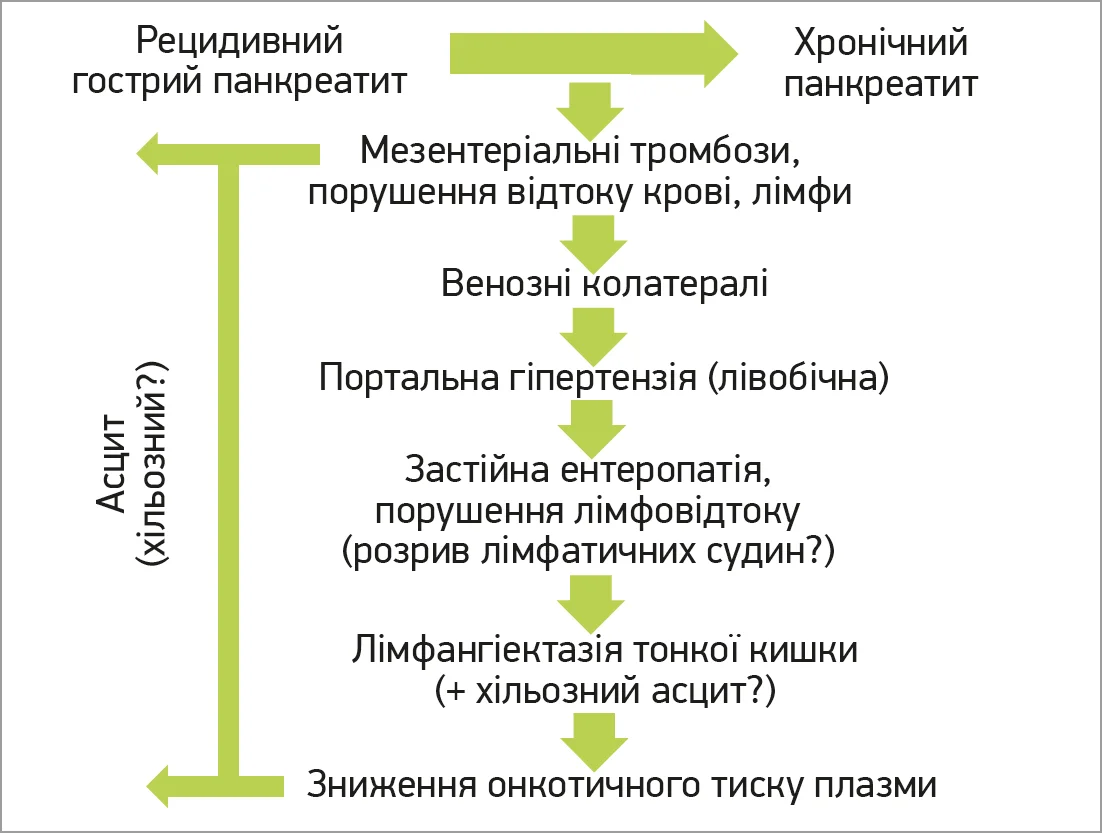 Рис. 8. Імовірний механізм виникнення та прогресування патологічних процесів у хворого Б.
Рис. 8. Імовірний механізм виникнення та прогресування патологічних процесів у хворого Б.
Вже на тлі лівобічної ПГ виникає застійна ентеропатія, на висоті якої розвивається КЛ, що призводить до втрати білка, падіння онкотичного тиску та розвитку асциту. Вищенаведений погляд на етіопатогенез у сукупності з результатами лабораторно-інструментальних досліджень, консультацій спеціалістів дав змогу сформувати такий клінічній діагноз:
«Хронічний кальцифікувальний панкреатит зі зниженою зовнішньосекреторною функцією ПЗ після перенесених гострих панкреатитів (2010-2013 рр.), ускладнених тромбозами й оклюзією СВ, стенозом верхньої брижової вени з розвитком численних венозних колатералей, лівобічної ПГ та застійної ентеропатії, ускладнених лімфангіектазією тонкої кишки, тяжкою гіпопротеїнемією, тяжкою анемією хронічного захворювання, асцитом.
Повна оклюзія селезінкової артерії, часткові стенози гілок печінкової артерії на тлі вродженої/набутої тромбофілії? Нейроендокринна нефункціональна пухлина?
Жовчнокам’яна хвороба, хронічний калькульозний холецистит, поліпоз жовчного міхура. Гемангіома правої частки печінки. Легкий субклінічний гіпотиреоз».
Доповідачка пояснила також поняття лівобічної ПГ, яка характеризується підвищенням венозного тиску в СВ без обструкції ворітної вени й ураження паренхіми печінки [5], перебіг ПГ супроводжується розвитком судинних колатералей, розширенням шлункових вен і варикозним розширенням вен стравоходу [5, 6]. Виділяють декілька механізмів розвитку лівобічної ПГ: провідними є компресія, стеноз і тромбоз СВ, а також виражений запальний процес (рис. 9) [7].
![Рис. 9. Механізми розвитку лівобічної ПГ [7] Рис. 9. Механізми розвитку лівобічної ПГ [7]](/multimedia/userfiles/images/2025/ZU_8_2025/ZU_08_2025_st10_pic9.webp) Рис. 9. Механізми розвитку лівобічної ПГ [7]
Рис. 9. Механізми розвитку лівобічної ПГ [7]
А – кісти ПЗ здавлюють СВ, збільшуючи венозний тиск у шлункових венах і спричиняючи варикозне розширення останніх. Компресію також можуть зумовлювати панкреатична нейроендокринна пухлина, лімфома, аневризма селезінкової артерії, збільшені лімфатичні вузли, ретроперитонеальний фіброз; В – стеноз СВ збільшує венозний кровотік у шлункових венах, провокуючи їх варикозне розширення; С – запальний процес у ПЗ (панкреатит) може призвести до фіброзу органа з подальшою оклюзією СВ й утворенням ПГ; D – есенціальна тромбоцитемія та первинний мієлофіброз здатні спричинити тромбоз СВ та явища лівобічної ПГ.
Припускаючи ймовірність нефункціональної ендокринної пухлини, пацієнту рекомендували визначення хромограніну А. Вміст цього показника (245,9 нг/мл) майже вдвічі перевищував нормативне значення (<101,9 нг/мл); від подальшого обстеження в цьому напрямі хворий категорично відмовився.
Приєднався до подальшого обговорення клінічного випадку керівник хірургічної служби клініки «Інто-Сана», кандидат медичних наук Максим Олександрович Кутовий. Він підкреслив, що пацієнту неодноразово пропонували проведення лапароцентезу з метою дослідження асцитичної рідини, але хворий погодився на це втручання, тільки коли асцит став напруженим і значно обмежував його повсякденне життя. У ході лапароцентезу отримано 20 л (пацієнт наполягав на евакуації максимального об’єму рідини, хоча його попереджали про можливі ускладнення) біло-молочної непрозорої асцитичної рідини. З метою запобігання гемодинамічним розладам, гіпонатріємії й азотемії вводили плазмозамінник альбумін. Дослідження асцитичної рідини підтвердило хільозний характер асциту: до та після центрифугування зберігалися молочне забарвлення й висока мутність рідини, рівень тригліцеридів був надзвичайно високим (6,33 ммоль/л). За своїми характеристиками отримана рідина одночасно мала ознаки як ексудату (висока питома вага – 1025, позитивна реакція Рівальта), так і транссудату (низький уміст білка – 5 г/л, висока концентрація глюкози – 6,2 ммоль/л). Під час цитологічного дослідження виявили значний лейкоцитоз (500 клітин/мкл), поодинокі та групи епітеліальних клітин з ознаками проліферації й дегенеративними змінами, невелику кількість нейтрофілів (2-4 в полі зору) та лімфоцитів (0-2 в полі зору); мікобактерій туберкульозу й іншої мікрофлори не виявлено. Високий лейкоцитоз і значний уміст цукру в асцитичній рідині розцінили як ознаки її вторинного інфікування, з приводу чого призначили цефтріаксон.
Після видалення асцитичної рідини пацієнту рекомендували консультацію в закордонній клініці, де йому було проведено стентування звуженого відділу верхньої брижової вени та видалено залишки асциту. Хірурги із закордонної клініки підтвердили встановлений діагноз хронічного панкреатиту та вважають тромбози СВ ускладненням хронічного панкреатиту; вони також рекомендували перевести пацієнта на парентеральне харчування з метою швидшого відновлення рівня загального білка, застосовування октреотиду. Нині пацієнт повернувся додому; через 3 тижні після проведення стентування відзначено зростання рівня гемоглобіну до 113 г/л і тенденцію до покращення вмісту загального білка (39 г/л) на тлі ознак мінімального асциту; прохідність стента підтверджують дані контрольних УЗД та КТ.
Погляди попередніх експертів підтримав завідувач гастроентерологічного відділення Маріупольської обласної лікарні інтенсивного лікування (м. Київ) Іван Сергійович Токмаков. Лікар висловив думку щодо недоцільності переведення хворого на повне парентеральне харчування та запропонував спробувати відновити рівень загального білка завдяки поєднанню ентерального й частково парентерального харчування з додаванням до схеми лікування ін’єкцій октреотиду.
Віцепрезидент Українського клубу панкреатологів, доктор медичних наук, професор Ігор Васильович Хомяк підтримав доцільність призначення октреотиду з метою зменшення діарейного синдрому, покращення електролітного балансу та підкреслив необхідність повноцінної реконструктивної операції, оскільки проведене стентування слід розглядати як підготовчий етап перед виконанням дистальної резекції ПЗ зі спленектомією, панкреатоеюностомією та холецистектомією. На думку провідного хірурга, прогноз для цього пацієнта сприятливий; безперечно, не можна очікувати на повне нівелювання ознак КЛ, але реконструктивна операція здатна значно покращити стан пацієнта.
Активну участь в обговоренні подальшої тактики ведення хворого взяв завідувач кафедри терапевтичних дисциплін Чорноморського національного університету ім. Петра Могили (м. Миколаїв), доктор медичних наук, професор Максим Юрійович Зак, який підкреслив, що лікарі-терапевти добре впоралися з непростим діагностичним завданням, а тепер прийшов час представників хірургічних спеціальностей стабілізувати стан хворого шляхом проведення майбутніх планових поетапних оперативних утручань.
Завершуючи майстер-клас, професор Н.Б. Губергріц зазначила, що після повернення пацієнта із закордонної клініки триває обстеження з метою підтвердження ймовірної тромбофілії та визначення Лейденської мутації V фактора зсідання крові, мутації гена протромбіну, рівнів протеїну С та протеїну S. На вимогу гематолога ці аналізи планується виконати повторно через місяць після корекції дози антикоагулянтів, збільшення котрих було потрібне при проведенні оперативного втручання, але могло потенційно вплинути на результати перелічених аналізів. Спікерка підкреслила, що врятувати життя пацієнту вдалося завдяки злагодженій роботі міждисциплінарної команди лікарів-професіоналів, а подальше надання допомоги пацієнту планується проводити разом із провідними вітчизняними хірургами.
Література
- Jablonski S.A. Pathophysiology, diagnosis, and management of canine intestinal lymphangiectasia: a comparative review. Animals. 2022; 12: 2791. doi: 10.3390/ani12202791.
- Marrapu S., Kumar R. Intestinal lymphangiectasia: understanding the bigger picture. World J. Clin. Cases. 2024; 12 (18): 3298-3303. doi: 10.12998/wjcc.v12.i18.3298.
- Huber R., Semmler G., Mayr A., et al. Primary intestinal lymphangiectasia in an adult patient: a case report and review of literature. World J. Gastroenterol. 2020; 26 (48): 7707-7718. doi: 10.3748/wjg.v26.i48.7707.
- Na J.E., Kim J.E., Park S., et al. Experience of primary intestinal lymphangiectasia in adults: twelve case series from a tertiary referral hospital. World J. Clin. Cases. 2024; 12 (4): 746-757. doi: 10.12998/wjcc.v12.i4.746.
- Mayer P., Venkatasamy A., Baumert T., et al. Left-sided portal hypertension: update and proposition of management algorithm. J. Visc. Surg. 2024; 161 (1): 21-32. doi: 10.1016/j.jviscsurg.2023.11.005.
- Gibrata Q., Housen F., Almasri B., et al. Splenic vein thrombosis as a complication of hypertriglyceridemia-induced acute pancreatitis. Case Reports in Clinical Medicine. 2024; 13: 260-267.
- Tidwell J., Thakkar B., Wu G.Y. Etiologies of splenic venous hypertension: a review. J. Clin. Transl. Hepatol. 2024; 12 (6): 594-606. doi: 10.14218/JCTH.2024.00054.
Медична газета «Здоров’я України 21 сторіччя» № 8 (594), 2025 р



 Губергріц Н.Б.
Губергріц Н.Б.
 Можина Т.Л.
Можина Т.Л.
