6 травня, 2026
Економічно ефективне ведення гострого апендициту, засноване на доказах
Алгоритм робочої групи «Журналу травматології та невідкладної хірургічної допомоги» (JTACS)
Гострий апендицит залишається однією з найпоширеніших причин ургентних хірургічних втручань у світі. Незважаючи на високу частоту даної патології підходи до діагностики та вибору тактики лікування різняться в міжнародних спільнотах. У сучасних умовах обмежених ресурсів особливої актуальності набуває економічно ефективне ведення гострого апендициту, засноване на принципах доказової медицини. Накопичені за останні роки дані свідчать про можливість оптимізації хірургічної тактики без шкоди для безпеки пацієнта. З огляду на це робоча група «Журналу травматології та невідкладної хірургічної допомоги» (Journal of Trauma and Acute Care Surgery – JTACS) ініціювала розробку практичного алгоритму ведення гострого апендициту, заснованого на аналізі сучасних доказів та клінічних настанов.
Ключові слова: гострий апендицит, інтервальна апендектомія, вагітність і апендицит.
Оцінка пацієнта з гострим абдомінальним болем: анамнез, фізикальне обстеження та первинні лабораторні дослідження
Оцінка пацієнта з абдомінальним болем розпочинається з ретельного збору анамнезу та фізикального обстеження (рисунок). Зазвичай пацієнти звертаються зі скаргами на біль у середніх відділах живота тривалістю 12-24 год, який із часом може мігрувати в правий нижній квадрант живота. На початкових етапах апендициту під час фізикального обстеження можна діагностувати нелокалізований біль у середніх відділах живота, однак без ознак подразнення очеревини. Додаткові симптоми включають втрату апетиту, здуття живота, нудоту, блювання, загальну слабкість, затримку випорожнень, підвищення температури тіла та озноб. Також у пацієнтів можуть спостерігатися специфічні фізикальні симптоми, асоційовані з апендицитом. Псоас-симптом – подразнення клубово-поперекового м’яза – є класичною ознакою гострого апендициту, яку можна перевірити шляхом пасивного розгинання правого кульшового суглоба в положенні лежачи на лівому боці. Симптом Ровсінга також може спостерігатися при гострому апендициті та полягає у виникненні болю у правій здухвинній ділянці при глибокій пальпації лівої здухвинної ділянки. Пацієнти, які звертаються на пізніх етапах захворювання, можуть мати ознаки запалення очеревини з локальним м’язовим напруженням та болісністю при пальпації у правому нижньому квадранті (симптом Щоткіна – Блюмберга).
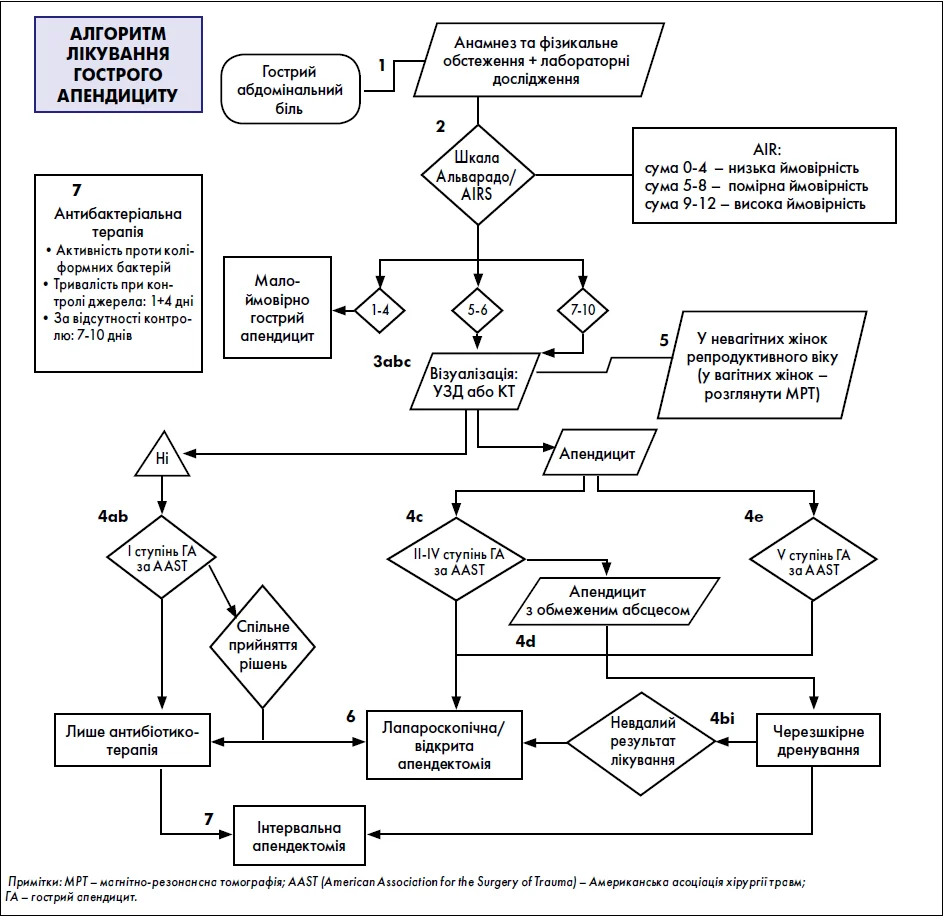 Рис. Алгоритм лікування гострого апендициту
Рис. Алгоритм лікування гострого апендициту
Стандартні лабораторні дослідження мають включати загальний аналіз крові, аналіз сечі та біохімічний аналіз крові у разі необхідності проведення візуалізації або оперативного втручання. Важливо зазначити, що рівень лейкоцитів може не підвищуватися на ранніх стадіях гострого апендициту. Аналіз сечі допомагає виключити інші причини гострого живота, такі як інфекції сечовивідних шляхів, пієлонефрит або конкременти нирок. У жінок репродуктивного віку обов’язковим є проведення тесту на вагітність.
Застосування прогностичних шкал у пацієнтів з апендицитом
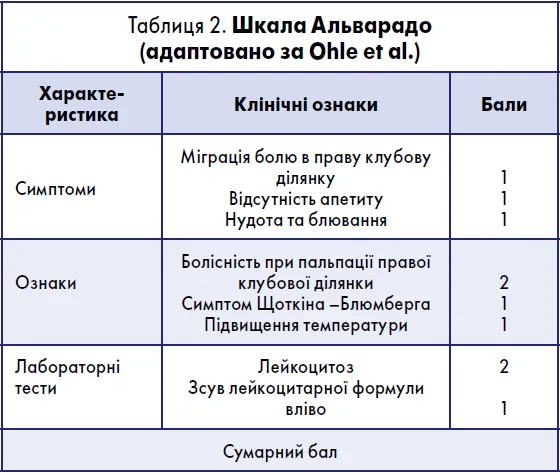
Використання шкал оцінки, таких як Шкала оцінки апендициту (Adult Appendicitis Score, AAS, табл. 1), може підвищити точність клінічного рішення і тактики лікування, а також виявити пацієнтів із низьким ризиком апендициту. Додатково використовується шкала Альварадо (Alvarado Score, табл. 2) для прогнозування ймовірності гострого апендициту. Пацієнти з оцінкою від 1 до 4 балів мають ризик апендициту близько 33%. Якщо оцінка перевищує 5 балів, ризик гострого апендициту становить ≥66%. Шкала Альварадо може використовуватися для диференціації пацієнтів, які потребують проведення візуалізації. У більшості сучасних настанов із клінічної практики проведення візуалізаційних обстежень черевної порожнини передбачено до консультації хірурга.
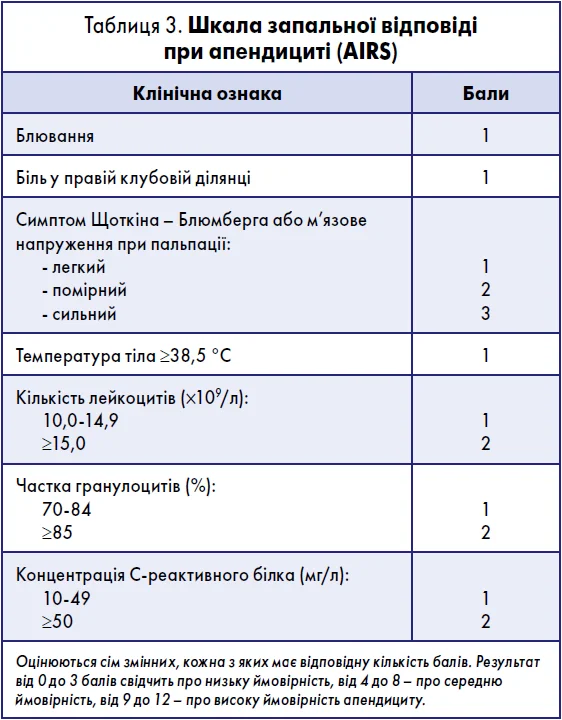
Шкала запальної відповіді при апендициті (AIRS, табл. 3) продемонструвала найкращі показники чутливості, специфічності, площі під кривою та зручності використання, однак була валідована лише в обмеженій кількості досліджень. Оригінальна шкала Альварадо перевершувала модифіковану шкалу Альварадо за всіма трьома критеріями (чутливість, специфічність і площа під кривою).
Методи візуалізації пацієнтів із підозрою на апендицит: УЗД порівняно з КТ
Ультразвукове дослідження (УЗД) застосовують для обстеження пацієнтів із підозрою на гострий апендицит; при діаметрі червоподібного відростка >9-10 мм його достовірність становить 85-90%. Принцип дії УЗД не базується на енергії випромінювань, дозволяє повторювання процедури та є безпечним для вагітних. Крім того, УЗД дозволяє виявляти іншу патологію органів малого таза у жінок. УЗД часто застосовують у педіатричній практиці та вважають методом першої лінії у дітей молодшого віку. Водночас інформативність УЗД у дорослих вивчена менш ґрунтовно.
Комп’ютерна томографія (КТ) із контрастуванням є стандартним методом візуалізації органів черевної порожнини у випадку гострої патології та дедалі частіше використовується для диференційної діагностики абдомінального болю, особливо лікарями нехірургічних спеціальностей. КТ характеризується високою чутливістю і специфічністю в діагностиці гострого апендициту, однак може виявляти зміни червоподібного відростка, що не мають клінічного значення. Результати КТ слід завжди інтерпретувати з урахуванням анамнезу і даних фізикального обстеження. КТ також дозволяє виявити апендиколіт, періапендикулярне скупчення рідини або абсцес – ознаки, що можуть мати важливе значення для тактики лікування. На основі патоморфологічного дослідження було показано, що чутливість, специфічність, позитивна та негативна прогностична цінність КТ у пацієнтів із низькою клінічною ймовірністю апендициту становили 87,9%, 81,8%, 94,7% і 79,3% відповідно.
Жінки репродуктивного віку
При підозрі на гострий апендицит у жінок репродуктивного віку слід виключити патологію органів малого таза. Аналіз сечі може виявити інфекцію сечовивідних шляхів або конкременти в нирках; УЗД або КТ допоможуть візуалізувати тубо-оваріальний абсцес або позаматкову вагітність.
Вагітні жінки
УЗД є основним методом візуалізації для оцінки абдомінального болю та діагностики гострого апендициту у вагітних пацієнток, хоча дедалі частіше застосовують магнітно-резонансну томографію (МРТ), якщо результати УЗД не дають однозначної відповіді. КТ слід розглянути, якщо пацієнтка перебуває у тяжкому стані, а діагноз залишається сумнівним. Якщо КТ не дозволяє чітко підтвердити гострий апендицит у вагітної, необхідно розглянути МРТ, яке також має високу чутливість і негативну прогностичну цінність (на рівні 100%).
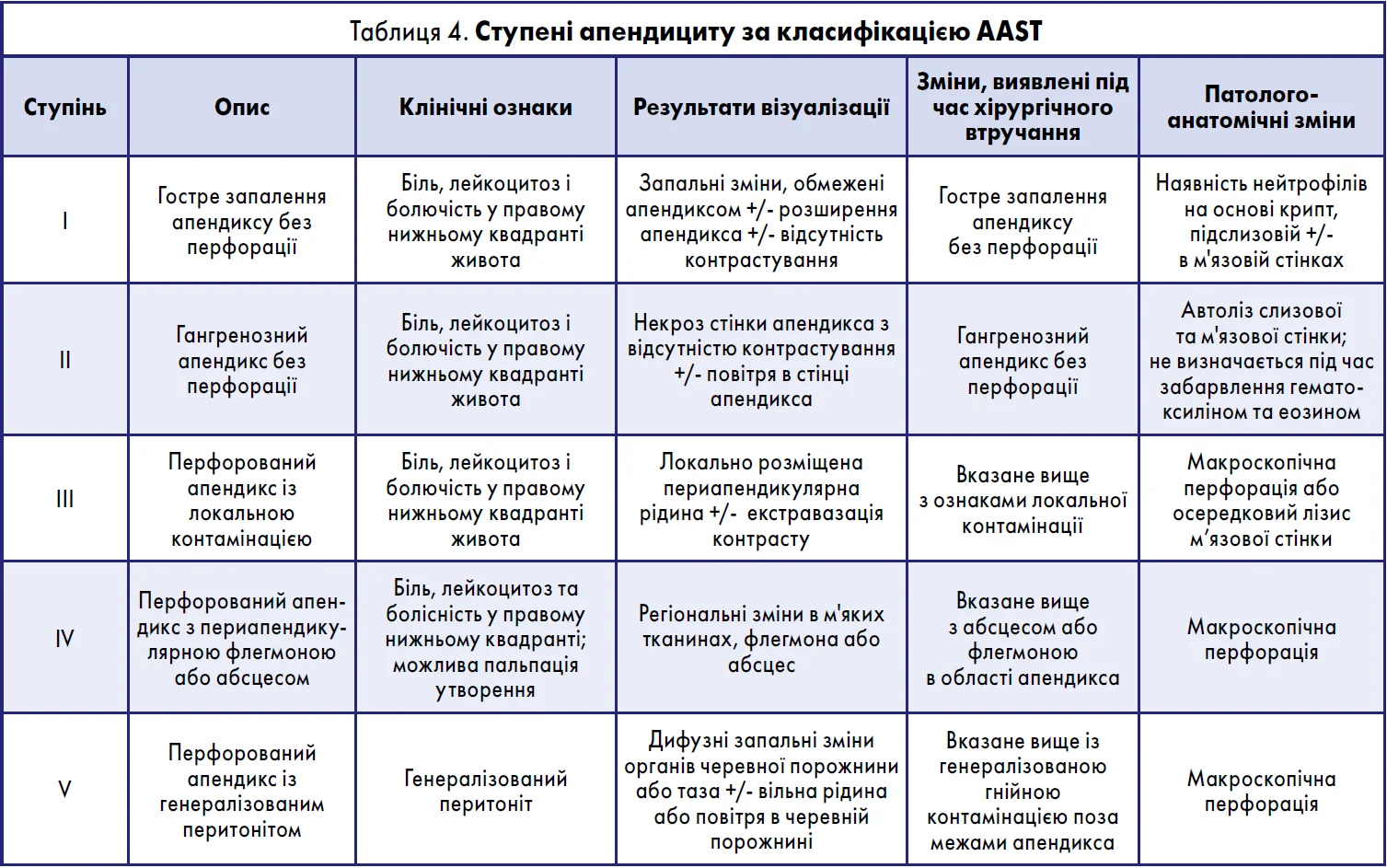
Лікування пацієнтів із гострим апендицитом (оцінка тяжкості захворювання за AAST)
У клінічній практиці часто використовують наступну класифікацію апендициту: неускладнений (неперфорований, без абсцесу або флегмони) та ускладнений (перфорований апендицит, періапендикулярний абсцес або перитоніт – гостре запалення очеревини, що виникає внаслідок приєднання інфекції) (табл. 4).
А. І ступінь гострого апендициту за AAST
Передбачає легкий перебіг апендициту без значного запалення (неускладнений апендицит). Сучасні дослідження показують, що консервативне лікування із застосуванням антибіотиків і контролем болю не поступається хірургічному при такому перебігу процесу. Хоча рання апендектомія зазвичай є найшвидшим способом лікування, бажання пацієнта уникнути операції або час проведення втручання слід обговорювати та враховувати під час вибору тактики лікування. Існує загальнодоступний інструмент (застосунок) – AppyOrNot, який містить навчальне відео для допомоги пацієнтам під час прийняття рішення щодо вибору методу лікування. Наявність фекаліту не виключає можливості консервативного лікування, хоча й підвищує ймовірність потреби в додаткових процедурах. Результати довгострокових досліджень показали, що коефіцієнт ризику апендектомії у пацієнтів з апендиколітом порівняно з пацієнтами без такого становив 2,9 протягом перших 48 год, але надалі різниці не спостерігалося: від 48 год до 30 днів (відносний ризик [ВР] 1,4; 95% довірчий інтервал [ДІ] 0,8-2,4) та від 31 дня до 2 років (ВР 1,1; 95% ДІ 0,8-1,6).
В. II-IV ступені гострого апендициту за AAST (від помірного до тяжкого перебігу – ускладнений апендицит)
Гострий апендицит II-IV ступенів характеризується високою інтенсивністю запального процесу, утворенням періапендикулярного скупчення рідини, абсцесів, прогресуванням гангренозного апендициту та розвитком перитоніту. На первинному етапі вибір між апендектомією та консервативним лікуванням є складним, оскільки пацієнти з великою флегмоною і більш вираженими запальними змінами, що поширюються на навколишні органи, можуть отримати користь від початкового консервативного лікування. Прийняття рішення слід індивідуалізувати, враховуючи особливості пацієнта та досвід хірурга. Деяким пацієнтам із сепсисом потрібна передопераційна інфузійна терапія в поєднанні з раннім призначенням антибіотиків. Малоінвазивні підходи до апендектомії є методом вибору, однак якщо вони недоступні, показана відкрита апендектомія.
С. Перфорований апендицит та велике запальне утворення (флегмона/абсцес)
Пацієнтам показана рання антибіотикотерапія препаратами широкого спектра дії та черезшкірне дренування (успіх близько 80%) для контролю джерела інфекції. Хірургічне дренування абсцесу малоінвазивним або відкритим способом показане, якщо попередні черезшкірне дренування та антибіотикотерапія були неефективними.
D. V ступінь гострого апендициту за AAST (найтяжчий перебіг)
Відповідає найтяжчому прояву перфорації апендикса з виходом його вмісту в черевну порожнину. Пацієнти зазвичай перебувають у стані септичного шоку. У такому разі слід дотримуватися настанов Sepsis-3 щодо інфузійної терапії. Цей ступінь перебігу апендициту потребує невідкладної хірургічної допомоги. Лікування передбачає інфузійну терапію, застосування антибіотиків широкого спектра дії, фармакологічну підтримку серцево-судинної системи і хірургічне втручання.
Лікування ускладненого апендициту під час вагітності
У ретроспективному когортному дослідженні за участю 8 087 вагітних жінок з ускладненим апендицитом невідкладна апендектомія була пов’язана з нижчою ймовірністю інфекційних ускладнень, включаючи інфекцію навколоплідних оболонок та сепсис, порівняно з успішним або неуспішним консервативним лікуванням. Якщо консервативне лікування було неефективним і вимагало відтермінованої операції, це значно підвищувало ризик передчасних пологів або переривання вагітності. Ці результати свідчать, що у випадку ускладненого апендициту під час вагітності перевагу слід відда-
вати невідкладному оперативному втручанню.
Часові рамки виконання апендектомії та ризик перфорації апендикса
Результати метааналізу (15 досліджень, n=33 596), у якому порівнювали ефективність апендектомії вдень і вночі, показали відсутність різниці в післяопераційній смертності та рівні ускладнень. Однак частота конверсії в лапаротомію була майже вдвічі вищою серед пацієнтів, які проходили апендектомію вночі. Ці дані свідчать на користь відтермінування нічної апендектомії на денний час.
Антибактеріальна терапія
При хірургічному лікуванні апендициту І-ІІ ступеня за класифікацією AAST достатньо одноразового періопераційного введення антибіотиків. У пацієнтів із апендицитом ІІІ ступеня і вище за AAST періопераційна антибактеріальна терапія має визначатися адекватністю контролю джерела інфекції, після досягнення якого періопераційна доза антибіотиків із подальшим продовженням антибіотикотерапії протягом 4 днів є достатньою. У разі періапендикулярного абсцесу, що лікується шляхом черезшкірного дренування, або за наявності апендикулярної флегмони зазвичай призначають початковий курс антибіотикотерапії тривалістю 7-10 днів, хоча доказова база на підтримку такої тактики є обмеженою. За відсутності клінічного покращення показане проведення додаткових візуалізаційних досліджень.
Інтервальна апендектомія після консервативного лікування антибіотиками
У пацієнтів із неускладненим апендицитом, які отримували антибактеріальну терапію, інтервальну апендектомію зазвичай розглядають у разі рецидиву симптомів або повторного епізоду захворювання. Новоутворення апендикса рідко діагностуються у пацієнтів із неускладненим апендицитом, пролікованих антибіотиками. За даними огляду
4 962 пацієнтів з апендицитом (38% – ускладнений, 62% – неускладнений), включених до чотирьох порівняльних досліджень, загальна частота новоутворень у групі неускладненого апендициту становила 1,49%. Водночас у дорослих пацієнтів із перенесеним ускладненим апендицитом, які лікувалися консервативно, рекомендоване виконання колоноскопії через 4-6 тижнів після регресу запального процесу та подальша інтервальна апендектомія (згідно з рекомендаціями SAGES 2024 року), оскільки частота новоутворень апендикса в пацієнтів цієї категорії є високою (3-17%, середня поширеність – 11%). Серед виявлених новоутворень муцинозні новоутворення апендикса становили 43%, аденокарцинома – 29%, нейроендокринні новоутворення – 21%, келихоподібноклітинна карцинома – 13%, аденоми або зубчасті ураження – 20% випадків. Інтервальна апендектомія може бути доцільною в пацієнтів зі ступенем ураження II-IV за класифікацією AAST, тоді як при ступені ураження I за AAST її проведення не є обов’язковим за умови відсутності рецидиву симптомів.
Реферативний огляд підготувала Дарія Чорна
За матеріалами: Diaz J.J., Napolitano L., Livingston D.H., Costantini T., Inaba K., Biffl W.L., Winchell R., Salim A., Coimbra R. Evidence-based, cost-effective management of acute appendicitis: An algorithm of the Journal of Trauma and Acute Care Surgery emergency general surgery algorithms work group. J Trauma Acute Care Surg. 2025 Mar 1;98(3):368-373.
doi: 10.1097/TA.0000000000004569.
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 1 (68), 2026 р.