6 травня, 2026
Економічно ефективне ведення гострого холециститу, засноване на доказах
Алгоритм робочої групи «Журналу травматології та невідкладної хірургічної допомоги» (JTACS)
Гострий холецистит (ГХ), що є частою причиною госпіталізації пацієнтів до відділень невідкладної хірургії, потребує своєчасної та обґрунтованої тактики ведення. З метою уніфікації підходів до діагностики та лікування цього стану робочою групою «Журналу травматології та невідкладної хірургічної допомоги» (Journal of Trauma and Acute Care Surgery – JTACS) було розроблено спеціалізований клінічний алгоритм. Запропонований документ охоплює ключові етапи діагностичної оцінки та лікування ГХ у дорослих пацієнтів. Алгоритм базується на аналізі опублікованих рецензованих доказів та узгодженій експертній думці членів робочої групи, що забезпечує його наукову обґрунтованість і клінічну доцільність. Текст алгоритму супроводжується анотаціями, позначеними літерами, які містять пояснення ключових рішень та підкреслюють, що запропонований підхід є безпечним і раціональним для застосування в лікувальних закладах. Водночас наголошується, що алгоритм не замінює клінічну доцільність та індивідуальний досвід лікаря біля ліжка пацієнта. Експерти визнають вплив факторів, пов’язаних із особливостями стану пацієнта, ресурсами персоналу і можливостями установи, які можуть зумовлювати відхилення від запропонованих рекомендацій.
Ключові слова: холецистит, холедохолітіаз, холецистостомія, жовчні камені, холецистектомія.
Жовчні камені наявні у 10-20% населення, і приблизно у третини з цих осіб розвиваються симптоми жовчнокам’яної хвороби (ЖКХ). Аналіз структури патологій відділень невідкладної загальної хірургії показав, що захворювання жовчного міхура посідають друге місце за кількістю випадків і загальною вартістю лікування. Найпоширенішим ускладненням у пацієнтів із ЖКХ є ГХ. Запропонований алгоритм передбачає економічно ефективний підхід до лікування ГХ, заснований на доказах (рисунок). Розроблений для пацієнтів відділення невідкладної допомоги, але може бути застосований і до пацієнтів із ГХ інших відділень.
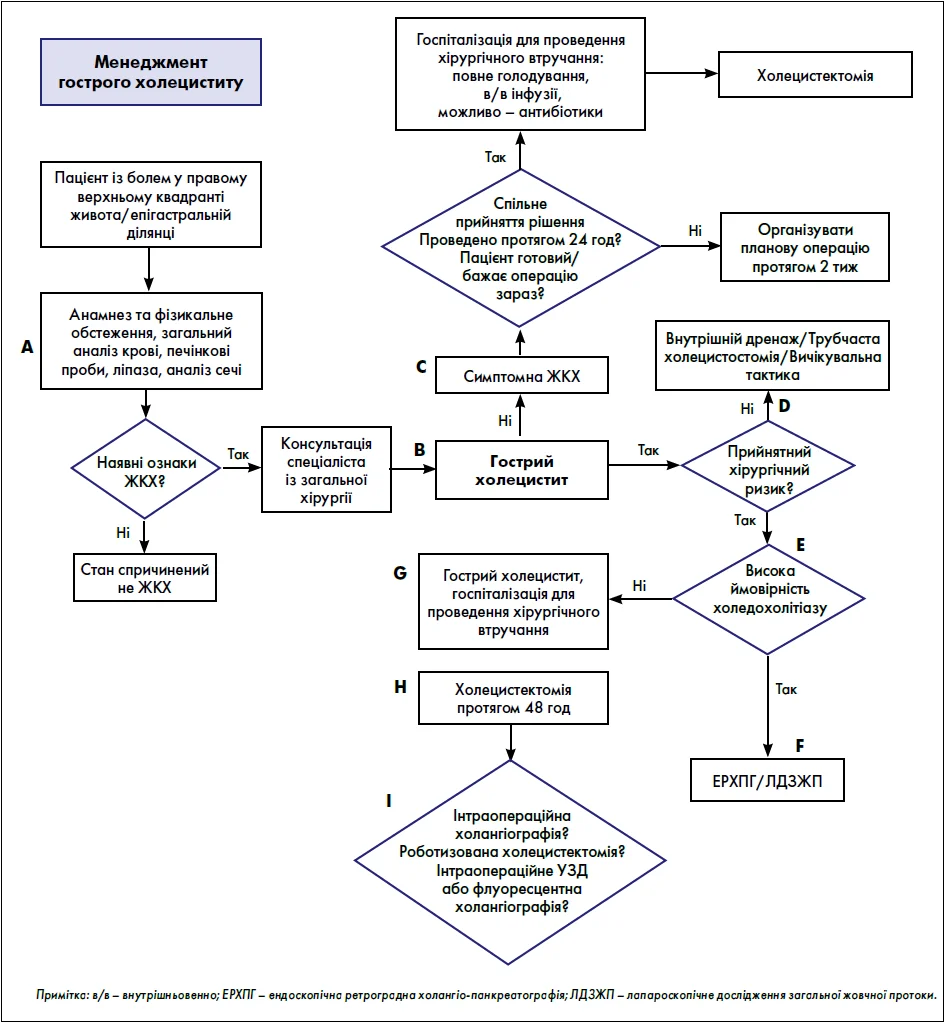 Рис. Алгоритм ведення хворих на ГХ
Рис. Алгоритм ведення хворих на ГХ
А. Обстеження пацієнта, який звертається зі скаргами на біль у правому верхньому квадранті живота або в епігастральній ділянці, починається з ретельного збору анамнезу та повного фізикального обстеження. Наявність жовчних каменів і пов’язаних із ними захворювань можна визначити за допомогою ультразвукового дослідження (УЗД) правого верхнього квадранта живота та лабораторних досліджень, які включають загальний аналіз крові, печінкові проби, визначення рівня ліпази та аналіз сечі. Якщо жовчні камені або запальні зміни у жовчному міхурі відсутні, а лабораторні показники знаходяться в межах норми, слід виключити гостре захворювання, пов’язане із жовчними каменями, як основну проблему. Однак у разі наявності ознак цього захворювання наступним кроком є консультація хірурга.
В. Клінічні ознаки та симптоми ГХ включають біль у правому верхньому квадранті живота або епігастральній ділянці, чутливість при пальпації та нудоту. В анамнезі пацієнта може бути епізод жовчної кольки, але не обов’язково. УЗД-дані, що підтверджують діагноз ГХ, включають потовщення стінки жовчного міхура, перивезикальну рідину та сонографічний симптом Мерфі. Жовчні камені зазвичай візуалізуються, але не є обов’язковими для діагностики ГХ. Печінкові проби можуть бути в межах або відхилятися від референтних значень; при підвищенні печінкових показників варто запідозрити холедохолітіаз (див. E). Важливо відзначити низьку чутливість клінічних ознак і методів діагностики ГХ, а також варіабельність проявів, особливо в пацієнтів похилого віку. Складність точної верифікації ГХ до оперативного втручання є частиною рекомендацій категорії C.
С. За наявності жовчних каменів, навіть якщо лабораторні аналізи та фізіологічні показники пацієнта в нормі та немає ознак запалення жовчного міхура, доцільно отримати консультацію хірурга, оскільки пацієнт перебуває у відділенні невідкладної допомоги, а ЖКХ, яка супроводжується симптомами, є показанням до хірургічного втручання. Дослідження бази даних Техаської програми Medicare вивчало клінічний статус пацієнтів віком >66 років, які мали симптоми ЖКХ і були виписані з відділення невідкладної допомоги без виконання холецистектомії. При цьому 78% пацієнтів, які не перебували під подальшим спеціальним спостереженням за перебігом ЖКХ, була показана екстрена госпіталізація або холецистектомія. Серед пацієнтів, скерованих до сімейного лікаря або іншого спеціаліста, не пов’язаного з хірургією, 15% згодом були госпіталізовані або їм було призначено термінову холецистектомію.
У Кокранівському огляді аналізували результати ранньої та відстроченої лапароскопічної холецистектомії при неускладненій жовчній кольці. Рання холецистектомія була виконана протягом 24 год, тоді як середній час очікування проведення відстроченої операції становив 4,2 місяця. У групі ранньої холецистектомії спостерігався значно коротший час операції (на 14,8 хв) та перебування в лікарні (на 1,25 дня), а також менша кількість серйозних ускладнень (0% проти 23%). Жодний пацієнт із групи ранньої лапароскопічної холецистектомії не потребував переходу на відкриту операцію, у той час як у групі відстроченої холецистектомії перехід знадобився у 17% випадків (p=0,07). Тому рекомендовано проводити хірургічне втручання якомога швидше у тих, хто звертається до відділення невідкладної допомоги із симптомами ЖКХ. Визнаючи, що цей підхід адаптований до моделі невідкладної хірургії, автори алгоритму рекомендують враховувати місцеві ресурси та приймати рішення спільно з пацієнтом. Якщо ресурси дозволяють виконати операцію в найкоротші терміни (наприклад, упродовж 24 год), слід госпіталізувати пацієнта до хірургічного відділення та виконати холецистектомію.
Для лікування ГХ рекомендовано госпіталізувати пацієнта до хірургічного відділення, оскільки це скорочує час до операції, зменшує тривалість перебування у лікарні, використання ресурсів та витрати. Якщо пацієнту оперативно не може бути виконана холецистектомія або він віддає перевагу проведенню операції у більш зручний час, слід організувати планове хірургічне втручання протягом наступних двох тижнів, щоб зменшити ризик повторних візитів до відділення невідкладної допомоги.
D. Пацієнтам високого хірургічного ризику, які мають ознаки ГХ, слід запропонувати альтернативні стратегії лікування. Так, можна розглянути три методи дренування жовчного міхура, включаючи перкутанне дренування (холецистостомія), ендоскопічне транспапілярне дренування (ендобіліарний стент) та внутрішнє дренування до шлунка/дванадцятипалої кишки за допомогою металевого стента (lumen-apposing metal stent, LAMS) (тобто ендоскопічне дренування жовчного міхура під УЗД-контролем). Сепсису і синдрому системної запальної відповіді (SIRS), особливо у критично хворих пацієнтів із некалькульозним холециститом, можна ефективно запобігти за допомогою перкутанного дренування жовчного міхура. Достовірно підтверджено ефективність ендоскопічного дренування жовчного міхура під УЗД-контролем (EUS-GBD) в осіб старшого віку, які вважаються пацієнтами з високим операційним ризиком і не переносять холецистектомію. Застосовувати ендоскопічне дренування в пацієнтів молодшого віку або можливих кандидатів для проведення холецистектомії слід лише після ретельної оцінки клінічного стану, враховуючи відсутність даних щодо підвищеної технічної складності холецистектомії після LAMS. Деяким пацієнтам можуть бути показані перкутанне видалення жовчних каменів та кріоабляція. У деяких випадках, особливо за відсутності ресурсів для проведення будь-якої з вищезазначених процедур, можна спробувати вичікувальну тактику. Однак остання пов’язана з високим ризиком рецидиву ГХ. Встановлено, що в кожного п’ятого пацієнта похилого віку консервативне лікування не дало результатів й погіршило перебіг ЖКХ.
E. Холедохолітіаз може несподівано розвинутися у 7% пацієнтів. Керівництво Американського товариства гастроентерології (ASGE) пропонує перелік предикторів наявності каменів у загальній жовчній протоці. Високоймовірні предиктори включають розташування каменя в загальній жовчній протоці за даними УЗД черевної порожнини, висхідний холангіт або рівень білірубіну >4 мг/дл при розширеній загальній жовчній протоці. Позитивна прогностична цінність «високоймовірних» предикторів становить 85%. Предиктори проміжної ймовірності включають розширену загальну жовчну протоку, підвищення печінкових проб і вік >55 років.
F. Керівництво ASGE рекомендує негайне проведення ендоскопічної ретроградної холангіопанкреатографії (ЕРХПГ) у пацієнтів високого ризику, враховуючи позитивну прогностичну цінність методики (85%). З огляду на доступність та ефективність ЕРХПГ цей метод був надійно впроваджений у клінічну практику. Останнім часом були визнані переваги одноетапного лікування. Інтраопераційна ЕРХПГ у поєднанні з холецистектомією економить ресурси та скорочує час перебування пацієнтів у лікарні. Також спостерігається відродження інтересу до лапароскопічної ревізії загальної жовчної протоки: безпечність та ефективність цього методу були описані у деяких наукових працях.
У пацієнтів із проміжною ймовірністю холедохолітіазу, як визначено в рекомендаціях ASGE, слід серйозно розглянути можливість проведення інтраопераційної холангіографії (ІОХГ). Часто лікарями виконується передопераційна магнітно-резонансна холангіопанкреатографія, але ІОХГ є більш доцільною та точною методикою для виявлення каменів у загальній жовчній протоці.
G. Пацієнти з ГХ мають бути госпіталізовані для проведення холецистектомії у разі прийнятного хірургічного ризику (див. D). Подібно до пацієнтів із симптомною ЖКХ, пацієнти з ГХ, виписані без проведення холецистектомії, мають значний ризик повторної госпіталізації до відділення невідкладної допомоги. Пацієнтам із ГХ доцільно надавати хірургічну допомогу після надходження до відділення, адже це скорочує тривалість перебування у стаціонарі, зменшує використання ресурсів та витрати, пов’язані з лікуванням.
H. Одними з перших задокументованих переваг моделі хірургічної допомоги при невідкладних станах було скорочення часу до операції, зменшення кількості днів перебування у стаціонарі та зниження витрат на лікування пацієнтів із захворюваннями жовчного міхура. Експерти відмовилися від концепції «охолодження» запаленого жовчного міхура і рекомендують раннє виконання холецистектомії.
Нещодавнє ретроспективне когортне дослідження даних Національної програми покращення якості хірургічного втручання показало, що пізня (>48 год) операція із приводу ГХ асоційована з вищою смертністю. Серед пацієнтів похилого віку (>65 років) із супутніми захворюваннями виконання холецистектомії протягом 24 год після госпіталізації було пов’язане з коротшим терміном перебуванням у стаціонарі та післяопераційним періодом без збільшення захворюваності, смертності або переходу з лапароскопічної операції на відкриту. Експерти визнають, що пацієнти похилого віку мають вищий ризик розвитку гангренозного холециститу, при якому УЗД-дані можуть бути відсутніми або мінімальними. У цій ситуації затримка з хірургічною консультацією є поширеним явищем. Лікувальні центри, які мають ресурси для проведення холецистектомії вночі та у вихідні дні, мають виконувати це втручання без побоювань щодо збільшення кількості ускладнень.
I. Існує кілька ключових факторів, які слід враховувати через їхній можливий вплив на клінічні результати. Передопераційне прогнозування більш тяжкого запалення або потенційних несприятливих наслідків допомагає команді підготуватися до проведення додаткових заходів або процедур екстреної допомоги (наприклад, перехід до відкритої або лапароскопічної субтотальної холецистектомії) або розглянути варіант нехірургічного лікування (див. C).
Одним з інструментів для ефективного прогнозування є шкала оцінки ГХ (таблиця), переглянута Американською асоціацією хірургії травм (AAST): чим вища оцінка, тим вірогідніший перехід від лапароскопічного до відкритого втручання, вища ймовірність використання хірургічних методів виведення жовчі та вищий ризик серйозних ускладнень. Визначення анатомічних особливостей розташування жовчного міхура має вирішальне значення для безпечного виконання холецистектомії. Холангіографія наразі вважається ефективним методом визначення анатомії жовчних шляхів. Рутинна холангіографія, ймовірно, не зменшує ризик ушкоджень жовчних проток, але допомагає їх виявити. Інтраопераційне УЗД дозволяє визначити анатомію проток і судин перед проведенням дисекції. Цей метод може знизити ймовірність переходу від лапароскопічного втручання до відкритої хірургії, а також ускладнень із боку жовчних проток. Однак слід зазначити, що виконання інтраопераційного УЗД обмежене доступністю обладнання та досвідом володіння хірургом цією технікою. Флуоресцентна холангіографія з індоціаніном зеленим технічно простіша, ніж УЗД, і може допомогти у визначенні анатомії жовчних шляхів перед втручанням. Однак цей метод, імовірно, є менш корисним при ГХ із закупоркою протоки жовчного міхура, і наразі невідомо, чи сприяє він зменшенню кількості переходів від лапароскопічної хірургії до відкритої або запобіганню ускладненням при ГХ. Все ж, з огляду на низьку вартість і сприятливий профіль безпеки, використання флуоресцентної холангіографії має мало недоліків.
|
Таблиця. Шкала оцінки ГХ, переглянута AAST (адаптовано за Schuster et al.) |
|||||
|
Ступінь |
Опис |
Клінічні |
Критерії візуалізації |
Оперативні |
Патологічні критерії |
|
I |
Гострий холецистит |
Біль у ділянці правого верхнього квадранта живота або в епігастральній ділянці/чутливість |
Набряк і розтягнення ЖМ; камені у ЖМ або біліарний сладж; перивезикальний випіт; невізуалізований ЖМ |
ЖМ із гіперемією і набряком |
Гострі запальні зміни у стінці ЖМ без некрозу або гною |
|
II |
Тяжкий неускладнений гострий холецистит |
Симптом Мерфі |
Набряк і розтягнення ЖМ; камені у ЖМ або біліарний сладж; перивезикальний випіт; невізуалізований ЖМ при HIDA-скануванні |
Будь-які анатомічні зміни (збільшення печінки, внутрішньопечінковий ЖМ, ІМТ >50); значне потовщення стінки ЖМ; спайки сальника з тілом або дном ЖМ |
Вищезазначені, а також значне потовщення стінки ЖМ |
|
III |
Емпієма ЖМ, або гангренозний холецистит, або емфізематозний холецистит |
Локалізований перитоніт у правому верхньому квадранті живота |
Вищеперераховані, а також потовщення стінки ЖМ ≥ 4 мм або збільшення діаметра загальної жовчної протоки ≥ 8 мм; запальні зміни на КТ та МРТ |
Стінка ЖМ із некротичними зонами та гнійна рідина в міхурі |
Вищезазначені, а також гнійна рідина у просвіті ЖМ, або некроз стінки міхура (<50%), або внутрішньостінковий абсцес |
|
IV |
Тотальний некроз ЖМ або перфорація з перивезикальним абсцесом міхура |
Локалізований перитоніт у правому верхньому квадранті живота |
Абсцес у правому верхньому квадранті поза ЖМ |
Тотальний чи майже тотальний некроз стінки ЖМ або перфорація |
Некроз стінки ЖМ (≥50%) |
|
V |
Перфорація ЖМ із генералізованим перитонітом або жовчно-кишкова нориця |
Вищезазначені, з генералізованим перитонітом |
Перфорація ЖМ або жовчно-кишкова нориця |
Перфорований ЖМ; жовчно-кишкова нориця |
Некроз ЖМ із неятрогенною перфорацією |
|
* У пацієнтів із попереднім хірургічним втручанням, попередньою госпіталізацією з приводу холециститу, тривалістю болю більше трьох днів клінічний ступінь тяжкості збільшується на один пункт. У пацієнтів із кількістю лейкоцитів ≥18Ч103 мкл та рівнем загального білірубіну >1,3 мг/дл клінічний ступінь тяжкості збільшується на два пункти. Примітка: КТ – комп’ютерна томографія; HIDA – дослідження жовчних шляхів з імінодіоцтовою кислотою; ЖМ – жовчний міхур; ІМТ – індекс маси тіла; |
|||||
Керівництво з безпечної холецистектомії, затверджене різними медичними товариствами, серед яких Американське товариство гастроінтестинальних та ендоскопічних хірургів (SAGES), Американська гепато-панкреато-біліарна асоціація (AHPBA) та Європейська асоціація ендоскопічної хірургії (EAES), містить доказові рекомендації щодо запобігання ушкодженню жовчних проток у складних випадках. Так, у разі неможливості критично оцінити безпеку і чітко визначити анатомію жовчних проток хірург повинен вдатися до рятувального втручання. Хоча перехід до відкритого хірургічного втручання є прийнятним варіантом, необхідно враховувати умови для безпечного виконання тотальної холецистектомії. В іншому випадку рекомендовано перейти до субтотальної холецистектомії.
Два типи субтотальної холецистектомії мають різні профілі ризику: частота витікання жовчі та потреба в ЕРХПГ зазвичай вищі після фенеструючої субтотальної холецистектомії, тоді як залишковий холецистит, вірогідно, частіше зустрічається після реконструктивної субтотальної холецистектомії.
Роботизована платформа все частіше використовується для проведення лапароскопічної холецистектомії при ГХ. Аналіз бази даних Intuitive Custom Hospital Analytics показав, що порівняно з лапароскопічною холецистектомією роботизоване втручання пов’язане із зіставним загальним рівнем ускладнень. Роботизована хірургія асоційована з меншою ймовірністю переходу до відкритої операції, але вищими показниками субтотальної холецистектомії.
Подальше вдосконалення результатів лікування пацієнтів із ГХ має залишатися пріоритетним напрямом сучасної невідкладної хірургії. Затримки з наданням хірургічної допомоги та переведення пацієнтів асоціюються з погіршенням клінічних результатів і потребують координації допомоги. Тривалість госпіталізації часто подовжується внаслідок неклінічних чинників, усунення яких має стати завданням мультидисциплінарної команди. Оптимізація організаційних процесів і своєчасне прийняття клінічних рішень сприяють скороченню перебування пацієнтів у стаціонарі без зниження ефективності лікування. Впровадження протоколів із покращення якості медичної допомоги пацієнтам із ГХ дозволяє ідентифікувати відхилення від оптимальної практики та створити дієві механізми для покращення результатів лікування.
Підготувала Дарина Чернікова
За матеріалами: Biffl W.L., Napolitano L. et al. Evidence-based, cost-effective management of acute cholecystitis: An algorithm of the Journal of Trauma and Acute Care Surgery emergency general surgery algorithms working group. J Trauma Acute Care Surg. 2025
Jan 1;98(1):30-35. Epub 2024 Nov 29. PMID: 39621447.
Тематичний номер «Хірургія. Ортопедія. Травматологія. Інтенсивна терапія» № 1 (68), 2026 р.



