16 березня, 2021
Клінічний випадок: консервативне лікування перфорації стравоходу з розвитком гострого пневмомедіастинуму
 У статті описано особливості діагностики та результати консервативного лікування пацієнта 40 років, який під час прийому їжі випадково проковтнув частину дерев’яної зубочистки й протягом 3 діб не звертався до лікаря, що призвело до виникнення перфорації стравоходу із розвитком пневмомедіастинуму. Своєчасне призначення антибактеріальних препаратів широкого спектра дії при перфорації стравоходу запобігає виникненню ускладнень та знижує відсоток летальності.
У статті описано особливості діагностики та результати консервативного лікування пацієнта 40 років, який під час прийому їжі випадково проковтнув частину дерев’яної зубочистки й протягом 3 діб не звертався до лікаря, що призвело до виникнення перфорації стравоходу із розвитком пневмомедіастинуму. Своєчасне призначення антибактеріальних препаратів широкого спектра дії при перфорації стравоходу запобігає виникненню ускладнень та знижує відсоток летальності.
Ключові слова: перфорація стравоходу, стороннє тіло стравоходу, пневмомедіастинум, емпірична антибактеріальна терапія.
Перфорація стравоходу – це захворювання, що на сьогоднішній день виникає досить рідко, але має високу летальність при виникненні гострого гнійного медіастиніту (41-80%). Причинами виникнення перфорації стравоходу частіше за все є ятрогенні чинники (ендоскопічні методи обстеження та маніпуляцій, інтубація трахеї та ін.), які становлять від 52 до 80%, а також сторонні тіла, травми, опіки стравоходу або його спонтанний розрив. Клінічна картина зазвичай розвивається досить швидко, переважно виникають такі симптоми: одинофагія, біль за грудиною, загальна гіпертермія, підшкірна емфізема в ділянці шиї та вище яремної ямки, а також пневмомедіастинум.
До основних методів обстеження при перфорації стравоходу відносять: контрастну рентгенографію стравоходу, ендоскопічні методи обстеження, а також комп’ютерну томографію (КТ) органів грудної порожнини (ОГП) та шиї із водорозчинним контрастуванням стравоходу. Завдяки сучасним можливостям в ендоскопії дану патологію можна не тільки своєчасно діагностувати, а й проводити ендоскопічні маніпуляції з використанням спеціального інструментарію. Раціонально підібрані комбінації антибактеріальних препаратів широкого спектра дії запобігають виникненню ускладнень, таких як гострий гнійний медіастиніт, тим самим зменшують летальність та пришвидшують одужання пацієнта.
На сьогодні перфорація стравоходу залишається рідкісною патологією, що часто супроводжується гнійними ускладнення та високою летальністю. Тактика лікування залежить насамперед від тривалості захворювання, наявності гнійного вмісту у плевральній порожнині та середостінні, від розмірів патологічного отвору стравоходу. Основною ланкою при лікуванні перфорації стравоходу та профілактиці гнійних ускладнень є якнайшвидше призначення емпіричної антибактеріальної терапії широкого спектра дії. У разі її неефективності слід переходити до хірургічних методів лікування. Правильна оцінка клінічної картини та раціонально призначена терапія дають змогу запобігти ускладненням та пришвидшити одужання пацієнта. У майбутньому ендоскопічні можливості лікування перфорації стравоходу будуть збільшуватися, що неодмінно має зменшити частоту ускладнень та летальність пацієнтів.
Клінічний випадок
Пацієнт К., 40 років, звернувся 27.01.21 до приймального відділення КНП «Броварська БКЛ» зі скаргами на одинофагію, біль та набряк шиї, загрудинний біль, підвищення температури тіла до 38,5 °С. З анамнезу відомо, що 24.01.21 пацієнт під час прийому їжі проковтнув частину зубочистки. Пацієнт проводив самолікування, однак у зв’язку з відсутністю позитивної динаміки звернувся до лікарні 27.01.21. При об’єктивному огляді загальний стан середнього ступеня тяжкості, зумовлений вираженим больовим синдромом в ділянці шиї та грудної клітки. Свідомість ясна. Положення в ліжку вимушене – пацієнт фіксує голову руками, щоб зменшити біль. Шкіра шиї по передній та бічних поверхнях виражено гіперемована, набрякла, болісна при пальпації. Даних, які б свідчили про підшкірну емфізему, не виявлено. Регіонарні лімфатичні вузли: пальпуються помірно збільшені підщелепні лімфовузли зліва. Дихання вільне, носове, самостійне, частота дихальних рухів – 16/хв. Живіт м’який, безболісний, симетричний, активно бере участь в акті дихання. Симптоми подразнення очеревини негативні. Випорожнення без особливостей.
У загальному аналізі крові (27.01.21): лейкоцитоз 42,7×109 зі зміщенням формули вліво за рахунок паличкоядерних нейтрофілів – 16%, еритроцити – 4,2×109, гемоглобін – 133 г/л, тромбоцити – 280×1012, гематокрит – 40,0%.
Пацієнт був госпіталізований до хірургічного відділення з попереднім діагнозом: перфорація стравоходу стороннім тілом.
В ургентному порядку виконано відеогастродуоденоскопію (ВГДС): у верхній третині стравоходу виявлено вклинене стороннє тіло (зубочистка). За допомогою ендоскопічних щипців типу «алігатор» проведено видалення стороннього тіла (рис. 1).
Рис. 1. А – стороннє тіло стравоходу (ВГДС); В – довжина стороннього тіла
Зважаючи на загальний стан пацієнта та час від початку захворювання, пацієнту було призначено емпіричну антибактеріальну, протизапальну, знеболювальну та дезінтоксикаційну терапію.
Для проведення емпіричної антибіотикотерапії було обрано комбінований антибіотик, що містить 1 г цефоперазону (цефалоспорин 3-го покоління) + 1 г сульбактаму (інгібітор β-лактамаз) під комерційною назвою Цефосульбін. Препарат застосовувався 2 рази на добу внутрішньовенно разом із орнідазолом (похідні імідазолу), 100 мл 2 рази на добу внутрішньовенно крапельно. Знеболювальна та протизапальна терапія проводилася розчином диклофенаку у дозуванні 25 мг/мл 3 мл 1 раз на добу внутрішньом’язово, а також за потреби. Дезінтоксикаційна терапія проводилась розчинами Рінгера та 0,9% NaCl, а також розчином реосорбілакту 200 мл внутрішньовенно 1 раз на добу.
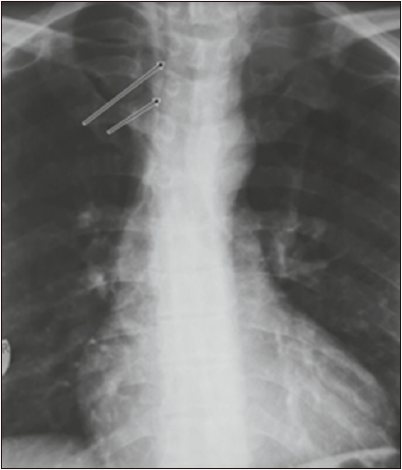
Для підтвердження клінічного діагнозу 28.01.21 пацієнту було призначено рентгенографію ОГП із пероральним прийомом водорозчинного рентгенконтрастного препарату, але у зв’язку з вираженою одинофагією пацієнт не зміг випити контраст, тому було проведено рентгенографію ОГП без контрастування (рис. 2).
Рис. 2. Рентгенографія ОГП у прямій проекції. Стрілками вказано невелику кількість вільного повітря в середостінні
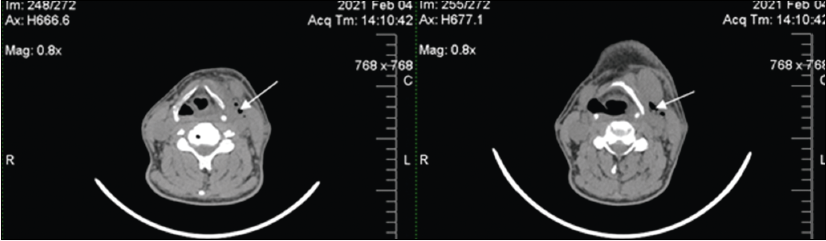
Рентгенологічне заключення: виявлено невелику кількість повітря по передній та правій бокових стінках стравоходу на рівні шийних та грудних (1-5-го) хребців. На підставі отриманих даних пацієнту було встановлено клінічний діагноз: перфорація стравоходу, ускладнена пневмомедіастинумом. На фоні проведення консервативної терапії спостерігалась позитивна динаміка. З метою дообстеження та контролю лікування 04.02.21 пацієнту було проведено КТ ОГП та шиї (рис. 3).
Рис. 3. КТ шиї. Стрілками вказано пухирці повітря м’яких тканин
Висновок КТ ОГП та шиї: помірна емфізема; інфільтрація м’яких тканих шиї зліва; лімфаденопатія підщелепних лімфовузлів зліва; середостіння та легені без особливостей.
На 05.02.21, після проведення 10-денного курсу лікування Цефосульбіном та орнідазолом: загальний стан пацієнта задовільний, скарги відсутні, температура тіла 36,4 °C, шия при пальпації безболісна, регіонарні підщелепні лімфовузли незначно збільшені, безболісні при пальпації. На 07.02.21: загальний стан задовільний, скарги відсутні. Підщелепні лімфатичні вузли не збільшені. Загальний аналіз крові (07.02.21): лейкоцити 10,5×109, паличкоядерні нейтрофіли – 6%. Пацієнт виписаний зі стаціонару у задовільному стані під нагляд сімейного лікаря.
Література
- Шевчук І.М., Сніжко С.С. Аналіз результатів лікування хворих із пошкодженнями стравоходу, ускладненими гострим гнійним медіастинітом. УДК 616-089+616.329+616.27-002 DOI 10.11603/2414-4533.2018.2.9188.
- Шевчук І.М., Сніжко С.С., Андреєщев С.А. Хірургічне лікування хворих із перфорацією стравоходу, ускладненою гострим гнійним медіастинітом. Klinichna khirurhiia. 2018 November;85(11):13-17. DOI: 10.26779/2522-1396.2018.11.13.
- http://endoscopy.com.ua/assets/files/standarts.pdf.
- Peter H. Wilde, Charles J. Mullany. Oesophageal perforation – a review of 37 cases. https://doi.org/10.1111/j.1445-2197.1987.tb01254.x.
- Shestyuk А.М., Каrpitskiy А.S., & Panko S.V. (2010). Pronikayushchie povrezhdeniya grudnogo otdela pishchevoda: sovremennoye sostoyanie problemy [Penetrating wounds of the thoracic part of esophagus. Modern condition of problem]. Novosti khirurgii – Surgery News, 3 (18), 130-136.
- Kashin Kobayashi 1, Soichi Tachikawa, Takahiko Horiguchi, Rieko Kondo, Mamoru Shiga, Masahiro Hirose, Yasushi Sasaki, Hiroshi Torigoe. Three cases of spontaneous pneumomediastinum. Nihon Kokyuki Gakkai Zasshi 2006 Apr;44(4):350-3.
- Chih-Cheng Lai1, Chi-Chung Chen2 3, Ying-Chen Lu3, Tsuey-Pin Lin 4, Yin-Ching Chuang 2 5. Appropriate composites of cefoperazone-sulbactam against multidrug-resistant organisms. Infect Drug Resist 2018 Sep 11;11:1441-1445. DOI: 10.2147/IDR.S175257.
- A. Eroglu 1, A. Turkyilmaz, Y. Aydin, E. Yekeler, N. Karaoglanoglu. Current management of esophageal perforation: 20 years experience. DOI: 10.1111/j.1442-2050.2008.00918.x.
- Lee C.H., Chen W.P., Feng Y.M., Huang P.Y. Iatrogenic Full-Length Intramural Esophageal Dissection Associated with Pneumomediastinum after Attempted Diagnostic Gastroscopy. Journal of Clinical Case Reports. 2014; 4:443.
- Jon Arne Sоreide1,3 and Asgaut Viste2,3 Esophageal perforation: diagnostic work-up and clinical decision-making in the first 24 hours. Scand J Trauma Resusc Emerg Med. 2011; 19: 66. Published online 2011 Oct 30. doi: 10.1186/1757-7241-19-66.
- Mircea Chirica,1 Michael D. Kelly,2 Stefano Siboni,3. Esophageal emergencies: WSES guidelines. World J Emerg Surg. 2019; 14: 26.Published online 2019 May 31. doi: 10.1186/s13017-019-0245-2.