6 жовтня, 2021
Вплив вакцинації проти грипу на частоту інфікування та тяжкість перебігу COVID-19
Концепція тренованого імунітету, яка полягає у посиленій опірності вродженої імунної системи у відповідь на повторне надходження того самого або іншого (перехресна реакція) збудника, була відома ще задовго до початку пандемії, зумовленої SARS-CoV-2. У цьому напрямі вивчали плейотропні ефекти деяких вакцин та, зокрема, їх здатність зменшувати частоту виникнення респіраторних вірусних інфекцій. Однак нового резонансу феномен тренованого імунітету набув із початком пандемії COVID-19, особливо враховуючи факт відсутності специфічного лікування та профілактики захворювання.
Як прийнято вважати, щеплення активують адаптивну імунну відповідь через Т-хелперні клітини із формуванням клітинного (макрофаги, NK-клітини) та гуморального (опосередкованого антитілами) імунітету на повторний вплив подібного антигену. Проте результати нещодавніх епідеміологічних досліджень показали, що крім специфічного для кожного окремого інфекційного захворювання ефекту вакцини чинять неспецифічний вплив на здатність імунної системи протистояти й іншим патогенам (C.S. Benn et al., 2013). Зокрема, було продемонстровано, що окремі живі атенуйовані вакцини, такі як бацила Кальметта – Герена (БЦЖ), а також грибкові структури, наприклад бета-глюкани та ліпополісахариди, можуть стійко посилювати протимікробну функцію шляхом епігенетичного репрограмування мієломоноцитарних клітин, моноцитів, макрофагів та нейтрофілів і підвищувати тонус вродженого імунітету (A. Mantovani, M.G. Netea, 2020). Таке тренування може відбуватися на рівні гемопоетичних стовбурових клітин кісткового мозку або зрілих макрофагів. Викликаючи триметилювання та ацетилювання певних амінокислот у складі гістонів (H3K27me3, H3K27ac) клітин-попередників у кістковому мозку, індуктори тренованого імунітету забезпечують тривале поповнення популяції ефекторів вродженого імунітету з високим функціональним потенціалом (О.В. Калюжин та ін., 2020). Навчені/треновані мієлоїдні клітини демонструють підвищену здатність до знищення патогенних мікроорганізмів та збільшення продукції цитокінів, хемокінів і молекул розпізнавання патерну. Більше того, вони мають кращу здатність ініціювати адаптивні імунні реакції (рис. 1; A. Mantovani, M.G. Netea, 2020).
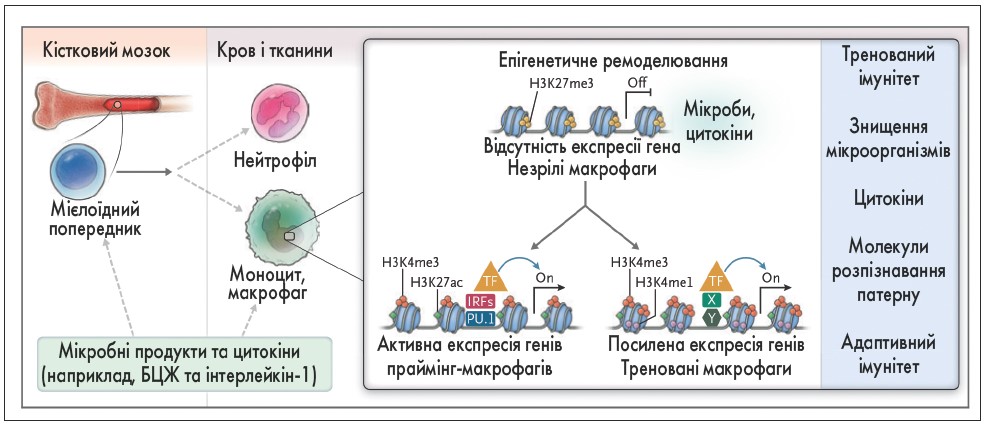 Рис. 1. Клітинні та молекулярні механізми, які лежать в основі тренованого імунітету
Рис. 1. Клітинні та молекулярні механізми, які лежать в основі тренованого імунітету
На початку пандемії COVID-19 було помічено, що люди різних вікових груп мають різну схильність до розвитку цього захворювання та його ускладнень. Зокрема, порівняно з дорослими та особами літнього віку, у дітей відзначався нижчий рівень інфікування SARS-CoV-2, а ускладнення у них розвивалися рідше. Хоча механізм відмінностей у тяжкості перебігу та сприйнятливості до інфекції досі залишається незрозумілим, одним із можливих пояснень може бути різниця в імунному статусі, яка визначається анамнезом недавніх інфекцій та/або щеплень (M.L. Salem, D. El-Hennawy, 2020). Так, наприклад, результати нещодавнього дослідження свідчать про наявність перехресної реактивності імунітету між грипом та COVID-19. Це підтверджує гіпотезу про те, що набутий імунітет проти грипу може (принаймні, частково) зміцнити імунітет проти SARS-CoV-2 (J. Zheng, S.I. Perlman, 2018).
Взаємозв’язок вакцинації проти грипу із частотою розвитку і тяжкістю перебігу COVID-19 досліджувала група вчених Мічиганського університету (США). Вони провели ретроспективне когортне дослідження та проаналізували дані понад 4,5 млн електронних медичних карт пацієнтів із бази Мічиганської системи охорони здоров’я. У результаті пошуку відібрано й оцінено медичні карти 27 201 пацієнта, яким до 15 липня 2020 р. було проведено лабораторне тестування на виявлення COVID-19. Позитивний результат тесту на COVID-19 зафіксовано у 1218 (4,5%) осіб, а негативний – у 25 983. Встановлено, що пацієнти, які впродовж попереднього сезону грипу отримали протигрипозну вакцину, а таких було 12 997 (47,8%) осіб, мали меншу ймовірність отримати позитивний результат тесту на COVID-19, ніж пацієнти, яким імунізація проти грипу не проводилася (відношення шансів – ВШ – 0,82; 95% довірчий інтервал – ДІ – 0,73-0,92; P<0,001). Так, у вакцинованих проти грипу осіб частота виявлення COVID-19 склала 4% (525 осіб), а серед невакцинованих – 4,9% (693 осіб). Окрім цього, пацієнти, які були вакциновані проти грипу, частіше обстежувалися на наявність інших респіраторних збудників (16,70 проти 14,33%; P<0,001), проте достовірних даних щодо взаємозв’язку між щепленнями проти грипу та частотою отримання позитивних результатів тестування на респіраторні збудники та власне грип не виявлено (4,24 проти 5,40%; Р=0,08 для всіх патогенних мікроорганізмів і 0,92 проти 1,27% для грипу; Р=0,27).
Зіставні результати отримані і при оцінюванні пацієнтів із позитивними результатами тесту на COVID-19. Так, у цій групі хворих також частіше проводилося тестування на наявність інших респіраторних інфекцій (57,14 проти 13,52%; Р<0,001). При цьому жоден пацієнт із підтвердженим SARS-CoV-2 не отримав позитивного результату тесту на грип, а більшість підтверджених випадків інфікування іншими респіраторними збудниками була зафіксована у пацієнтів із непідтвердженим COVID-19 (5,57 проти 0,68%; P<0,001).
Було встановлено, що попередньо вакциновані проти грипу пацієнти із COVID-19 рідше потребували госпіталізації (ВШ 0,58; 95% ДІ 0,46-0,73; P<0,001), штучної вентиляції легень (ВШ 0,45; 95% ДІ 0,27-0,78; P=0,004) та менше часу перебували у лікарні (відносний ризик 0,76; 95% ДІ 0,65-0,89; P<0,001), проте різниці у смертності хворих між групами не виявлено (рис. 2). У цьому дослідженні зв’язку між терміном проведення вакцинації проти грипу та клінічними наслідками COVID-19 не відзначено. Проте варто зауважити, що менші шанси отримати позитивний результат тесту на SARS-CoV-2 мали пацієнти, у яких від моменту щеплення проти грипу минуло більше часу (P<0,001; A. Conlon et al., 2021). Однак у дослідженні італійських вчених протективний ефект вакцинації проти грипу спостерігався лише у хворих, яким вона проводилася безпосередньо перед спалахом SARS-CoV-2 (P. Ragni et al., 2020).
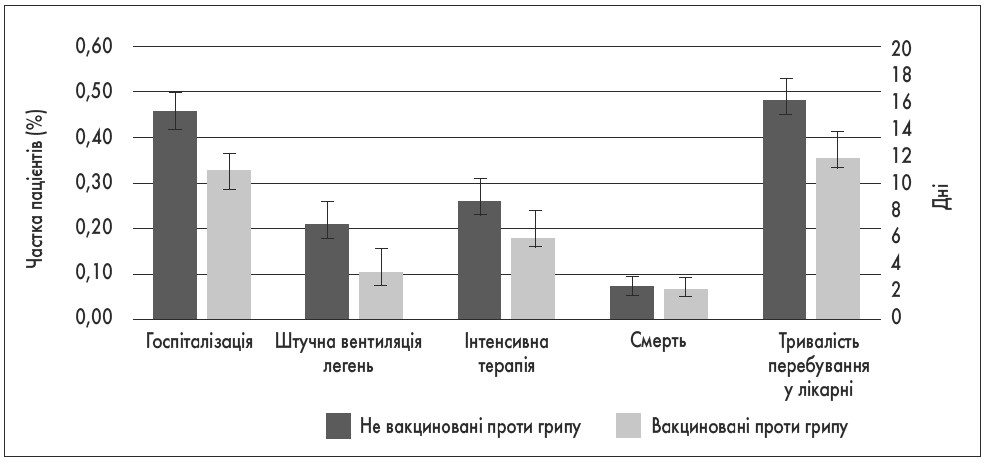
Рис. 2. Вплив вакцинації проти грипу на перебіг COVID-19
Крім отриманих даних, цікавим фактором, що потрібно врахувати, є вплив так званого ефекту здорового користувача (healthy user effect), згідно з яким пацієнти, які вакцинуються проти грипу, є тією популяцією, що зазвичай дотримується й інших профілактичних заходів з метою запобігання тому чи іншому захворюванню. Зокрема, й у цьому дослідженні щеплення проти грипу частіше робили пацієнти, які належали до групи ризику, – особи старшого віку (48,4 проти 46,1 року; Р<0,001), частіше жіночої статі (61%) та з високою частотою хронічних захворювань (16,4 проти 13,4%; P<0,001). Як відомо, для цієї категорії пацієнтів грип становить найбільшу небезпеку й асоціюється з підвищеним ризиком розвитку міокардиту, розшарування аорти, інфаркту міокарда, інсульту та смерті в осіб із серцево-судинними захворюваннями. Тому введення вакцини проти грипу зменшує ризик серйозних несприятливих серцево-судинних подій у цій популяції. Водночас клінічні характеристики хворих із позитивним тестом на COVID-19 були зіставними, зокрема серед них також переважали пацієнти старшого віку (середній вік – 50,7 року) з коморбідністю, тобто такі, які мають ризик тяжкого перебігу COVID-19 та підвищений ризик серцево-судинних ускладнень (A. Conlon et al., 2021). Отже, крім потенційного протективного ефекту проти COVID-19, вакцинація проти грипу знижує ризик розвитку його тяжких ускладнень у пацієнтів старшої вікової групи з коморбідністю.
На підтримку концепції тренованого імунітету свідчать і дослідження вчених із Нідерландів, які продемонстрували, що COVID-19 рідше діагностували у співробітників голландських лікарень, яким було виконано щеплення проти грипу взимку 2019/2020 р. (ВР 0,61; 95% ДІ 0,4585-0,8195; P=0,001). Негативна кореляція (r=-5874; n=21; P=0,0051) між вакцинацією проти грипу та смертністю в осіб літнього віку також спостерігалася і в дослідженнях італійських вчених. Вони припускали, що чим більша частка населення охоплена вакцинацією проти грипу, тим нижчою буде частота госпіталізації та смертність від COVID-19 (D. Marin-Hernandez et al., 2020; M. Amato et al., 2020).
Звичайно, для повного розуміння потенційної ролі тренованого імунітету у профілактиці розвитку та тяжкого перебігу COVID-19 необхідні додаткові дослідження. Проте навіть якщо прямий зв’язок між профілактикою COVID-19 та імунізацією проти грипу виявиться мінімальним, враховуючи загальне зменшення кількості пацієнтів, які звертаються по допомогу із респіраторними симптомами та потребують виключення COVID-19, а також осіб, які госпіталізуються з приводу ускладнень грипу, вакцинація у будь-якому випадку збереже ресурси системи охорони здоров’я для хворих на COVID-19.
Підготувала Ольга Нестеровська
Тематичний номер «Педіатрія» № 4 (60) 2021 р.



