7 лютого, 2025
Хронічна хвороба нирок у дітей: огляд Настанов KDIGO 2024 року
За матеріалами конференції
 З метою поглиблення знань у відповідності до оновлених настанов авторитетних міжнародних товариств, зокрема Ініціативи щодо покращення глобальних результатів лікування захворювань нирок (Kidney Disease: Improving Global Outcomes – KDIGO) та Європейського товариства дитячої нефрології (European Society for Paediatric Nephrology – ESPN) 2024 року, кафедра нефрології та нирковозамісної терапії Національного університету охорони здоров’я України імені П.Л. Шупика провела 29 жовтня в онлайн-форматі майстер-клас «Хвороби нирок та сечовивідних шляхів». Останні дані щодо тактики ведення хронічної хвороби нирок (ХХН) у дітей, які були запропоновані цьогоріч на конгресі ESPN, представила у своїй доповіді завідувачка кафедри нефрології та нирковозамісної терапії Національного університету охорони здоров’я України імені П.Л. Шупика, доктор медичних наук, професор Стелла Вікторівна Кушніренко.
З метою поглиблення знань у відповідності до оновлених настанов авторитетних міжнародних товариств, зокрема Ініціативи щодо покращення глобальних результатів лікування захворювань нирок (Kidney Disease: Improving Global Outcomes – KDIGO) та Європейського товариства дитячої нефрології (European Society for Paediatric Nephrology – ESPN) 2024 року, кафедра нефрології та нирковозамісної терапії Національного університету охорони здоров’я України імені П.Л. Шупика провела 29 жовтня в онлайн-форматі майстер-клас «Хвороби нирок та сечовивідних шляхів». Останні дані щодо тактики ведення хронічної хвороби нирок (ХХН) у дітей, які були запропоновані цьогоріч на конгресі ESPN, представила у своїй доповіді завідувачка кафедри нефрології та нирковозамісної терапії Національного університету охорони здоров’я України імені П.Л. Шупика, доктор медичних наук, професор Стелла Вікторівна Кушніренко.
Ключові слова: хронічна хвороба нирок, швидкість клубочкової фільтрації, креатинін, співвідношення альбумін/креатинін, співвідношення білок/креатинін, нирковозамісна терапія.
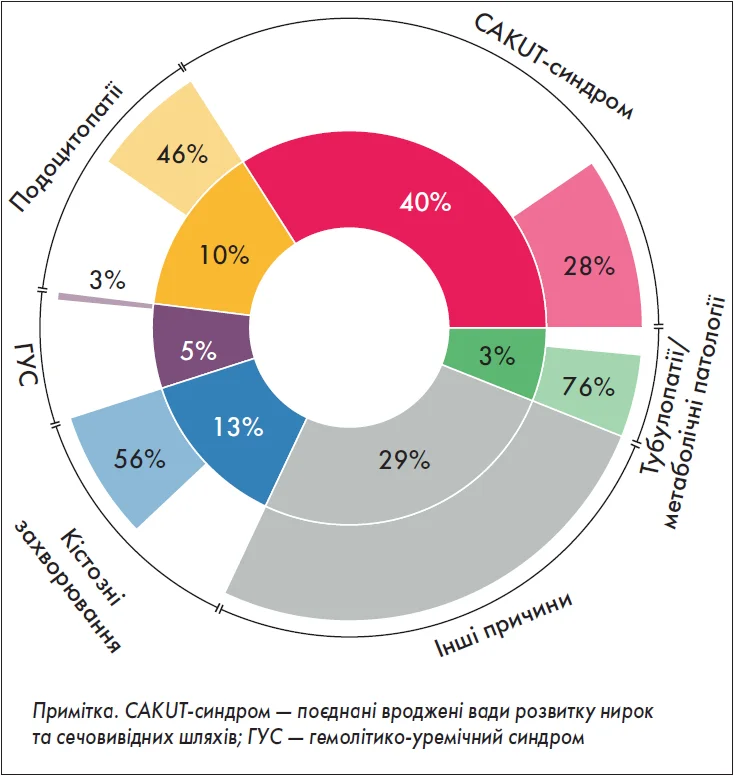
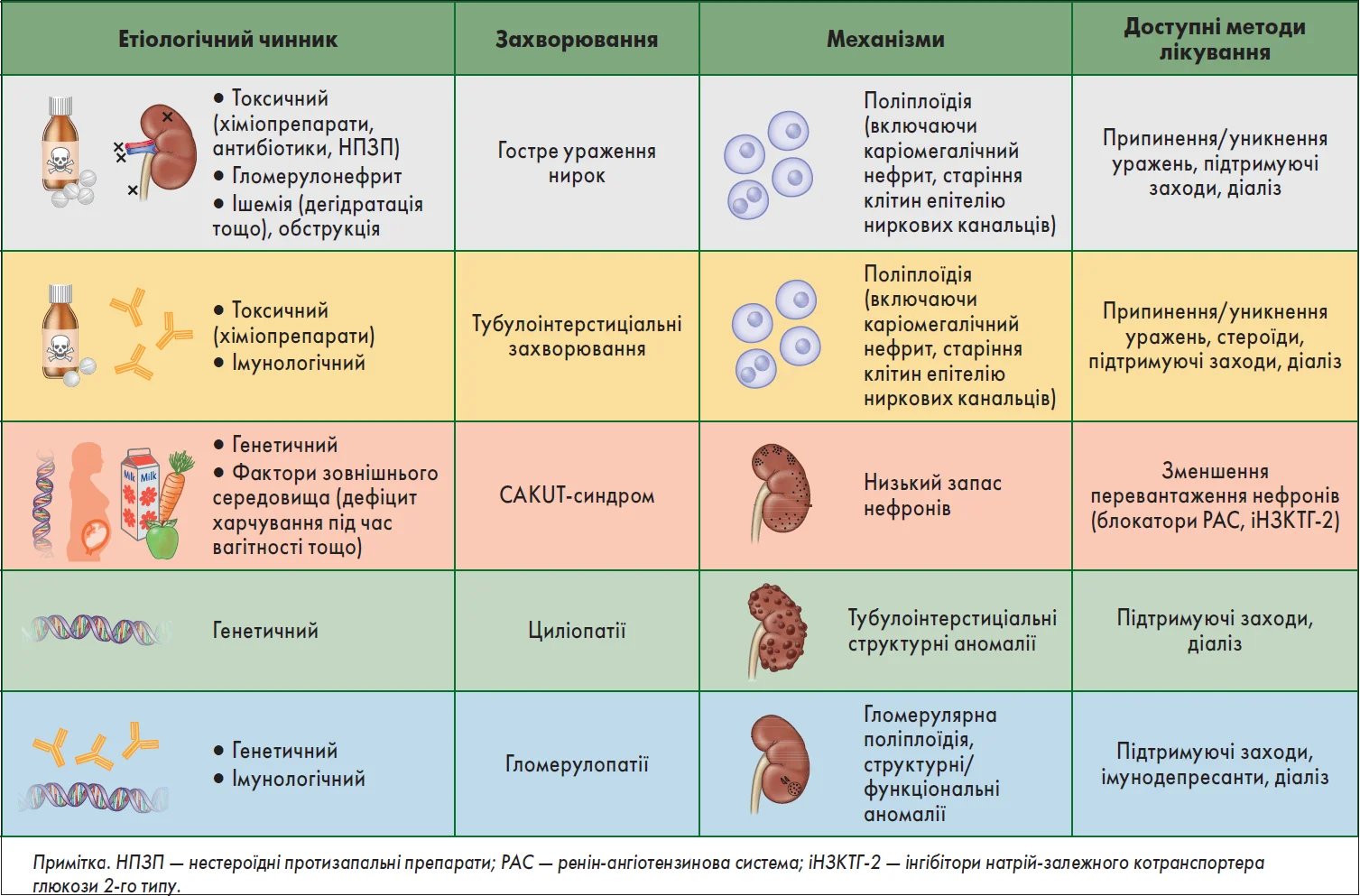
ХХН визначається як аномалії структури або функції нирок, які присутні >3 міс і мають наслідки для здоров’я. У новонароджених із явною хворобою нирок не слід чекати 3 міс для постановки даного діагнозу. Діагностика ХХН включає визначення низки різних маркерів ураження нирок, а не лише зниження швидкості клубочкової фільтрації (ШКФ) і співвідношення «альбумін/креатинін» (САК) у сечі. Разом із тим необхідно активно шукати причину ХХН. Для цього слід ретельно зібрати анамнез хвороби, соціальний анамнез, оцінити побутові умови, екологічні фактори. Вкрай важливим є визначення сімейного анамнезу щодо можливих генетичних причин ХХН з огляду на те, що діти та молоді люди з нирковою недостатністю частіше мають генетичну причину захворювання, ніж дорослі (рис. 1). Слід оцінити наявність симптомів та ознак аномалій сечовивідних шляхів, а також системних захворювань; з’ясувати, чи приймає дитина нефротоксичні препарати (рис. 2). Важливими є дані фізикального обстеження, результати лабораторних тестів (загальний аналіз сечі з мікроскопією осаду, САК у сечі, серологічні дослідження), візуалізаційної діагностики (ультразвукове дослідження), аналізу зразків тканин (біопсія нирки) та генетичного тестування. У деяких закладах охорони здоров’я останнє може бути проведено першочергово задля уникнення біопсії нирки та пов’язаних із цим ризиків, які можуть бути різними в дітей і дорослих.
Рис. 1. Причини ХХН у дітей і молоді та структура її генетичних форм (внутрішнє коло представляє первинний розподіл захворювань нирок у відсотках на початку нирковозамісної терапії в європейській педіатричній популяції; зовнішнє коло — частка генетичного діагнозу за групами захворювання)
(Cirillo L. et al., 2023)
Рис. 2. Механізми прогресування ХХН у дітей та доступні методи лікування відповідно до етіології захворювання
У дітей ХХН класифікується відповідно до причини виникнення, показників ШКФ, САК, співвідношення «білок/креатинін» (СБК) у сечі, що дозволяє визначити ступінь тяжкості, тип і час втручання. ШКФ необхідно розраховувати за допомогою підтверджених рівнянь, які були розроблені для порівнянних популяцій. Якщо більш точне визначення ШКФ впливатиме на рішення про вибір методу лікування, її слід виміряти за допомогою рівняння на основі цистатину С або комбінованого рівняння на основі креатиніну і цистатину С. У дітей з низькою м’язовою масою (нервово-м’язові захворювання) доцільним є використання рівняння на основі цистатину С, оскільки визначення на основі креатиніну можуть надати хибно високі значення розрахункової ШКФ.
Існують наступні перевірені рівняння для оцінки ШКФ у педіатричній практиці (KDIGO, 2024):
- CKiD U25 eGFR calculator http://kidney.wiki/;
- eGFR EKFCcr (на основі креатиніну);
- eGFR EKFCcys (на основі цистатину С);
- eGFR EKFCcr-cys (на основі креатиніну та цистатину С);
- https://www.mdapp.co/ekfc-equation-calculator-for-glomerular-filtration-rate-gfr‑655/.
Необхідно враховувати обмеження всіх методів вимірювання ШКФ та альбуміну/білка в сечі й запровадити необхідні лабораторні стандарти, щоб забезпечити точність і надійність оцінки. Лабораторії, які вимірюють рівень креатиніну в немовлят або малолітніх дітей, мають переконатися, що їхній процес контролю якості включає найнижчу межу очікуваного діапазону значень для даної групи обстежуваних.
Для початкового тестування на альбумін- та протеїнурію в дітей необхідно взяти перший ранковий зразок сечі (у порядку зменшення переваги):
- СБК і САК сечі;
- аналіз сечі з реагентною смужкою на загальний білок і альбумін з автоматичним зчитуванням;
- аналіз сечі з реагентною смужкою на загальний білок і альбумін з ручним зчитуванням.
Спікер наголосила, що рівень розрахункової ШКФ <90 мл/хв/1,73 м2 можна позначити як низький у дітей віком старше 2 років. Скомпрометована ШКФ у дітей може ще більше погіршуватися, особливо в періоди їх швидкого росту. Тому дітей підліткового віку слід спостерігати частіше, ніж рекомендовано у відповідності до тяжкості ХХН, оскільки статеве дозрівання становить період високого ризику прогресування захворювання через низький потенціал гіпертрофії уражених нирок для адаптації до більших розмірів тіла.
До спеціалізованих закладів лікування нирок необхідно направляти дітей і підлітків зі стійким САК ≥30 мг/г (≥3 мг/ммоль) або СБК ≥200 мг/г (≥20 мг/ммоль), стійкою гематурією, будь-яким стійким зниженням ШКФ (тобто більшим, ніж очікувалося через варіабельність), гіпертензією, порушенням відтоку сечі з нирки або аномалією нирок та сечовивідних шляхів, встановленою або підозрюваною ХХН, рецидивуючою інфекцією сечовивідних шляхів.
Рекомендовано використовувати інгібітори ренін-альдостеронової системи (й інші препарати за потреби) для підтримання середнього артеріального тиску (АТ) <50‑го перцентилю при 24‑годинному амбулаторному моніторингу АТ або систолічного АТ, виміряного вручну на рівні 50-75‑го перцентилю для віку, статі та зросту, щоб уповільнити прогресування захворювання нирок.
У дітей із ХХН не показано обмеження споживання білка через ризик порушення росту. Цільове споживання білка та енергії у дітей із ХХН ІІ-V стадій має відповідати верхній частині нормального діапазону для здорових дітей, щоб сприяти оптимальному росту. Під час консультацій щодо споживання натрію слід дотримуватися вікових норм споживання поживних речовин.
Пріоритетність правильного харчування для задоволення потреб в енергії та білку є надзвичайно важливою для досягнення оптимального росту дітей із ХХН (таблиця). Це має бути дієта, багата на рослинні білки та крохмалисті вуглеводи, включаючи за можливості цільнозернові продукти. До раціону мають входити м’ясо, риба, яйця, молоко/молочні продукти, оскільки вони є важливими джерелами білка, вітамінів і мінералів; з огляду на високий вміст у них фосфатів може знадобитися призначення фосфат-зв’язуючих агентів. Найефективніша стратегія зменшення вмісту калію, фосфату та солі в раціоні полягає в уникненні споживання оброблених харчових продуктів із калієвими і фосфатними добавками, а також із надлишком солі. Біодоступність калію та фосфату з бобових, овочів, фруктів і цільнозернових продуктів є низькою, тому споживання цих продуктів не слід уникати лише через вміст у них зазначених мікроелементів.
|
Таблиця. Нутритивні рекомендації у дітей із ХХН або на діалізі (Shaw V. et al., 2024)* |
|||||
|
Продукти |
Білки |
Фосфат |
Калій |
Натрій/сіль |
Клітковина |
|
Молоко, йогурт |
+++ |
+++ |
+++ |
+ |
– |
|
Твердий сир |
+++ |
+++ |
+ |
+++ |
– |
|
Крохмалисті продукти, наприклад рис, макарони, локшина |
+ |
+ |
+ |
– |
++ |
|
Білкові продукти тваринного походження (м’ясо, курятина, риба) |
+++ |
++ |
++ |
+ |
– |
|
Білкові продукти тваринного походження (яйця) |
+++ |
+++ |
+ |
+ |
– |
|
Білкові продукти рослинного походження (сочевиця, бобові, нут) |
++ |
++ |
++ |
– |
++ |
|
Горіхи та насіння |
++ |
++ |
++ |
– |
+++ |
|
Овочі |
+ |
– |
++ |
– |
+++ |
|
Фрукти |
+ |
– |
++ |
– |
+++ |
|
Оброблені продукти |
+ |
+++** |
+++** |
+++** |
– |
|
Примітка: «+++» — високий вміст, «++» — помірний вміст, «+» — низький вміст, «–» — дуже низький або нульовий вміст. * При консультуванні окремої дитини, перш ніж обмежувати споживання будь-яких поживних речовин, слід врахувати її показники біохімічного аналізу крові, дієту в цілому, апетит, харчові вподобання, розмір порцій, навички приготування їжі в сім’ї. ** За рахунок фосфатних, калієвих, натрієвих добавок та солі. |
|||||
При веденні дітей і молодих людей із ХХН, щоб знизити ризики прогресування захворювання та пов’язаних із цим ускладнень, перевагу слід віддавати комплексному лікуванню, включаючи освіту, модифікацію способу життя, дієту, фізичну активність ≥60 хв/добу, відмову від тютюнопаління та прийом медикаментів за наявності показань. Слід приділяти особливу увагу лікуванню ХХН протягом усього життя, пам’ятаючи про потреби розвитку та психологічні особливості дитини та молодої людини. Менеджмент у клініках перехідного періоду від педіатричного нагляду до дорослого може покращувати результати лікування у цієї категорії хворих, причому в педіатричних пацієнтів має бути можливість відвідувати клініку для дорослих.
У дітей показанням до початку нирковозамісної терапії, окрім показань для діалізу в дорослих, є слабкий ріст, стійкий до оптимізованого харчування, гормону росту та медикаментозної терапії. Рекомендовано проводити превентивну трансплантацію нирки від живого або померлого донора як лікування вибору в дітей з ознаками прогресуючої та незворотної ХХН. Показник розрахункової ШКФ, при якому слід виконувати превентивну трансплантацію, залежить від багатьох факторів, включаючи вік та зріст/вагу дитини, а також швидкість прогресування ниркової недостатності, але зазвичай він становить 5-15 мл/хв/1,73 м2.
Сьогодні тривають клінічні дослідження з оцінки ефективності в дітей із ХХН агоністів кальцій-чутливого рецептора (цинакальцет, етелькальцетид), інгібіторів індукованого гіпоксією фактора 2 (вададустат, роксадустат), нестероїдних селективних антагоністів мінералокортикоїдних рецепторів (фінеренон), калій- (патиромер) і фосфат-зв’язуючих (карбонат лантану) агентів.
Отже, гетерогенність причин і відсутність повного розуміння механізмів, що лежать в основі розвитку ХХН у дітей, зумовлюють брак ефективних методів лікування, спрямованих на уповільнення прогресування захворювання та підвищення виживаності пацієнтів. Для запобігання прогресуванню ХХН до ниркової недостатності вирішальне значення в педіатричній практиці мають ідентифікація та правильна класифікація захворювання, збалансованість потреби у сприянні росту дитини та утриманні хвороби під контролем. Доступні сьогодні методи лікування визначаються або шляхом екстраполяції результатів клінічних досліджень за участю дорослих хворих, або як безпосередньо напрацьовані в педіатричних пацієнтів із ХХН.
Підготувала Марина Малєй
Тематичний номер «Урологія. Нефрологія. Андрологія» № 4 (35), 2024 р.



 Кушніренко С.В.
Кушніренко С.В.