27 жовтня, 2025
Падіння в похилому віці: оцінка ризику, аспекти профілактики й менеджменту
Частина 1 Частина 2
Падіння трапляються у будь-якому віці, водночас серед літніх людей вони набувають особливого значення через високу частоту та несприятливі наслідки, серед яких госпіталізації, інвалідність та смерть. Щорічно падіння реєструються приблизно у 30% осіб віком ≥65 років. Прогнозується подальше зростання кількості падінь і пов’язаних із ними травм. Це зумовлено збільшенням у структурі населення частки осіб похилого та старечого віку із притаманними їм мультиморбідністю (мають понад дві хвороби одночасно), поліфармацією (приймають більш ніж 4‑5 препаратів одночасно) та геріатричними синдромами, зокрема немічністю. У відповідь на виклики сьогодення M. Montero-Odasso et al. нещодавно опублікували міжнародні рекомендації з профілактики та менеджменту падінь серед літніх осіб (Age and Ageing, 2022; 51 (9): 1‑36), з адаптованим варіантом якого із доповненнями від вітчизняних фахівців пропонуємо вам ознайомитися. У 2025 р. було розроблено британську настанову (NICE, 2025) щодо ведення пацієнтів, зокрема віком ≥50 років, із високим ризиком падінь, що засвідчує актуальність проблеми падіння у великих когортах соціально і професійно активних осіб.
Постуральний контроль включає постуральну стабільність і постуральну орієнтацію. Постуральна стабільність, або рівновага – це здатність автоматично й точно утримувати центр маси тіла над опорою, що забезпечується бездоганною взаємодією систем організму. Своєю чергою постуральна орієнтація є здатністю контролювати сегменти свого тіла відносно один одного та сили тяжіння, враховуючи навколишнє середовище й будь-яке виконуване завдання. Постуральний контроль потребує взаємодії нейронних структур та компонентів опорно-рухового апарату. Останні включають діапазон рухів, гнучкість, м’язову функцію та біомеханічний зв’язок між сегментами тіла. До нейронних компонентів належать: рухові процеси, які організовують м’язи у нейром’язову синергію; сенсорні й перцептивні процеси, що об’єднують дані від соматосенсорної, зорової та вестибулярної систем; процеси вищого рівня, які сприяють передбачуваним і адаптивним аспектам постурального контролю (Shumway-Cook, Woollacott, 2016).
Характеристики і фактори ризику падінь
Падіння – це несподівана подія, під час якої людина опиняється на землі, підлозі чи іншій поверхні, що знаходиться нижче від початкового рівня. Повторні падіння передбачають дві й більше подій, що сталися за попередні 12 місяців. Незрозумілим падіння вважають тоді, коли немає явної причини, або його не можна пояснити проблемами з адаптацією до навколишніх небезпек, а також порушеннями ходьби чи рівноваги.
Тяжке падіння супроводжується травмами, які є достатньо серйозними, коли:
- потрібна консультація лікаря;
- людина не спроможна встати принаймні 1 год;
- потрібна екстрена госпіталізація;
- наявна втрата свідомості.
Пов’язана із падінням травма включає епізоди, що призвели до надання медичної допомоги, зокрема госпіталізацію через переломи, вивих суглоба, травму голови, розтягнення, синці, набряки, розриви або інші серйозні наслідки падіння.
За даними епідеміологічних досліджень, фактори ризику падіння класифікують як внутрішні, тобто притаманні людині (наприклад, вік, жіноча стать, порушення рівноваги, м’язова слабкість), або зовнішні (екологічна небезпека, недостатнє освітлення, слизька підлога тощо) (Masud et al., 2001).
Менеджмент падінь включає такі кроки, як:
- Стратифікація ризику падіння: стандартний підхід до визначення ступеня ризику падіння з метою застосування детальної оцінки та втручань.
- Оцінка: виявлення та визначення факторів ризику падінь із використанням спеціалізованих інструментів з метою подальшого окреслення потенційно модифікованих цілей для втручань. У поєднанні з іншими компонентами комплексної геріатричної оцінки це забезпечує особистісно-орієнтований підхід.
- Контроль та втручання: реалізація різнопланових підходів до запобігання падінням, що включають рекомендовані методи лікування або дії, які можуть зменшити їх імовірність (використовуються окремо або в комбінації).
- Алгоритм оцінки та лікування: включає описані вище етапи початкової стратифікації ризику, оцінки та контролю, а також пацієнт-орієнтований підхід для розробки індивідуальних втручань.
Стратифікація ризику падіння та алгоритм оцінки
Згідно із рекомендаціями M. Montero-Odasso et al. (2022), для осіб старшого віку, які проживають у громаді, за стандартного підходу до оцінки ризику падінь використовуються три категорії: низький, середній (проміжний) і високий (табл. 1).
|
Таблиця 1. Категорії ризику падінь |
|
|
Категорія ризику |
Компоненти ризику |
|
Низький |
Немає падінь в анамнезі Одноразове нетяжке падіння Немає проблем із ходьбою чи рівновагою |
|
Середній |
Одне нетяжке падіння в анамнезі Проблеми із ходьбою та/або рівновагою |
|
Високий |
Супутня травма Численні падіння (≥2 подій) за попередні 12 місяців Наявність синдрому немічності Неможливість встати після падіння без сторонньої допомоги протягом принаймні 1 год Супроводжується або є передбачувана короткочасна втрата свідомості |
Адаптовано за М. Montero-Odasso et al. (2022)
Стратифікація ризику здійснюється за опортуністичного пошуку, коли випадок падіння виявляється на регулярній основі під час візиту до лікаря або за допомогою електронних медичних записів, зазвичай щорічно. Крім того, вона проводиться при звертанні до медичної служби внаслідок падіння чи пов’язаної з ним травми, а також може відбуватися під час опортуністичної діагностики, або коли літня людина зазначала травми і падіння.
У разі опортуністичного пошуку епізодів клініцисти мають регулярно запитувати про падіння в осіб похилого віку, особливо чоловіків, які часто про них не повідомляють. Літніх людей, які з будь-якої причини зверталися по медичну допомогу, хоча б раз на рік слід запитувати: чи траплялося в них одне/кілька падінь або травма за останні 12 місяців. Потім доцільно поставити уточнювальні запитання щодо частоти, характеристики, тяжкості й наслідків падіння(-нь). Далі, за можливості, бажано уточнити: чи відчували вони запаморочення, втрату свідомості або будь-які порушення ходьби/рівноваги, а також занепокоєння стосовно падіння, що призвело до обмеження звичайної активності. У разі ствердної відповіді на будь-яке запитання, як компонент стратифікації ризику падіння, слід провести об’єктивне оцінювання ходьби та рівноваги для диференціації середнього й високого від низького ризику падінь. Літня людина оцінюється як така, що має високий ризик майбутніх падінь у разі травми, яка потребує медичного (зокрема хірургічного) лікування, при ствердній відповіді на запитання про повторні падіння (≥2) протягом попередніх 12 місяців, неспроможність самостійно піднятися із положення лежачи упродовж принаймні 1 год, коли наявний синдром немічності або ж існує підозра щодо тимчасової втрати свідомості.
Як зазначалося вище, базова оцінка літньої людини для визначення факторів ризику падінь має починатися із запитання «Чи падали ви за останні 12 місяців?». Однак слід зауважити, що це запитання є специфічним для прогнозування майбутніх падінь, але характеризується низькою чутливістю і високим рівнем помилково негативних результатів. Своєю чергою опитувальник «Три ключові запитання» (3KQ) демонструє вищу чутливість (табл. 2).
|
Таблиця 2. Опитувальник 3KQ |
||
|
Запитання |
Відповідь |
|
|
Чи падали ви протягом минулого року? |
Так |
Ні |
|
Чи почуваєтеся ви впевнено, коли стоїте або ходите? |
Так |
Ні |
|
Чи боїтеся ви впасти? |
Так |
Ні |
Адаптовано за М. Montero-Odasso et al. (2022)
Також ризик падіння визначають за допомогою опитувальника Stay Independent із високою чутливістю, що складається з 12 тверджень, які слід підтвердити або спростувати, для самостійного заповнення (табл. 3). За можливості паралельно бажано використовувати інструмент STEADI (Stop Elderly Accidents, Deaths, and Injuries) для точнішої оцінки.
|
Таблиця 3. Опитувальник Stay Independent |
|||
|
Твердження |
Відповідь |
Зауваження |
|
|
Я падав(-ла) протягом останнього року |
Так |
Ні |
У разі хоча б одного падіння існує ризик повторного епізоду |
|
Я використовую або мені радили користуватися палкою чи ходунками для безпечної ходьби |
Так |
Ні |
Особи, яким рекомендували користуватися палкою чи ходунками, більш схильні до падінь |
|
Часом я відчуваю невпевненість при ходьбі |
Так |
Ні |
Невпевненість або потреба у підтримці під час ходьби |
|
Рухаючись по квартирі, я тримаюся за меблі |
Так |
Ні |
Це є ознакою порушення балансу |
|
Я боюся впасти |
Так |
Ні |
Особи, занепокоєні щодо падінь, більш схильні до них |
|
При вставанні з крісла мені потрібно відштовхнутися руками |
Так |
Ні |
Це засвідчує слабкість м’язів ніг як значущу причину падінь |
|
Я хвилююся, коли треба ступити на бордюр |
Так |
Ні |
Це також ознака слабкості м’язів ніг |
|
Часто мені треба швидко дістатися туалету |
Так |
Ні |
Стрімкий рух до туалету, особливо вночі, збільшує ймовірність падіння |
|
Я частково втратив(-ла) чутливість у ногах |
Так |
Ні |
Оніміння у ногах може призводити до спотикання і падіння |
|
Я приймаю ліки, які часом викликають запаморочення |
Так |
Ні |
Побічні ефекти ліків можуть підвищувати ймовірність падінь |
|
Я приймаю снодійні або ліки для поліпшення настрою |
Так |
Ні |
Ці ліки можуть підвищувати ризик падінь |
|
Я часто відчуваю смуток або пригніченість |
Так |
Ні |
Симптоми депресії, як-то погане самопочуття або відчуття загальмованості, пов’язані з падіннями |
|
Інтерпретація результатів: Кожна ствердна відповідь враховується як один бал. Сумарна кількість балів: <4 – мінімальний ризик падіння або його відсутність; |
|||
Адаптовано за Centers for Disease Control and Prevention (2023)
У разі позитивної відповіді на єдине запитання щодо історії падіння або на будь-яке з анкети 3KQ необхідно оцінити порушення ходьби чи рівноваги. Першочергово рекомендовано виміряти швидкість звичайної ходьби; якщо вона менша за 0,8 м/с, це може вказувати на підвищений ризик падіння. Зокрема, доцільно також використовувати тест із визначенням часу підйому й ходьби (TUG) із пороговим значенням >15 с.
Для оцінки немічності найчастіше слугує фенотип Frailty (Fried et al., 2001). Класичні п’ять критеріїв шкали Frailty дають можливість оцінити немічність за сукупністю об’єктивних і суб’єктивних параметрів (табл. 4). Слід зазначити, що цей інструмент має численні національні модифікації, де здебільшого змінені такі критерії, як «втрата маси тіла» і «фізична активність».
|
Таблиця 4. Критерії фенотипу Frailty |
||
|
Показник |
Вимірювання |
Бали |
|
Ненавмисна втрата маси тіла |
Зменшення маси тіла на 10% протягом року |
1 |
|
Зменшення сили м’язів кистей |
Динамометрія, порогові значення залежно від віку і статі |
1 |
|
Виразна стомлюваність |
Самооцінка |
1 |
|
Уповільнення швидкості ходьби |
Реєстрація швидкості звичайної ходьби на дистанції 4 м |
1 |
|
Значне зниження фізичної активності |
Розрахунок згідно з анкетуванням за міннесотським опитувальником активності у вільний час (MLTAQ) |
1 |
|
Інтерпретація результатів: наявність ≥3 балів засвідчує немічність, 1‑2 бали – переднемічність, у разі 0 балів особу оцінюють як міцну |
||
Адаптовано за L. P. Fried et al. (2001)
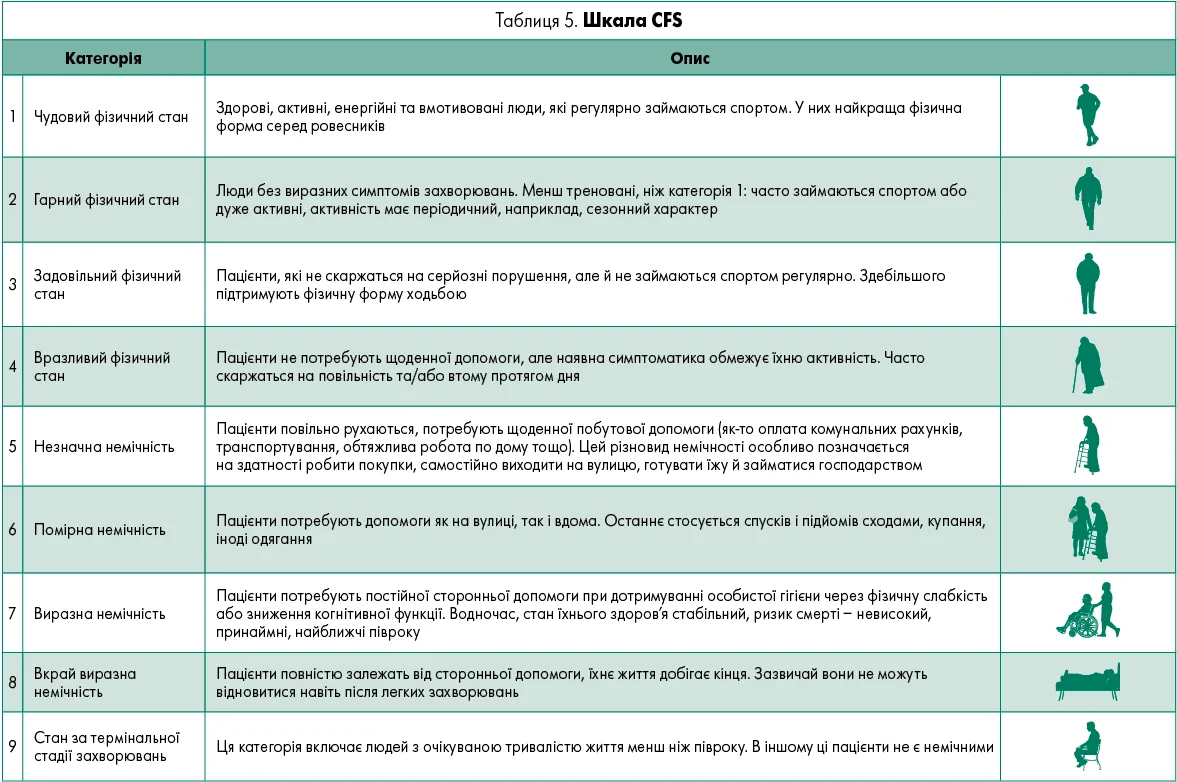
Клінічна шкала немічності (CFS) – це простий та доступний інструмент, який можна використовувати для оцінки дорослих віком від 65 років (Rockwood, Theou, 2020). Він допомагає охарактеризувати особу за рівнем фізичного стану та потребою у сторонній допомозі. Шкала CFS ранжована від оцінки 1 (дуже здорова людина) до 9 (хворий, що вмирає). Оцінка ≥4 дає привід розглядати пацієнта як немічного (табл. 5).
На рисунку 1 представлений алгоритм, що узагальнює підходи до стратифікації, оцінювання і подальшого ведення пацієнтів залежно від ступеня ризику падінь.
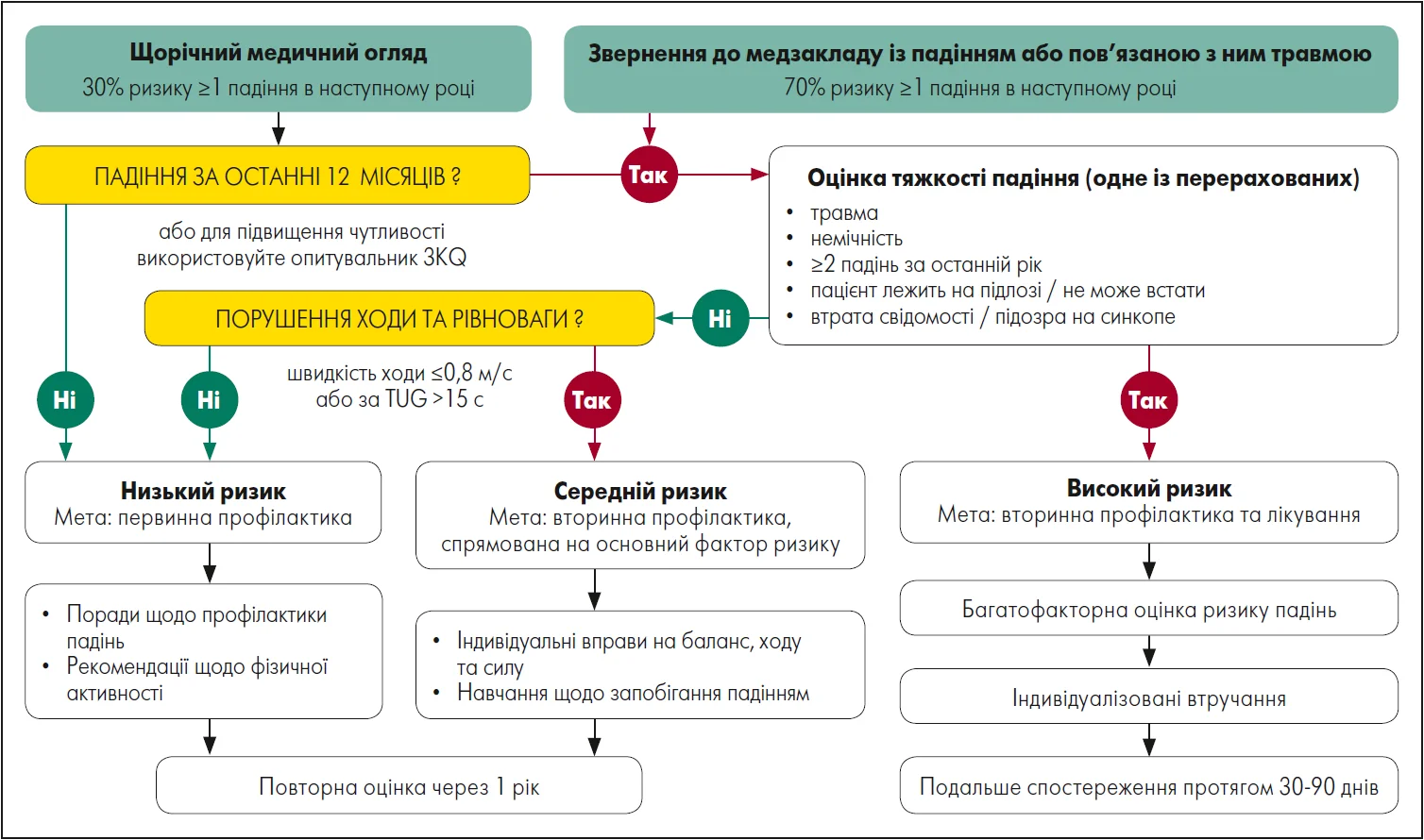
Примітка: Алгоритм тексту: жовтий колір – оцінка, червоний – високий ризик, зелений – низький ризик.
Рис. 1. Алгоритм стратифікації ризику, оцінки і менеджменту падінь
Адаптовано за M. Montero-Odasso et al. (2022)
Рекомендовані діагностичні інструменти й заходи
У зв’язку із тим, що низький ризик не означає повної відсутності ймовірності падіння, для цієї категорії осіб похилого віку рекомендованими є первинна профілактика і щорічна оцінка. Своєю чергою літні люди із групи проміжного ризику отримають користь від проведення вправ на силу та баланс з огляду на їх ефективність у зниженні ймовірності падінь. Особам групи високого ризику доцільно запропонувати багатофакторну оцінку ризику падіння. Підозра на синкопальне падіння потребує діагностики та лікування синкопе (табл. 6).
|
Таблиця 6. Ступінь ризику і рекомендовані заходи для запобігання падінням |
|
|
Категорія ризику |
Заходи |
|
Низький |
Пропонуються навчання щодо запобігання падінням і виконання вправ для поліпшення здоров’я та/або запобігання падінням |
|
Проміжний |
На додаток до вищезазначеного доцільно виконувати цілеспрямовані вправи або скерувати пацієнта до відповідного спеціаліста з метою покращення рівноваги, збільшення м’язової сили і зниження ризику падіння |
|
Високий |
Пропонується багатофакторна оцінка ризику падіння для розробки пацієнт-орієнтованих заходів |
Адаптовано за Centers for Disease Control and Prevention (2019)
Багатофакторна оцінка падінь потребує врахування таких чинників, як:
- історія падінь літньої людини та їх частоти;
- характеристики та контекст ситуації;
- наявність факторів ризику падінь;
- фізичні, когнітивні, психологічні та соціальні ресурси;
- цілі, цінності, переконання та пріоритети пацієнта.
Така оцінка з метою планування втручань потребує запровадження широкого підходу, зокрема реалізації всебічного геріатричного оцінювання.
Загалом алгоритм менеджменту літніх осіб щодо падінь складається зі стратифікації ризику з використанням узгоджених валідованих геріатричних інструментів, рекомендованих профілактичних і лікувальних заходів, а також подальшого обстеження/спостереження.
Деталізація оцінювання окремих компонентів
Ходьба та рівновага
Параметри ходьби та рівноваги найточніше передбачають майбутні падіння. Тести для оцінки фізичних функцій допомагають у виборі вправ для запобігання падінню, визначенні рівня їх складності та інтенсивності, а також контролі за процесом.
Інструменти оцінювання включають:
- тест TUG – оцінка підйому із положення сидячи, ходьби та поворотів, що характеризує динамічний баланс;
- тест Берга на рівновагу (BBS) – оцінка положення на одній нозі, поворотів і ставання на табурет;
- тест 5-разового вставання зі стільця (5ЧSTS);
- коротка батарея тестів фізичної активності (SPPB) – визначення швидкості звичайної ходьби, сили нижніх кінцівок за часом 5-разового вставання зі стільця, підтримання рівноваги у положенні стоп разом, позиціях напівтандем і тандем.
Для вразливих осіб похилого віку із більшою кількістю порушень стану перевагу має індекс мобільності де Мортона (DEMMI). Крім того, корисною є оцінка за тестом вставання з підлоги (FT Test), шкалою оцінки мобільності, орієнтованої на виконання (POMA) – субшкалами балансу та ходьби, міні-тестом систем оцінки балансу (Mini-BEST Test), тестом для оцінки фізіологічних функцій (PPA test), а також здатності стояння на одній нозі й функціональної досяжності. Вельми інформативним є одночасне використання тесту зі стоянням на одній дозі з відкритими очима та тесту TUG (Христофорова, Єна, 2021). Вибір конкретного інструменту залежить від наявності обладнання, підготовленого персоналу, ресурсів, відповідних приміщень та часу. База даних реабілітаційних заходів з описом варіантів та їх клініметричних властивостей доступна на сайті www.sralab.org.
Тематичний номер «Неврологія. Психіатрія. Психотерапія» № 3 (74) 2025 р.



 Єна Л.М.
Єна Л.М.