19 квітня, 2024
Мистецтво лікування захворювань периферичної нервової системи: у фокусі полінейропатії
 Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань.
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань.
Полінейропатія – це дифузне множинне ураження периферичних нервів, як правило, одночасне, іноді послідовне. Вона виникає як складова і поширених захворювань, і рідкісних спадкових хвороб, а також може бути ідіопатичною. Згідно з даними досліджень, поширеність полінейропатії суттєво різниться. Частково це можна пояснити відмінностями в протоколах оцінювання та досліджуваних популяціях. Захворюваність на полінейропатію в загальній популяції становить близько 1% і зростає до 7% серед літніх осіб. Полінейропатія більш поширена в західних країнах, ніж у країнах, що розвиваються. Жінки хворіють частіше, ніж чоловіки. Також відрізняються профілі чинників ризику. У країнах, що розвиваються, інфекційні захворювання є більш поширеними причинами нейропатії, тоді як у західних країнах полінейропатія частіше пов’язана із цукровим діабетом (ЦД), надмірним споживанням алкоголю, прийманням цитостатиків і серцево-судинними захворюваннями. Так, за даними досліджень, значна частина випадків полінейропатії (20‑30%) залишається ідіопатичною (Hanewinckel et al., 2016).
За етіологією полінейропатії поділяють на аутоімунні (гостра та хронічна демієлінізувальні полінейропатії), дисметаболічні (діабетична та алкогольна полінейропатії), інфекційні (дифтерійна, полінейропатія при Лайм-бореліозі, ВІЛ-асоційовані полінейропатії), токсичні (свинцева та полінейропатія внаслідок дії фтивазиду), спадкові (полінейропатії за хвороби Шарко–Марі–Тута, хвороби Рефсума тощо), спричинені впливом фізичних чинників.
За типами перебігу виділяють:
- Гострий тип – токсичні, судинні, аутоімунні полінейропатії (протягом кількох днів, тижнів).
- Підгострий тип (від кількох тижнів до одного місяця).
- Хронічний тип – запальні, метаболічні та токсичні полінейропатії (упродовж кількох місяців і років).
- Прогресуючий тип (тривалістю понад три-п’ять років).
Особливості клінічної картини і перебігу полінейропатій
Клінічними особливостями полінейропатії є симетричність ураження й переважно повільно прогресуючий перебіг (Mattle et al., 2017). Перші ознаки ураження периферичних нервів спостерігають майже завжди на нижніх кінцівках, поширюючись на верхні кінцівки. Симптоми полінейропатії можна класифікувати залежно від того, уражають вони сенсорні, моторні або вегетативні волокна. До сенсорних належать волокна великого діаметра, які опосередковують вібраційні відчуття та пропріоцепцію, і волокна малого діаметра, які опосередковують відчуття болю та температури. Необхідно перевіряти обидві модальності. Дисфункція будь-якого типу сенсорних волокон може призвести до сенсорних змін, які можуть варіювати від парестезії, описуваної як «поколювання» (позитивні сенсорні симптоми), до значної або повної втрати чутливості, відомої відповідно як гіпестезія та анестезія (негативні сенсорні симптоми). Дисфункція сенсорних провідних шляхів може призвести навіть до порушення ходи через втрату пропріоцепції (сенсорна атаксія). Спонтанні епізоди парестезій і болю можуть супроводжуватися почервонінням і набряком ураженої шкіри внаслідок передачі сигналів через пошкоджені сенсорні волокна, які вивільняють вазоактивні речовини та зумовлюють нейрогенне запалення.
Пацієнти з ураженням рухових волокон насамперед скаржаться на слабкість, яка може проявлятися у вигляді втрати спритності, порушення ходи. Вегетативні симптоми, спричинені нейропатією, можуть бути недооцінені, оскільки подібні симптоми можуть викликати багато інших причин. Серед загальних вегетативних симптомів – ортостатична гіпотензія, гастропарез, закреп, діарея, нейрогенний сечовий міхур, сексуальна дисфункція, порушення зору та вазомоторні симптоми (сухість кон’юнктиви, слизової оболонки ротової порожнини чи шкіри, печіння та почервоніння).
Периферичні нерви чутливі до різноманітних токсичних, запальних, спадкових та інфекційних чинників, які можуть погіршити їхню функцію. Часто полінейропатія виникає як побічна дія ліків або як ознака системного захворювання. Швидкість прогресування полінейропатії в поєднанні з її характером (аксональна або демієлінізувальна) може допомогти визначити етіологію стану. Анамнез захворювання та неврологічне обстеження мають першочергове значення для діагностування полінейропатії (Mirian et al., 2023).
Полінейропатія з переважним ураженням аксонів називається дистальною аксонопатією. Вона виникає за метаболічних або токсичних розладів, як-от ЦД, захворювання сполучної тканини, дефіцитні стани, алкоголізм, хіміотерапія тощо. У пацієнтів з аксональною полінейропатією у неврологічному статусі можуть виявляти дистальну слабкість м’язів стоп або гомілок; дистальну втрату чутливості до уколу, легкого дотику, вібрації, холоду та порушення пропріоцепції. Рефлекси стають зниженими або ж зникають дистально. Генералізована слабкість виявляється, як правило, у пацієнтів із симптомами полінейропатії, вторинної щодо демієлінізації. Чутливість при цьому також знижена; пошкодження великих мієлінових волокон призводить до аномалій вібраційного тестування та пропріоцепції, які часто непропорційні втраті відчуття уколу або температури. Рефлекси знижені дистально, часто не простежуються.
Отже, полінейропатії призводять до значних негативних наслідків для пацієнтів, як-от: порушення руху (периферичні парези), нейропатичний біль, порушення координації із частими падіннями внаслідок сенситивної атаксії, поява виразок і навіть потреба в ампутаціях, погіршення якості життя загалом та неможливість вести звичний спосіб життя.
Діагностування полінейропатій
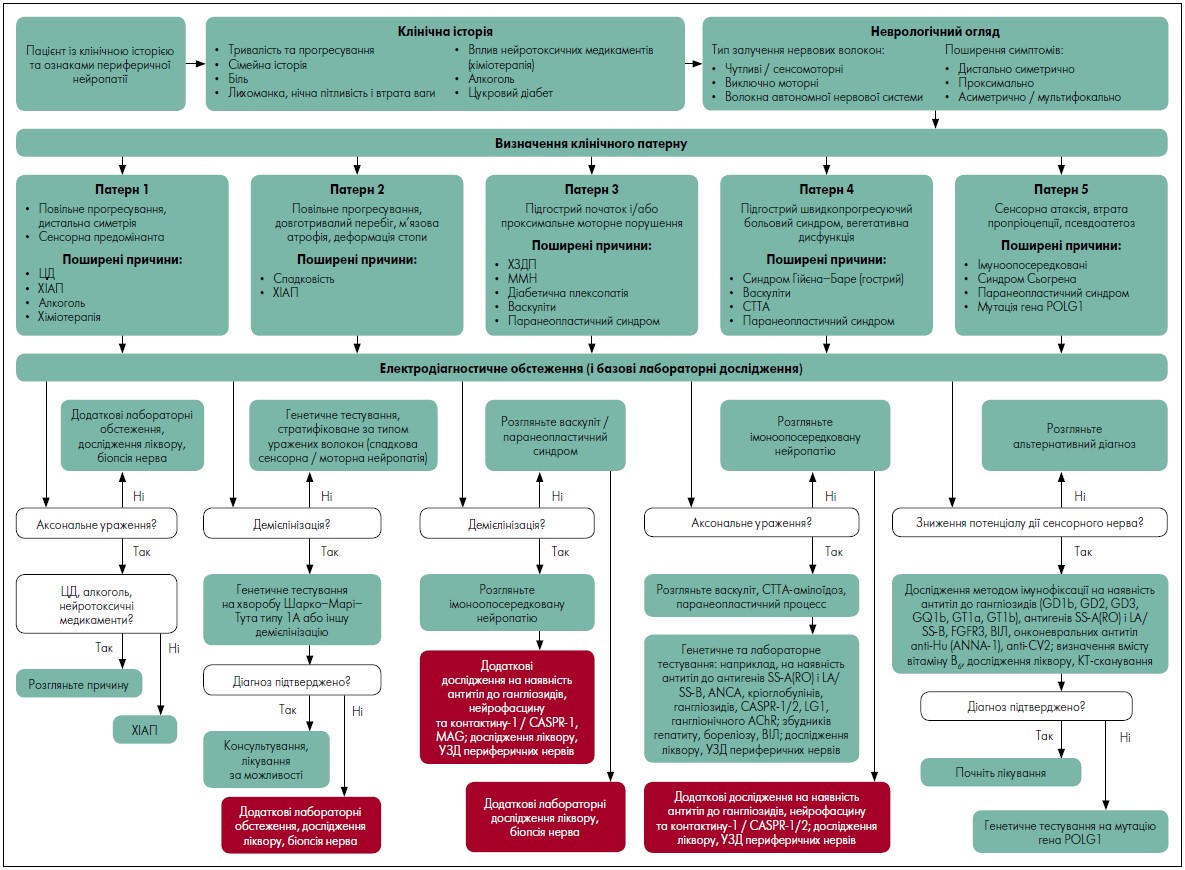
Діагностування полінейропатій є доволі складним завданням, яке передбачає, крім аналізу анамнестичних даних, ретельне оцінювання неврологічного та соматичного статусів, лабораторних даних, результатів електронейроміографії (ЕНМГ), за потреби – магнітно-резонансної томографії. Алгоритм обстеження пацієнтів та встановлення діагнозу периферичної полінейропатії наведено на рисунку.
Примітки: ЦД – цукровий діабет; ХІАП – хронічна ідіопатична аксональна полінейропатія; ХЗДП – хронічна запальна демієлінізувальна полінейропатія; ММН – мультифокальна моторна нейропатія; СТТА – спадковий транстиретиновий амілоїдоз; CASPR – контактин-асоційований протеїн; MAG – мієлін-асоційований глікопротеїн; УЗД – ультразвукове дослідження; ANCA – антитіла до цитоплазми нейтрофілів; LG1 – багатий на лейцин інактивований гліомою протеїн 1; AChR – ацетилхоліновий рецептор; FGFR3 – рецептор 3 фактора росту фібробластів; КТ – комп’ютерна томографія.
Рис. Блок-схема діагностичного алгоритму для обстеження пацієнтів із периферичною нейропатією. Відповідно до встановленої на підставі даних анамнезу та огляду клінічної картини діагностичні процедури можуть бути стратифіковані
Адаптовано за H. C. Lehmann et al. Diagnosis of peripheral neuropathy. Neurol. Res. Pract. 2020 Vol. 2, № 20. DOI: 10.1186/s42466‑020‑00064‑2.
Відповідно до характеристики початку захворювання та тимчасової еволюції клінічних картин і різних причин периферичної нейропатії виділяють п’ять основних патернів:
- дистальна симетрична, переважно сенсорна нейропатія;
- моторна нейропатія з атрофією м’язів і аномаліями стопи;
- нейропатія із проксимальним залученням чутливих і рухових нервових волокон;
- нейропатія із мультифокальними симптомами, нейропатичним болем і вегетативною дисфункцією;
- сенсорна атактична нейропатія.
Підходи до лікування пацієнтів із полінейропатією
Лікування полінейропатій має бути комплексним і спрямованим на усунення основної причини: успішна етіотропна терапія може зупинити прогресування захворювання та сприяти відновленню втрачених функцій. Оскільки морфологічним субстратом нейропатії є не запальний процес, а вторинні дистрофічні зміни волокон оболонок та інтерстиціальної сполучної тканини, обґрунтованим є лікування, спрямоване на регенерацію пошкоджених нервів (Пулик та ін., 2004).
Мієлінова оболонка нервових волокон необхідна для оптимального функціонування нервової системи. Дисфункція олігодендроцитів (тип клітин нервової системи, основна функція яких полягає у продукуванні мієліну) вважається однією з основних причин неефективної ремієлінізації (Kuhn et al., 2019).
Вміст ліпідів у мієліні становить 70%. Особливістю хімічного складу нервової тканини є переважання складних полярних ліпідів (сфінго-, гліко-, фосфоліпідів) і холестерину та незначний вміст тригліцеридів, що зумовлено специфікою функцій (генерація нейронного потенціалу, проведення й синаптична передача імпульсу). Низьке споживання ліпідів у раціоні людини може бути причиною посилення демієлінізації та зниження ефективності процесу ремієлінізації. Серед жирних кислот нині увага дослідників зосереджена на нервоновій кислоті – ω‑9-ненасиченій жирній кислоті. Нервонова кислота поєднується зі сфінгозинами, утворюючи нервонілсфінголіпіди, які входять до складу білої речовини та мієлінової оболонки нервових волокон (Poulos, 1995; Merrill et al., 1997; Martнnez and Mougan, 1998). Синтез нервонової кислоти є важливим процесом для підтримки ліпідного гомеостазу мієлінової оболонки (Song et al., 2022).
Дієта, збагачена нервоновою кислотою або її попередниками, може поліпшити функцію олігодендроцитів і сприяти ефективній редукції симптомів неврологічних захворювань, зокрема полінейропатій (Lewkowicz, 2019; Sargent et al., 1994; Vozella et al., 2017; Lewkowicz et al., 2019).
Крім того, дані деяких досліджень засвідчили, що прозапальні елементи (як-от фактор некрозу пухлин α [ФНП-α] та інтерлейкін 1β [ІЛ‑1β]), коли вони експресуються, впливають на функції нейронів у головному мозку пацієнтів із хворобою Альцгеймера (Khalid et al., 2020). Встановлено, що нервонова кислота знижує рівні ФНП-α, ІЛ‑1β та ІЛ‑6. Це підтверджує її позитивний ефект щодо зменшення нейрозапалення. Отже, нервонова кислота є не лише потужним мієлінізатором, а й нейропротектором.
Сьогодні єдиним засобом на фармацевтичному ринку України, що містить нервонову кислоту є Ланейра – комплексний препарат з унікальним поєднанням вітамінів групи В та нервонової кислоти разом із низкою інших компонентів (α-ліпоєва кислота, ацетил-L-карнітин, екстракт чорниць, цинк, селен), які вирішують питання, пов`язані із порушенням периферичної нервової системи.
Ефективність застосування препарату Ланейра підтверджено даними дослідження за участю пацієнтів із діабетичною полінейропатією (Орос і Сабовчик, 2023). Згідно з результатами цього дослідження, застосування препарату Ланейра сприяло зниженню виразності нейропатичного синдрому в пацієнтів із полінейропатіями за 12 тижнів лікування на 35,12% (у пацієнтів контрольної групи цей показник становив 21,88%). При оцінюванні за допомогою опитувальника нейропатичного болю, пов’язаного з діабетичною периферичною нейропатією (DN4), показник нейропатичного болю в групі терапії препаратом Ланейра (основна група) був на 60% кращим, ніж у групі контролю. Згідно із суб’єктивним оцінюванням, показник поліпшення якості життя в основній групі був у чотири рази кращим, а показник зниження рівня втоми – на 75,6% кращим за відповідні значення в групі контролю, що свідчить про достовірне поліпшення клінічного стану пацієнтів у разі приймання препарату Ланейра. Завдяки нервоновій кислоті цей комплексний засіб є потужним мієлінізатором, що сприяє відновленню трофіки та зменшенню ознак нейропатії (нейропатичного болю). Нервонова кислота у складі препарату Ланейра сприяє регенерації мієлінових оболонок, відновленню пошкоджених нервових волокон та усуненню блокування передачі нервового імпульсу, що зумовлює клінічну ефективність застосування препарату. Крім того, вітаміни групи В, селен та цинк у складі препарату стабілізують клітинні мембрани, поліпшують проведення збудження нервовими волокнами та чинять помірну аналгетичну дію. Доведено, що комплекс вітамінів групи В сприяє зменшенню вмісту гомоцистеїну, який є незалежним прогностичним чинником серцево-судинних захворювань і смерті пацієнтів. Гомоцистеїн – ключовий проміжний продукт у реакціях метилювання, що утворюється з метіоніну; він може оборотно перетворюватися на метіонін чи амінокислоту цистеїн. Перебіг цих реакцій відбувається за участю ферментів (метилентетрагідрофолатредуктази, метіонінсинтази, цистатіонсинтази, метилтрансферази), кофакторами яких є фолієва кислота, а також інші вітаміни групи В, зокрема B6 і B12.
Гіпергомоцистеїнемія (ГГЦ) підвищує ризик розвитку та прогресування низки захворювань центральної нервової системи. У разі порушення роботи ферментних систем, спричиненої дефіцитом вітамінів групи В, надлишок гомоцистеїну накопичується спочатку в клітинах, а потім у плазмі крові, спричиняючи розвиток ГГЦ – патологічного стану, що насамперед уражає ендотелій судин: розвиваються системна ендотеліальна дисфункція, оксидативний стрес, активація агрегації тромбоцитів, гіперкоагуляція. ГГЦ визнано незалежним чинником ризику судинних катастроф (інфаркту міокарда, мозкових інсультів, венозних тромбозів), низки захворювань нервової системи та збільшення смертності від усіх причин (Fan et al. 2017).
Інший компонент препарату Ланейра, ацетил-L-карнітин, сприяє поліпшенню метаболізму периферичних нервів і захисту тканин мозку від ішемії завдяки участі в метаболізмі жирних кислот і вуглеводів. Він чинить антиоксидантну, мембраностабілізувальну та нейропротекторну дію; поліпшує процеси регенерації нервових клітин за ураження периферичних нервів. Як кофермент мітохондріальних мультиферментних комплексів α-ліпоєва кислота залучена до окиснювального карбоксилювання піровиноградної кислоти та α-кетокислот, що сприяє зниженню вмісту глюкози в крові, стимулює обмін холестерину та поліпшує ендоневральний кровотік. Це особливо актуально для пацієнтів із діабетичною нейропатією. Вміст α-ліпоєвої кислоти підвищує чутливість кінцівок, зменшує больовий сидром та сприяє ангіопротекторному ефекту (зменшує проникність судин, усуває запалення, нормалізує функціональний стан і метаболічні процеси в судинній стінці й поліпшує мікроциркуляцію). Унікальний нейропротекторний комплекс в одній таблетці препарату Ланейра не тільки сприяє підвищенню ефективності лікування, мієлінізації пошкоджених нервів, зменшенню нейропатичного болю, а також підвищує прихильність пацієнтів до лікування, оскільки допомагає уникнути поліпрагмазії, що є економічно вигідним. Доведено, що тривале застосування препарату Ланейра (>12 тиж.) є безпечним і ефективним для лікування пацієнтів із полінейропатією.
Клінічний випадок
Чоловік віком 63 років у березні 2023 р. звернувся до невролога зі скаргами на виразний пекучий біль і затерпання в дистальних відділах рук і ніг (6‑7 балів за візуальною аналоговою шкалою), слабкість у них, порушення ходи. Хворіє близько п’яти років.
Анамнез: ЦД 2-го типу, гіпертонічна хвороба (компенсована).
Об’єктивно: свідомість збережена. Частота серцевих скорочень – 70 уд./хв, артеріальний тиск – 140/85 мм рт. ст., частота дихання – 16/хв, індекс маси тіла – 23,4 кг/м2. Шкіра бліда. Тони серця ясні, ритмічні. Дихання вільне, везикулярне. Живіт м’який, не болючий.
Неврологічний статус: свідомість не порушена. Орієнтується в часі та просторі. Вищі психічні та когнітивні функції не порушені. Очні щілини D=S, зіниці D=S. Ністагму немає. Конвергенція збережена. Рухи очних яблук у повному об’ємі. Обличчя симетричне. Точки виходу трійчастого нерва не болісні. Язик по середній лінії. Мова та ковтання не порушено. Інші черепно-мозкові нерви – без патології. М’язова сила в дистальних відділах рук і ніг знижена, D=S. Тонус м’язів у межах норми, D=S. Рухи кінцівок не обмежені. Сухожилкові й періостальні рефлекси пригнічені в дистальних відділах, D=S. Координаторні проби виконує задовільно, у позі Ромберга нестійкий. Хода порушена – степажна. Чутливість порушена за поліневральним типом, D=S. Гіпотрофія м’язів стоп. Патологічні рефлекси, менінгеальні знаки та симптоми натягу не визначаються. За даними ЕНМГ, зниження провідності імпульсів по чутливих і рухових волокнах, амплітуди нервово-м’язових індукованих потенціалів.
Діагноз: хронічна сенсомоторна дистальна симетрична діабетична полінейропатія.
Лікування: у комплексі терапії пацієнту призначено препарат Ланейра, по 1 таблетці двічі на добу протягом місяця та по 1 таблетці раз на добу впродовж наступного місяця. Уже після першого місяця застосування препарату пацієнт відчув позитивний ефект – зменшилися відчуття печіння та слабкість у кінцівках, згодом поліпшилася рухова функція.
Висновки
Полінейропатії – достатньо поширена група захворювань периферичної нервової системи, що значно погіршують якість життя цієї категорії хворих. Завдяки своїй фармакологічній дії препарат Ланейра підвищує чутливість кінцівок, сприяє відновленню мієлінової оболонки нервів, усуває трофічні порушення, знижує больові відчуття, що дозволяє рекомендувати його призначення в межах комплексної терапії полінейропатій.