2 квітня, 2025
Асоційована з аніридією кератопатія: виклики, рішення та нові терапевтичні підходи
За матеріалами НПК Ophthalmic HUB 2024
 Райдужка – це не лише естетична частина ока, що визначає його колір, а й важливий функціональний елемент, який контролює потік світла до сітківки, регулює внутрішньоочний тиск і впливає на стан рогівки. Вроджена аніридія, що характеризується частковою або повною відсутністю райдужки (рис.), порушує ці механізми, спричиняючи світлобоязнь і слабозорість, а також низку прогресуючих патологій, у тому числі асоційовану з аніридією кератопатію (ААК). Це захворювання є складним викликом для офтальмологів, адже традиційні методи лікування часто не дають бажаного ефекту, а хірургічні втручання супроводжуються високим ризиком ускладнень. Чи можливо зупинити прогресування ААК і зберегти зір таким пацієнтам?
Райдужка – це не лише естетична частина ока, що визначає його колір, а й важливий функціональний елемент, який контролює потік світла до сітківки, регулює внутрішньоочний тиск і впливає на стан рогівки. Вроджена аніридія, що характеризується частковою або повною відсутністю райдужки (рис.), порушує ці механізми, спричиняючи світлобоязнь і слабозорість, а також низку прогресуючих патологій, у тому числі асоційовану з аніридією кератопатію (ААК). Це захворювання є складним викликом для офтальмологів, адже традиційні методи лікування часто не дають бажаного ефекту, а хірургічні втручання супроводжуються високим ризиком ускладнень. Чи можливо зупинити прогресування ААК і зберегти зір таким пацієнтам?
Про сучасні можливості терапії ААК, включно з ранньою кератопротекцією, місцевим застосуванням анти-VEGF препаратів, автологічної сироватки та інсуліну, йшлося на щорічній науково-практичній конференції Ophthalmic HUB, яка відбулася 25-26 жовтня 2024 року в столичному Mercure Congress Hall. Новітні підходи до лікування цієї патології представила дитячий офтальмолог, офтальмогенетик, кандидат медичних наук Олена Михайлівна Савіна (медичний центр TOP Clinic DENIS, м. Київ).
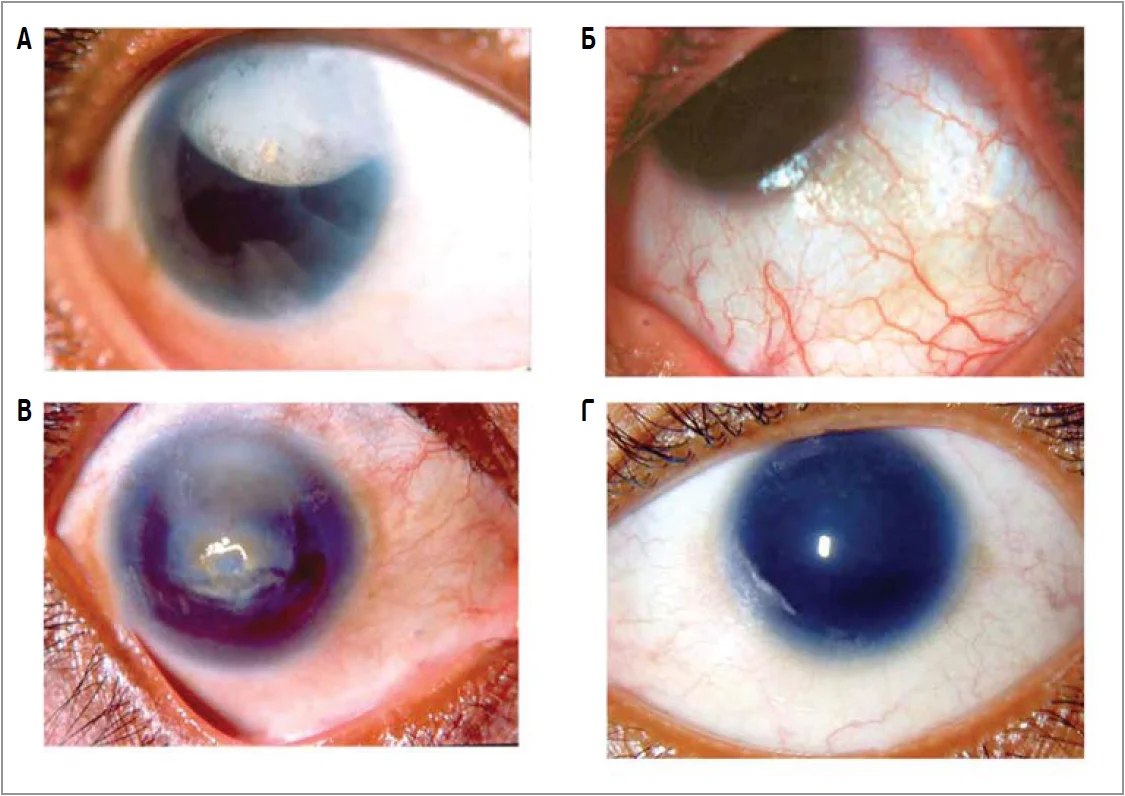 Рис. Фенотипові прояви аніридії, спричиненої мутаціями гена PAX6:
Рис. Фенотипові прояви аніридії, спричиненої мутаціями гена PAX6:
A – склерокорнеа з ністагмом; Б – фовеальна гіпоплазія;
В – птоз, мікрокорнеа з дислокованим катарактним кришталиком; Г – ектопія кришталика
Аніридія та її ускладнення: виклик офтальмології
Вроджена аніридія (Q13.2 за МКХ‑10) – рідкісне панокулярне захворювання, що зустрічається з частотою 1:40 000-1:96 000. Це генетична патологія, яка передається за автосомно-домінантним типом і переважно спричиняється мутаціями в гені PAX6. У деяких випадках порушення зачіпають і сусідній ген WT1, що призводить до розвитку синдрому WAGR(O), зумовленого делеціями в короткому плечі 11-ї хромосоми.
Синдром WAGR(O) – це складний патологічний комплекс, де кожна буква абревіатури відображає певне порушення: W (Wilms’ tumor) – нефробластома, злоякісна пухлина нирок, що у 50-60% випадків розвивається до 8 років; A (aniridia) – власне аніридія; G (genital anomalies) – аномалії розвитку геніталій; R (retardation) – розумова відсталість; O (obesity) – ожиріння. Через високий ризик нефробластоми діти з аніридією в ранньому віці потребують регулярного ультразвукового контролю нирок кожні 2 місяці.
Зорові порушення при аніридії є тяжкими та багатокомпонентними. До класичної клінічної тріади входять відсутність райдужки, гіпоплазія зорового нерва та гіпоплазія макули. Це зумовлює слабозорість, а також супутні симптоми, як-от ністагм і світлобоязнь. Однак найбільшу небезпеку становлять ускладнення, котрі прогресують із віком і можуть призвести до повної втрати зору.
Найпоширенішими ускладненнями є катаракта (55% випадків), глаукома (63%), ААК, що діагностується майже в усіх пацієнтів, а також антиіридійний фіброзний синдром (АФС). Останній є специфічним для осіб з аніридією і виникає виключно після інтраокулярних хірургічних втручань. Його розвиток залежить від інвазивності операції: що агресивніша хірургія, то вищий ризик формування фіброзу, що в підсумку призводить до сліпоти. Саме тому оперативне втручання в таких пацієнтів має бути максимально зваженим й обмеженим лише випадками крайньої необхідності.
ААК: патогенез і прогресування
Асоційована з аніридією кератопатія – одне з найсерйозніших ускладнень цього рідкісного генетичного захворювання. Вона розвивається поступово в процесі онтогенезу та є наслідком декількох фундаментальних патологічних змін. Основною причиною ААК є неспроможність лімбальних стовбурових клітин забезпечувати належну регенерацію рогівкового епітелію, що є генетично детермінованою проблемою. Це призводить до незворотного процесу фіброзного переродження рогівки з формуванням фіброваскулярного панусу.
Візуально рогівка в таких пацієнтів має характерний вигляд: лімбальна ділянка набуває специфічного феномену «потрісканої землі». Однак такі зміни – далеко не найстрашніший аспект захворювання. Прогресуюче зменшення кількості та щільності рогівкових нервів у таких пацієнтів відбувається в 5 разів швидше, ніж у здорових осіб, що призводить до порушення передачі імпульсів і значного зниження чутливості центральної рогівки. Одночасно змінюється склад слізної плівки: в пацієнтів з ААК вона набуває аномального прозапального характеру, що сприяє розвитку вираженого синдрому сухого ока (ССО).
Якщо ендогенні механізми, такі як дисфункція лімбальних клітин і дегенерація рогівкових нервів, є основою захворювання, то екзогенні фактори значно прискорюють його прогресування. Механічна травматизація рогівки повіками – наслідок ністагму та світлобоязні, що змушує пацієнтів постійно жмуритися. Крім того, через структурні порушення рогівка стає надзвичайно вразливою до ультрафіолетового випромінювання, що призводить до посилення деструктивних змін. На клінічному рівні це проявляється хронічним болем, рецидивуючими ерозіями, виразками рогівки та поступовою втратою зору.
ААК має стадійний характер розвитку. Початкові зміни (I-II стадії) починаються з паралімбальної ділянки, переважно в зонах на 6-й і 12-й годинах – саме там рогівка найбільше піддається механічному впливу повік. На пізніших стадіях (III-IV) фіброваскулярний панус поширюється до центра рогівки і проникає в її глибші шари, що є критичним моментом у прогресуванні захворювання. Саме на цьому етапі зір починає швидко погіршуватися, що значно ускладнює лікування та створює загрозу повної сліпоти.
Сучасні підходи до лікування ААК
Лікування ААК залишається одним із найскладніших викликів в офтальмології, особливо на пізніх стадіях. Якщо патологія прогресує до III-IV стадії, терапевтичні можливості значно звужуються, а пацієнтам доводиться проходити складні хірургічні втручання, ефективність яких є дискусійною.
Одним із найпоширеніших методів є трансплантація рогівки, однак її результати в пацієнтів з ААК далекі від ідеальних. У більшості випадків (50-90%) трансплантат мутніє у відносно короткі терміни, що пов’язано з агресивним проростанням новоутворених судин у трансплантовану тканину. Для покращення прогнозу проводять трансплантацію донорських лімбальних стовбурових клітин (LSCT), які мають компенсувати дефіцит власних клітин рогівки. Однак цей метод вимагає пожиттєвої імуносупресії, що в багатьох пацієнтів неможливо через супутні захворювання або високу чутливість до імуносупресивної терапії.
Як крайній захід застосовується кератопротезування. Одним із найвідоміших варіантів є Бостонський кератопротез (тип I або II) – штучна полімерна рогівка, яка не піддається помутнінню та не заростає фіброваскулярним панусом. Проте цей метод також має суттєві недоліки: можливі утворення ретропротезної мембрани, розвиток глаукоми та ендофтальміту. Крім того, пацієнти змушені довічно носити контактні лінзи та регулярно використовувати антибактеріальні краплі для профілактики ускладнень.
Отже, хірургічні методи лікування ААК залишаються малоефективними та мають численні обмеження. Саме тому ключовим завданням є запобігання прогресуванню захворювання та застосування ранньої кератопротекції, яка дозволяє уникнути необхідності інвазивних втручань.
Рання кератопротекція як ключовий елемент лікування
Хірургічні методи лікування ААК на пізніх стадіях мають суттєві обмеження, що підкреслює важливість профілактичних заходів. Чи можливо запобігти розвитку тяжких ускладнень при генетично детермінованій патології? Відповідь однозначна: так. Сучасні підходи до ведення пацієнтів із вродженою аніридією наголошують на необхідності кератопротекції з перших днів життя, що є основним підходом до збереження функції рогівки.
Ефективна схема догляду включає застосування препаратів гіалуронової кислоти, декспантенолу та вітамінів у вигляді очних крапель протягом дня, а також гелів або мазей на ніч. Важливо, щоб такі засоби не містили консервантів і фосфатів, оскільки ці компоненти можуть погіршувати стан рогівки, особливо у вразливих пацієнтів. Високу ефективність цього підходу підтверджують клінічні дослідження: в 76,5% пацієнтів із системним застосуванням кератопротекції вдалося підтримати стабільний стан рогівки та зберегти гостроту зору протягом тривалого часу.
Ключовим завданням лікаря є правильний вибір засобу, який відповідатиме патогенезу ААК. У своїй клінічній практиці Олена Михайлівна Савіна віддає перевагу Офтассіале, і на це є вагомі причини. По-перше, цей медичний виріб не містить фосфатів і консервантів, що є критичним фактором при довготривалому застосуванні. По-друге, його склад ідеально відповідає потребам пацієнтів з ААК.
Гіалуронова кислота, яка входить до складу Офтассіале, забезпечує інтенсивне зволоження та пролонгований захист рогівки. Важливо, що тут використовується поперечно зшита гіалуронова кислота, яка завдяки своїм властивостям міцно фіксується на рогівці навіть за умов постійної мікротравматизації епітелію, спричиненої ністагмом і примружуванням очей (Posarelli C. et al., 2019).
Другим важливим компонентом є декспантенол, який відіграє роль у регенерації тканин, сприяючи загоєнню ерозій і виразок рогівки.
У пацієнтів з ААК відбувається прискорена дегенерація рогівкових нервів, а вітаміни B6 та B12, які входять до складу Офтассіале, сприяють відновленню нервових волокон і виконують функцію ультрафіолетових протекторів.
Ще одним унікальним компонентом є α-гліцерилфосфорилхолін – попередник ацетилхоліну, що природно міститься в закінченнях нервів. Він зміцнює мембрани рогівкових нервів, покращує їхню провідність і підвищує чутливість рогівки, що є надзвичайно важливим для підтримання її функції.
Отже, рання кератопротекція, особливо із застосуванням сучасних засобів, які комплексно впливають на ключові механізми розвитку ААК, дає можливість значно покращити прогноз і запобігти розвитку тяжких ускладнень.
Перспективні методи лікування ААК
Останні дослідження у сфері офтальмології відкривають нові можливості для лікування ААК. Хоча стандартні підходи мають певні обмеження, новітні методи терапії, засновані на доказовій медицині, демонструють перспективні результати.
Наразі одним із найвивченіших напрямів є застосування 20% автологічної сироватки, яка містить фактори росту, імуноглобуліни, вітаміни та інші біологічно активні речовини. Її ефекти включають кератопротекцію, стимуляцію проліферації та міграції епітеліальних клітин, а також покращення змочування рогівки. Для посилення ефективності автологічну сироватку можна розчиняти в кератопротекторних засобах, зокрема Офтассіале, що забезпечує додатковий захист і пролонговану дію.
Ще одним важливим терапевтичним напрямом є інгібування неоваскуляризації рогівки за допомогою антитіл проти судинного епітеліального фактора росту (VEGF). Оскільки патогенез ААК включає формування фіброваскулярного панусу, застосування анти-VEGF агентів, як-от бевацизумаб (0,5%), ранібізумаб, афліберсепт, пегаптаніб, може стримувати патологічний ангіогенез. Дані клінічних випадків підтверджують ефективність такого підходу. Наприклад, у пацієнтки з III стадією ААК 9-річний курс терапії бевацизумабом дозволив зберегти стабільний стан рогівки і гостроту зору.
Ще одним інноваційним методом є застосування місцевого інсуліну. Було доведено, що інсулін і рецептори інсуліноподібного фактора росту 1 (IGF‑1) беруть участь у відновленні рогівки, стимулюючи епітелізацію, регенерацію нервових волокон і прискорене загоєння ерозій. Місцевий інсулін у формі очних крапель продемонстрував позитивний ефект при лікуванні нейротрофічних кератитів, ушкоджень рогівки після оперативних втручань, а також у разі ССО. Дослідження показали, що в пацієнтів з опіками рогівки або герпетичним кератитом інсулінова терапія перевершує автологічну сироватку за ефективністю епітелізації. Тому цей підхід уже розглядають як терапію першої лінії при хронічних кератопатіях.
На 7-й Європейській конференції з аніридії (2024) було рекомендовано включити автологічну сироватку, анти-VEGF препарати та місцевий інсулін до протоколів лікування ААК. Наприклад, афліберсепт у концентрації 0,15% рекомендується для тривалого застосування двічі на день, а інсуліновий розчин (10 МО/мл) – 4 рази на день протягом 1-2 місяців (Qidwai U., 2012).
У власній клінічній практиці доповідачки був особливий випадок, який наочно демонструє ефективність новітніх підходів до лікування ААК. Йдеться про 25-річну дівчину, професійну важкоатлетку, яка протягом 3 років боролася з виснажливими проявами III стадії кератопатії. Незважаючи на інтенсивну терапію, вона страждала від постійних ерозій, хронічного болю, світлобоязні та поступового погіршення зору. Це значно впливало не лише на її фізичний стан, а й на якість життя загалом.
Було прийнято рішення застосувати місцевий інсулін у концентрації 10 МО/мл, розведений в Офтассіале, який пацієнтка закрапувала по 1 краплі 4 рази на день протягом 2 місяців. І результат перевершив усі очікування! Вперше за кілька років її очі перестали боліти, покращився стан рогівки, знизилася світлобоязнь, і вона змогла нормально бачити. Реакція дівчини була надзвичайно емоційною – вона не могла повірити, що після 3 років постійних страждань настало полегшення, і була неймовірно вражена результатом лікування.
Цей випадок підкреслює потенціал місцевого інсуліну як терапевтичного засобу при ААК і свідчить, що сучасні методи лікування можуть повертати пацієнтам не лише зір, а й можливість жити повноцінним життям.
Що заборонено при ААК: важливі клінічні застереження
При веденні пацієнтів з ААК важливо не лише правильно підбирати лікування, а й уникати втручань, які можуть значно погіршити стан рогівки та зір. Деякі процедури та засоби, які здаються безпечними в інших випадках, при ААК є абсолютно протипоказаними.
- Контактні лінзи, особливо ті, що імітують райдужку, можуть здаватися логічним рішенням у косметичному та функціональному аспектах. Однак при ААК вони лише посилюють механічну травматизацію рогівки, прискорюють розвиток кератопатії та призводять до ще більшого дискомфорту й ускладнень.
- Очні краплі з фосфатами та консервантами мають токсичний вплив на епітелій рогівки та слізну плівку, що є критичним фактором для пацієнтів з ААК. Такі засоби можуть провокувати мікроерозії, посилювати ССО та погіршувати стан рогівки.
- Рефракційна хірургія, включно з лазерною корекцією зору, абсолютно протипоказана. Будь-яке втручання, що передбачає зміну структури рогівки, може спровокувати швидке прогресування ААК і незворотну втрату зору.
- Лазерні антиглаукомні операції на циліарному тілі можуть спричинити підвивих кришталика, що особливо небезпечно в пацієнтів з аніридією, оскільки структурна цілісність їхнього ока вже є порушеною.
- Імплантація штучної райдужки може здатися перспективним способом компенсації її відсутності, однак для пацієнтів з аніридією таке втручання створює ризик розвитку АФС. Це загрожує тотальним фіброзним ураженням внутрішніх структур ока та швидкою втратою зору.
ААК є тяжким прогресуючим захворюванням, яке без належного лікування може призвести до незворотної втрати зору. Оскільки ефективність хірургічних методів на пізніх стадіях є низькою, основний акцент має бути зроблений на профілактику та ранню кератопротекцію.
Правильна стратегія ведення пацієнтів з ААК повинна бути максимально обережною з прицілом на збереження рогівки та профілактику її подальшого пошкодження.
Сучасні можливості терапії, включно з ранньою кератопротекцією, застосуванням автологічної сироватки, анти-VEGF препаратів і місцевого інсуліну, дозволяють покращити якість життя пацієнтів і зберегти їм зір за умов, що лікування розпочинається своєчасно та проводиться з урахуванням особливостей патології.
Підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 5 (591), 2025 р



