28 січня, 2026
Стимуляція тромбопоезу як стратегія подолання хімієіндукованої тромбоцитопенії
 Із 26 по 28 листопада 2025 р. у Києві, в готелі Ramada Encore, відбувся масштабний онкологічний форум UpToDate 6.0 + ESMO. Він традиційно зібрав лікарів-онкологів, хімієтерапевтів, радіологів та суміжних спеціалістів з усієї країни для обговорення найактуальніших питань сучасної онкології. Завдяки тематичному розмаїттю програми учасники конференції мали змогу відвідати сесії, присвячені раку легені, пухлинам шкіри, кісток і м’яких тканин, саркомам, нейроендокринним новоутворенням, а також питанням підтримувальної та інтенсивної терапії в онкології.
Із 26 по 28 листопада 2025 р. у Києві, в готелі Ramada Encore, відбувся масштабний онкологічний форум UpToDate 6.0 + ESMO. Він традиційно зібрав лікарів-онкологів, хімієтерапевтів, радіологів та суміжних спеціалістів з усієї країни для обговорення найактуальніших питань сучасної онкології. Завдяки тематичному розмаїттю програми учасники конференції мали змогу відвідати сесії, присвячені раку легені, пухлинам шкіри, кісток і м’яких тканин, саркомам, нейроендокринним новоутворенням, а також питанням підтримувальної та інтенсивної терапії в онкології.
В межах сесії з паліативної онкології із доповіддю «Лікування тромбоцитопенії, індукованої хімієтерапією» виступив Сергій Вікторович Клименко, доктор медичних наук, професор, очільник Центру гематології та трансплантації кісткового мозку клінічної лікарні «Феофанія» Державного управління справами.
Сучасна онкологія досягла значних успіхів у розробленні ефективних схем протипухлинної терапії. Парадоксально, але основна проблема лікування злоякісних новоутворень полягає не в руйнуванні пухлини – із цим завданням наявні хімієтерапевтичні агенти здатні впоратися досить успішно. Значно важче водночас не знищити організм пацієнта, щоб він пережив лікування і надалі повноцінно жив. Одним із найпоширеніших ускладнень, що суттєво впливає на можливість проведення запланованої терапії, є тромбоцитопенія, індукована хімієтерапією (ХТ).
Тромбоцитопенія, що виникає внаслідок застосування цитостатичних препаратів, створює серйозні ризики розвитку кровотеч та унеможливлює проведення інвазивних процедур залежно від рівня тромбоцитів у пацієнта. Частота розвитку цього ускладнення варіює залежно від схем ХТ, що застосовуються в солідній онкології чи онкогематології, проте загалом залишається досить високою. Значна частина пацієнтів потребує трансфузій тромбоконцентрату для корекції цього стану, що створює додаткове економічне навантаження на медичні заклади та ускладнює логістику лікувального процесу (Kuter D.J., 2022).
Механізми розвитку хімієіндукованої тромбоцитопенії різноманітні. Цитостатичні препарати пригнічують функціонування кісткового мозку, можуть безпосередньо впливати на тромбоцити, уражати і ранніх попередників стовбурових гемопоетичних клітин, і більш зрілі структури гемопоезу. Незалежно від конкретного патогенетичного шляху, для клініциста принципово важливим є сам факт розвитку тромбоцитопенії та необхідність її корекції.
Клінічне значення підтримання інтенсивності дози ХТ
Для досягнення оптимальних результатів лікування онкологічного пацієнта надзвичайно важливо дотримуватися запланованої інтенсивності дози ХТ-агентів. Її зниження неминуче призводить до зменшення ефективності терапії, що може мати катастрофічні наслідки для прогнозу захворювання (Havrilesky L.J., 2015). Безумовно, певні відхилення від запланованих термінів проведення ХТ-протоколів можливі, зважаючи на вихідні дні чи індивідуальні особливості пацієнтів. Однак зазвичай клініцисти не схвалюють змін, що перевищують приблизно 10% від тривалості процесу.
Така вимогливість до дотримання режиму зумовлена дуже вузьким діапазоном доз лікування онкологічного процесу. Це пов’язано з потенційною токсичністю препаратів щодо нормальних клітинних структур, адже пухлина не є чимось чужорідним – це клітини власного організму, що зазнали злоякісної трансформації. Паралельно з пухлинними також гинуть нормальні клітини. Ідеальний сценарій лікування припускає, що пухлина буде дещо чутливішою до ХТ, ніж нормальна тканина, і після знищення всієї пухлини залишиться принаймні невелика кількість нормальних клітин, які, хоч і потрапили під удар цитостатиків, зможуть репопулювати та відновити функції організму. Ця залежність має логарифмічний характер, що пояснює надзвичайно малий терапевтичний діапазон доз.
Наявні клінічні дані переконливо свідчать, що зменшення інтенсивності дози має вкрай негативні наслідки і призводить до суттєвого погіршення результатів терапії. За даними деяких досліджень, навіть короткочасні відтермінування курсів ХТ можуть погіршувати показники виживаності вдвічі та зменшувати ймовірність безрецидивної виживаності при солідних пухлинах різних локалізацій (Seebacher V., 2017).
Показовим прикладом є результати аналізу терапії лімфом за протоколом CHOP‑21 (Pettengell R., 2006). Порівняння кривих виживаності демонструє значне розходження показників у випадках, коли інтенсивність дози хімієпрепаратів становила < 90% від запланованої. На перший погляд, різниця в 10% видається незначною, проте її вплив на результати лікування напрочуд суттєвий. Варто зазначити, що подібне розходження кривих виживаності під час випробування нових протипухлинних препаратів зазвичай сприймається як значне терапевтичне досягнення. Тим часом аналогічного результату можна досягти завдяки простому дотриманню запланованої інтенсивності дози, без застосування інноваційних засобів.
Важливо пам’ятати, що у пацієнта з онкологічним захворюванням тромбоцитопенія може бути спричинена не лише введенням цитостатичних агентів. До зниження кількості тромбоцитів можуть призводити й інші процеси. Пацієнт може мати вірусну інфекцію, наприклад, цитомегаловірусну, що здатна викликати тромбоцитопенію. При застосуванні гепарину існує ризик розвитку гепариніндукованої тромбоцитопенії. Сепсис супроводжується тромбоцитопенією споживання, а також не можна виключати імунної тромбоцитопенії. Тому самої констатації факту зниження тромбоцитів не досить, а потрібне ретельне обстеження пацієнта. Безумовно, при інтенсивній ХТ із високою ймовірністю тромбоцитопенія буде пов’язана саме з лікуванням, однак завжди необхідно пам’ятати і про інші можливі причини.
Для стандартизації підходів до ведення пацієнтів із тромбоцитопенією в клінічній практиці доцільно користуватися рекомендаціями Британської асоціації гематологів (BCSH), що чітко регламентують, які рівні тромбоцитів необхідні для підтримання життєдіяльності пацієнта або для виконання певних діагностичних чи лікувальних процедур. Протокол є цінним практичним інструментом, що детально описує і формалізує ці процеси (Estcourt L.J., 2017).
Терапевтичні стратегії корекції хімієіндукованої тромбоцитопенії
Коли тромбоцитопенія пов’язана з попереднім ХТ-лікуванням, існує кілька можливих терапевтичних підходів. Відповідно до рекомендацій Національної онкологічної мережі США (NCCN), до них належить проведення трансфузії тромбоцитів, редукція дози цитостатиків, зміна ХТ-режиму, а також застосування агоністів рецептора тромбопоетину, зокрема роміпластину. Отже, існують реальні можливості впливу на тромбоцитопенію та її модифікації (NCCN, 2024).
Перенесення курсу ХТ не варто розглядати як спосіб розв’язання проблеми з огляду на зазначені вище дані про критичне значення підтримання інтенсивності дози. Зменшення інтенсивності неминуче призведе до погіршення результатів лікування. Отже, раціональнішою стратегією є врахування і запобігання небезпеці. У цьому контексті перспективним є застосування рекомбінантного тромбопоетину.
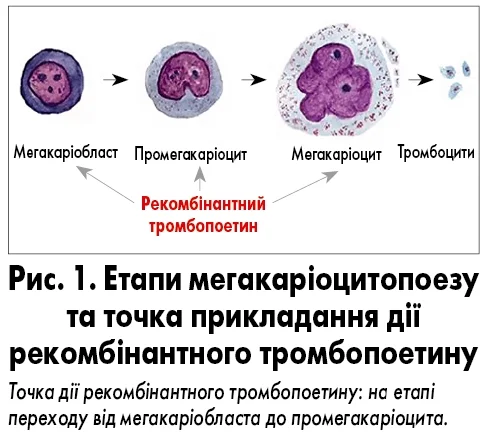 Стимуляція тромбопоезу дає змогу посилити сигналізацію і продукцію тромбоцитів, що сприяє скороченню періоду критичної тромбоцитопенії та зменшенню її глибини (DeFillipp Z., 2020). Опубліковані дослідження демонструють, що рівень ендогенного тромбопоетину корелює з кількістю тромбоцитів, а отже підвищення рівня цього цитокіну позитивно впливає на функціонування тромбопоезу. Рекомбінантний тромбопоетин, подібно до ендогенного, впливає на клітини-попередники тромбоцитарного ряду: мегакаріобласт, промегакаріоцит, мегакаріоцит, стимулюючи їх до дозрівання і відшнурування тромбоцитів. Важливо зазначити, що для реалізації цього процесу потрібен певний час – принаймні п’ять діб, тому ефект від введення препарату можна спостерегти лише згодом, а не одразу після ін’єкції (рис. 1). Під час застосування рекомбінантного тромбопоетину можна очікувати підвищення кількості тромбоцитів, причому цей процес характеризується сприятливим профілем безпеки: не утворюються нейтралізуючі антитіла, а ризик тромбоутворення незначний (Kuter D.J., 2022).
Стимуляція тромбопоезу дає змогу посилити сигналізацію і продукцію тромбоцитів, що сприяє скороченню періоду критичної тромбоцитопенії та зменшенню її глибини (DeFillipp Z., 2020). Опубліковані дослідження демонструють, що рівень ендогенного тромбопоетину корелює з кількістю тромбоцитів, а отже підвищення рівня цього цитокіну позитивно впливає на функціонування тромбопоезу. Рекомбінантний тромбопоетин, подібно до ендогенного, впливає на клітини-попередники тромбоцитарного ряду: мегакаріобласт, промегакаріоцит, мегакаріоцит, стимулюючи їх до дозрівання і відшнурування тромбоцитів. Важливо зазначити, що для реалізації цього процесу потрібен певний час – принаймні п’ять діб, тому ефект від введення препарату можна спостерегти лише згодом, а не одразу після ін’єкції (рис. 1). Під час застосування рекомбінантного тромбопоетину можна очікувати підвищення кількості тромбоцитів, причому цей процес характеризується сприятливим профілем безпеки: не утворюються нейтралізуючі антитіла, а ризик тромбоутворення незначний (Kuter D.J., 2022).
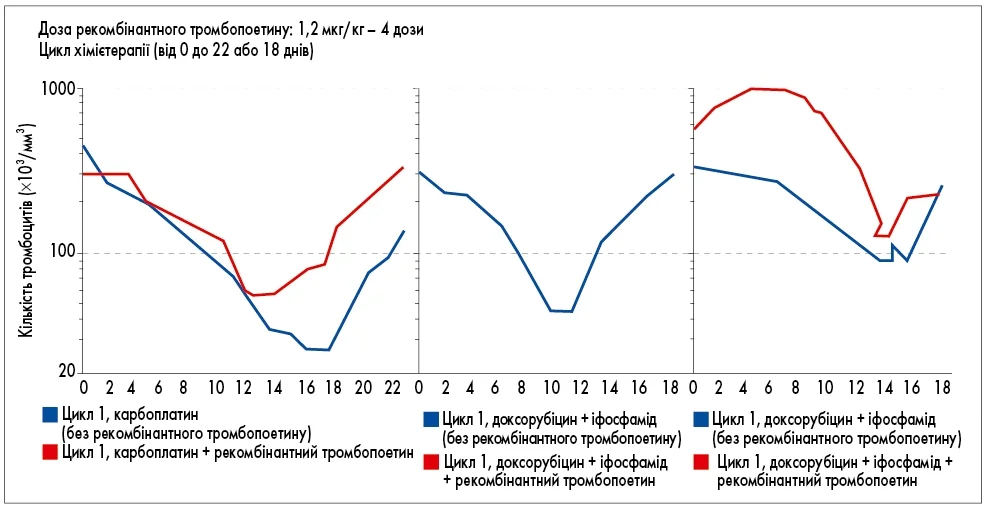
Стимуляція тромбопоезу після ХТ сприяє досягненню двох важливих цілей: зменшенню глибини тромбоцитопенії та скороченню її тривалості. Зрозуміло, що можливості такого впливу мають певні межі, однак аналіз графіків відновлення тромбоцитів наочно демонструє переваги стимуляції. При поєднанні ХТ із введенням рекомбінантного тромбопоетину глибина тромбоцитопенії є меншою, а її тривалість – коротшою порівняно з відсутністю стимуляції (рис. 2). Хоча відновлення рівня тромбоцитів розпочинається дещо пізніше, це не є критичним. Для клінічної практики принципово важливою є саме менша глибина надиру – найнижчої точки тромбоцитопенії – та скорочення її тривалості, що дає змогу розпочати наступний курс ХТ вчасно, без необхідності його відтермінування (Young N.S., 2009).
Рис. 2. Вплив рекомбінантного тромбопоетину на відновлення рівня тромбоцитів після ХТ
Щодо ефективності стимуляції тромбопоезу, існують розгалужені клінічні дослідження, які демонструють статистично значуще зменшення тривалості тромбоцитопенії при різних порогових значеннях: < 50 тис./мкл, < 75 тис./мкл, < 100 тис./мкл. Отже, застосування рекомбінантного тромбопоетину дає змогу досягати необхідних рівнів тромбоцитів і для проведення терапевтичних процедур, і для продовження ХТ-лікування.
Безумовно, стимуляція тромбопоезу позитивно впливає і на економічні аспекти лікування. Підтримання необхідного рівня тромбоцитів можливе також за допомогою трансфузій тромбоконцентрату, однак такий підхід є витратним і логістично складним. Стимулюючи тромбопоез рекомбінантним тромбопоетином, можна зменшити потребу в тромбоцитах, що певним чином балансує додаткові витрати на препарат.
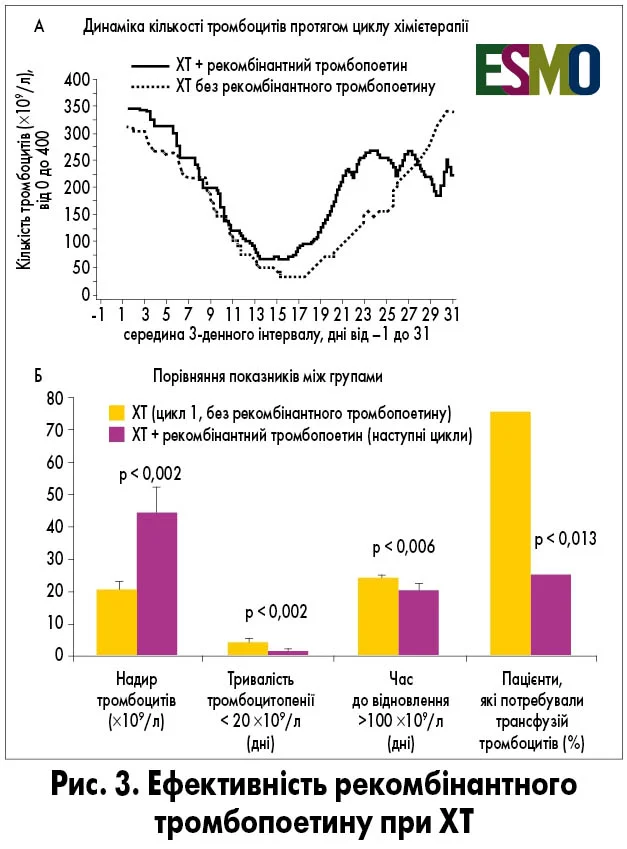 Аналіз кількісних показників демонструє переваги стимуляції на різних порогових рівнях тромбоцитів. Критичним є підтримання рівня тромбоцитів > 10 тис./мкл, коли за нормальної температури тіла та відсутності геморагічного синдрому трансфузія тромбоконцентрату не потрібна. На тлі стимуляції цей параметр досягається з високою статистичною значущістю. Також легше досягати рівнів тромбоцитів > 20 тисяч, коли можна толерувати такий стан навіть за наявності інфекційного процесу. Надійніше досягається і рівень > 100 тисяч тромбоцитів, за якого можливе виконання будь-яких хірургічних процедур, зокрема нейрохірургічних втручань (Vadhan-Raj S., 2000).
Аналіз кількісних показників демонструє переваги стимуляції на різних порогових рівнях тромбоцитів. Критичним є підтримання рівня тромбоцитів > 10 тис./мкл, коли за нормальної температури тіла та відсутності геморагічного синдрому трансфузія тромбоконцентрату не потрібна. На тлі стимуляції цей параметр досягається з високою статистичною значущістю. Також легше досягати рівнів тромбоцитів > 20 тисяч, коли можна толерувати такий стан навіть за наявності інфекційного процесу. Надійніше досягається і рівень > 100 тисяч тромбоцитів, за якого можливе виконання будь-яких хірургічних процедур, зокрема нейрохірургічних втручань (Vadhan-Raj S., 2000).
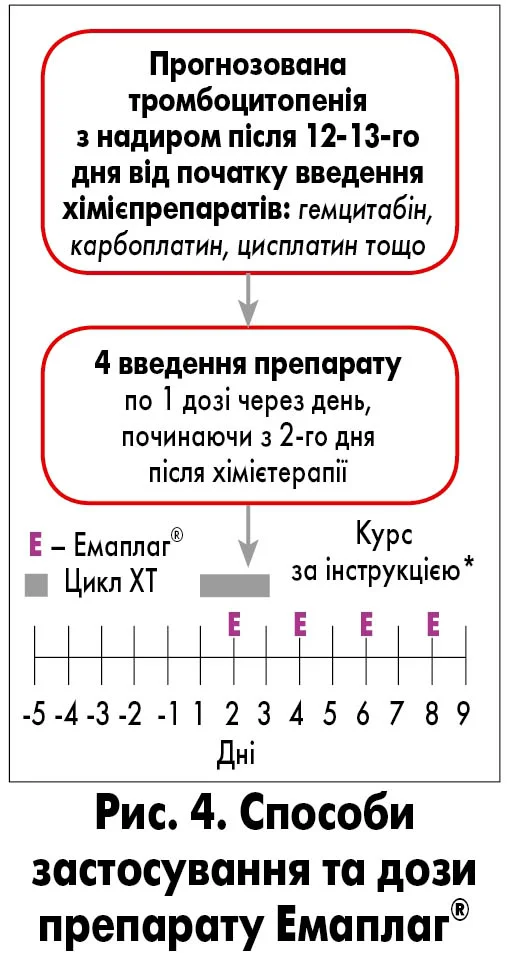
Практична реалізація стимуляції тромбопоезу потребує розуміння часових параметрів процесу. Від моменту стимуляції попередників мегакаріоцитопоезу до відшнурування тромбоцитів минає певний час. Тому необхідно заздалегідь прогнозувати високу ймовірність розвитку тромбоцитопенії та завчасно проводити відповідну стимуляцію (Vadhan-Raj S., 2000; Kuter D.J., 2002; Kuter D.J., 2013). Це дасть змогу в період очікуваного падіння рівня тромбоцитів мати баланс завдяки новоутвореним тромбоцитам від стимуляції. Після введення рекомбінантного тромбопоетину зростання кількості тромбоцитів розпочинається на 4-5 день, а пік росту досягається на 12-13 день. Звідси випливає важливий практичний висновок: введення тромбопоетину, коли надир тромбоцитів уже настав, не буде настільки ефективним, як хотілося б. Стимуляцію необхідно проводити заздалегідь (рис. 3).
Оптимальний протокол може виглядати так: через 24 години після завершення ХТ-лікування розпочинається введення рекомбінантного тромбопоетину через день – наприклад, чотири ін’єкції – з розрахунком на те, що очікуваний мінімум не настане або буде не настільки глибоким, щоб змінити плани лікування та підвищити ризики для пацієнта (Xu Y., 2011; Vadhan-Raj S., 2000). На сьогодні на фармацевтичному ринку представлений рекомбінантний тромбопоетин, зокрема препарат Емаплаг® (ТОВ «Юрія-Фарм»), що надає клініцистам реальний інструмент для такого впливу (рис. 4).
 Рекомбінантний тромбопоетин не є єдиним препаратом для стимуляції тромбопоезу. Існує ціла низка агоністів рецептора тромбопоетину, які також розглядають для лікування хімієіндукованої тромбоцитопенії. Дослідження цих препаратів тривають, і, ймовірно, вони також отримають регуляторне схвалення для такого застосування, оскільки демонструють потенціал щодо зменшення глибини та тривалості тромбоцитопенії. Прикладом є роміпластин, ефективність якого підтверджена відповідними дослідженнями (Kuter D.J., 2022; Al-Samkari H., 2021).
Рекомбінантний тромбопоетин не є єдиним препаратом для стимуляції тромбопоезу. Існує ціла низка агоністів рецептора тромбопоетину, які також розглядають для лікування хімієіндукованої тромбоцитопенії. Дослідження цих препаратів тривають, і, ймовірно, вони також отримають регуляторне схвалення для такого застосування, оскільки демонструють потенціал щодо зменшення глибини та тривалості тромбоцитопенії. Прикладом є роміпластин, ефективність якого підтверджена відповідними дослідженнями (Kuter D.J., 2022; Al-Samkari H., 2021).
Крім агоністів рецептора тромбопоетину, існують інші цитокіни, наприклад, інтерлейкіни, які потенційно здатні зменшувати глибину і тривалість хімієіндукованої тромбоцитопенії. Однак результати попередніх досліджень свідчать, що вони працюють гірше, ніж рекомбінантний тромбопоетин. Останній значно ефективніше дає змогу контролювати хімієіндуковану тромбоцитопенію та призводить до меншої потреби в трансфузіях тромбоцитів. Тому, обираючи між рекомбінантним тромбопоетином та, наприклад, інтерлейкіном‑11, враховують безумовні переваги першого.
Отже, слід зазначити, що ХТ-агенти, наявні в арсеналі сучасної онкології, досить ефективні. Однак для отримання всіх переваг від їхнього застосування необхідно дотримуватися запланованих доз та інтервалів проведення терапії. Це суттєво ускладнюється ймовірним розвитком хімієіндукованої тромбоцитопенії. На цей процес можна впливати не лише трансфузіями тромбоконцентрату, але й стимуляцією тромбопоезу за допомогою рекомбінантного тромбопоетину. Такий підхід дає змогу зменшити глибину і тривалість тромбоцитопенії, знизити потребу в трансфузіях та насамперед забезпечити проведення запланованого протипухлинного лікування в повному обсязі й у визначені терміни, що є ключовим фактором досягнення оптимальних результатів терапії онкологічних захворювань.
*Для лікування тромбоцитопенії, викликаної ХТ, у пацієнтів із солідною пухлиною. Терапія із застосуванням лікарського засобу Емаплаг® рекомендована пацієнтам із рівнем тромбоцитів < 50×109/л або у разі, коли лікар вважає за необхідне збільшити кількість тромбоцитів. Параметри лікування: термін лікування рекомбінантним тромбопоетином – 14 днів; доза становить 300 ОД/кг маси тіла один раз на день через 6-24 год після введення хімієпрепаратів. Введення препарату необхідно припинити, якщо кількість тромбоцитів досягла рівня ≥ 100×109/л або якщо абсолютний приріст тромбоцитів становить ≥ 50×109/л.
Підготував Максим Голуб
Тематичний номер «Онкологія. Гематологія. Хімієтерапія» № 7 (100) 2025 р.