24 січня, 2023
Лікування стрептококового тонзиліту/фарингіту в дітей раннього віку
Фарингіт – одне з найпоширеніших захворювань, яке часто зустрічається в дітей і є причиною близько 12 млн звернень по медичну допомогу в США [1]. Streptococcus pyogenes і стрептокок групи А (СГА) – найпоширеніші збудники бактеріального фарингіту, який у більшості випадків потребує застосування антибіотикотерапії. Сьогодні відомо понад 240 типів М-білків, які кодуються геном emm і зумовлюють специфічний тип emm. Специфічні типи emm асоціюються з такими ускладненнями, як ревматична лихоманка (наприклад, тип 1) і гострий гломерулонефрит (наприклад, тип 2) [2-4]. Антибіотикотерапія стрептококового фарингіту є ефективною в більшості випадків, забезпечуючи ерадикацію стрептокока з глотки, і таким чином усуває ризик розвитку ревматичної лихоманки.
СГА передається від людини до людини повітряно-крапельним шляхом, характеризується коротким інкубаційним періодом тривалістю 2-5 днів. Пік захворюваності на фарингіт, асоційований із СГА, припадає на кінець зими і початок весни, коли діти переважно перебувають у приміщеннях (під час навчання і занять спортом). Колонізація СГА також вища в зимовий період, і хоча до 20% дітей шкільного віку колонізуються СГА в зимово-весняний період, колонізація не сприяє поширенню хвороби [5-7].
У країнах із низьким і середнім рівнем доходу та в інших випадках, де наявне масове скупчення людей (наприклад, у школах), спалахи фарингіту є поширеними [8]. СГА-фарингіт може виникати в будь-якому віці, найчастіше – у дітей шкільного віку з піком захворюваності у 7-8 років. Фарингіт, асоційований із СГА, рідко зустрічається в дітей молодше 3 років, підлітків і дорослих осіб [9, 10].
Клінічна картина
Класична форма СГА-фарингіту характеризується раптовою появою лихоманки і болю в горлі із запаленням мигдаликів, що виявляється під час огляду [9]. Часто наявна незначна шийна лімфаденопатія. Також при СГА-фарингіті можуть спостерігатися піднебінні петехії, «полуничний язик», червоний набряк язичка або скарлатиноподібний висип.
Діагностика СГА-фарингіту становить певні труднощі, оскільки дуже часто клінічні симптоми фарингіту можуть бути подібними до інших захворювань (наприклад, вірусного фарингіту і хвороби Кавасакі), але жоден з них не є патогномонічним для СГА-фарингіту. Іншими клінічними ознаками можуть бути головний біль, міалгія, блювання, біль у животі.
Виявити та відокремити дітей із колонізацією СГА у глотці від дітей із СГА-фарингітом є важким завданням. Рекомендується уникати проведення тестів на виявлення стрептокока в дітей із клінічними ознаками вірусної інфекції, такими як кашель, ринорея, закладеність носа, хриплий голос, діарея, кон’юнктивіт, нежить або виразки ротової порожнини [9, 11]. Результати нещодавнього дослідження Shapiro D.J. та співавт. (2017) підтверджують цю рекомендацію. Дослідники встановили, що в дітей із вірусними ознаками, особливо ринореєю, рідше виявляли стрептококовий антиген. Крім того, вірогідність позитивного результату тесту на антиген зменшувалася зі збільшенням кількості вірусних ознак [11].
Типові клінічні прояви СГА-тонзиліту рідко спостерігають у дітей віком <3 років. У дітей раннього віку СГА-інфекція, як правило, має більш гострий перебіг і супроводжується субфебрильною температурою, метушливістю, анорексією, закладеністю носа, слизово-гнійною ринореєю та лімфаденопатією [12, 14].
Паратонзилярний абсцес
Паратонзилярний абсцес (ПТА) – гостре гнійне запалення, локалізоване в навколомигдаликовій клітковині, яке клінічно нагадує стрептококовий фарингіт, хоча можуть розвиватися додаткові клінічні симптоми: дисфагія, тризм, одинофагія, слинотеча і зміна голосу (стає гугнявим). Під час огляду можна помітити збільшення мигдаликів із контралатеральним відхиленням язичка [14]. У дітей молодшого віку рідше спостерігають біль у горлі, набряк шиї та болючість під час огляду [15].
Гнійні і негнійні ускладнення
Діти з невчасно встановленим діагнозом СГА-тонзиліту мають підвищений ризик розвитку гнійних ускладнень, таких як середній отит, синусит і ПТА. Результати численних систематичних оглядів продемонстрували, що призначення адекватного лікування значно знижує цей ризик [16]. Проте величина ризику в разі відсутності терапії є незначною.
Результати дослідження Little P. та співавт. (2014) показали, що кількість випадків СГА-тонзиліту, який потребує призначення лікування для зменшення ризику ускладнень (середнього отиту або синуситу), становила 193 випадки з тих, хто отримував антибіотикотерапію на момент першого візиту, і 174 випадки з тих, хто отримував відстрочену антибіотикотерапію [17].
ПТА є більш рідкісним ускладненням СГА-тонзиліту порівняно із середнім отитом і синуситом. Щорічна захворюваність на ПТА становить 9,4 на 100 тис. дітей віком <20 років. Зазвичай спостерігається в підлітків, з піком захворюваності в 13 років [18]. Результати останніх досліджень демонструють, що для зменшення ризику розвитку ПТА, як і у випадку середнього отиту й синуситу, негайне застосування антибіотика не є кращою практикою, ніж його відстрочене застосування або відсутність призначення. Ці дані свідчать, що ранні ознаки ПТА можуть виявлятися при початковій клінічній картині СГА-тонзиліту [17, 19]. Виявлено, що ризик небажаних ефектів від застосування антибіотиків набагато вищий, ніж ризик розвитку середнього отиту, синуситу та ПТА після пропущеного діагнозу СГА-фарингіту. Нещодавній Кокранівський огляд продемонстрував, що ризик розвитку блювання, діареї або висипу був вищим у дітей, які отримували антибіотики, ніж у тих, хто їх не отримував (відносний ризик 1,38, 95% довірчий інтервал 1,19-1,59) [14, 20].
Гостра ревматична лихоманка (ГРЛ) зустрічається переважно в дітей шкільного віку, віком 5-14 років із нелікованим тонзилітом в анамнезі [21]. Існують дані про поодинокі випадки ГРЛ у дітей віком від 2 до 3 років у групах високого ризику [22].
Критерії Джонса для діагностики ГРЛ були переглянуті у 2015 р., щоб краще диференціювати осіб із низьким ризиком від тих, хто має помірний або високий ризик розвитку ГРЛ [21]. У перегляді зберігаються основні і другорядні критерії, але вони відрізняються для груп із низьким/помірним/високим ризиком. Зміни діагностичних критеріїв стали важливим оновленням в оцінці, оскільки ГРЛ рідко зустрічається в промислово розвинених країнах і більше не є хворобою, про яку повідомляють Центри контролю та профілактики захворювань (CDC) [21-24]. Однак ГРЛ і ревматична хвороба серця продовжують залишатися основними причинами захворюваності в країнах із низьким і середнім рівнем доходу і в декретованих групах населення, що підкреслює важливість своєчасної діагностики й лікування СГА-тонзиліту в цих групах [25-27].
Діагностика
Точна діагностика СГА-фарингіту важлива для зменшення наслідків нелікованої інфекції та обмеження її поширення в популяції. Оскільки більшість випадків дитячої ангіни має вірусну етіологію, точна діагностика етіології фарингіту також є корисною та запобігає непотрібному застосуванню антибіотиків. Клінічні ознаки та симптоми, навіть якщо їх об’єднати в прогностичні фактори, не є надійними для діагностики СГА-фарингіту в дітей [28].
Для точної діагностики СГА-фарингіту Американським товариством з інфекційних хвороб (Infectious Diseases Society of America, IDSA) рекомендована діагностика за допомогою експрес-тесту на виявлення антигену (rapid antigen detection test – RADT) [9]. Чутливість RADT, на яку впливає якість зразка, зазвичай становить 70-90% порівняно з кров’яним агаром [29-31]. IDSA і Американська асоціація серця (American Heart Association) рекомендують підтверджувати діагноз за допомогою культурального дослідження в дітей із негативним RADT, тоді як європейські рекомендації стверджують, що культуральне дослідження не є необхідним після отримання негативних результатів RADT у дітей/дорослих із гострим болем у горлі [9]. Хибнопозитивні результати RADT можуть бути в дітей, які нещодавно отримували терапію від СГА-фарингіту, або у випадку, коли термін придатності тесту перевищив рекомендації виробника [34, 35].
Тести ампліфікації нуклеїнових кислот (nucleic acid amplification tests – NAAT) мають вищу чутливість, ніж RADT, і дають результат за коротший час, ніж культуральне дослідження. Враховуючи високу чутливість NAAT, деякі медичні установи замінили алгоритми діагностики стрептококової інфекції з культурального дослідження/RADT на NAAT [36]. Однак важливо враховувати, що NAAT, RADT і культуральне дослідження не розрізняють СГА-інфекцію і колонізацію стрептококом.
Щоб уникнути помилкового діагнозу і непотрібної антибіотикотерапії, необхідно проводити відбір пацієнтів для діагностики. Так, тестування на СГА-фарингіт, як правило, не рекомендовано дітям <3 років або пацієнтам будь-якого віку з епідеміологічними і клінічними ознаками, які свідчать про вірусну етіологію фарингіту [9]. Тестування безсимптомних пацієнтів, які мали контакт із хворим на СГА-фарингіт, не рекомендовано, за умови, якщо такі контакти не мають підвищеного ризику розвитку ускладнень СГА-інфекції, наприклад, в осіб із високим ризиком ГРЛ або рецидивом симптомів, які свідчать про СГА-фарингіт.
Лікування
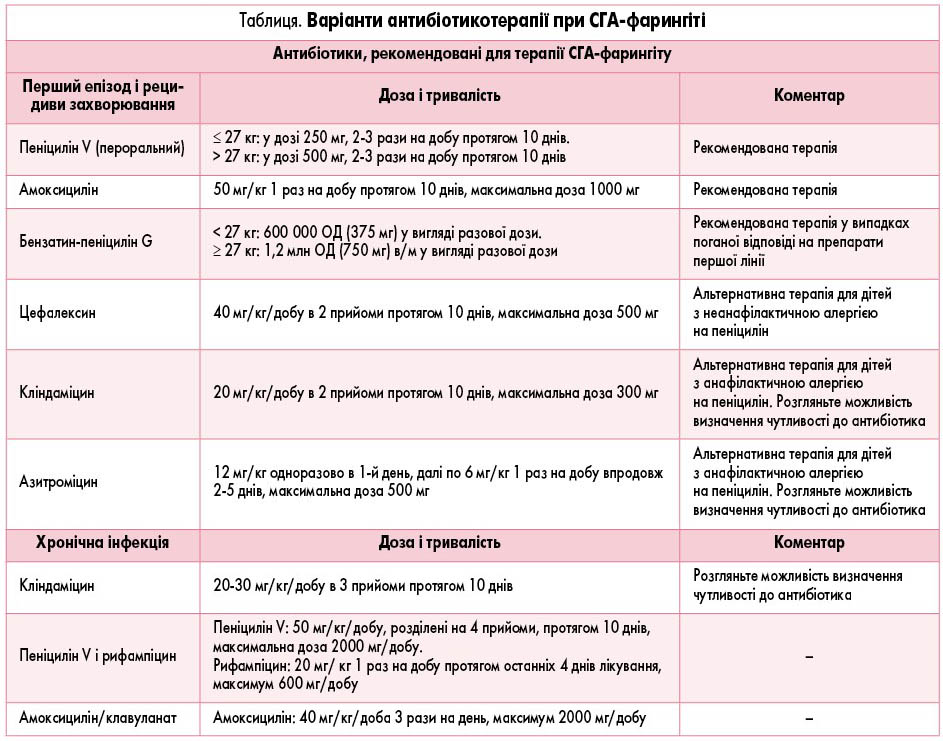
Антибіотикотерапія (табл.) рекомендована пацієнтам з ознаками та симптомами фарингіту, які мають лабораторне підтвердження СГА як збудника захворювання. Стійкість СГА до пеніциліну сьогодні не підтверджена. Враховуючи вузький спектр дії, низьку вартість і ефективність у профілактиці ГРЛ, пеніцилін залишається препаратом вибору для лікування СГА-фарингіту. Амоксицилін не поступається ефективністю пеніциліну V при застосуванні в дозі 50 мкг/кг, максимальна доза становить 1000 мг протягом 10 днів. Бензатин-пеніцилін G можна вводити внутрішньом’язово, проте ін’єкція може супроводжуватися болем. Для пацієнтів із неанафілактичною алергією на пеніцилін рекомендованим препаратом є цефалоспорин І покоління цефалексин. Кліндаміцин або макролід (наприклад, азитроміцин) можна використовувати для лікування пацієнтів з анафілактичною реакцією або гіперчутливістю 1-го типу на пеніцилін.
Для дітей із рецидивом лабораторно підтвердженого СГА-фарингіту невдовзі після завершення антибіотикотерапії можна використовувати ті самі рекомендовані або альтернативні антибіотики (табл.), наприклад, цефалоспорин вузького спектра дії, амоксицилін-клавуланат або макролід. Доцільність лабораторного підтвердження чутливості слід розглянути при застосуванні не-β-лактамних антибіотиків, оскільки в деяких географічних регіонах зареєстровано високі показники резистентності до них [37-40]. Сульфаніламіди, тетрацикліни та фторхінолони не рекомендовані для лікування СГА-фарингіту.
Повторні позитивні тести на СГА можуть вказувати на наявність хронічної інфекції в глотці на тлі вірусного фарингіту або фарингіту іншої етіології. Антибактеріальна терапія для ліквідації хронічної інфекції зазвичай не показана з огляду на ризик розвитку ускладнень, асоційованих із лікуванням [7, 9].
Ліквідація хронічної СГА-інфекції може бути рекомендована в таких випадках:
- спалахи СГА-фарингіту в закритих або напівзакритих населених пунктах;
- спалахи інвазивної СГА-інфекції або її ускладнень у суспільстві, наприклад, ГРЛ;
- ГРЛ у сімейному або особистому анамнезі;
- численні епізоди СГА-фарингіту в сім’ї протягом кількох тижнів, незважаючи на відповідну антибіотикотерапію [9, 12].
Пеніцилін або амоксицилін можуть бути малоефективними при лікуванні хронічної СГА-інфекції порівняно з іншими антибіотиками (табл.) [9]. Повторне інфікування може також відбуватися після повної ерадикації збудника, а персистенція інфекції може зберігатися від декількох місяців до декількох років [41].
Не рекомендовано проведення тонзилектомії виключно з метою зменшення частоти епізодів СГА-фарингіту. Якщо частота епізодів фарингіту становить принаймні 7 епізодів на рік або від 3 до 5 епізодів впродовж 2 років, слід розглянути питання тонзилектомії. Також тонзилектомія може бути рекомендована при рецидивному фарингіті, якщо в анамнезі наявні додаткові фактори, такі як ПТА або множинна алергія на антибіотики [42].
Висновки
Тонзиліт – одна з найпоширеніших скарг, з якою звертаються по медичну допомогу. СГА як причина тонзиліту є поширеною проблемою для педіатричних пацієнтів і їхніх батьків. Більшість випадків тонзиліту мають вірусну етіологію, тому визначення критеріїв відбору пацієнтів, яким показана діагностика бактеріальної етіології захворювання, є важливим питанням сучасного менеджменту пацієнтів із підозрою на стрептококовий фарингіт. Такий підхід забезпечить зменшення гіпердіагностики та, відповідно, витрати системи охорони здоров’я.
Реферативний огляд статті Nortona L., Myers A. (2021). The treatment of streptococcal tonsillitis/pharyngitis in young children. World Journal of Otorhinolaryngology – Head and Neck Surgery, Vol. 7, Iss. 3, P. 161–165. https://doi.org/10.1016/j.wjorl.2021.05.005.
Підготувала Анна Хиць
Тематичний номер «Педіатрія» № 5 (66) 2022 р.