24 січня, 2023
Гострі запальні захворювання лімфоглоткового кільця у практиці лікаря-педіатра
15-16 вересня в цифровому форматі відбулася Всеукраїнська науково-практична конференція «Актуальні питання педіатрії» (Сідельниковські читання), присвячена пам’яті видатного українського вченого-педіатра, члена-кореспондента НАН, АМН України, заслуженого діяча науки і техніки України, професора В.М. Сідельникова (1928-1997). За багато років проведення щорічні читання стали традицією для української педіатрії. Цьогорічні читання були присвячені сучасним викликам, що постали перед педіатрією, та традиційно зібрали понад 2000 дитячих і сімейних лікарів з усіх регіонів країни.
 У рамках заходу професор кафедри терапії, сімейної та екстреної медицини післядипломної освіти Івано-Франківського національного медичного університету, доктор медичних наук Іванна Василівна Кошель в оглядовій доповіді «Обґрунтоване лікування гострого запалення лімфоглоткового кільця – запорука ефективності та профілактики ускладнень» відобразила сучасні стандарти лікування найбільш поширених запальних захворювань лімфоглоткового кільця у дітей, сфокусувавши увагу на менеджменті дітей із назофарингітом і тонзилітом.
У рамках заходу професор кафедри терапії, сімейної та екстреної медицини післядипломної освіти Івано-Франківського національного медичного університету, доктор медичних наук Іванна Василівна Кошель в оглядовій доповіді «Обґрунтоване лікування гострого запалення лімфоглоткового кільця – запорука ефективності та профілактики ускладнень» відобразила сучасні стандарти лікування найбільш поширених запальних захворювань лімфоглоткового кільця у дітей, сфокусувавши увагу на менеджменті дітей із назофарингітом і тонзилітом.
Якщо проаналізувати поширеність діагнозів, які найчастіше в рутинній клінічній практиці встановлює лікар на амбулаторному прийомі, у тому числі й лікар первинної ланки, й отоларинголог, можна побачити, що близько 20-25% випадків – це гострі запальні захворювання верхніх дихальних шляхів. При цьому якщо серед дорослих пацієнтів перше місце посідає гострий риносинусит, то у педіатричній практиці це запальні захворювання лімфоглоткового кільця, тобто глоткового мигдалика або піднебінних мигдаликів ротоглотки.
Першим представником групи гострих запальних захворювань лімфоглоткового кільця є назофарингіт – запалення слизової оболонки та лімфоїдної тканини носоглотки понад її фізіологічну норму. У переважній більшості випадків, особливо при гострому запаленні, етіологічним чинником виступають саме інфекційні агенти, у тому числі вірус Епштейна – Барр, оскільки він проявляє тропність до лімфоїдної тканини. Чим більш рекурентного та хронічного перебігу набуває захворювання, тим більшу роль в етіології починають відігравати бактеріальні агенти. У рідких випадках, якщо захворювання набуло рекурентного або хронічного перебігу, ключовим етіологічним чинником виступає бактеріальний агент. У деяких випадках етіологічним чинником може виступати грибковий агент. Також у патофізіології захворювання може брати участь алергічний процес, зокрема респіраторні алергени. Це пов’язано з тим, що будова глоткового мигдалика, як відомо, представлена двома структурами: респіраторним епітелієм та лімфоїдною тканиною. Ураження лімфоїдної тканини проявляється збільшенням лімфоїдних гранул глотки і задньошийних лімфовузлів (л/в), які є регіонарними для глоткового мигдалика. Останні два симптоми є патогномонічними і визначають саме діагноз назофарингіту, оскільки вказують на ураження лімфоїдної тканини, тоді як закладеність носа характерна і для інших ЛОР-захворювань, у тому числі й гострого риносинуситу.
Другим представником цієї групи захворювань є тонзиліт – запалення піднебінних мигдаликів понад їх фізіологічну норму, а отже, з додатковою виникаючою клінічною симптоматикою. Етіологічними чинниками гострого тонзиліту виступають як вірусні (70-85%), так і бактеріальні агенти, зокрема стрептокок (15-30%), які клінічно мають певні особливості. Стратегії лікування захворювань лімфоглоткового кільця базуються на етіології захворювання. Етіологічний чинник покладений в основу всіх існуючих сьогодні класифікацій. Так, наприклад, відповідно до останньої Міжнародної класифікації хвороб 11 перегляду (2022), гострий тонзиліт класифікують на 3 групи: стрептококовий тонзиліт, інші визначені гострі тонзиліти (коли відомий збудник, проте це не стрептокок) та невизначені тонзиліти. Радянська морфологічна класифікація, яка класифікувала тонзиліт на катаральний, фолікулярний та лакунарний, є застарілою, оскільки ніяк не впливає на вибір тактики лікування.
Клінічні критерії гострого тонзиліту специфічні, включають біль у горлі, гіперемію, набряк мигдаликів (можливо, з нальотом), регіонарний лімфаденіт та неспецифічні загальноінфекційні симптоми: гарячку, слабкість, нездужання, біль у суглобах та попереку. Після встановлення діагнозу важливо встановити етіологічний чинник захворювання, зокрема визначити, чи має тонзиліт стрептококову етіологію. Для цього сьогодні в арсеналі лікарів є різні шкали, що включають певні клінічні критерії діагностики, відповідно до яких клініцист визначає кількість балів (таблиця). Залежно від суми набраних балів встановлюється ймовірний діагноз та визначається подальша стратегія менеджменту. Наприклад, при сумі набраних балів за шкалою Mclsaac <3 визначається висока ймовірність вірусного тонзиліту, тоді як сума балів від 3 до 5 визначає високу ймовірність стрептококового тонзиліту, що потребує проведення бактеріологічного дослідження. Після лабораторного підтвердження стрептококової етіології тонзиліту хворому призначається відповідна антибактеріальна терапія (АБТ).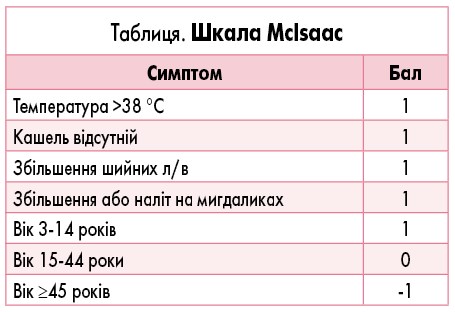
Сучасні стратегії терапії хворих із гострими запальними захворюваннями лімфоглоткового кільця різняться залежно від діагнозу та етіологічного збудника. Так, лікування гострого назофарингіту включає проведення іригаційної терапії, застосування нестероїдних протизапальних препаратів (НПЗП) або парацетамолу та місцевих НПЗП при супутньому болю в горлі. Що стосується лікування небактеріального тонзиліту, терапія також включає застосування НПЗП або парацетамол при клінічно вираженій гарячці або інтенсивному больовому синдромі (за Візуальною аналоговою шкалою болю >5 балів) та місцеві НПЗП. Тобто при відсутності у хворого клінічно значимої гарячки (t <38 °С) терапія передбачає застосування сольових розчинів та місцевих препаратів для горла. Ці рекомендації відображені і в сучасних українських протоколах лікування.
Хоча запальні захворювання лімфоглоткового кільця характеризуються тенденцією до самоодужання, навіть при відсутності лікування, вони можуть призводити до негативних наслідків для здоров’я. За статистикою, аденотомія є найчастішою операцією в дитячому віці, пік припадає на 3-6 років, що співпадає з піком захворюваності на гострі респіраторні вірусні інфекції. Як відомо, головним показанням до проведення аденотомії є клінічно значима гіпертрофія глоткового мигдалика, коли порушується функція носового дихання або слухової труби. При цьому чинником, який відіграє ключову роль у розвитку гіпертрофії глоткового мигдалика, є високе антигенне навантаження, тобто часті захворювання на назофарингіт. Американська академія отоларингології, хірургії голови і шиї (American Academy of Otolaryngology-Head and Neck Surgery) у своїх рекомендаціях зазначає, що показами до проведення аденотомії у дітей <12 років є: >4 епізодів рекурентного гнійного нежитю протягом останніх 12 місяців та наявність персистуючих симптомів назофарингіту після двох курсів АБТ.
Ці дані свідчать, що, здавалося б, незначне захворювання із легким перебігом, для лікування якого рекомендована іригаційна та симптоматична терапія, може потребувати проведення повторних курсів системної АБТ і навіть, за потреби, хірургічного втручання. Схожа ситуація із перебігом рецидивуючого або рекурентного тонзиліту. Рішення про необхідність проведення тонзилектомії (критерії Paradise) базуються на наявності у хворого щонайменше 7 епізодів за останні 12 місяців, щонайменше 5 епізодів на рік за останні 2 роки або щонайменше 3 епізодів на рік за останні 3 роки. Таким чином, проблема лікування гострих запальних захворювань лімфоглоткового кільця є актуальною. Вчені продовжують шукати препарати або методики лікування, які могли б впливати на тривалість, тяжкість перебігу, а також частоту захворюваності в дитячому віці.
Враховуючи усе вищесказане, на особливу увагу заслуговує препарат Імупрет® (фармацевтична компанія Bionorica SE) для лікування захворювань лімфоглоткового кільця. Результати досліджень in vitro продемонстрували, що на тлі застосування препарату підвищувалася ефективність фагоцитозу за рахунок хемотаксису фагоцитів та поглинання ними патогенів, що, як відомо, є ключовим шляхом елімінації збудників в лімфоїдній тканині. Результати інших досліджень in vitro продемонстрували, що препарат Імупрет® активує «кисневий вибух» в імунних клітинах (гранулоцити та моноцити), тим самим підвищуючи ефективність реакції клітинного імунітету. У дослідженні В.І. Попович та співавт. (2014), в якому оцінювалася ефективність застосування препарату щодо тривалості та тяжкості симптомів вірусного назофарингіту у дітей 6-12 років, продемонстровано, що вже на 7-й день застосування препарату Імупрет® спостерігалася позитивна динаміка регресії клінічних проявів захворювання, особливо тих, що пов’язані з ураженням лімфоїдної тканини.
У 2019 р. були оприлюднені результати дослідження, метою якого була оцінка терапевтичної ефективності рослинного препарату Імупрет® при лікуванні гострого небактеріального тонзиліту. Результати цього дослідження визначили, що комплексний фітоніринговий екстракт BNO 1030 (Імупрет®) володіє противірусною, протизапальною активністю, стимулює інтерфероногенез і фагоцитоз та підвищує ефективність універсальних реакцій клітинного імунітету. Статистично достовірна різниця у регресії симптомів тонзиліту реєструється вже на 3-й день від початку терапії, а в загальному терапевтичний виграш складає 4 дні. При лікуванні тонзиліту важливою проблемою також є необґрунтована АБТ. Результати дослідження продемонстрували, що застосування препарату Імупрет® знижує необхідність призначення антибіотиків на 59%.
Таким чином, захворювання лімфоглоткового кільця є поширеною патологією, з якою стикається на практиці лікар-педіатр. За сучасними даними, гострий тонзиліт та назофарингіт є частими причинами необґрунтованої АБТ. Незважаючи на тенденцію до самоодужання, рецидивуючий перебіг цих захворювань призводить до гіпертрофії лімфоїдних елементів глотки, що є основною причиною хірургічних втручань у педіатричній практиці. Сьогодні науковці продовжують активно шукати препарат, який впливав би як на тривалість, так і тяжкість перебігу і частоту захворювань лімфоглоткового кільця. Саме таким препаратом є Імупрет®. Результати сучасних досліджень продемонстрували, що патогенетичне лікування з використанням фітонірингового екстракту BNO 1030 забезпечує швидке настання регресії клінічної симптоматики та одужання пацієнта, а також скорочення на 59% необґрунтованого призначення АБТ.
Підготувала Анна Хиць
Тематичний номер «Педіатрія» № 5 (66) 2022 р.



