25 вересня, 2022
Інновації в лікуванні посттравматичного стресового розладу
Під час або після травматичної події людина відчуває страх. Дихання та серцебиття пришвидшуються, кровообіг до органів збільшується, м’язи напружуються – в такий спосіб організм готується до небезпеки. Із припиненням дії стресового чинника ці відчуття зникають, однак за певних обставин відчуття страху триває протягом тривалого періоду після стресової події. Цей стан називають посттравматичним стресовим розладом (ПТСР), і в умовах воєнного стану він набуває надзвичайного поширення як серед цивільного населення, так і серед військових. Для збереження психічного здоров’я населення лікарю важливо розуміти принципи розвитку та методи впливу при лікуванні цього розладу. Про вплив психологічної травми на функції мозку й особливості терапевтичної стратегії за цієї патології розповідає Джаванбахт Араш, психіатр, нейрофізіолог, ад’юнкт-професор психіатрії Університету Вейна (м. Детройт, США), директор Клініки досліджень стресу, травми та тривоги.
Згідно з даними статистики, близько 10% населення планети (з них 6,3% – жінки та 3,7% – чоловіки) мають симптоми ПТСР. Для порівняння: на шизофренію страждає майже 1% населення світу. Значна поширеність ПТСР реєструється серед представників таких професій, як військові, пожежники, співробітники правоохоронних органів, лікарі, котрі у своїй професійній діяльності постійно стикаються зі стресовими та травматичними подіями. Разом із тим до групи ризику виникнення ПТСР входять внутрішньо переміщені особи (ВПО) та люди, які зазнали тортур, свідки воєнних дій, убивств або інших видів насильства.
В Україні наразі недостатньо актуальних досліджень про поширеність ПТСР. Однак дослідження 2016 року за участю 2203 ВПО з Донецької та Луганської областей виявило, що 27,4% учасників (31,1% жінок і 19,6% чоловіків із загальної кількості) страждали на ПТСР, що робить вивчення цього розладу особливо актуальним у сучасних українських реаліях.
Основними типами психічної травми, які спричиняють розвиток ПТСР, є:
- тортури (53,8% випадків);
- зґвалтування (49%);
- тяжке побиття (31,9%);
- інші типи сексуального насильства (23,7%);
- серйозний інцидент або травма (16,8%);
- вогнепальне або ножове поранення (15,4%);
- раптова смерть близького друга чи родича (7,3%);
- свідок вбивства чи завдання тяжких побоїв (7,3%);
- природна катастрофа (3,8%).
Потрібно розуміти, що, зважаючи на нечасте звернення пацієнтів із легкими субпороговими симптомами та поширені в суспільстві стереотипи щодо неефективності психологічної допомоги, далеко не всі випадки ПТСР потрапляють до статистичних зведень. Тому реальна поширеність розладу може бути набагато більшою, на що варто звертати увагу під час консультації пацієнтів, особливо в умовах воєнного стану.
Чому діагностика ПТСР утруднюється навіть при зверненні до лікаря?
По-перше, найчастіше пацієнти приходять із приводу інших патологій, тому фокус уваги лікаря спрямовано на інші, можливо, серйозніші захворювання, але інколи саме ПТСР може зашкодити ефективному лікуванню через знижений комплаєнс пацієнта та лікаря. По-друге, ПТСР може виникнути в пацієнта задовго до звернення до терапевта, через що сам хворий не надаватиме значення стресовій події, яка начебто давно пережита. При цьому симптоми основного захворювання можуть являти собою соматизацію ПТСР, на що варто звертати увагу лікарю при збиранні анамнезу.
На сучасному етапі діагностика ПТСР здійснюється за критеріями Діагностичного та статистичного посібника з психічних розладів Американської психіатричної асоціації (DSM-V), які включають такі 5 пунктів:
Критерій А. Наявність в анамнезі психічної травми, коли життя людини або її близького друга чи родича прямо (воєнні дії, природна чи техногенна катастрофа) чи опосередковано (свідок вбивства, надзвичайної ситуації тощо) піддавалося небезпеці.
Критерій B. Симптоми вторгнення (негативні спогади, асоціації з психічною травмою, нічні жахи).
Критерій C. Симптоми уникнення: бажання хворого абстрагуватися від будь-яких зовнішніх (новини, чутки, місця, де сталася травматична подія) чи внутрішніх (спогади, небажання спати через нічні жахи) нагадувань про причину травми.
Критерій D. Наявність негативного, депресивного настрою, апатичні зміни в поведінці.
Критерій E. Гіперзбудження: генералізація поведінкових реакцій на незначний стресовий чинник за типом «бий або біжи».
Які зміни відбуваються в мозку при розвитку ПТСР?
Загалом унаслідок неадекватної реакції на стресову подію в мозку розвиваються генералізація страху (наприклад, гучний звук при закриванні дверей або вибухи під час салюту можуть спричинити панічну атаку через негативні спогади й асоціації з вибухами) та втрата контексту щодо сприйняття стресового чинника (проїзд військової техніки на параді викликає такі самі негативні відчуття, як і під час воєнних дій).
Одна з головних мозкових структур, яка відповідає за виникнення страху, – мигдалина. У разі дії стресового чинника вона надсилає імпульси в ділянку гіпокампа (центр короткострокової пам’яті), острівця (один із центрів, які відповідають за виникнення емоцій) і префронтальної кори (центр когнітивних функцій). Остання, аналізуючи отриману інформацію, передає сигнали в розташовані нижче структури, зокрема в гіпоталамус, який завдяки гіпоталамо-гіпофізарно-наднирковій осі спричиняє відповідь організму на стресовий чинник, збільшуючи концентрацію гормонів стресу (адреналіну, норадреналіну, кортизолу) в крові. Не меншу роль відіграє збільшення функціональної активності симпатичної нервової системи, що сумарно призводить до розвитку стресу в організмі та його переходу в режим «бий або біжи».
За нормальних обставин після закінчення дії стресового чинника всі активовані системи повертаються до нормального функціонування, проте в пацієнтів із ПТСР вони, навпаки, залишаються в гіперактивному стані. З часом через надмірну активність мигдалини й острівця в пацієнтів виникають надмірні емоційні та рухові реакції на незначні стресові чинники. Водночас знижується функціональна активність (а з часом і об’єм) гіпокампа та префронтальної кори, наслідками чого є генералізація страху та втрата контексту щодо сприйняття потенційного стресового чинника.
Які зміни в організмі відбуваються при розвитку ПТСР?
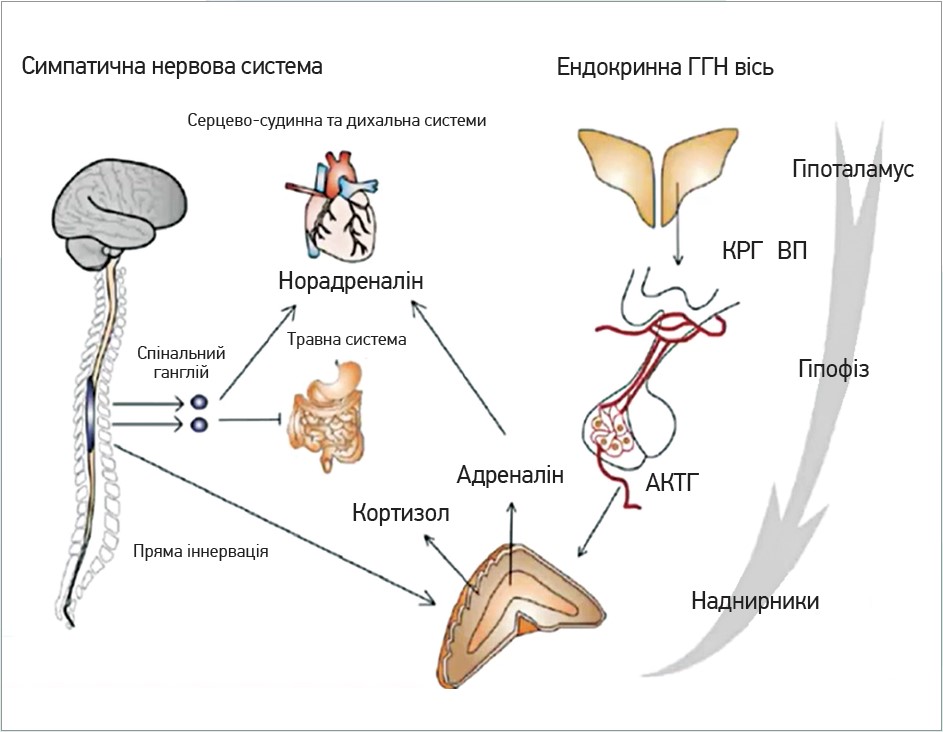
Надмірна активність мигдалини мозку та суміжних структур, які відповідають за стрес, зумовлює подальшу активацію симпатичної нервової й ендокринної гіпоталамо-гіпофізарно-надниркової систем (рис.).
Рис. Зміни в організмі людини при розвитку ПТСР
Примітки: ендокринна ГГН вісь – ендокринна гіпоталамо-гіпофізово-надниркова вісь; КРГ – кортикотропін-рилізинг-гормон; АКТГ – адренокортикотропний гормон; ВП – вазопресин.
Тривала дія симпатичної нервової системи та гормонів стресу призводить до низки змін в основних системах організму. Насамперед впливу зазнає серцево-судинна система, наслідком чого є підвищення частоти серцевих скорочень, артеріального тиску, хвилинного об’єму крові й ударного об’єму серця. Імунна система реагує на стрес підвищенням рівнів прозапальних цитокінів, як-от інтерлекіни 1 та 6, фактор некрозу пухлини та С-реактивний білок. Вплив на метаболізм головним чином полягає в підвищенні рівня глюкози в крові (гормони надниркових залоз є контрінсулярними), зростанні швидкості обміну жирів і білків, у результаті чого збільшується енергетичний запас клітин.
Тривале перебування організму в «бойовій готовності» з часом зумовлює розвиток низки коморбідних патологій, які зазвичай виникають через виснаження мозкових структур і реакцій організму на стрес. Найчастіше розвиваються такі супутні патологічні порушення:
- депресивний розлад (50-70% випадків);
- тривожні розлади;
- алкогольна/наркотична залежність;
- ожиріння та метаболічний синдром;
- синдром хронічного болю;
- серцево-судинні захворювання;
- зниження критики до власного стану здоров’я.
Окремою проблемою виступає соматизація психічних симптомів, що також є дуже характерним для тривалого ПТСР.
Отже, готуючись до небезпеки, організм захищає себе від дії стресових чинників. Однак у разі виснаження компенсаторних механізмів усі вищезазначені впливи нервової й ендокринної систем мають наслідком виникнення низки супутніх захворювань, ангедонії (нездатність отримувати задоволення від тих чи інших дій) і апатії (відсутність інтересу до будь-чого).
Варто зазначити, що стан гіперактивності нервової системи прямо корелює з часом дії стресового чинника та може зберігатися протягом тривалого часу. Наприклад, за даними власного дослідження, серед осіб, які жили в умовах воєнного конфлікту в Сирії, тяжчі симптоми ПТСР реєструвалися в пацієнтів, котрі довше перебували в зоні бойових дій. При цьому симптоми перебування організму в стані стресу зберігалися навіть після 4 років із моменту виїзду із зони воєнного конфлікту.
Які основні можливості лікування ПТСР?
У гострій фазі захворювання лікування полягає в наданні психологічної підтримки, запевненні пацієнта в його фізичній безпеці й уникненні розпитування про деталі пережитих подій. Ефективним також є обмеження доступу (наприклад, до 1 год на день) до графічних інформаційних джерел, що супроводжуються кадрами катастрофи.
Надалі основним методом лікування ПТСР є комбінація психо- та фармакотерапії. З-поміж лікарських засобів найбільшу доказову базу мають інгібітори зворотного захоплення серотоніну та норадреналіну. Натомість празозин, який раніше використовувався для лікування нічних жахів, на сьогодні не рекомендується через низький рівень доказів і велику кількість побічних явищ. Як психотерапія найдоречнішою є терапія впливу (exposure therapy), когнітивно-поведінкова терапія (КПТ) та EMDR-терапія (десенсибілізація та репроцесуалізація рухом очей).
Чого варто уникати при лікуванні ПТСР?
- Форсоване опитування з приводу травматичної події може викликати в пацієнта неприємні спогади, що призведе до погіршення стану.
- Профілактичний прийом пропранололу. Згідно з дослідженнями, застосування цього препарату супроводжується багатонадійним покращенням лабораторних показників, але його клінічна ефективність у разі ПТСР у дозах 40-240 мг залишається сумнівною.
- Прийом бензодіазепінів протягом тривалого періоду супроводжується ризиком розвитку залежності та потенційним перериванням терапевтичної дії психотерапії.
- Антипсихотичні та протиепілептичні засоби. Сучасні дослідження з приводу клінічної ефективності цих засобів характеризуються неоднозначністю. Тому з огляду на контроверсійність результатів і досить велику кількість побічних ефектів, зокрема ризик розвитку метаболічних порушень, додавання антипсихотичних і протиепілептичних препаратів як супутньої терапії не рекомендується.
- Кетамін/MDMA та D-циклосерин. Незважаючи на потенційну ефективність використання цих груп лікарських засобів, недостатня кількість результатів клінічних досліджень не дає змоги впевнено використовувати їх для лікування ПТСР.
Новітнім підходом у терапії ПТСР є використання технологій віртуальної та доповненої реальності. Раніше ці технології вже впроваджувалися в комплекс лікування різноманітних фобій, наприклад арахнофобії. Створення павука в режимі доповненої реальності в комплексі з настановами психотерапевта давало пацієнту зі страхом до павуків змогу вже через годину після такого лікування доторкнутися до членистоногого. Для лікування ПТСР симулюється окрема модель небезпечної ситуації, яка пов’язана з психотравмою. При цьому пацієнт проходить через усі стресові сценарії, які могли спричинити розлад, і завдяки підтримці психотерапевта з часом має можливість остаточно позбутися ПТСР і наново інтегруватися в суспільство.
Варто зауважити, що лише фармакотерапія не здатна вилікувати ПТСР, але вона сприяє кращій ефективності психотерапії. Особливого значення використання лікарських засобів набуває в пацієнтів із груп ризику: робітників правоохоронних органів, пожежників, біженців, потерпілих після ДТП, обстрілів тощо, а також в осіб, чий стан після травми супроводжується значним виснаженням і низьким комплаєнсом до психотерапії.
Поговорімо докладніше про окремі групи населення, що мають свої особливості перебігу та лікування ПТСР.
Діти піддаються впливу надзвичайних ситуацій так само, як і дорослі, тому мають такий самий ризик розвитку цього розладу. Наприклад, серед дітей, які пережили воєнні дії, в 53,5% розвиваються тривожні розлади; в 76,7% спостерігається тривожність при розлученні з батьками; в 5,9% – ПТСР. Незрілість мозкових структур і менші енергетичні запаси організму порівняно з дорослими є причиною частішого розвитку тяжчих симптомів ПТСР у дитячого населення.
У дітей, народжених після війни, також може спостерігатися симптоматика ПТСР, хоча вони не стикалися з бойовими діями у своєму житті. Подібне явище пов’язане з наслідуванням на підсвідомому рівні тривожної та невротичної поведінки батьків із метою власної підготовки до потенційної стресової ситуації. При цьому на молекулярному рівні відбуваються генетичні зміни, де через метилювання ДНК гени, які відповідають за розвиток стресових реакцій, активуються частіше та в більшій кількості, натомість активність генів, які відповідають за запобігання стресу, навпаки, знижується. Наслідком цього є більша схильність до розвитку ПТСР, невротичних і тривожних розладів.
Перспективними методами лікування розладу в дітей є застосування арттерапії та танцювально-рухової терапії. За останніми літературними даними, ефективність цих методів перевищує 80%, що в складі комплексного лікування може значно покращити сумарний терапевтичний ефект.
Особливістю перебігу ПТСР у ВПО є стійке подовження терміну дії травматичної події через статус, що постійно асоціюється з причиною виїзду з попереднього місця життя. Крім того, при консультації пацієнтів з інших регіонів чи країн лікар може стикнутися з мовними та/або культурними бар’єрами, що здатне зашкодити ефективності лікування.
Проблема лікування працівників професій, які першими відповідають на надзвичайні ситуації (працівники правоохоронних органів, пожежники, військові тощо), переважно полягає в стигматизації та суспільних стереотипах щодо цих професій і психічних розладів. Наприклад, багато постраждалих не хочуть визнавати тяжкість власного стану через страх втратити близьких людей, які можуть не зрозуміти їх, через необхідність бути авторитетом для колег на роботі або через стигми щодо осіб, які вдаються до послуг психотерапевта. При цьому вони страждають від недостатнього розуміння та довіри з боку близьких, що тільки погіршує їхній стан.
Як досягти максимальної ефективності терапії ПТСР?
Мовні та культурні бар’єри, особливості психотерапії з дітьми та стигматизація в суспільстві можуть значно ускладнити лікування ПТСР. Щоби здолати ці перешкоди, варто дотримуватися таких принципів.
- Основна мета на перших етапах терапії – досягнення довіри пацієнта й усвідомлення ним того, що хвороба повністю виліковна.
- Для боротьби зі стигматизацією потрібно докладно пояснити причину та механізм виникнення симптомів. Поряд із цим важливу роль відіграє побудова довірливих стосунків у сім’ї, надання пацієнту контролю при виборі власного лікування та часу для прийняття оптимального рішення. Натомість насильне форсування хворого до певного методу терапії, який йому не до вподоби, може завадити лікуванню.
- Краща ефективність фармакотерапії досягається при поясненні хворому доцільності прийому лікарських засобів і зосередженні уваги на усуненні пріоритетних для нього симптомів (безсоння, тривожність тощо), при цьому даючи хворому можливість самостійно обрати своє лікування, спираючись на рекомендації лікаря.
- Кращий комплаєнс досягатиметься при мінімальній кількості призначених ліків, для чого використовуються комбіновані препарати. Наприклад, тразодон ефективний для комбінованого лікування ПТСР/депресії та безсоння, натомість міртазапін може бути препаратом вибору при ПТСР/депресії та симптомах безсоння на тлі втрати ваги. Утім, слід пам’ятати, що в деяких пацієнтів апатія та знижений настрій можуть бути нормальною реакцією на стресовий чинник, тому за підозри на супутній депресивний розлад потрібно послуговуватися затвердженими критеріями DSM-V.
- Модифікація способу життя пацієнта. Нормалізація режиму сну та неспання, раціональне харчування та додавання помірних фізичних навантажень можуть значно покращити стан пацієнта. Доведено, що щоденні фізичні вправи сприяють роботі гіпокампа та підвищують рівні нейротрофічного фактора BDNF, який відповідає за відновлення нейронів, тому рекомендуються як складова лікування тривожних, депресивних розладів і фізичних симптомів ПТСР.
Запорукою ефективного лікування ПТСР є раннє звернення хворого по медичну допомогу. Це дає змогу вчасно запобігти розвитку супутніх патологій і позбутися симптомів захворювання на ранніх стадіях. З огляду на це вкрай важливим є інформування населення про проблему ПТСР і методи його лікування.
Підготував Євгеній Ботаневич
Медична газета «Здоров’я України 21 сторіччя» № 9 (526), 2022 р.