11 вересня, 2020
Інфекційно-запальні процеси в ротовій порожнині: сучасні аспекти фармакологічної терапії та профілактики
V Національний український стоматологічний конгрес «Стоматологічне здоров’я – інтегральна складова здоров’я нації» об’єднав на своїх теренах представників вітчизняної медичної спільноти. У рамках заходу було представлено чимало доповідей, присвячених новітнім аспектам діагностики та лікування стоматологічних захворювань.
 Президент ГО «Асоціація стоматологів України», професор кафедри стоматології Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук Ірина Петрівна Мазур розглянула сучасні підходи до лікування пацієнтів з інфекційно-запальними процесами в ротовій порожнині у світлі новітніх рекомендацій.
Президент ГО «Асоціація стоматологів України», професор кафедри стоматології Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ), доктор медичних наук Ірина Петрівна Мазур розглянула сучасні підходи до лікування пацієнтів з інфекційно-запальними процесами в ротовій порожнині у світлі новітніх рекомендацій.
Із метою профілактики та лікування стоматологічних захворювань досить часто призначають різні медикаменти. У ході власного аналітичного огляду результатів опитування стоматологів щодо частоти призначення лікарських препаратів і засобів для догляду за ротовою порожниною в період 2016-2017 рр. було виявлено, що саме фармакотерапевтичні засоби посідають перше місце в загальній структурі лікарських призначень.
На сьогодні інфекційно-запальні процеси в ротовій порожнині вважаються головною причиною широкого застосування антибіотиків у клінічній практиці лікаря-стоматолога. Нераціональне застосування вказаної групи препаратів часто спричиняє негативні наслідки для здоров’я пацієнта. Тому антибіотикотерапія (АБТ) у хворих стоматологічного профілю має відповідати сучасним міжнародним клінічним настановам, які ґрунтуються на даних доказової медицини. Це є запорукою швидкого й повного одужання пацієнтів без виникнення ускладнень. Так, основними показаннями до застосування антибіотиків у стоматологічній практиці є:
- локальна інфекція з ризиком поширення на навколишні тканини (гострий гнійний періодонтит, перикороніт, періостит);
- загострення хронічного генералізованого пародонтиту й інших хронічних захворювань щелепно-лицевої ділянки;
- гнійно-запальні захворювання м’яких тканин (лімфаденіт, абсцес, флегмона);
- запальний процес кісткової тканини (остит, остеомієліт).
Відповідно до клінічних рекомендацій Американської академії пародонтології стосовно лікування одонтогенних інфекцій (AAP, 2014), до антибіотиків, які мають доведену ефективність у лікуванні інфекційних захворювань пародонта, належать амоксицилін, ципрофлоксацин, метронідазол, амоксицилін + метронідазол, ципрофлоксацин + метронідазол, кліндаміцин, доксициклін, азитроміцин, кларитроміцин. Окрім того, доповідачка наголосила на високій ефективності комбінованого застосування ципрофлоксацину з тинідазолом, що особливо показано при лікуванні суперінфекцій, спричинених анаеробними й аеробними мікроорганізмами.
За даними опитування 2018 р., вітчизняні стоматологи найчастіше призначають антибіотики групи нітроімідазолів, а саме метронідазол. Досить широко застосовуються препарати лінкоміцину (група лінкозамінів), пародонтопатогенна мікрофлора до котрого є нечутливою. Це свідчить про високий рівень нераціонального використання деяких груп антибіотиків, що часто призводить до негативних наслідків через неуспішне лікування.
Ще однією поширеною причиною неефективності АБТ, а також виникнення резистентних штамів мікроорганізмів у стоматологічній практиці виступає застосування антибіотиків без механічного зняття мікробного біофільму. Важливим є комплексне застосування АБТ разом із механічним видаленням нальоту та зубного каменю, адже до складу останніх входять мікроорганізми з високою стійкістю до багатьох груп антибіотиків.
Варто відзначити роль мікрофлори ротової порожнини в перебігу серцево-судинної патології. У ході власного випробування виявлено високий ризик гематогенного розповсюдження основних пародонтопатогенних мікроорганізмів до поверхонь клапанів серця та подальша їх колонізація. Тому пацієнти з клапанною патологією серця потребують раціонального проведення АБТ із метою профілактики інфекційних ускладнень у разі стоматологічних втручань.
Отже, кожне призначення антибактеріальних препаратів за умови інфекційно-запальних захворювань ротової порожнини має бути обґрунтованим результатами доказових клінічних досліджень і відповідати алгоритмам із сучасних клінічних настанов.
Особливу увагу в доповіді було приділено потребі комплексного лікування захворювань періодонта шляхом застосування системних антибіотиків разом із місцевими протимікробними засобами. Наприклад, локальне введення протимікробних препаратів у ділянки пародонтальних кишень дає можливість досягти високої їх концентрації у важкодоступних місцях. До антисептиків, які широко застосовуються лікарями-стоматологами з метою місцевої терапії інфекційних захворювань ротової порожнини, належать препарати катіонних детергентів, а саме мірамістин. Останній має широкий спектр антисептичної активності, чинить місцевий імуностимулювальний вплив, здатний знижувати стійкість патогенних мікроорганізмів до антибіотиків, а також характеризується добрим профілем безпеки.
Невід’ємною складовою менеджменту пацієнтів з інфекційними захворюваннями пародонта є застосування патогенетичного та симптоматичного лікування, що насамперед спрямоване на зниження інтенсивності запальних процесів і больового синдрому. З цією метою лікарі-стоматологи широко використовують, як місцево, так і системно, нестероїдні протизапальні препарати (НПЗП).
На жаль, прийом НПЗП може супроводжуватися небажаним побічним впливом на різні системи організму, передусім на шлунково-кишковий тракт (ШКТ). Вважається, що причиною виникнення ускладнень із боку ШКТ є здатність НПЗП пригнічувати циклооксигеназу‑1 (ЦОГ‑1). Отож необхідно з обережністю застосовувати препарати цієї групи в пацієнтів із гастроентерологічною патологією в анамнезі, особливо з виразковою хворобою шлунка та дванадцятипалої кишки. Крім того, існують застереження щодо призначення НПЗП особам віком понад 65 років, а також хворим, які приймають глюкокортикоїди, антикоагулянти й антиагреганти.
Неабияку роль у лікуванні захворювань пародонта відіграє системна протизапальна терапія. Так, використання НПЗП під час первинного пародонтологічного лікування дає змогу зменшити інтенсивність больового синдрому до та після проведення стоматологічних маніпуляцій. Спостерігається висока ефективність цієї групи лікарських засобів і за умови застосування хірургічних методів терапії інфекційно-запальних захворювань пародонта. Завдяки цьому НПЗП широко призначаються стоматологами в повсякденній клінічній практиці з метою зменшення системної прозапальної реакції організму, усунення больових відчуттів і, відповідно, зниження інтенсивності запалення тканин пародонта.
На українському фармацевтичному ринку представлено надзвичайно широкий вибір НПЗП. У стоматологічній практиці найпопулярнішим препаратом цієї групи, згідно з результатами опитування 2017-2018 рр., є німесулід. Цей лікарський засіб чинить виражену протизапальну, знеболювальну та жарознижувальну дії завдяки здатності пригнічувати активність ЦОГ‑2, що сприяє блокуванню синтезу простагландинів.
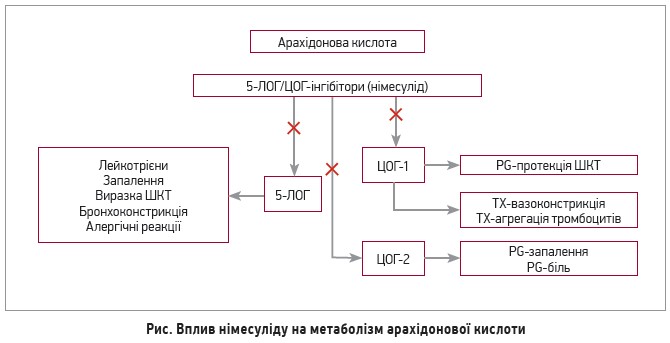
Німесулід – представник НПЗП, який може зменшувати утворення прозапальних лейкотрієнів шляхом пригнічення ферменту 5-ліпооксигенази (5-ЛОГ). До того ж німесуліду властивий високий профіль гастроінтестинальної безпеки завдяки подвійній блокаді ЦОГ і 5-ЛОГ. Варто також підкреслити здатність німесуліду пригнічувати фактори, котрі стимулюють процеси резорбції кісткової тканини (простагландин Е2, фактор некрозу пухлини, інтерлейкін-1 і -17, RANK-ліганд). Вплив німесуліду на метаболізм арахідонової кислоти відображено на рисунку.
Важливість застосування НПЗП у комплексному лікуванні інфекційно-запальних захворювань ротової порожнини є безсумнівною. Ця група препаратів має здатність не тільки знижувати інтенсивність запалення та болю, але й впливати на кісткову тканину й активність процесів резорбції.
Підготувала Лілія Нестеровська
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (481-482), 2020 р.