5 листопада, 2025
Ураження бойовими отруйними речовинами подразливо-задушливої дії у воєнний і мирний час
Огляд літератури та клінічний випадок
 19 листопада 2024 року в лабораторії Організації із заборони хімічної зброї повідомили, що виявили прямі докази застосування забороненого хімічного агента 2-хлоробензальмалононітрилу (CS) у зоні бойових дій в Україні: з лютого 2023 до лютого 2025 року задокументовано 6129 випадків застосування російськими окупантами боєприпасів, які містять небезпечні хімічні речовини, зокрема CS, хлорацетофенон (CN), а також хлорпікрин (ХП) і меркаптани. Якщо, за даними Генерального штабу ЗСУ, за грудень 2023 року було проведено 81 атаку із застосуванням бойових речовин, то у травні 2025 року їх кількість становила вже 888. Ця інформація підтверджена Інститутом вивчення війни (ISW), за даними якого росія дедалі частіше застосовує хімічну зброю в Україні, зокрема гранати РГ-Во з CN – різновидом сльозогінного газу, що використовується для боротьби з масовими заворушеннями. За даними медичної наукової літератури, впродовж останніх двох декад застосування хімічних отруйних речовин у воєнних діях значно збільшилося на Ближньому Сході та в Східній Європі з перевагою застосування легеневих токсикантів (Marzec J. et al., 2024).
19 листопада 2024 року в лабораторії Організації із заборони хімічної зброї повідомили, що виявили прямі докази застосування забороненого хімічного агента 2-хлоробензальмалононітрилу (CS) у зоні бойових дій в Україні: з лютого 2023 до лютого 2025 року задокументовано 6129 випадків застосування російськими окупантами боєприпасів, які містять небезпечні хімічні речовини, зокрема CS, хлорацетофенон (CN), а також хлорпікрин (ХП) і меркаптани. Якщо, за даними Генерального штабу ЗСУ, за грудень 2023 року було проведено 81 атаку із застосуванням бойових речовин, то у травні 2025 року їх кількість становила вже 888. Ця інформація підтверджена Інститутом вивчення війни (ISW), за даними якого росія дедалі частіше застосовує хімічну зброю в Україні, зокрема гранати РГ-Во з CN – різновидом сльозогінного газу, що використовується для боротьби з масовими заворушеннями. За даними медичної наукової літератури, впродовж останніх двох декад застосування хімічних отруйних речовин у воєнних діях значно збільшилося на Ближньому Сході та в Східній Європі з перевагою застосування легеневих токсикантів (Marzec J. et al., 2024).
Хімічну зброю рашистська окупаційна армія використовувала в Гостомелі та Маріуполі (ХП), на херсонському напрямку в Кринках (CN, CS), на таврійському, куп’янському та запорізькому напрямках (ХП), біля населених пунктів Кліщіївка, Курдюмівка, Авдіївка, Новокалинове, Ласточкине, Первомайське, Мар’їнка. І цей список, найімовірніше, є далеко не повним. На випадки перебування в зоні застосування бойових отруйних речовин (БОР) неодноразово вказували самі захисники України, відзначаючи утруднення дихання в бійців, виникнення опіків, запаморочень, відчуття неприємних запахів після обстрілу.
Хімічна зброя російською армією зазвичай застосовується разом з конвенційною зброєю, щоби змусити українських захисників покинути укріплення та позиції або утруднити їхні дії. Причому якщо раніше хімічна зброя використовувалася переважно в глибині фронту, то нині ворог здебільшого застосовує її на першій лінії оборони та по підрозділах, які наступають, що суттєво утруднює як надання медичної допомоги, так і забір проб зараженого середовища для своєчасної хімічної діагностики. Викликає стурбованість те, що обсяг і географія використання БОР постійно зростають (Savytskyi V. L. et al., 2025), часто одночасно використовується психологічний тиск з ворожими оголошеннями про постріли забороненою зброєю.
У мирний час потенційну загрозу щодо отруєнь такими речовинами становить використання хімікатів у промисловості та сільському господарстві, коли активні речовини складуються чи транспортуються біля населених регіонів, що за певних порушень може призводити до масових уражень населення. Іританти-лакриматори використовуються органами правопорядку, а також в індивідуальних засобах захисту (так званий перцевий балончик), що може призвести до контакту в цивільному житті.
Отже, незважаючи на підписані Конвенцію про хімічну зброю та Женевський протокол, армія росії неодноразово застосовувала газові гранати типу К‑51 з ХП або РГР з лакриматором CS і РГ-Во з іритантом CN, уражаючи військових на лінії бойового зіткнення та в тилу.
Проте знання цивільних лікарів щодо ураження БОР подразливо-задушливої дії є недостатніми. Дисципліна «Військова терапія» за другим магістерським рівнем підготовки в медичному університеті передбачає тільки 2 авдиторні години та 3 години самостійної роботи для вивчення уражень усіма БОР під час бойових дій, а єдина лекція з теми («Невідкладні стани у військовій терапії. Ураження отруйними речовинами у воєнний і мирний час») також не може висвітлити особливості клініки та діагностики уражень БОР подразливо-задушливої дії, які широко застосовуються російською окупаційною армією в сучасних бойових діях, що зумовило актуальність і доцільність нашої роботи.
Мета – збільшити інформованість медичної спільноти щодо проявів уражень бойовими хімічними речовинами подразливо-задушливої дії, які використовуються в сучасній війні росії проти України та можуть застосовуватися в цивільному житті в промисловості й сільському господарстві.
Матеріали та методи
Проведено огляд бібліосемантичним методом у вітчизняній літературі та базі Pubmed за ключовими словами («бойові отруйні речовини / military toxic substances», «хлорацетофенон / 2-chloroacetophenone (CN)», «хлоробензиліденмалононітрил / O-chlorobenzylidene malononitrile (CS)», «капсаїцин / oleoresin capsicum (OC)», «хлорпікрин/chloropicrine»). Серед знайдених робіт обрано ті, які відповідали меті.
Результати й обговорення
За даними засобів масової інформації, в 71% випадків застосування БОР використовували газові гранати з ХП, а на другому за частотою місці були іританти-лакриматори.
ХП (нітрохлороформ, chloropicrine, СР, CCl3NO2) – це безбарвна чи блідо-жовта масляниста рідина з різким запахом, синтезована 1848 року шотландським хіміком Джоном Стенхаусом, належить до галогенованих нітроалканів. У цивільному житті ХП використовується в сільському господарстві як фумігатор для рослин з інсектицидною та протигрибковою діями. Про високу токсичність препарату свідчить те, що ХП змінює бактерійний склад ґрунту, зокрема зменшує вміст штамів Bacillus; це може призводити до збільшення кількості калію в томатах за умови його застосування (Sun Y. et al., 2023). Тому ураження ХП може бути професійною інтоксикацією, особливо в сільському господарстві (Pesonen M. et al., 2020; Chalmers B. T. et al., 2023). У високих концентраціях ХП є високоотруйною речовиною та належить до II класу небезпеки, добре змішується з фосфорорганічними сполуками, має подразнювальну й задушливу дії та загальний токсичний ефект у високих концентраціях. Нітрогрупа, приєднана до атому вуглецю в його структурі (CCl3NO2), відповідає за токсичність ХП. ХП має токсичний ефект за умов орального, дермального й інгаляційного застосування (Noga M. et al., 2025). Однак найбільше токсичність ХП загрожує дихальній системі (Pesonen M. et al., 2020).
У 70-х роках минулого століття в СРСР було розроблено ручну аерозольну сльозогінну гранату К‑51 з ХП (рис. 1) із пластиковим корпусом і металевим дном, яка нині широко використовується російською армією, доказом чого є маса фотографій в інтернеті (донецький і запорізький напрямки, лівий берег Дніпра). За умови невисокої експозиції першими ознаками дії ХП стають подразнення дихальної системи й очей, що зумовлено впливом на чутливі нервові закінчення та волокна. Ці подразнення беруть участь у координації та запуску інших захисних рефлексів (Устінова Л. А. та ін., 2022; Pesonen M. et al., 2020). Надалі розвивається гострий респіраторний дистрес-синдром з можливим летальним наслідком (Marzec J. et al., 2024).
Другими за частотою застосування у воєнних діях сучасної російсько-української війни є іританти-лакриматори: CN, CS, названий на честь його творців – американських хіміків Бена Корзона (Ben Corson) і Роджера Стоугтона (Roger Stoughton) за першими літерами їхніх прізвищ, капсаїцин (oleoresin capsicum).
CN було синтезовано 1871 року німецьким хіміком Карлом Гребе. Після зараження пари CN забезпечують високу токсичність місцевості від декількох годин до декількох днів. CS і капсаїцин були синтезовані наприкінці Першої світової війни й дотепер використовуються для боротьби з громадськими заворушеннями в багатьох країнах (переважно менш токсичний і більш потужний лакриматор CS, який є ефективним на відкритому повітрі) (Tidwell R. D. et al., 2024; Nogee D. et al., 2023). Однак їхня дія не обмежується лише подразненням слизових оболонок, оскільки бойові гранати РГР (мовою окупанта «ручная граната раздражающая» – ручна граната подразнювальна) з СS (рис. 2А) та РГ-Во («ручная граната с веществом отравляющим» – ручна граната з отруйною речовиною) з CN (рис. 2Б) можуть убити особовий склад у закритому приміщенні чи бліндажі впродовж 5 хв. Важливо, що нещодавно використана російська граната була виготовлена на невстановленому заводі лише торік, тобто росія продовжує виробляти та застосовувати ці БОР. Конструкція РГР забезпечує їх обертання в процесі утворення хмари подразнювальної речовини.
Історія використання БОР подразливо-задушливої дії під час Першої світової війни, в повоєнний період і роки Другої світової війни цікава та добре описана, хоча даних щодо сучасного агресора – росії – небагато (Арустамян О. М. та ін., 2017). Нині CN поступово витісняється з широкого вжитку газами СS і капсаїцином, які містяться також у засобах індивідуального захисту («перцевий балончик») і можуть бути використані в цивільному житті.
 Рис. 2. Гранати РГР з CS (А) та РГ-Во з CN (Б)
Рис. 2. Гранати РГР з CS (А) та РГ-Во з CN (Б)
Механізми дії БОР подразливо-задушливої дії на молекулярному рівні повністю не визначені (Pesonen M. et al., 2020), незважаючи на тривалу історію використання (Устінова Л. А. та ін., 2022). Подразнювальні гази, як-от ХП, й іританти-лакриматори спочатку уражають епітеліальний бар’єр органів дихання, зору, шкіри через надмір вивільнених біологічно активних речовин, передусім інтерлейкіну‑8 (Chalmers B. T. et al., 2023), серотоніну, брадикініну, простагландинів, а також через пряму дію протеїнів, багатих на цистеїн (Marzec J. et al., 2024). Ці зони первинного контакту багаті на нервові закінчення, на які й впливають названі біологічно активні речовини. Дія подразнювальних речовин зумовлена прямим впливом ліпофільних БОР на мембрану нервових рецепторів і сам нерв, що викликає їх збудження, котре одночасно супроводжується пригніченням активності ферментів тканинного дихання. Це призводить до місцевих, віддалених і системних реакцій – моторних, секреторних, вегетативних, соматичних з розповсюдженням подразнення на фрагменти спинного мозку, ядра черепних нервів і життєво важливі ядра центральної нервової системи, які регулюють дихання, серцеві скорочення, артеріальний тиск, корнеальні рефлекси, екстрапірамідну та лімбічну системи (Marzec J. et al., 2024).
Подразнювальна дія ХП й іритантів-лакриматорів на очі супроводжується гістологічно доведеними стоншенням епітелію, потовщенням строми та її набряком і фіброзом, неоваскуляризацією, інфільтрацією клітинами запалення, утворенням гідропсу (Ebenezar O. O. et al., 2023).
Дія подразнювальних газів та іритантів на дихальну систему призводить до пошкодження всіх елементів альвеолярно-капілярного бар’єра – епітелію бронхів і бронхіол, ендотелію капілярів, інтерстицію. Передусім пошкодження епітелію спричиняє порушення синтезу, виділення та депонування сурфактанта, збільшення проникнення альвеолярно-капілярного бар’єра з посиленням ексудації до порожнини альвеол. Ураження ендотелію ще більше підвищує проникність альвеолярно-капілярного бар’єра, зумовлює гемодинамічні порушення в зоні кровообігу (мікротромбози), змінює нормальне співвідношення обсягу вентиляції та гемоперфузії легень тощо (Gore A. et al., 2021). Подразнювальна дія на систему дихання швидко може змінюватися на задушливу дію й провокувати бронхоспазм, гострий респіраторний дистрес-синдром з токсичним набряком легень і випотом рідини в альвеоли та значним порушенням оксигенації крові (Pesonen M. et al., 2020).
Клініка ураження БОР подразливо-задушливої дії дуже різноманітна (Savytskyi V. L. et al., 2025). Вона безпосередньо залежить від тривалості експозиції, концентрації БОР, погодних умов, вихідного стану організму людини. Однак практично завжди зберігається стадійність перебігу інтоксикації:
- рефлекторна початкова стадія зазвичай безпосередньо після контакту з речовиною;
- суб’єктивне покращення з прихованими змінами (накопичення надміру біологічно активних речовин, які можуть спровокувати так званий цитокіновий шторм);
- виражені прояви (легеневі: бронхоспазм → токсична пневмонія → токсичний набряк легень; офтальмологічні: гідропс і гіфеми);
- віддалені наслідки (фіброз легень, помутніння рогівки, вегетосудинна дистонія, порушення регуляції артеріального тиску тощо).
Клініка також залежить від сили й тривалості експозиції та значно вираженіша за умови дії БОР у приміщенні, ніж на відкритому просторі (Ilgaz A. et al., 2019). Тяжкі ураження БОР отримують поранені бійці, в яких відзначався безпосередній контакт БОР із кров’ю через ранову поверхню або які тривалий час перебували під дією токсичних випарів через обмеження рухомості. Загалом клінічні прояви є зворотними (Pesonen M. et al., 2020), хоча симптоми з боку дихальної, травної та нервової систем можуть тривати місяцями, що варто враховувати в терапевтичній практиці – ретельно аналізувати анамнез. Важливо, що в людей, які декілька разів потрапляли під дію таких БОР, спостерігалося пригнічення імунної відповіді (Nasiri L. et al., 2025).
Скарги. Подразнювальна дія ХП на очі виникає через 20-60 с експозиції в середовищі, проявляється свербежем і різким болем в очах, неконтрольованим блефароспазмом і фотофобією, сльозотечею, кон’юнктивітом, болем в очах, що тривають до 40 хв за умови припинення експозиції. Крім того, спостерігаються набряк повік і періорбітальної ділянки, які тривають значно довше та зникають лише за 2 тиж (Schep L. J. et al., 2015). Для ХП також притаманне специфічне ураження очей, що проявлялося в значному помутнінні рогівки та її неоваскуляризації, утворенні гідропсів (виражений корнеальний набряк з корнеальними булами) й гіфем (накопичення крові в передній камері) (Ebenezar O. O. et al., 2023).
Подразнення дихальних шляхів після дії ХП проявляється відчуттям печії та болю в носі, ринореєю, болями горла, задишкою, кашлем, утрудненим диханням, відчуттям важкості й болю в грудях (стерніт) (Schep L. J. et al., 2015). Незважаючи на те що подразнення, зумовлене ХП, переважно зворотне, воно підвищує чутливість дихальних шляхів до всіх інших токсичних речовин і подразників (Pesonen M. et al., 2020).
Подразнення шкіри, найвираженіші в разі дії CN, характеризуються подразненням і почервонінням шкіри, опікоподібним болем, утворенням бул, набряком підшкірної клітковини (Schep L. J. et al., 2015). Також можуть спостерігатися ураження травної (гіперсалівація й рефлекторне блювання без полегшення, болі в епігастрії) та нервової (головний біль, психоемоційне збудження, що змінюється на депресію, запаморочення, дезорієнтація, прострація, котрі тривають до 6 год після дії БОР) систем.
Об’єктивно виявляються акроціаноз, гіперемія та набряк відкритих ділянок шкіри, блефароспазм, фотофобія, сльозотеча, гіперемія кон’юнктив, набряк повік і періорбітальної ділянки; ринорея, кашель, охриплість голосу, набряк піднебіння й задньої стінки гортані; психічне збудження; тахіпное, тахікардія, підвищення артеріального тиску. Під час аускультації легень можуть бути сухі та пізніше вологі хрипи, досить швидко зменшується оксигенація крові (SpO2).
Клінічна картина отруєння ХП внаслідок значної експозиції проявляється запаленням (токсична пневмонія) частіше у формі атипової пневмонії. Треба сказати, що дотепер досить багато невизначеного залишається в питанні атипових пневмоній, до яких можна віднести всі пневмонії за умови тяжких порушень імунітету, а також зумовлені незвичайним збудником, пневмонії з нетиповою клінічною презентацією чи нетиповими результатами лабораторно-інструментального обстеження, пневмонії блискавичного, вкрай тяжкого перебігу з критичними ускладненнями. Атипова (пост-) токсична пневмонія проявляється на етапі перших респіраторних проявів дуже низькою/високою температурою тіла, вираженими проявами інтоксикації, сильним головним болем, міалгією, болями в животі, нудотою/блюванням/діареєю, втратою нюху та смаку; на етапі імунодефіциту – вкороченням перших двох стадій у часі, швидким погіршенням стану, тахіпное й тахікардією, лейко- та лімфопенією; на етапі розпалу пневмонії – переважно двобічним ураженням, тяжким станом з ознаками гострої дихальної недостатності (респіраторний дистрес-синдром): задишка, неефективність самостійного дихання, тахікардія, акроціаноз, низька оксигенація крові; загострення чи декомпенсація супутніх хвороб, блискавичний розвиток термінального етапу з поліорганною недостатністю.
Такі токсичні пневмонії схильні до завершення гострим респіраторним дистресом (некардіогенний набряк легень) з летальним результатом (Pesonen M. et al., 2020). Клініка гострого респіраторного синдрому, який уперше було описано лише 1967 року, добре відома, особливо після епідемії COVID‑19 (Cave C. et al., 2024). Незважаючи на це, результати його лікування не завжди задовільні й він супроводжується мультиорганною недостатністю з високою летальністю.
Спірометрія дає змогу виявити зменшення форсованої життєвої ємності легень та об’єму форсованого видиху за 1-шу секунду (Ilgaz A. et al., 2019). Рентгенографія не є специфічною, але виявляє зменшення прозорості й ознаки набряку легень.
Лікування регламентується Наказом МОЗ України від 25.02.2022 № 379 «Щодо надання медичної допомоги в умовах воєнного стану військовослужбовцям, які беруть участь в операції об’єднаних сил» і низкою специфічних документів ЗСУ (наприклад, Доктрина з медичного забезпечення захисту військ (сил) в умовах хімічних, біологічних, радіаційних та ядерних загроз: наказ командувача Медичних сил ЗСУ від 18.12.2020 № 22). Наказом МОЗ України від 15.03.2022 № 488 затверджено Методичні рекомендації щодо надання екстреної медичної допомоги постраждалим на догоспітальному етапі в умовах бойових дій / воєнного стану. Треба пам’ятати, що пацієнтів після контакту з БОР завжди слід розглядати як тяжких, адже друга стадія суб’єктивного покращення передує швидкому розвитку тяжких симптомів.
Від БОР подразливо-задушливої дії специфічних антидотів не існує (Savytskyi V. L. et al., 2025). Передусім треба якомога швидше обмежити контакт з ними (вийти із зони зараження на свіже повітря; за можливості надягти протигаз; прополоскати рот, ніс, горло, очі та відкриті ділянки шкіри чистою водою або слабким 2% розчином питної соди) (Schep L. J. et al., 2015). Також слід пам’ятати про ймовірність контамінації всіх ранових поверхонь в умовах поєднаного застосування БОР з конвенційною зброєю, що супроводжується швидким потраплянням токсиканта до крові та його системною дією (Устінова Л. А. та ін., 2018). На думку провідних спеціалістів Української військової академії, захист від ураження нервово-паралітичними отруйними речовинами проводиться за двома основними напрямами: припинення надходження БОР в організм (застосування індивідуальних засобів захисту шкіри й органів дихання або використання колективного захисту – бойової та спеціальної техніки, обладнаних сховищ, часткова й повна санітарна обробка) та введення засобів медичного захисту (комплексна антидотна терапія, підтримання діяльності життєво важливих систем організму, застосування засобів симптоматичної терапії) (Устінова Л. А. та ін., 2022; Savytskyi V. L. et al., 2025).
Медична медикаментозна допомога залежить від провідного синдрому. Переривання патологічної імпульсації від подразнених нервових закінчень, які й запускають рефлекторні реакції, проводять за різними напрямами: припинення ноцицептивної еферентної імпульсації (місцеві анестетики), активація опіоїдних рецепторів головного мозку (наркотичні аналгетики), зменшення вегетативних реакцій (М-холінолітики). Виражений офтальмологічний синдром – стоншення епітелію, потовщення строми, її набряк і фіброз, неоваскуляризація, інфільтрація клітинами запалення, утворення гідропсу (Ebenezar O. O. et al., 2023) – потребує застосування крапель з анестетиками (Araj H. et al., 2022), супернасиченої кисневої емульсії (Pate K. M. et al., 2020) та тривалого лікування під наглядом офтальмолога. За наявності шкірних проявів використовуються місцево анестетики та глюкокортикоїди (Araj H. et al., 2022), а потрапляння БОР до шлунка потребує його промивання слабким розчином перманганату калію (0,02%) і призначення проносних засобів.
Провідний респіраторний синдром на початковій стадії потребує невідкладної терапії із застосуванням дихальних аналептиків, бронходилататорів, кисню, механічної вентиляції (Marzec J. et al., 2024). Атипова токсична пневмонія є безумовним показанням для застосування антибіотиків одразу після встановлення діагнозу, особливо в пацієнтів, уражених БОР, з можливим блискавичним погіршенням стану та розвитком респіраторного дистрес-синдрому. Абсолютно неприйнятним є зволікання з призначенням антибіотиків через відсутність результатів бактеріоскопії та посіву харкотиння, оскільки затримка введення першої дози антибіотика на 4 год і більше зумовлює значне підвищення ризику смерті таких пацієнтів. Важливою особливістю лікування атипової токсичної пневмонії є відсутність очікуваного ефекту від антибіотиків, що служить показанням для призначення кортикостероїдів у великих дозах.
Симптоматичне лікування націлене переважно на стабілізацію стану серцево-судинної системи. За умов артеріальної гіпертензії й тахікардії препаратами вибору є гіпотензивні засоби (β-блокатори).
Клінічний випадок
Клінічний випадок ілюструє раптовий розвиток негоспітальної пневмонії у військовослужбовця з множинним абсцедуванням (Радченко О. М. та ін., 2024). На 5-й день після ушкодження невідомою речовиною з гірчично-часниковим запахом на бойових позиціях у пацієнта з’явилися гастроентерологічні скарги, на 6-й день – висока температура тіла, а на 7-й день було діагностовано пневмонію, яка через 20 днів ускладнилася абсцедуванням. Особливостями наведеного випадку є відтерміновані прояви пошкодження легеневої тканини через дію БОР, множинність абсцедування, відсутність вираженої температурної реакції, досить швидке покращення щодо абсцесів. Можна думати, що деструкція легеневої тканини в цьому випадку була зумовлена «цитокіновим штормом».
Солдат В., 49 років. Діагноз: негоспітальна двобічна полісегментарна пневмонія середньотяжкого перебігу з бронхообструктивним синдромом, клінічна група ІІ, ускладнена абсцедуванням прикоренево справа (S3, S6), зліва (S9) з наявністю залишкових порожнин. Неспецифічний реактивний гепатит з незначним цитолітичним синдромом; хронічний панкреатит, полісимптомна форма, загострення; гастроезофагеальна рефлюксна хвороба, дистальний рефлюкс-езофагіт стадії С; хронічний гастродуоденіт, загострення; ішемічна хвороба серця: атеросклеротичний кардіосклероз, серцева недостатність зі збереженою фракцією викиду, атеросклероз аорти.
Скарги при надходженні на сухий кашель, біль у лівому підребер’ї під час кашлю, задишку при навантаженні, нудоту, що посилюється після їди, блювання 1-2 рази на день, після котрого настає покращення.
Анамнез хвороби. 18.12.2023 під час перебування на бойових позиціях пацієнт дістав ушкодження невідомою речовиною, що мала гірчично-часниковий запах. Відтоді з’явилися подразнення слизових оболонок, їхня сухість, гикавка, малопродуктивний кашель, диспепсичні розлади, помірний абдомінальний синдром. Звертався в медпункт, де надавалася інфузійна терапія. Через 5 днів, коли пацієнт прямував у відпустку, його стан погіршився раптово. 23.12.2023 з’явився біль у лівому підребер’ї, пацієнт був госпіталізований до гастроентерологічного відділення військового шпиталю регіону з діагнозом «Реактивний панкреатит; реактивний гепатит». Наступного дня (24.12.2023) з’явилася лихоманка 39,5 °C, а ще через день (25.12.2023) було діагностовано негоспітальну пневмонію. Пацієнта було переведено до пульмонологічного відділення шпиталю. Туберкульоз, венеричні хвороби, вірусний гепатит заперечує, алергологічний і спадковий анамнези не обтяжені, на COVID‑19 не хворів, не щеплений. Курить 30 років до 1 пачки на день. В анамнезі звертає на себе увагу блискавичний розвиток пневмонії за 2-3 дні без переваги респіраторних скарг і проявів.
Об’єктивно. Загальний стан тяжкий, температура тіла – 37,5 °C; частота дихання – 18/хв, SpO2 – 93%, частота серцевих скорочень – 90/хв, артеріальний тиск – 110/70 мм рт. ст. Під час аускультації вислуховуються послаблене дихання в задньобазальних відділах з обох боків, поодинокі сухі свистячі хрипи. Живіт чутливий в епігастрії та лівому підребер’ї при пальпації. Аналіз об’єктивного стану вказує на невідповідність тяжкого стану пацієнта з низькою сатурацією кисню та відносно малоінформативною аускультативною картиною з боку легень з фактичною відсутністю задишки. Однак у наступні дні частота дихання різко збільшилася.
Лабораторні обстеження в динаміці. Загальний аналіз крові 23.12.2023: колірний показник – 1,05; тромбоцитопенія – 105×109/л, лейкоцитоз – 15,9×109/л, моноцитоз – 13,5%, лімфопенія – 12,3%, ШОЕ – 10 мм/год; через 3 дні (26.01.2024) усі показники загального аналізу крові відповідали нормі. Рівні глюкози, загального білка, креатиніну, сечовини, білірубіну в межах норми. Спостерігалися збільшення трансаміназ (АСТ у динаміці – 55-22 Од/л, АЛТ – 86-258 Од/л), помірно підвищені з тенденцією до зменшення в динаміці лужна фосфатаза, γ-глутамілтранспептидаза, амілаза, лактатдегідрогеназа. Це розцінювалося як прояви неспецифічного реактивного гепатиту з незначним цитолітичним синдромом і хронічного панкреатиту. Зменшення заліза крові (7 мкмоль/л) на тлі нормального колірного показника розцінено як витрату заліза в процесі протизапальної відповіді. Спостерігалося істотне підвищення С-реактивного білка до 97 мг/л, який за тиждень лікування зменшився до 8 мг/л. Це супроводжувалося високим рівнем загального фібриногену (6,4 г/л). Кількість D-димеру початково становила 3175 нг/мл, а за тиждень зменшилася майже втричі (927 нг/мл, залишаючись підвищеною щодо норми – 243 нг/мл). Аналізи на SARS-CoV‑2, HBsAg, antiHCV, реакція Васермана, ВІЛ негативні.
Інструментальне обстеження. Рентгенографія органів грудної клітки 23.12.2023: інфільтрація легеневої тканини в проєкції S10 зліва; права легеня не змінена; серце й аорта в нормі (рис. 3). Повторна рентгенографія 15.01.2024: у лівій легені консолідовані округлі вогнища, не можна виключити деструкції; в правій легені над діафрагмою зниження пневматизації через інфільтративні зміни, корені структурні, правий корінь унизу тяжистий, синуси вільні, діафрагма чітка.
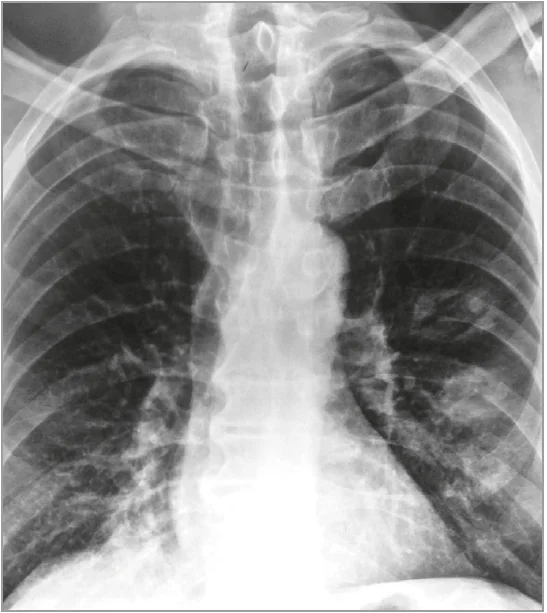 Рис. 3. Рентгенографія органів грудної клітки військовослужбовця на 5-й день після контакту з невідомою отруйною речовиною на бойових позиціях
Рис. 3. Рентгенографія органів грудної клітки військовослужбовця на 5-й день після контакту з невідомою отруйною речовиною на бойових позиціях
У зв’язку з підозрою на деструкцію проведено комп’ютерну томографію (КТ) органів грудної клітки (17.01.2024): у легенях з обох боків порожнини з нечіткими капсулами, що накопичують контраст, без рівня рідини, виповнені вмістом щільністю 20-30 ОдХ, справа прикоренево розміром 40×41×30 мм, зліва в S3 – 30×21×17 і 22×19×16 мм, у S9 – 18×21×15 мм, у S6 – 24×24×20 мм, перифокально відзначено зону «матового скла» з бусоподібним потовщенням міжчасткового інтерстицію; легені розгорнуті в повному обсязі; просвіти трахеї, головних і часткових бронхів збережені; плевральні порожнини вільні; органи середостіння розміщені серединно; медіастинальні лімфовузли до 14 мм. Така КТ-картина могла відповідати аспергільозу легень, однак антитіла до Aspergillus fumigatus/flavus/niger/terreus були відсутні, що дало змогу виключити цей діагноз.
Електрокардіографія 23.12.2023: синусова тахікардія – 88-100/хв, монотопні надшлуночкові екстрасистоли; 25.01.2024: синусова тахікардія – 105/хв, ритм правильний.
Ехокардіографія 28.12.2023: камери не розширені, стінки не потовщені, діастолічна функція лівого шлуночка 1 типу, фракція викиду – 55-60%, рідина в порожнині перикарда за задньою стінкою – 4 мм, за правим шлуночком – 7 мм; 25.01.2024: розміри аналогічні, рідини в порожнині перикарда немає.
Ультразвукове дослідження 27.12.2023: права частка печінки – 16 см, ліва – 8 см, паренхіма неоднорідна гіперехогенна, портальна вена – 13 мм, жовчний міхур – 88×36 мм, стінки потовщені, вміст однорідний, холедох – 4 мм, селезінка без патології, підшлункова залоза з рівними контурами, паренхіма неоднорідна гіперехогенна.
Фіброгастродуоденоскопія 28.12.2023: у дистальному відділі стравоходу поздовжні ерозії між складками, в порожнині шлунка жовч, слизова оболонка шлунка та цибулини гіперемована з множинними ерозіями.
Проведене з 24.12.2023 до 27.01.2024 лікування (антибіотики у високих дозах внутрішньовенно, муколітики, антипіретики, дезінтоксикаційні препарати, вітаміни, гепатопротектори, ферменти) сприяло клінічному одужанню з приводу пневмонії та її ускладнення абсцедуванням, що проявилося суттєвим покращенням самопочуття з відсутністю кашлю й симптомів диспепсії. Температура тіла стійко нормалізувалася від 28.12.2023. За результатами КТ органів грудної клітки зберігалися залишкові порожнини після абсцедування. Пацієнта було переведено до лікарні легкопоранених.
Отже, наведений випадок характеризувався блискавичним розвитком пневмонії на 5-й день після експозиції БОР з гірчично-часниковим запахом на бойових позиціях, невідповідністю незначних об’єктивних проявів і тяжкого стану пацієнта, невідповідністю швидкої відповіді на лікування за лабораторним обстеженням з нормалізацією температури тіла та розвитком множинних абсцесів; а також досить швидким розрішенням усіх абсцесів, що не так часто трапляється в терапевтичній практиці. На нашу думку, такі клінічні особливості зумовлені токсичною дією БОР. Як указувалося вище в описі клініки токсичного ураження органів дихання, атипова токсична пневмонія проявляється на етапі перших респіраторних проявів дуже високою температурою тіла, болями в животі, нудотою/блюванням/діареєю, що призвело до госпіталізації нашого пацієнта в гастроентерологічне відділення, вкороченням перших двох стадій у часі, швидким погіршенням стану, а на етапі розпалу пневмонії – переважно двобічним ураженням, тяжким станом, низькою оксигенацією крові, загостренням супутніх хвороб. Наш випадок збігається з описом рідкісного гострого респіраторного дистрес-синдрому внаслідок інгаляції газу хлорину зі швидким прогресуванням і сприятливим наслідком лікування у відділенні інтенсивної терапії в’єтнамського військового шпиталю (Pham D. T. et al., 2024).
Висновки
Обсяг і географія використання БОР окупаційною російською армією в сучасній війні в Україні постійно зростають. Найчастіше застосовуються гранати К‑51 з ХП, РГР з лакриматором CS та РГ-Во з іритантом CN. Ураження БОР подразливо-задушливої дії зазвичай є зворотними, перебігають стадійно та впливають на органи зору й чуття, дихальну, травну, нервову, серцево-судинну системи, що потребує медичних утручань симптоматичного характеру. Наведено клінічний випадок блискавичного розвитку пневмонії на 5-й день після експозиції БОР з гірчично-часниковим запахом на бойових позиціях, яка ускладнилася абсцедуванням і мала низку особливостей.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 17 (603), 2025 р



 Радченко О.М.
Радченко О.М.

