23 грудня, 2022
Комбінована неантибактеріальна терапія пацієнтів із гострим неускладненим циститом: відхід від стереотипів
Інфекції сечових шляхів значно поширені в усьому світі. На бактеріальне ураження сечового тракту щороку страждають ≈150 млн людей [1]. Найчастішим проявом інфекції нижніх сечових шляхів (ІНСШ) є цистит. Результати дослідження СОНАР свідчать про те, що у віці до 18-20 років щонайменше 1 епізод гострого циститу розвивається у 20% дівчат [3]. На жаль, у 25-40% жінок після епізоду гострого циститу протягом року розвивається рецидив, а в половини з них мають місце понад 3 рецидиви на рік [4, 7]. Сучасні стандарти лікування ІНСШ найчастіше містять антибактеріальні препарати (≈25% від усіх протимікробних призначень за різними нозологіями). Це спричиняє зростання резистентності бактерій; ситуацію ускладнює часто нераціональне використання антибактеріальних препаратів. Окрім того, в умовах пандемії COVID-19 спостерігається лавиноподібне зростання застосування антибактеріальних засобів, унаслідок чого варто очікувати значного збільшення бактеріальної стійкості. Саме тому пріоритетне завдання – пошук альтернативних методів профілактики та лікування ІНСШ.
Діагноз гострого циститу встановлюється на підставі скарг пацієнтки. Для його уточнення проводиться загальний аналіз сечі, в ідеалі – аналіз сечі тест-смужками. Призначення лікування гострого циститу також можливе лише на підставі скарг пацієнтки (емпірична терапія) без отримання результатів аналізу сечі. Взяття сечі на посів (бактеріологічне дослідження) не є обов’язковим у пацієнток за неускладненого циститу. Посів сечі необхідний тільки в низці випадків, як-от вагітність, підозра на гострий пієлонефрит, затяжний перебіг циститу (>2 тиж), атиповий перебіг захворювання. За наявності в посіві сечі бактерій (>10³) можна мікробіологічно підтвердити діагноз гострого циститу. Доведено, що в 90% жінок після початку антибактеріальної терапії симптоми гострого циститу спостерігаються протягом 72 год. Препаратами першої лінії при гострому циститі є такі, що створюють високу концентрацію активної речовини в сечі та низьку – в крові, тобто ті, котрі діють переважно в сечових шляхах.
У сучасних посібниках можна знайти обмежені дані щодо використання неантибактеріальних методів лікування. Водночас на сьогодні накопичено значний досвід їхнього застосування. Основне завдання лікаря, який має справу з рецидивною ІНСШ, – максимально збільшити безрецидивний період. Досягнути цього можна впливом на ключові етапи патогенезу, як-от створення перешкоди для проникнення уропатогенів, порушення їхньої адгезії та розмноження, стимуляція імунної відповіді макроорганізму. Якщо пацієнтка з будь-яких причин демонструє небажання застосовувати антибіотики, допускається призначення протизапальних препаратів й аналгетиків для зменшення вираженості дизурії та дискомфорту в нижніх відділах живота [12].
Запалення сечового міхура, що з’являється внаслідок впливу бактерій, зумовлює проліферацію лімфоїдної тканини та інфільтрацію В‑клітинами підслизової оболонки сечового міхура. Було виявлено, що в жінок із рецидивними ІНСШ підвищуються рівні сироваткових цитокінів і факторів росту, що беруть участь у розвитку моноцитів та макрофагів. Окрім того, в першу добу після інфікування E. coli підвищується експресія мРНК циклооксигенази‑2 (ЦОГ‑2) до 50 разів [9, 11]. У подвійному сліпому рандомізованому клінічному дослідженні за участю 494 жінок із гострою неускладненою ІНСШ порівняли використання нестероїдного протизапального препарату (НПЗП) ібупрофен з антибактеріальним засобом широкого спектра дії фосфоміцином. До 28-го дня випробування потреба в антибактеріальній терапії була значно нижчою в групі ібупрофену (35 проти 100%; p<0,0001). Окрім того, в 67% пацієнток тієї самої групи за весь період спостереження не відзначався рецидив ІНСШ [13]. Однак у разі лікування НПЗП збільшується ризик тяжкої запальної відповіді та ускладнень інфекції. Цікаво відзначити, що інгібітор ЦОГ‑2 целекоксиб знижує множинну лікарську стійкість та підвищує чутливість бактерій до звичайних антибіотиків (ампіцилін, канаміцин, хлорамфенікол, ципрофлоксацин) [6]. З урахуванням цього факту НПЗП може застосовуватися при ускладнених ІНСШ, спричинених полірезистентними мікроорганізмами.
НПЗП – велика група різних за хімічною структурою препаратів, об’єднаних загальним механізмом фармакологічної дії: блокадою ферменту ЦОГ‑2, зниженням синтезу простагландинів (ПГ) у вогнищі запалення або ушкодження тканини та здатністю чинити знеболювальну, протизапальну, жарознижувальну дію. НПЗП – один з основних інструментів терапії гострого та хронічного болю за широкого кола захворювань і патологічних станів. Використання НПЗП є невід’ємною частиною роботи терапевтів, ревматологів, неврологів, анестезіологів, хірургів, травматологів, гінекологів і представників інших медичних спеціальностей [2, 8].
НПЗП розподіляються на селективні (сНПЗП) і неселективні (нсНПЗП). Останні в терапевтичних дозах блокують не лише ЦОГ‑2, а й ЦОГ‑1, що відіграє важливу роль у підтриманні низки провідних функцій організму людини, зокрема стійкості слизової оболонки шлунково-кишкового тракту (ШКТ) до ушкоджувальної дії зовнішніх агресивних чинників. Ця особливість визначає істотну відмінність між сНПЗП і нсНПЗП за ступенем негативного впливу на ШКТ.
Використання НПЗП при різних захворюваннях і патологічних станах може мати свої особливості. Це стосується тривалості застосування, доцільності комбінацій з іншими препаратами, оцінки ефективності лікування тощо. Однак підходи до призначення НПЗП (насамперед щодо раціонального вибору препарату з урахуванням необхідності профілактики можливих ускладнень) мають загальний характер і повинні відповідати основним положенням, наведеним у чинних рекомендаціях [4, 5].
Існує певний стереотип: парентеральне введення НПЗП має значні переваги порівняно з пероральним прийомом як за швидкістю настання ефекту, так і за вираженістю знеболення. Однак це уявлення спростовується багатьма клінічними дослідженнями, які доводять, що суттєвої різниці між різними формами НПЗП не виявлено.
Саме тому нашу увагу привернув вітчизняний препарат групи НПЗП Ремесулід® Рапід у вигляді саше, який містить 100 мг німесуліду в перерахуванні на 100% суху речовину. Причина – зручність застосування в амбулаторних умовах.
Німесулід належить до групи НПЗП з аналгетичними та жарознижувальними властивостями; діє як інгібітор ферменту ЦОГ, яка бере участь у синтезі ПГ. Німесулід добре всмоктується при пероральному застосуванні. Після прийому разової дози 100 мг німесуліду максимальна концентрація в плазмі крові (3-4 мг/л) досягається в дорослих за 2-3 год. AUC дорівнює 20-35 мг/л/год. Не було встановлено жодної статистично достовірної різниці між цими показниками й аналогічними в разі застосування дози 100 мг німесуліду 2 р/добу протягом 7 днів. Зв’язування з білками плазми крові становить 97,5%.
Німесулід значною мірою метаболізується в печінці різними шляхами, включаючи ізофермент 2С9 системи цитохрому Р450 (CYP), тому існує імовірність його взаємодії з одночасно застосованими препаратами, які також метаболізуються за допомогою CYP2C9. Основним метаболітом є парагідроксипохідне, що також має фармакологічну активність. Час до появи цього метаболіту в крові є коротким (≈0,8 год), однак швидкість його утворення невелика та значно нижча за швидкість абсорбції німесуліду. Гідроксинімесулід майже повністю кон’югований та є єдиним метаболітом, що може бути виявлений у плазмі крові. Період його напіввиведення (T½) становить 3,2-6 год.
Німесулід виводиться переважно із сечею (≈50% прийнятої дози). Лише 1-3% виводяться в незміненому стані. Гідроксинімесулід (основний метаболіт) може бути виявлений тільки у вигляді глюкуроніду; ≈29% застосованої дози після біотрансформації виводяться з калом.
Кінетичний профіль німесуліду в пацієнтів літнього віку не змінювався за прийому разової або повторної дози.
При прийомі німесуліду хворими з нирковою недостатністю легкого чи середнього ступеня (кліренс креатиніну – 30-80 мл/хв) і здоровими добровольцями в дослідженнях максимальна концентрація німесуліду та його основного метаболіту в плазмі крові в осіб із порушеннями функції нирок не перевищувала таку в здорових добровольців. Значення AUC і T½ beta (період напіввиведення, β-фаза) були на 50% вищими, але залишалися в межах кінетичних значень, що спостерігалися при застосуванні німесуліду в здорових добровольців. Повторний прийом лікарського засобу не спричиняв його накопичення в організмі.
Крім НПЗП, пацієнтки приймали препарат рослинного походження Уронефрон®. Чому саме таким фітопрепаратом ми вирішили доповнити курс лікування хворих?
Одне із завдань фітотерапії полягає у поліпшенні механізму самоочищення сечових шляхів через стимуляцію діурезу. Сам акт сечовипускання є природним механізмом захисту від інвазії збудників сечової інфекції, тому збільшення діурезу – обов’язковий захід для її успішного лікування. Рослинні діуретики більше впливають на водний діурез (акварез), ніж на діурез як такий, за рахунок збільшення ниркового кровотоку чи участі в осмотичних процесах. Дієвими речовинами, відповідальними за акваретичний ефект рослинних препаратів, зазвичай є ефірні олії, флавоноїди, сапоніни, похідні ксантину та глікозиди [10].
Хоча для лікування інфекцій сечових шляхів в арсеналі уролога наявні високоефективні медикаменти (антибіотики, уроантисептики), існує потреба у рослинних лікарських препаратах зі значною ефективністю. Фітопрепарати демонструють особливу цінність насамперед при лікуванні хронічних захворювань, коли необхідна тривала терапія. Не в останню чергу це пов’язано також із тим, що багато хворих бажають отримувати м’яке та природне лікування.
Одним із сучасних ефективних рослинних засобів для лікування інфекцій сечових шляхів є Уронефрон® – комбінований препарат вітчизняного виробництва, який має протизапальну, сечогінну, спазмолітичну, антимікробну дії. Сечогінна дія зумовлена похідними флавону, інозитом, сапонінами та силікатами. Препарат запобігає кристалізації мінеральних компонентів у сечовивідних шляхах, сприятливо впливає на збереження рівноваги між колоїдами та кристалоїдами сечі. Сапоніни зменшують поверхневий натяг, утворюють захисні колоїди й емульгують патогенні компоненти сечі, запобігають утворенню піску та каменів у нирках.
Лушпиння цибулі ріпчастої містить ефірну олію (до 0,15%), вітамін С, рибофлавін, тіамін, каротиноїди, фітинову, лимонну та яблучну кислоти, цукор (глюкозу, фруктозу, сахарозу), флавоноїди, сполуки калію, заліза, марганцю, цинку і кобальту; має протизапальну дію. В кореневищі пирію повзучого наявні полісахариди, цукор, спирти, глікозиди, вітаміни, ефірні та жирні олії, органічні кислоти. Основна дія – діуретична, регулювання обміну речовин. Листя берези збагачене ефірними оліями, сапонінами, дубильними речовинами, смолами, аскорбіновою та нікотиновою кислотами. Дія – діуретична, жовчогінна, спазмолітична, протизапальна. В насінні пажитника є тригонелін, нікотинова кислота, рутин, стероїдні сапоніни та фітостерини, флавоноїди, ефірні олії. Переважна дія – протизапальна, загальнозміцнювальна, ранозагоювальна. Корінь петрушки кучерявої містить апон, міристицин, флавоноїди. Головна дія – діуретична, протизапальна, літолітична. В траві золотушника звичайного наявні флавоноїди: кемпферол, кверцетин, а також їхні глікозиди – астрагалін, рутин. Дія – діуретична, антибактеріальна, протизапальна. Хвощ польовий має флавоноїди: похідні апігеніну, лютеоліну, кемпферолу, кверцетину, також містить фенолкарбонові кислоти, дубильні речовини, сапоніни. Переважна дія – діуретична, протизапальна, літолітична, дезінтоксикаційна. В траві горця пташиного – флавоноїди, фенолокислоти, каротин, аскорбінова кислота, дубильні речовини. Дія – діуретична, кровозупинна. Любисток лікарський – надземна маса та корені любистку містять ефірну олію (у свіжих коренях – 0,1-0,2%, в сухих – 0,6-1,0%), органічні кислоти, мінеральні речовини, смоли, крохмаль. До складу ефірної олії входять терпінеол, цинеол, оцтова, ізовалеріанова та бензойна кислоти. Основна дія – сечогінна, протизапальна.
Компоненти, що входять до складу Уронефрону, чинять комплексну активність, яка виявляється в протизапальній дії та усуненні спазму сечовивідних шляхів; мають сечогінний, вазодилатаційний та антимікробний ефекти.
Отже, стає зрозумілим інтерес до препарату Уронефрон® з точки зору його застосування в жінок із гострим циститом. Використання Уронефрону в таких пацієнток є цілком виправданим, що обумовлено механізмом його дії та безпечністю.
Чи є сенс в одночасному використанні НПЗП і препарату рослинного походження в хворих із гострим неускладненим циститом? Не секрет, що переважна більшість жінок за появи ознак циститу віддає перевагу саме препаратам неантибактеріальної дїї.
Отже, мета нашого дослідження – використання комбінації НПЗП Ремесулід® Рапід і препарату рослинного походження Уронефрон® у 30 пацієнток із гострим неускладненим циститом.
Критерії залучення до випробування:
- підтверджений діагноз гострого неускладненого циститу;
- відсутність протипоказань до призначення НПЗП.
Оцінка ефективності лікування проводилася через 10 днів після його початку.
Вираженість побічних ефектів методів знеболення та медикаментів оцінювалася в балах за такою шкалою: 0 – немає побічних ефектів, 1 – побічні ефекти виражені слабко, 2 – виражені помірно, 3 – виражені сильно (загострення виразкової хвороби, шлунково-кишкова кровотеча, гастралгія, підвищення артеріального тиску, ішемічний інсульт, нудота чи блювання, алергічна реакція).
Матеріали та методи
30 хворим основної групи (ОГ) призначали Уронефрон® по 1 таблетці 3 р/день протягом 10 днів і Ремесулід® Рапід по 1 саше 2 р/день упродовж 3 днів. 30 пацієнток групи порівняння (ГП) отримували антибактеріальну терапію у вигляді одноразового прийому 3 г фосфоміцину трометамолу per os. Оцінка ефективності лікування та побічних дій проводилася після його завершення в ОГ.
Середній вік хворих ОГ варіював від 19 до 47 років (в середньому – 33,2±7), ГП – від 18 до 45 років (в середньому – 31,9±8).
Результати дослідження
До початку лікування пацієнтки скаржилися на часте та болісне сечовипускання – 28 хворих ОГ (93,3%) та 29 – ГП (96,7%). У всіх хворих ОГ і ГП спостерігалася лейкоцитурія. Термінальна гематурія виявлялася в 19 хворих (63,3%) ОГ і 17 (56,7%) – ГП (табл. 1). Відповідно до рекомендацій Європейської асоціації урологів, бактеріологічне дослідження сечі не проводилося.
Повний курс лікування завершили 25 хворих ОГ (83,3%); 4 пацієнткам (13,3%) у зв’язку з неефективністю терапії було призначено антибіотик (цефіксим 400 мг 1 р/день протягом 3 днів); 1 хворій довелося відмінити НПЗП через 2 дні лікування через побічну реакцію, але потреби в призначенні антибіотика не виникло, в подальшому лікування продовжувалося лише Уронефроном.
У ГП програму дослідження було завершено у 27 хворих (90%); 3 пацієнткам у зв’язку з неефективністю терапії призначили цефіксим 400 мг 1 р/добу протягом 5 днів.
Отже, заплановане дослідження завершили 25 пацієнток ОГ (83,3%) і 27 (90%) ГП. Проміжну оцінку ефективності лікування проводили через 5 днів після його початку.
Позитивний ефект лікування спостерігали 26 хворих (86,7%) ОГ, які відзначили зменшення дизурії; 4 пацієнткам (13,3%) у зв’язку зі збереженням дизуричних явищ і гематурії призначили антибактеріальну терапію; ці хворі припинили участь у випробуванні.
У ГП скарги зберігалися в 3 хворих (10%), яким антибактеріальну терапію було змінено; вони також вибули із дослідження.
Що стосується лейкоцитурії, варто зазначити, що вона на проміжному етапі зберігалася в 13 (52%) хворих ОГ і в 9 (33,3%) учасниць ГП. Термінальна гематурія відзначалася в 3 пацієнток (12%) ОГ і 4 (14,8%) хворих ГП.
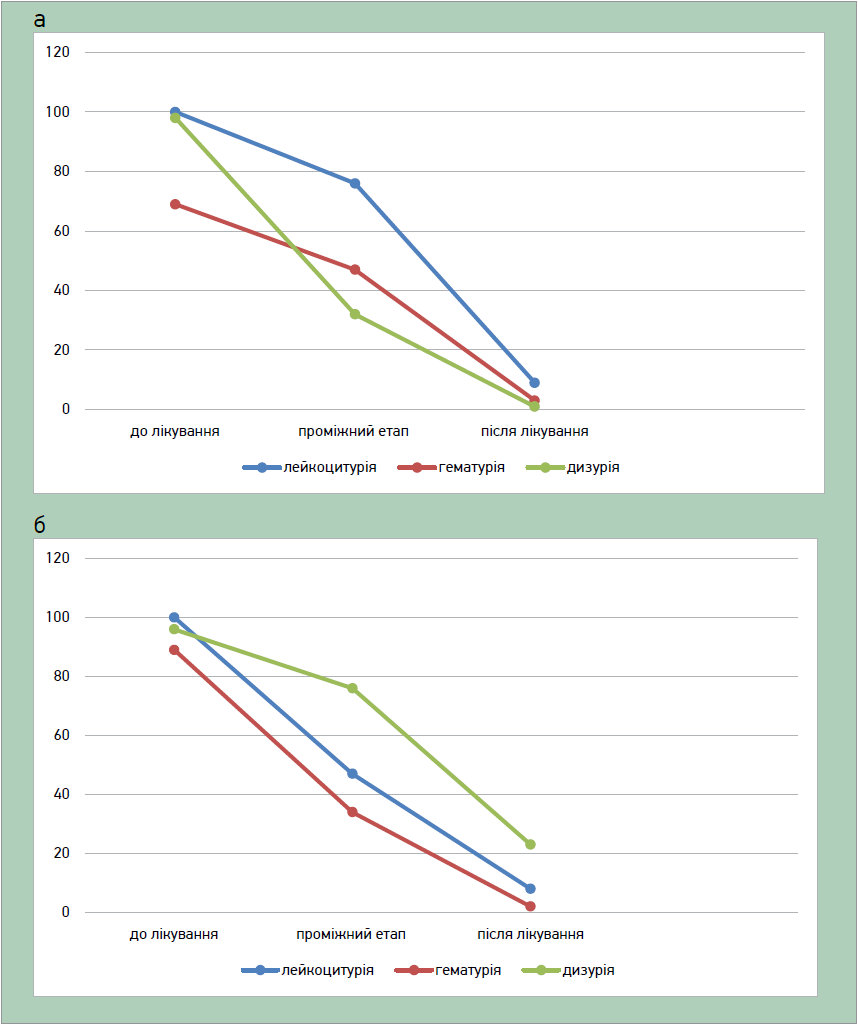
Після завершення лікування одужання мало місце у 23 хворих ОГ (88,5%) і 25 (92,6%) ГП; лейкоцитурія припинилася в 24 пацієнток ОГ (92,3%) і в 25 (92,6%) жінок з ГП, дизурія – у 25 хворих (96,5%) ОГ і в 25 (92,6%) включених у ГП. Три учасниці ОГ (11,5%), які не вважали себе такими, що одужали, продовжили прийом Уронефрону ще на 5 днів. Дві пацієнтки ГП (7,4%), у яких все ще спостерігалися лейкоцитурія і дизурія, продовжили антибактеріальну терапію до повного одужання (рис. 1, 2).
Рис. Динаміка лейкоцитурії, гематурії та дизурії у пацієнтів із гострим неускладненим циститом в основній групі (а) та в групі порівняння (б)
Вираженість побічних ефектів в ОГ хворих склала 0,8±0,04 бала, в ГП – 0,7±0,04 бала (p>0,05) на 1-й день лікування; 0,7±0,02 бала в ОГ та 0,5±0,04 бала в ГП на 5-ту добу; 0,6±0,02 бала в ОГ і 0,5±0,04 бала в ГП на 10-ту добу.
Цікавим є те, що за дотримання правил прийому препарату Ремесулід® Рапід побічні дії виникають украй рідко та зазвичай проявляються у вигляді диспепсії – у 4% хворих. До речі, диспепсія легко нівелюється прийомом 100 мл лужної мінеральної води. Алергічних реакцій, тяжких ускладнень у вигляді кровотечі, гастро- й ентеропатій, гострих кардіоваскулярних порушень, нефротоксичної дії взагалі не спостерігалося.
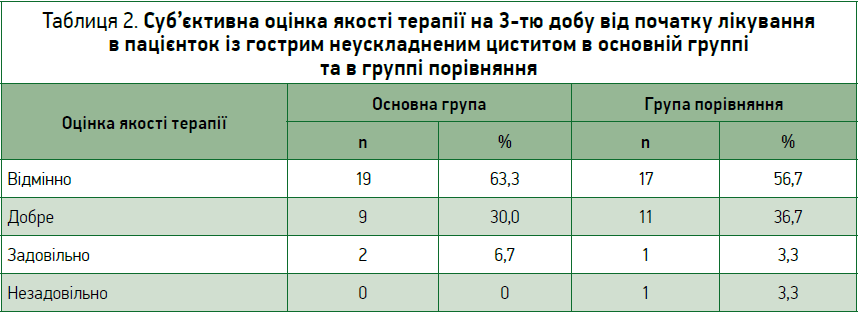
При дослідженні результатів суб’єктивної оцінки якості проведеного лікування в ОГ 17 (56,7%) хворих відзначили як «добре», 9 (30%) – «відмінно», 4 (13,3%) – «задовільно», 0 – «незадовільно». В ГП 19 (63,3%) пацієнток відзначили оцінкою «добре», 9 (30%) – «задовільно». На 2-гу добу: 15 (50,0%) учасниць ОГ – оцінкою «відмінно» та 17 (56,7%) – «добре», в ГП 9 хворих (30,0%) – «добре», 13 (43,3%) – «задовільно» і 6 (20%) – «незадовільно». На 3-тю добу якість лікування в ОГ на «відмінно» оцінили 19 (63,3%) хворих, «добре» – 9 (30%), в ГП 17 (56,7%) – «відмінно», 11 (36,7%) – «добре», 1 (3,3%) – «незадовільно» (табл. 2).
Отже, результати проведеного лікування в обох групах можна вважати зіставними: після завершення дослідження позитивний результат отримано у 88,5% пацієнток ОГ і 92,6% ГП, що свідчить про можливість використання комбінації НПЗП Ремесулід® Рапід і препарату рослинного походження Уронефрон® у хворих на гострий неускладнений цистит.
Висновки
- Застосування комбінованої терапії НПЗП Ремесулід® Рапід і препаратом рослинного походження Уронефрон® в пацієнток із гострим неускладненим циститом продемонструвало свою ефективність у 88,5% хворих; на нашу думку, це обумовлено поєднанням протизапальної активності НПЗП Ремесулід® Рапід і комплексною дією рослинного препарату Уронефрон®, що має уроантисептичний та акваретичний ефекти.
- Поряд із позитивним клінічним ефектом застосування запропонованої терапії спричинило регресію запального процесу в сечовому міхурі, що проявлялося купіруванням лейкоцитурії у 92,3% хворих.
- Аналіз побічних дій комбінованої терапії продемонстрував безпечність її призначення: побічних ефектів не зареєстровано в 96% пацієнток.
- Отримані результати застосування комбінації НПЗП Ремесулід® Рапід і препарату рослинного походження Уронефрон® обґрунтовують доцільність її використання в лікуванні пацієнток із гострим неускладненим циститом, які віддають перевагу неантибактеріальній терапії.
Список літератури знаходиться в редакції.