Сахароснижающие препараты в современной клинической практике: в фокусе гликлазид
 Сегодня сахарный диабет (СД) признан неинфекционной пандемией XXI века. Это заболевание – одна из наиболее важных социально-медицинских проблем в большинстве стран. По обновленным данным Международной федерации диабета (IDF), во всем мире от СД страдает около 415 млн человек. Если существующие сегодня тенденции в распространенности диабета сохранятся, то к 2040 году около 642 млн человек (или 1 взрослый из 10) будут иметь диабет.
Сегодня сахарный диабет (СД) признан неинфекционной пандемией XXI века. Это заболевание – одна из наиболее важных социально-медицинских проблем в большинстве стран. По обновленным данным Международной федерации диабета (IDF), во всем мире от СД страдает около 415 млн человек. Если существующие сегодня тенденции в распространенности диабета сохранятся, то к 2040 году около 642 млн человек (или 1 взрослый из 10) будут иметь диабет.
При этом у подавляющего количества больных (90%) диагностирован СД 2 типа, к тому же 50% больных диабетом даже не подозревают об этом [1]. Лечение СД традиционно является многовекторным и включает в себя как модификацию образа жизни (диету, физические нагрузки, снижение массы тела, коррекцию факторов риска), так и фармакологическую терапию: пероральные сахароснижающие препараты, инъекционные неинсулиновые препараты и инсулинотерапию [2].
Препараты сульфонилмочевины являются эффективными пероральными сахароснижающими агентами с длительной клинической историей использования. Хотя все они имеют одинаковый общий механизм действия, их фармакокинетические свойства зависят от таких факторов, как дозировка, скорость всасывания, продолжительность действия, путь элиминации, тканевая специфичность и аффинность связывания с β-клеточным рецептором поджелудочной железы. Как результат – это класс агентов с аналогичной эффективностью по снижению гликированного гемоглобина (HbA1c), но с хорошо документированными различиями с точки зрения воздействия на гипогликемию, сердечно-сосудистую и почечную безопасность.
Препараты сульфонилмочевины, такие как гликлазид пролонгированного действия, обладают свойствами, предъявляемыми сегодня к лекарственным средствам (ЛС) для лечения СД 2 типа, включая оптимальное снижение уровня глюкозы, эффективность действия при однократном пероральном приеме с минимальным количеством побочных эффектов и органопротекторными свойствами. Препараты сульфонилмочевины были первыми оральными ЛС, разработанными для лечения диабета 2 типа в начале 1950-х годов и имеющими длительную историю клинического использования. Возросшее с тех пор понимание патофизиологии диабета 2 типа привело к разработке новых классов ЛС с новыми механизмами действия, но препараты сульфонилмочевины и метформин остаются во всем мире наиболее широко назначаемыми антигипергликемическими агентами [3-5].
Безопасное достижение и поддержание адекватного гликемического контроля остается одной из главных целей и, одновременно, проблемой у многих больных диабетом 2 типа. Экономически выгодные, эффективные и безопасные методы лечения для снижения уровня глюкозы в крови сегодня необходимы и востребованы как никогда. Новые методы лечения СД обладают не только определенными преимуществами перед своими предшественниками, но и новыми нежелательными явлениями или ограничениями для использования; кроме того, они более затратные с учетом большого количества пациентов и хронического течения заболевания. С тех пор как появились первые препараты сульфонилмочевины, ЛС в этом классе прошли несколько этапов развития и имеют различные фармакологические свойства [6]. Современный подход к контролю диабета 2 типа обычно включает в себя индивидуализацию лечения и сосредоточен на достижении гликемического контроля при минимизации риска гипогликемии и осложнений диабета [7-8].
В журнале Diabetologia от 5 октября 2018 г. опубликовано руководство Европейской ассоциации по изучению диабета (EASD) по лечению СД 2 типа.
Указанный документ представляет собой обновленное руководство от 2015 года, и фокус в нем делается не на достижении индивидуальной гликемической цели, а на том, каким образом достичь эту индивидуализированную гликемическую цель с учетом факторов и предпочтений пациента, а также – широкого выбора видов лечения для гликемического контроля. Отныне рекомендуется прежде всего проводить оценку сердечно-сосудистого статуса пациента для определения подхода к терапии. Отдельные алгоритмы рекомендуют лечение для пациентов с атеросклеротической сердечно-сосудистой патологией и для больных с сердечной недостаточностью. Модификация образа жизни и метформин по-прежнему остаются основой лечения. Общий подход: выбор препарата для добавления к метформину должен основываться на предпочтениях пациента и таких важных клинических характеристиках, как наличие установленной атеросклеротической сердечно-сосудистой патологии, других сопутствующих заболеваний и риска специфических побочных эффектов препарата, особенно гипогликемии и прибавки в весе, а также безопасности, переносимости и стоимости препарата. Хотя в документе делается акцент на новые классы препаратов, в частности на агонисты рецепторов глюкагоноподобного пептида‑1 и ингибиторы натрий-глюкозного-котранспортера‑2, препараты сульфонилмочевины длительного действия остаются в фокусе на всех этапах лечения больного СД 2 типа [9].
Ряд национальных и международных руководств предлагают более широкую дифференциацию в рамках класса препаратов сульфонилмочевины, основанную на различиях внутри этого класса. Указанные руководства склонны выделить гликлазид как имеющий, по сравнению с другими препаратами сульфонилмочевины, целый ряд преимуществ, например рекомендации Голландского колледжа врачей общей практики по лечению СД 2 типа (2013) [10], Королевского австралийского колледжа врачей общей практики и Австралийской диабетической ассоциации (2016) [11], Итальянского общества диабета (2017) [12] и Общества эндокринологии, обмена веществ и диабета в Южной Африке [13]. Гликлазид пролонгированного действия считается предпочтительным препаратом сульфонилмочевины у больных хронической болезнью почек (ХБП) в руководствах [14]. В руководящих принципах Канадской диабетической ассоциации от 2013 года гликлазид пролонгированного действия указан как препарат сульфонилмочевины с самой низкой частотой гипогликемии [15].
В последнее время в арсенале эндокринологов появился препарат Гликлада®, таблетки с модифицированным высвобождением (производства компании КРКА, д.д., Словения). Это генерик, обладающий доказанной эффективностью и безопасностью, биоэквивалентный к оригинальному препарату.
Приведем результаты некоторых европейских исследований по Гликладе.
В неинтервенционном исследовании проверялись безопасность и эффективность гликлазида пролонгированного действия (препарат Gliclada®) у популяции пациентов с СД 2 типа в Словении [16]. Исследование было одобрено Национальным комитетом Словении по медицинской этике и Агентством по лекарственным средствам и медицинским изделиям Республики Словения.
Исследуемая популяция состояла из больных СД 2 типа в возрасте старше 18 лет, которым назначался препарат Гликлада® пролонгированного действия в дозах по 30; 60; 90 и 120 мг. Период наблюдения за каждым пациентом составил 3 мес при трех предусмотренных исследованием визитах: 1-й визит – при включении в исследование, 2-й – через месяц после начала лечения, 3-й – спустя 3 мес лечения. Во время 1-го визита каждого пациента оценивали в соответствии с критериями включения/исключения в исследование и назначали начальную дозу гликлазида, определенную на основе исходного уровня HbA1c и оценки риска возможных побочных реакций. Во время 2-го и 3-го визитов проводили измерения уровня HbA1c, уровня глюкозы натощак и постпрандиальной гликемии и регистрировали побочные эффекты. Оценкой эффективности терапии служило снижение уровня HbA1c (целевой уровень составил ≤7%). Суточная доза Gliclada® составляла 30-120 мг.
В исследовании принимали участие 488 пациентов, 461 из них был включен в статистический анализ (27 пациентов не явились на 2-й и 3-й контрольные визиты). Средний возраст больных составил 63,7±10,9 года, 247 (53,4%) из них были мужчины, 214 (46,4%) – женщины. Средняя продолжительность заболеваемости пациентов диабетом составляла не более 5 лет.
В течение периода исследования наблюдалось статистически значимое (р<0,0001) уменьшение массы тела, индекса массы тела (ИМТ) и окружности талии. Среднее уменьшение массы тела составило 1,3±3,5 кг (абсолютная разница), или 1,3±4,1% (относительная разница), среднее снижение ИМТ – 0,5±1,2 кг/ м2 (абсолютная разница), или 1,4±4% (относительная разница); среднее уменьшение окружности талии составило 2,1±3,8 см (абсолютное уменьшение), или 1,9±3,3% (относительное уменьшение).
После 3 мес лечения наблюдалось статистически значимое (р<0,0001) снижение уровня HbA1c и глюкозы натощак и постпрандиальной гликемии. Среднее снижение уровня глюкозы натощак составило 2,9±3,0 ммоль/л (95% ДИ от -3,2 до -2,5) (абсолютная разница), или 25,2±18,9% (95% ДИ от -27,2 до -23,1%) (относительная разница); среднее снижение постпрандиального уровня глюкозы составило 3,6±3,9 ммоль/л (95% ДИ от -4,3 до -2,9) (абсолютная разница), или 24,9±23,1% (95% ДИ от -29,1 до -20,8%) (относительная разница); среднее снижение уровня HbA1c составило 1,65±1,4 (95% ДИ от -1,8 до -1,5) (абсолютная разница), или 17,6±13,1% (95% ДИ от -19% до
-16,2%) (относительная разница).
Целевой уровень HbA1c составил ≤7%. HbA1c использовался в качестве показателя эффективности лечения, который оценивался следующим образом:
- очень эффективный – целевой уровень ≤7%;
- эффективный – уровень HbA1c снижен более чем на 1%, но целевой уровень не достигнут;
- неэффективный – уровень HbA1c снижен менее чем на 1% или вообще не изменен, а целевой уровень не достигнут.
Результаты показали, что в конце исследования целевой уровень HbA1c ≤7% или его снижение более чем на 1%, которые были заранее определены в качестве критерия очень эффективного и эффективного лечения, был достигнут у 80,2% больных, получавших гликлазид пролонгированного действия.
Переносимость терапии была хорошей, у 434 (94,1%) пациентов не наблюдалось побочных эффектов. Таковые были зарегистрированы у 27 (5,9%) участников исследования. Нежелательные явления, которые исследователи ассоциировали с применением гликлазида пролонгированного действия, наблюдались у 23 (5%) пациентов. Наиболее частыми побочными эффектами были желудочно-кишечные нарушения (1,5%), чувство усталости (1,3%) и головокружение (0,9%). В целом гипогликемические негативные реакции возникли лишь у 4 (0,9%) пациентов.
Все связанные с исследованием побочные эффекты были легкой и средней степени тяжести: у 13 (2,8%) и 10 (2,2%) пациентов соответственно. Ни у одного из участников исследования не возникло серьезных побочных реакций. После развития побочного эффекта 16 (3,5%) пациентов продолжили лечение и не нуждались в дополнительных ЛС, 3 (0,7%) пациентам понадобилось симптоматическое лечение, 4 (0,9%) пациента прекратили лечение, а 2 (0,4%) – нуждались в уменьшении дозы.
Сахарный диабет 2 типа – это хроническое заболевание, которое требует тщательного контроля и терапии. Лечение должно быть последовательным и индивидуализированным, предназначенным для обеспечения адекватного контроля уровня сахара в крови; кроме этого, следует учитывать риск развития гипогликемии, массу тела пациента и сопутствующие заболевания, а также стоимость лечения. Однако в рутинной клинической практике достижение целевого уровня сахара в крови все еще остается проблемой.
Исследуемая популяция состояла из пациентов с СД 2 типа – жителей Словении. Целевой уровень HbA1c ≤7% или его снижение более чем на 1% (заранее определенные в качестве критериев очень эффективного и эффективного лечения) были достигнуты у 80,2% пациентов после лечения гликлазидом пролонгированного действия на протяжении 3 месяцев.
Метформин применялся как сопутствующий препарат у большей части пациентов, что соответствует рекомендациям исследования. Другими сопутствующими ЛС стали сердечно-сосудистые препараты (ингибиторы ангиотензинпревращающего фермента, сартаны, статины, антиагрегантные средства, диуретики, бета-блокаторы), поскольку пациенты с диабетом 2 типа часто страдают сердечно-сосудистыми заболеваниями. Наиболее применяемыми дозами гликлазида пролонгированного действия в конце исследования были дозы 30 мг и 60 мг.
После 12 мес лечения уровень HbA1c, уровни глюкозы натощак и постпрандиальной гликемии статистически значимо снизились (р<0,0001), что свидетельствует об эффективности терапии гликлазидом. Среднее снижение уровня HbA1c составило 1,65±1,4 (95% ДИ от -1,8 до 1,5); среднее снижение уровня глюкозы натощак – 2,9±3,0 ммоль/л (95% ДИ от -3,2 до -2,5); среднее снижение постпрандиального уровня глюкозы составил 3,6±3,9 ммоль/л (95% ДИ от -4,3 до -2,9). Таким образом, результаты аналогичны таковым, полученным в других исследованиях с участием подобных популяций пациентов. Препараты сульфонилмочевины пролонгированного действия являются одними из наиболее эффективных средств контроля уровня глюкозы в крови [9].
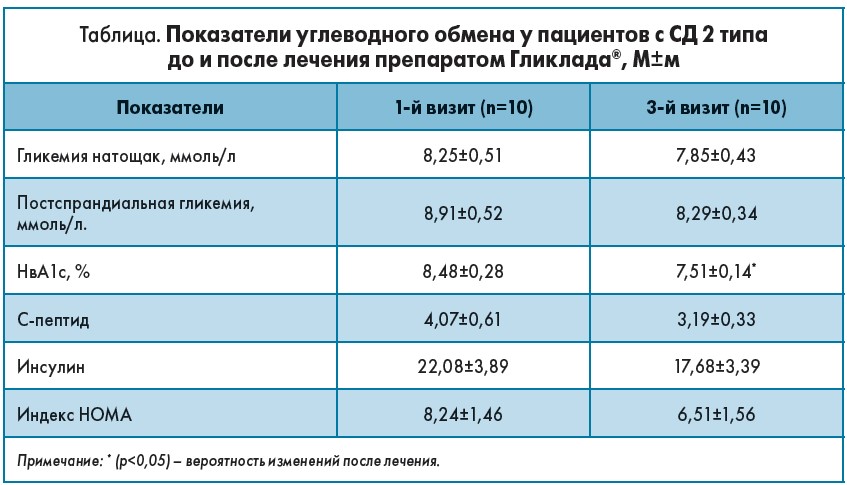
В нашем исследовании эффективности препарата Гликлада® под наблюдением находилось 10 пациентов с СД 2 типа и уровнем HbA1с >7,5% (6 женщин и 4 мужчины; средний возраст пациентов (от 38 лет до 71 года) составил 55,8±3,12 года). Пациенты имели стаж диабета от 6 мес до 20 лет. Все пациенты до начала исследования находились на стабильной дозе метформина и придерживались диеты согласно их уровню базального метаболизма. Наблюдение за больными длилось 3 месяца. Всем пациентам дважды проводили измерение показателей углеводного обмена, включая HbA1с (перед исследованием и через 3 мес).
В дополнение к базовой терапии метформином был назначен препарат Гликлада® (таблетки с модифицированным высвобождением, 60 мг, производства компании КРКА, д.д., Словения).
Целью наблюдения было определение влияния препарата Гликлада® на уровень HbA1с как показатель компенсации углеводного обмена. Определен целевой уровень HbA1с – 7% (очень эффективный препарат), достаточный уровень HbA1с – 7,5% (эффективный препарат).
Всем пациентам во время их 1-го визита был назначен препарат Гликлада® в дозе 60 мг (таблетки с модифицированным освобождением, содержащие 60 мг гликлазида). В таблице представлены результаты измерения показателей углеводного обмена до и по окончании наблюдения.
Обсуждение
По результатам наблюдения можно констатировать, что препарат Гликлада® в дозе 60 мг производства компании КРКА (Словения) положительно влияет на показатели углеводного обмена, особенно на показатель компенсации СД 2 типа – HbA1с (за время исследования произошло статистически значимое уменьшение этого показателя). Препарат может быть рекомендован в дополнение к базисной терапии препаратами метформина. Гликлада® хорошо переносился участниками исследования (все пациенты принимали препарат до конца наблюдения). Побочных эффектов со стороны сердечно-сосудистой и пищеварительной системы не наблюдалось. Не удалось добиться целевого уровня НвА1с – возможно, из-за недостаточного периода наблюдения, однако средний уровень НвА1с в сравнении с началом лечения снизился на 1%.
Таким образом, препараты сульфонилмочевины сохраняют свою актуальность в лечении СД 2 типа. Долгосрочная цель терапии СД 2 типа заключается в предотвращении развития осложнений болезни. Поэтому очень важен стабильный контроль гликемии с достижением ее целевых уровней показателей и минимизации развития.
Результаты вышеприведенных исследований позволяют сделать вывод, что препарат Гликлада® является эффективным гликлазидом пролонгированного действия, обладающим доказанной эффективностью и высоким профилем безопасности. Кроме того, биоэквивалентность препарата Гликлада® к оригинальному препарату доказана в клинических исследованиях, при этом Гликлада® более доступный препарат и характеризуется оптимальным соотношением цена/качество. Все это позволяет рекомендовать препарат Гликлада® для лечения СД 2 типа.
Литература
1. Nam Han Cho. Q&A: five questions on the IDF Diabetes atlas 2015// Diabetes Voice. – 2016. – Vol. 61 (l). – P. 14-16.
2. American Diabetes Association, Standards of Medical Care in Diabetes. 2016 // Diabetes care. – 2016. – Vol. 39, supplement 1.
3. Lipska K.J., Yao X., Herrin J. et al. Trends in drug utilization, glycemic control, and rates of severe hypoglycemia, 2006-2013. Diabetes Care. – 2017;40 (4):468-475.
4. Overbeek J.A., Heintjes E.M., Prieto-Alhambra D. et al. Type 2 diabetes mellitus treatment patterns across Europe: a population-based multi-database study. Clin Ther. – 2017;39(4):759-770.
5. Riddle M.C. Modern sulfonylureas: dangerous or wrongly accused? Diabetes Care. – 2017;40:629-631.
6. American Diabetes Association. 9. Cardiovascular disease and risk management: standards of medical care in diabetes‑2018. Diabetes Care. – 2018;41(Suppl 1):86-104.
7. Inzucchi S.E., Bergenstal R.M., Buse J.B. et al. Management of hyperglycemia in type 2 diabetes, 2015: a patient-centered approach: update to a position statement of the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. – 2015;38:140-149.
8. Garber A.J., Abrahamson M.J., Barzilay J.I. et al. American Association of Clinical Endocrinologists (AACE); American College of Endocrinology (ACE). Consensus statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the comprehensive type 2 diabetes management algorithm – 2016 Executive Summary. Endocr Pract. – 2016;22(1):84-113.
9. Davies M.J., D’Alessio D.A., Fradkin J. Management of hyperglycaemia in type 2 diabetes, 2018. A consensus report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD)//Diabetologia https://doi.org/10.1007/s00125-018-4729-5
10. Rutten G., de Grauw W., Nijpels G. et al. NHG- Standaard Diabetes mellitus type 2 (derde herziening). Huisarts Wet 2013;56(10):512-525.
11. Australian Diabetes Society. A new blood glucose management algorithm for type 2 diabetes. A position statement of the Australian Diabetes Society. Australia: Australian Diabetes Society; 2016. [Online] [accessed 11 May 2017].
12. Associazione Medici Diabetologi (AMD), Societa` Italiana di Diabetologia (SID). Standard italiani per la cura del diabete mellito; 2014. Available from: http://www.standarditaliani.it
13. SEMDSA Type 2 Diabetes Guidelines Expert Committee. SEMDSA 2017 Guidelines for the Management of Type 2 diabetes mellitus. JEMDSA 2017; 22(1) (Supplement 1):1-196.
14. World Health Organization. WHO Model List of Essential Medicines. 20th List. March 2017, updated August 2017.
15. Clinical Practice Guidelines Committee. Canadian Diabetes Association 2013 clinical practice guidelines for the prevention and management of diabetes in Canada. Can J Diabetes 2013;37: A3-A13.
16. Zakljuсno poroсilo. Neintervencijsko spremljanje uсinkovitosti in varnosti zdravljenja z gliklazidom s podaljsanim sproscanjem (Gliclada®) pri bolnikih s sladkorno boleznijo tipa 2. Podatki iz dokumentacije. Krka, d. d., Novo mesto, Slovenija, 2016.
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 4 (44) грудень 2018 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
Нещодавні дослідження показали, що прогноз за різних поширених захворювань, ендокринних, автоімунних розладів і навіть прогресування раку пов’язані з концентрацією вітаміну D у плазмі. Завдяки експресії гена 1α-гідроксилази (CYP27B1) клітини імунної системи (В-, Т- та антигенпрезентувальні клітини) здатні продукувати активний метаболіт кальциферол – речовину з імуномодулювальними властивостями. Рецептори до вітаміну D (vitamin D receptor, VDR) експресують на поверхні імунних клітин. Доведено зв’язок між поліморфізмом генів VDR або CYP27B1 і патогенезом автоімунних ендокринних захворювань. Метою огляду є вивчення впливу вітаміну D, наслідків його дефіциту та корисної ролі добавок із ним при деяких ендокринних розладах, які часто спостерігають у клінічній практиці. ...
Збудник COVID‑19, SARS-CoV‑2, з яким людство вперше стикнулося у 2019 р., поширився по всьому світу, заразивши мільйони людей. Сьогодні, через тягар війни та економічної нестабільності, тема COVID‑19 не сприймається так гостро, як ще кілька років тому, хоча насправді вона не втратила своєї актуальності. Саме сучасному стану проблеми COVID‑19 у світі та в Україні була присвячена доповідь директора ДУ «Інститут ендокринології та обміну речовин імені В.П. Комісаренка НАМН України», академіка Національної академії медичних наук України, члена-кореспондента НАН України, віце-президента НАМН України, президента Асоціації ендокринологів України, професора Миколи Дмитровича Тронька під час першого у 2024 р. засідання науково-освітнього проєкту «Школа ендокринолога», яке відбулося 20-24 лютого. ...
Протягом останніх 60 років метформін є найпоширенішим цукрознижувальним засобом і рекомендований як препарат першої лінії для осіб з уперше виявленим цукровим діабетом (ЦД) 2 типу. Сьогодні понад 200 млн осіб із ЦД 2 типу в усьому світі щодня застосовують метформін як монотерапію або в комбінації. Препарат усе частіше використовують для лікування гестаційного ЦД та в пацієнтів із синдромом полікістозних яєчників. ...
Двадцять восьмого лютого 2024 року виповнилося 80 років від дня народження директора ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» (далі – Інститут), віцепрезидента НАМН України, академіка НАМН України, члена-кореспондента НАН України, заслуженого діяча науки та техніки, лауреата Державної премії України, доктора медичних наук, професора Миколи Дмитровича Тронька....