Синдром Лаєлла: клінічні ознаки, діагностика, лікування
 18-19 травня відбулася наукова конференція «Роль первинної медичної допомоги в системі охорони здоров’я України», присвячена Всесвітньому дню сімейного лікаря. Чимало уваги було приділено питанням надання невідкладної допомоги у випадку критичних станів. Про особливості надання допомоги пацієнтам із синдромом Лаєлла (СЛ) розповів професор кафедри анестезіології та інтенсивної терапії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Олександр Анатолійович Галушко.
18-19 травня відбулася наукова конференція «Роль первинної медичної допомоги в системі охорони здоров’я України», присвячена Всесвітньому дню сімейного лікаря. Чимало уваги було приділено питанням надання невідкладної допомоги у випадку критичних станів. Про особливості надання допомоги пацієнтам із синдромом Лаєлла (СЛ) розповів професор кафедри анестезіології та інтенсивної терапії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Олександр Анатолійович Галушко.
СЛ (Lyell’s syndrome, токсичний епідермальний некроліз) – це тяжке імуноалергічне захворювання, що загрожує життю хворого, котре вперше описав у 1956 році шотландський дерматолог Алан Лаєлл. СЛ характеризується інтенсивним епідермальним відшаруванням і некрозом епідермісу з утворенням великих пухирів та ерозій на шкірі, слизових оболонках. Смертність є дуже високою, досягаючи 70%. Ризик летальності підвищується зі збільшенням віку пацієнта.
Клінічні ознаки СЛ
Клінічні ознаки СЛ нагадують опік шкіри ІІ‑ІІІ ступеня, тому іноді це захворювання називають опіковим шкірним синдромом; спостерігається в 0,3% від усіх випадків алергічних реакцій. Існує ще одне захворювання, яке за клінічним перебігом дуже нагадує СЛ, – синдром Стівенса – Джонсона (ССД), що також проявляється відшаруванням епідермісу та слизових оболонок. Сьогодні вважають, що СЛ і ССД є різними за тяжкістю проявами єдиного патологічного процесу.
Сучасна класифікація цих захворювань пов’язана із площею ураження шкіри. Якщо площа відшарування шкіри становить <10%, захворювання слід трактувати як ССД, від 10 до 30% – поєднаний СЛ і ССД, >30% – СЛ.
Епідеміологія СЛ і ССД
СЛ і ССД зустрічаються в будь-якому віці, переважно в людей віком 20-40 років, дуже рідко – в дітей перших трьох років життя. Загальна їхня частота коливається від 0,4 до 6 випадків на 1 млн населення на рік. Дані щодо співвідношення чоловіків і жінок серед хворих є дещо суперечливими, але більшість дослідників спостерігають переважання патології в осіб чоловічої статі. Взимку та напровесні реєструють сезонне підвищення показників захворюваності.
Етіологія СЛ
Причина розвитку СЛ – алергічна реакція на будь-які чинники. Частіше зустрічається алергічна реакція на інфекційний агент. Ця форма захворювання має найтяжчий перебіг і частіше спостерігається в дітей.
Медикаментозна алергія. Алергічна реакція переважно виникає після застосування антибіотиків, сульфаніламідів, аспірину й інших нестероїдних протизапальних препаратів, барбітуратів, вітамінів і біологічно активних добавок, протитуберкульозних та рентгеноконтрастних препаратів. Часто СЛ з’являється після прийому декількох препаратів або на тлі поліпрагмазії.
Також може спостерігатися поєднання декількох факторів, здатних зумовити СЛ (комбінована причина СЛ). Прикладом такої ситуації є лікування інфекційного захворювання антибактеріальними засобами. Інколи причину захворювання встановити не вдається (ідіопатичний СЛ).
Найчастіше розвиток епідермального некролізу спричиняє прийом сульфаніламідів, алопуринолу, карбамазепіну, ламотриджину, фенобарбіталу; рідше – макролідів, цефалоспоринів, амінопеніцилінів.
З інфекційних чинників СЛ спричиняють здебільшого стафілококи та Mycoplasma pneumoniae. Рідше СЛ зумовлюють віруси (грипу, Епштейна – Барр, герпесу, кору, епідемічного паротиту, а також парвовірус тощо), інші бактерії (β-гемолітичний стафілокок групи А), збудники гонореї, туляремії, бруцельозу, сальмонельозу, мікобактерії туберкульозу, грибкові інфекції (зокрема, гістоплазмоз, кокцидіомікоз, трихофітія).
Значну роль у розвитку СЛ має генетична схильність організму до алергічних реакцій (≈10% людей мають генетичну схильність до сенсибілізації). Зокрема, виявлено асоціацію СЛ з антигенами гістосумісності НАН-А2, А29, В12, Dr7. У багатьох хворих в анамнезі наявні бронхіальна астма, поліноз, алергічний контактний дерматит. У таких осіб препарат відіграє роль гаптену, що фіксується на шкірі та запускає алергічну реакцію. Алергічна реакція при цьому спрямовується не лише на лікарський препарат, а й на клітини шкіри хворого. Це нагадує процес відторгнення трансплантату, за який імунна система сприймає власну шкіру хворого.
Клінічні ознаки
СЛ розпочинається гостро, з підвищення температури тіла до 38-41 °C. Через декілька годин на шкірі обличчя, тулуба, кінцівок і слизових оболонках ротової порожнини, статевих органів з’являються висипи у вигляді набряклих та болючих плям (місцями еритем), що можуть частково зливатися. Через незначний проміжок часу (в середньому 12 год) на ділянках здорової шкіри розпочинається відшарування епідермісу, при цьому утворюються тонкостінні пухирі великих розмірів, які легко розриваються при терті чи іншому механічному ураженні, залишаючи червону (іноді мокнучу) поверхню дерми. Зростає імовірність розвитку вторинної септичної інфекції. Пацієнт відчуває сильний біль, слабкість, запаморочення; температура тіла залишається високою.
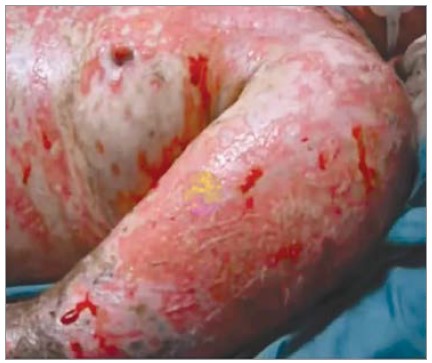
Після розриву пухирів утворюються великі ерозії, укриті по периферії обривками епідермісу й оточені набряклою і гіперемованою шкірою (рис. 1). З ерозій виділяється серозно-геморагічний ексудат, що спричиняє швидке зневоднення хворого. Клінічна картина нагадує опік шкіри ІІ-ІІІ ступеня.
Рис. 1. Ерозії, укриті по периферії обривками епідермісу й оточені набряклою і гіперемованою шкірою
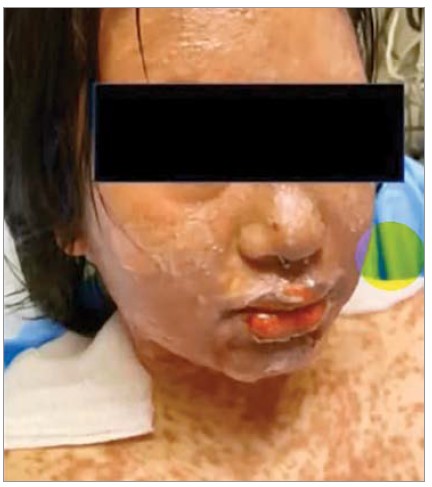
На слизовій оболонці ротової порожнини, губ, статевих органів з’являються множинні ерозії великих розмірів із вираженою болючістю та кровоточивістю (рис. 2). У ділянці губ утворюються геморагічні кірки та тріщини, що утруднюють прийом навіть рідкої їжі.
Рис. 2. Множинні ерозії великих розмірів із вираженою болючістю та кровоточивістю
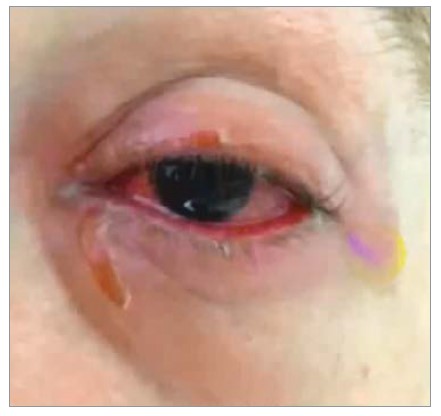
Часто при СЛ уражаються слизові оболонки гортані, трахеї, бронхів, сечового міхура, уретри, стравоходу та кишечнику. Нерідко (особливо в дітей) СЛ може розпочинатися з кон’юнктивіту, тяжкість якого коливається від гіперемії кон’юнктиви до повного епідермального злущення поверхні ока (рис. 3).
Рис. 3. Клінічні ознаки СЛ, що проявляються кон’юнктивітом
Для запобігання віддаленим несприятливим наслідкам важливе значення має рання консультація офтальмолога.
За клінічним перебігом виокремлюють 3 форми СЛ:
- миттєву, за якої захворювання швидко закінчується летальним наслідком;
- гостру, при якій відбувається приєднання вторинної інфекції та спостерігається висока ймовірність смерті;
- доброякісну, коли хвороба самостійно регресує протягом 6-10 діб.
У багатьох випадках спостерігається порушення функції печінки та нирок. За тяжкого перебігу СЛ хворі гинуть від зневоднення, ниркової недостатності, набряку легень та коми.
Діагностика
При лабораторному обстеженні хворих із СЛ у клінічному аналізі крові спостерігають лейкоцитоз, моноцитоз, прискорення ШОЕ, зниження рівня або відсутність у лейкоцитарній формулі еозинофілів (що може свідчити про приток еозинофілів до уражених патологічним процесом тканин).
У клінічному аналізі сечі спостерігаються протеїнурія та гематурія; в біохімічному аналізі крові виявляють підвищення рівня білірубіну, креатиніну і сечовини, активності амінотрансфераз.
Лікування СЛ
Лікування СЛ схоже на лікування хворих з опіками та передбачає застосування дезінтоксикаційної терапії, а також корекцію гіповолемії, запобігання розвитку ускладнень. Для пацієнта рекомендується створити максимальну стерильність навколишнього середовища (т. зв. опіковий намет). Антибіотики слід використовувати винятково за потреби та з великою обережністю для запобігання посиленню алергізації організму. Поверхню ерозій рекомендують зрошувати аерозолями із кортикостероїдами, накривати компресами з антисептичними засобами, змащувати маззю із кортикостероїдами.
Перед лікуванням слід ретельно зібрати анамнез для ідентифікації причини СЛ і припинення її подальшого впливу. Підтримувальна терапія має містити такі заходи, як корекція гіповолемії, оцінка / корекція харчування, знеболення, киснева терапія (за потреби), щоденний догляд за шкірою.
Корекцію гіповолемії варто проводити за правилами лікування гіповолемічного шоку. Рекомендується використовувати збалансовані розчини кристалоїдів, а із 2-ї доби – розчини колоїдів. У разі планового щоденного введення хворий має отримувати 25-30 мл/кг/день рідини, ≈1 ммоль/кг/день калію, натрію і хлориду, ≈50-100 г/день глюкози.
Догляд за раною передбачає видалення рідини з пухирів, очищення антибактеріальним розчином, накладання пов’язки. Ділянки неушкодженої шкіри рекомендується вкривати товстим шаром пом’якшувального засобу, що містить кортикостероїд. На мокнучі ділянки накладають абсорбувальні подушечки. Поверхню очей слід регулярно очищати, кожні 2 год – закрапувати очі пом’якшувальними краплями.
Оптимальна терапевтична стратегія СЛ на сьогодні все ще залишається суперечливою. Втім, є низка повідомлень про переваги застосування системних кортикостероїдів, внутрішньовенного імуноглобуліну, циклоспорину, антагоністів TNFα (інфліксимаб, етанерцепт), плазмаферезу.
За допомогою проведення європейського багатоцентрового ретроспективного дослідження, а також нещодавнього метааналізу обсерваційних випробувань продемонстровано сприятливий вплив кортикостероїдів. Зокрема, короткочасне (<3 діб) застосування високих доз кортикостероїдів на ранніх стадіях СЛ знижувало смертність без збільшення ризику інфекції. Їхнє триваліше призначення погіршувало прогноз, а також підвищувало летальність.
Внутрішньовенні імуноглобуліни широко використовують у лікуванні пацієнтів із СЛ, але механізм їхнього впливу досі залишається невідомим. Дослідження та метааналізи демонструють суперечливі результати щодо їхньої ефективності, що не надає змоги дійти однозначних висновків стосовно доцільності їхнього застосування в пацієнтів із СЛ. Утім, за останніми даними, призначення імуноглобуліну у високих дозах (до 2 г/кг) чинило сприятливий вплив на зниження смертності від СЛ.
Лікування циклоспорином знижувало показники смерті від СЛ, однак кількість зареєстрованих пацієнтів була невеликою. Отримані дані підтверджують потенційну роль циклоспорину в лікуванні СЛ, але для підтвердження його ефективності необхідні масштабніші дослідження.
Метою проведення плазмаферезу є вилучення із крові пацієнта патогенних факторів, як-от лікарські препарати, їхні метаболіти, цитокіни, хемокіни, індуковані захворюванням. Сеанси плазмаферезу проводять щодня або через день. Група дослідників на чолі з Y.M. Narita повідомили, що плазмаферез виявився ефективним у хворих, котрі не отримували підтримувальної терапії або системної терапії кортикостероїдами.
Доцільність застосування антагоністів TNFα була спричинена зростанням рівня TNFα в пацієнтів із СЛ. У деяких випадках отримано сприятливий ефект, проте кількість пацієнтів, що піддалися такій терапії, є незначною. Для підтвердження ефективності антагоністів TNFα потрібні додаткові дослідження.
Підготував В’ячеслав Килимчук
Медична газета «Здоров’я України 21 сторіччя» № 12 (548), 2023 р
СТАТТІ ЗА ТЕМОЮ Алергія та імунологія
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...
Організм людини – це складна жива система, функціонування якої визначається безліччю змінних і задіює величезну кількість механізмів. Зовнішні і внутрішні чинники здатні порушувати регуляцію її діяльності. Однак є механізми, які допомагають ефективно усувати «поломки» в організмі і нормалізувати його стан. Така здатність має назву біорегуляції. Основою біорегуляційної медицини є комплексні біорегуляційні препарати, серед яких одним із найвідоміших є Ехінацея Композитум С. ...
Проблема гострих запальних захворювань верхніх дихальних шляхів (ВДШ), гострого риносинуситу (ГРС) зокрема, є однією з найактуальніших у сучасній клінічній медицині. Останніми роками спостерігають зростання частоти захворювань носа і приносових пазух, що проявляється збільшенням як абсолютних (захворюваності та поширеності), так і відносних (частка в структурі оториноларингологічної патології) показників. В Україні поширеність гострих ринітів, риносинуситів та ринофарингітів сягає 489,9 випадку на 10 тис. населення, а захворюваність – 5-15 випадків на 1 тис. населення залежно від сезону. Такі хворі становлять 60-65% амбулаторних пацієнтів лікарів-отоларингологів. Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги (УКПМД) призначений забезпечити організацію надання медичної допомоги пацієнтам із ГРС на всіх етапах медичної допомоги для своєчасного виявлення, профілактики та лікування ГРС. ...