20 серпня, 2025
Стандарт медичної допомоги «Доброякісні захворювання молочних залоз. Тактика ведення аномальних результатів обстеження молочних залоз»
Наказ Міністерства охорони здоров’я України від 26 березня 2025 року № 535
Частина 1 Частина 2

Додаток 5
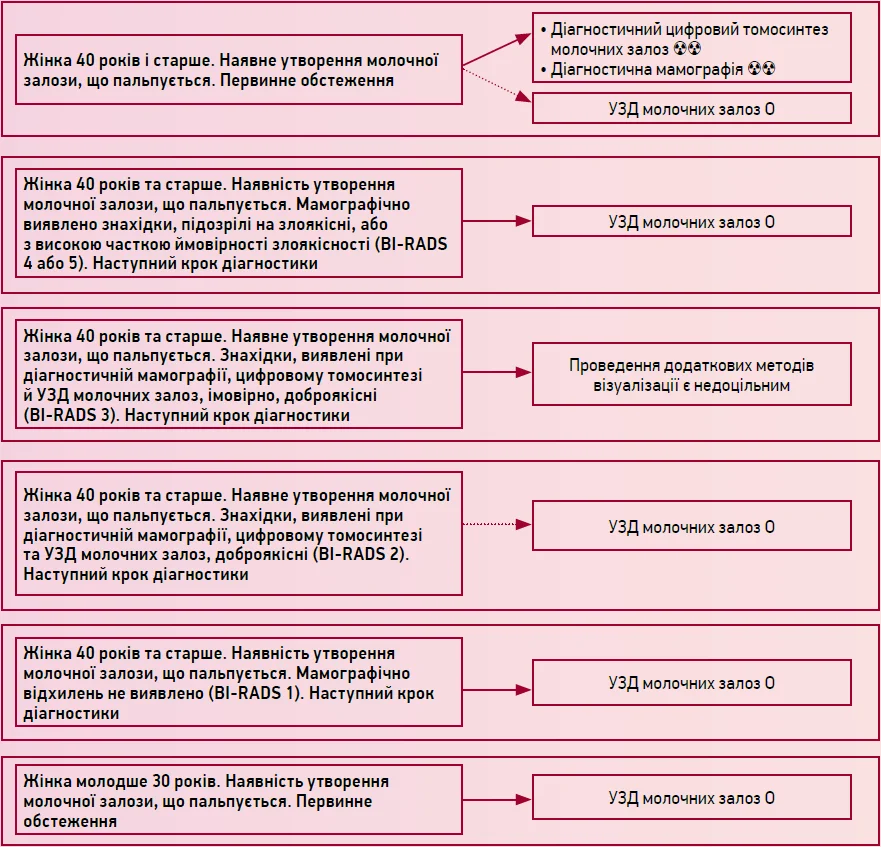
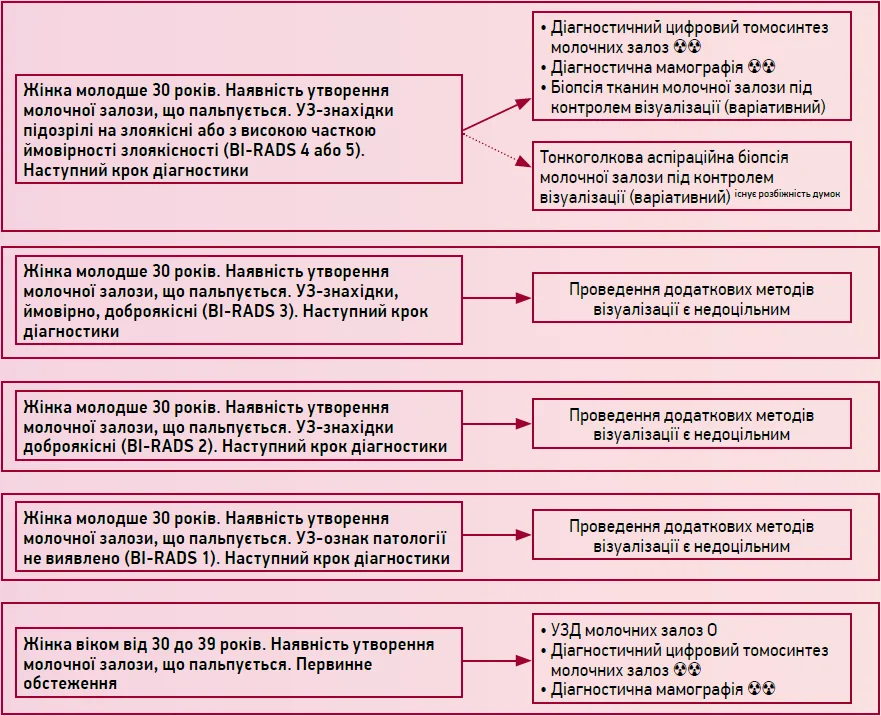
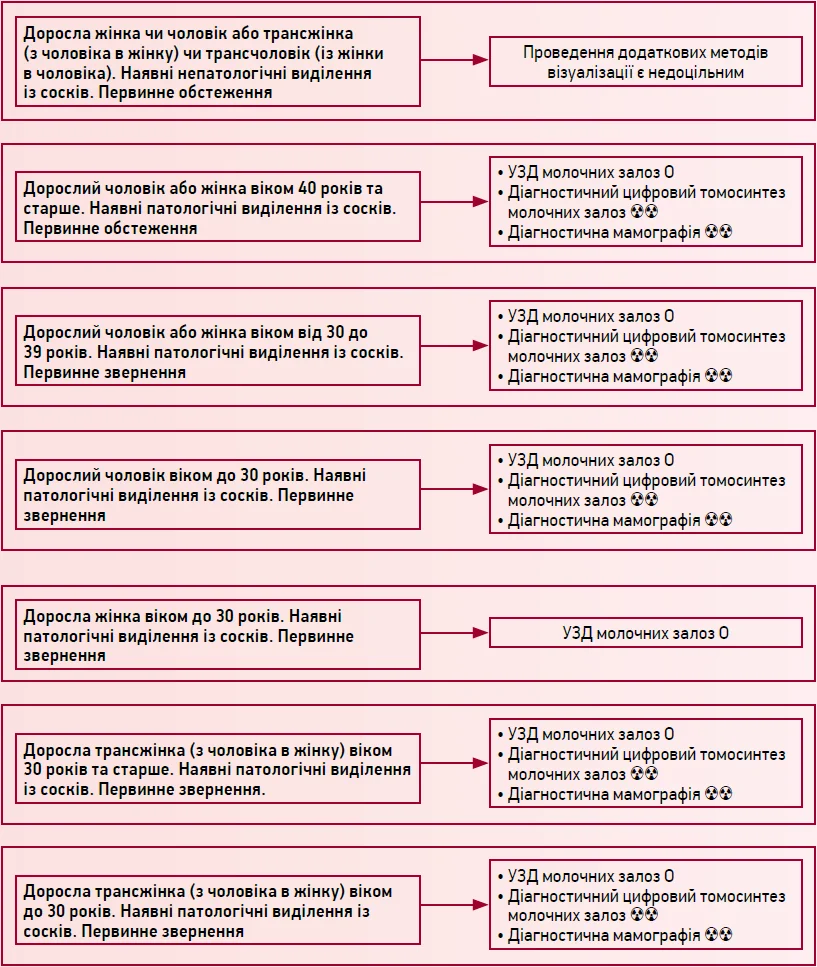
Персоніфікований підбір методів візуалізації для пацієнток зі скаргами, пов’язаними з молочними залозами
А. Пальповані утворення молочної залози
Б. Виділення із сосків
Умовні позначки:
→ Дослідження доцільне (процедура візуалізації або лікування показана в зазначених клінічних ситуаціях при сприятливому співвідношенні ризику/користі для пацієнтів)
→ Дослідження може бути проведено (процедура візуалізації або лікування може бути показана в зазначених клінічних ситуаціях як альтернатива методам візуалізації або лікування зі сприятливішим співвідношенням ризику/користі або в разі, якщо співвідношення ризику/користі для пацієнтів є неоднозначним)
O – Діапазон оцінки ефективної дози для дорослої людини (відносний рівень опромінення при проведенні дослідження) становить 0 мЗв
☢ – Діапазон оцінки ефективної дози для дорослої людини (відносний рівень опромінення при проведенні дослідження) становить <0,1 мЗв
☢☢ – Діапазон оцінки ефективної дози для дорослої людини (відносний рівень опромінення при проведенні дослідження) становить 0,1-1 мЗв
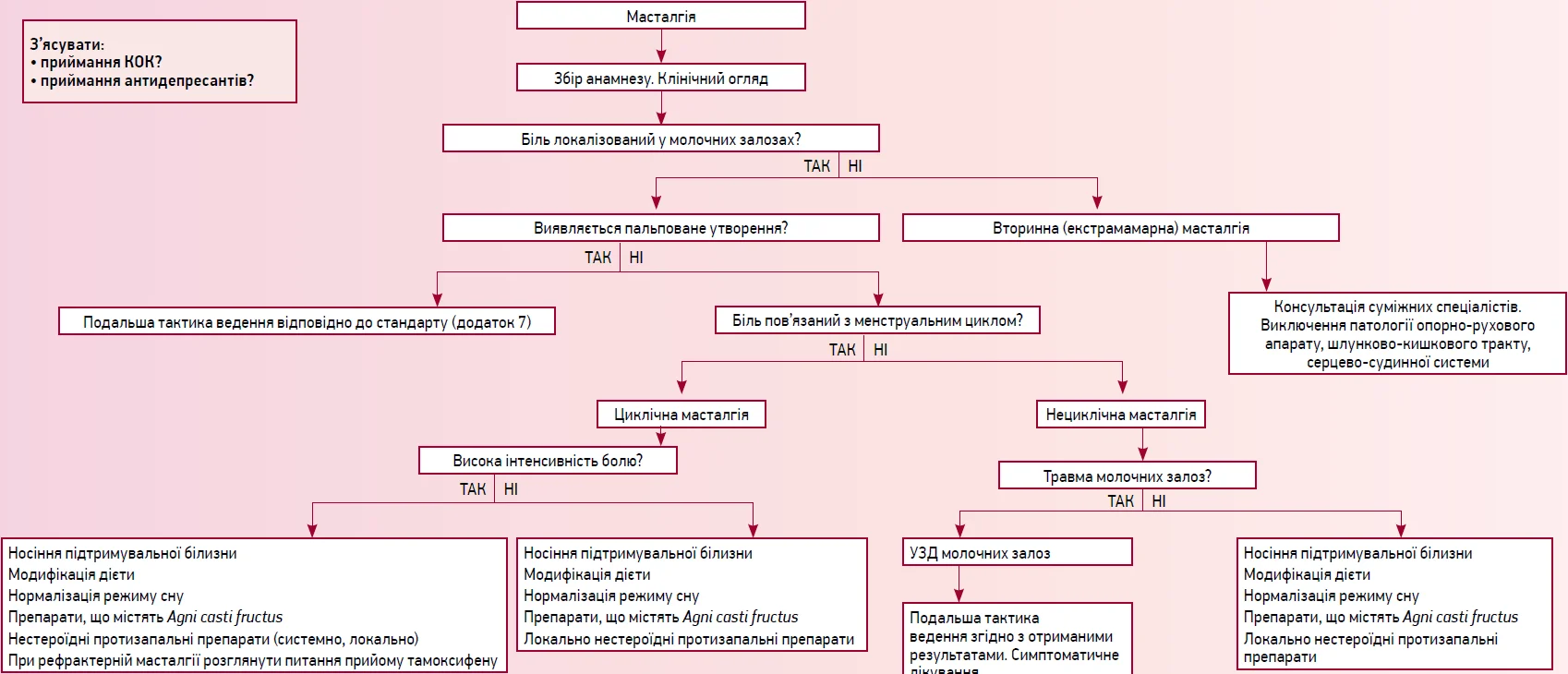
Додаток 6
Тактика ведення жінок з масталгією
Додаток 7
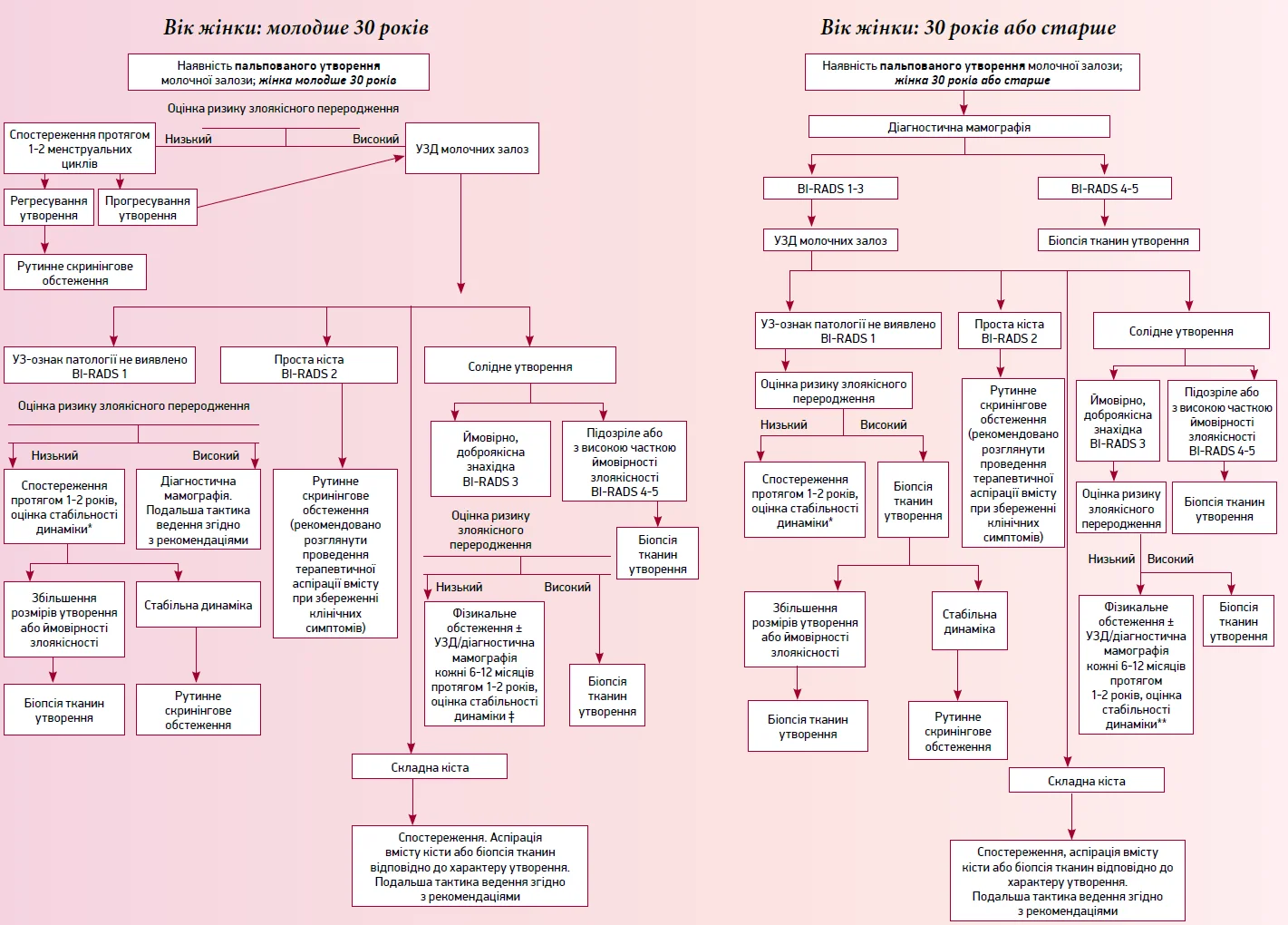
Тактика ведення жінок з наявним утворенням молочної залози, що пальпується
Примітки. * Фізикальне обстеження що 3-6 міс із або без проведення діагностичного візуалізаційного контролю що 6-12 міс протягом 1-2 років. Інтервал спостереження може варіювати залежно від рівня ризику злоякісного переродження.
** Інтервал спостереження може варіювати залежно від рівня ризику злоякісного переродження.
Додаток 8
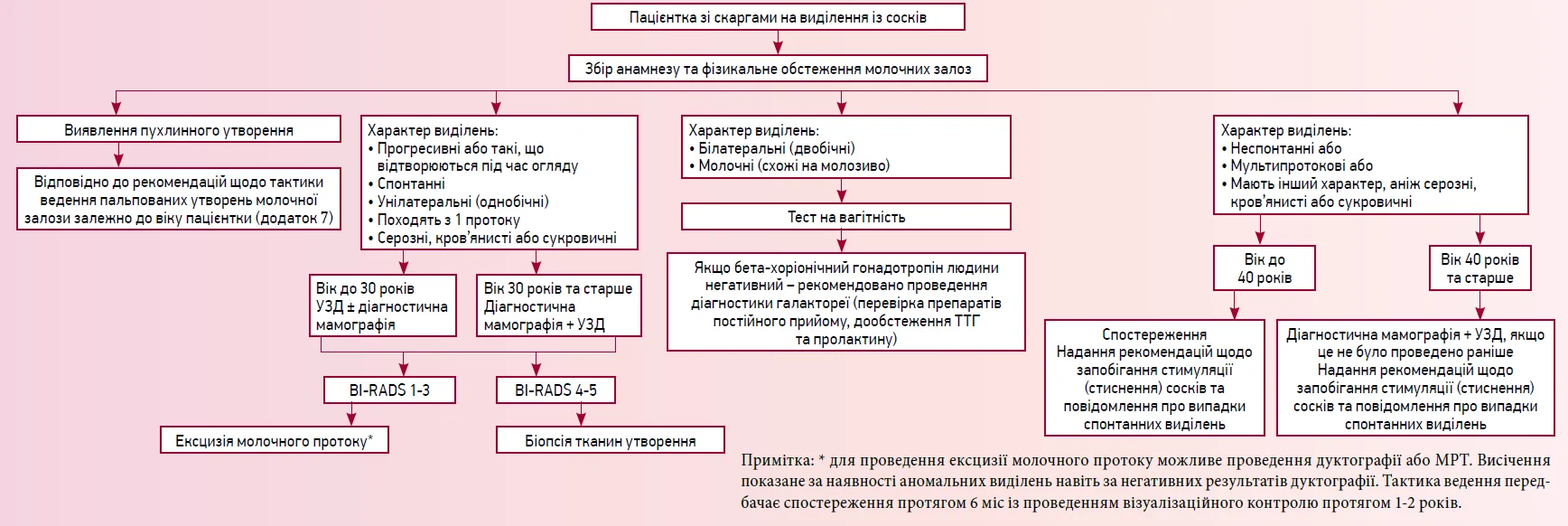
Тактика ведення жінок з виділеннями із сосків
Додаток 9
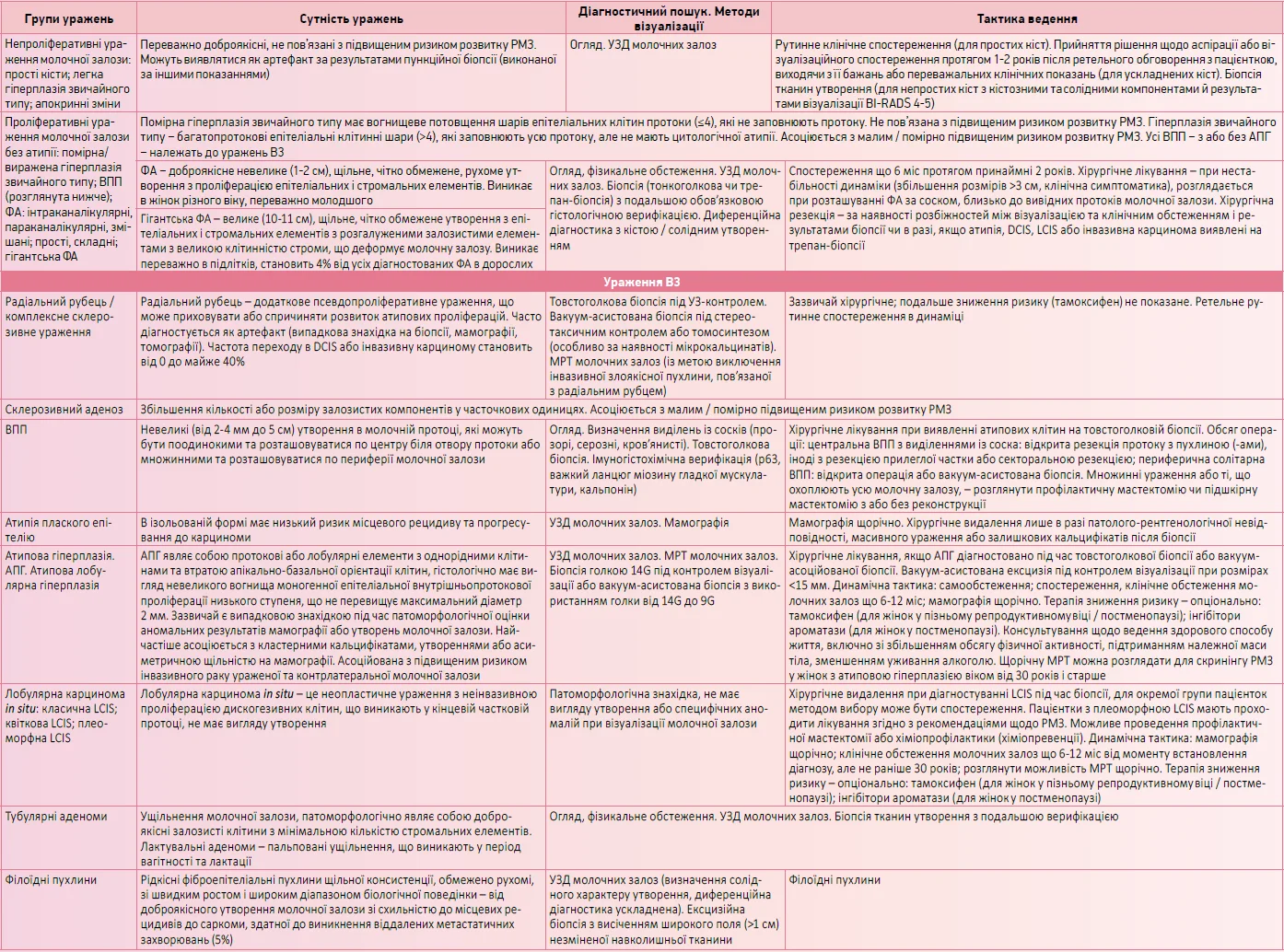
Діагностичний пошук і тактика ведення доброякісних утворень молочної залози й уражень В3
Додаток 10
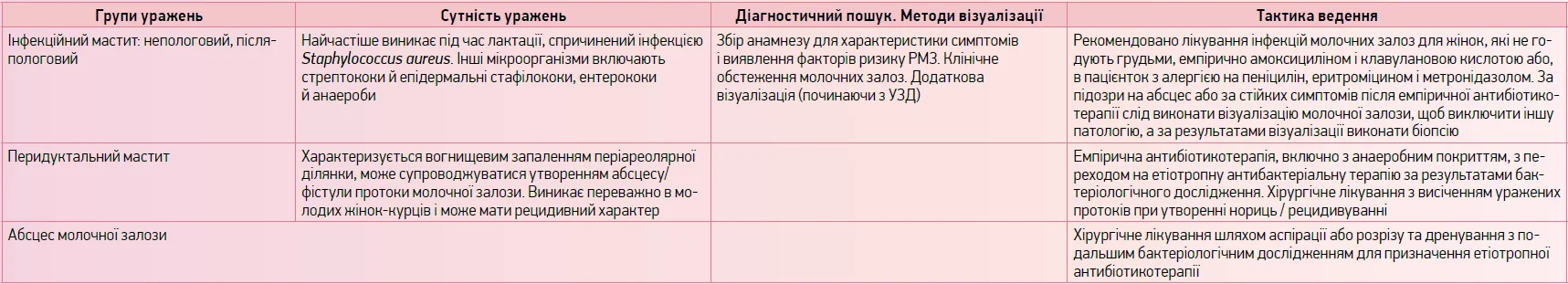
Діагностичний пошук і тактика ведення запальних захворювань молочної залози
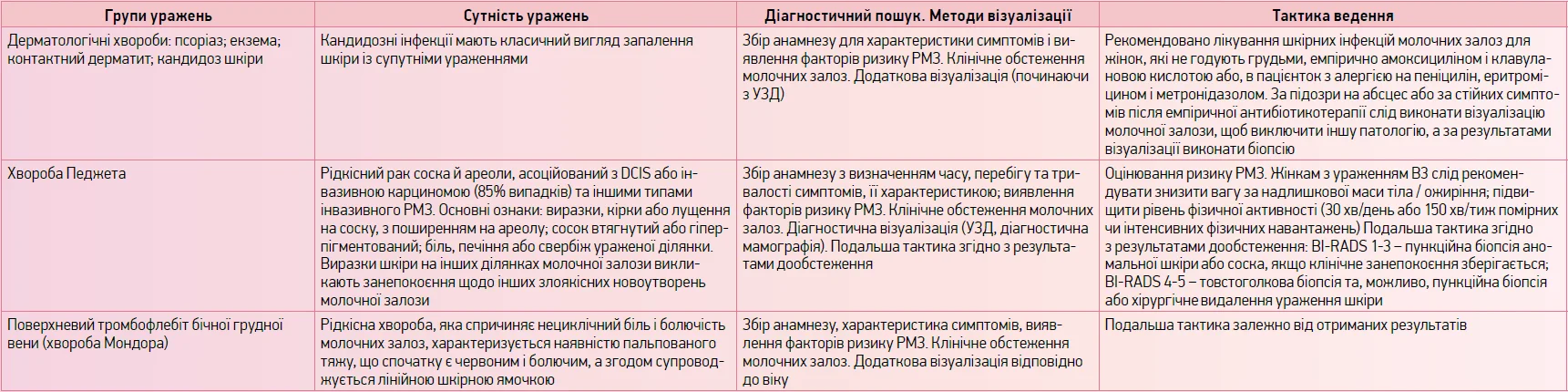
Додаток 11
Діагностичний пошук і тактика ведення змін шкіри грудей
Додаток 12
Тактика ведення деяких граничних уражень молочної залози й утворень високого ризику
- Фіброепітеліальні ураження:
- фіброепітеліальні ураження, схожі на ФА, без мітозів у стромі, розростання строми, ядерного плеоморфізму, фрагментації, інфільтрації жирової тканини або «коментаря патолога, що викликає занепокоєння» – можна безпечно спостерігати. Видалення можливе, але не є обов’язковим, якщо наявна прогресія симптомів, невизначеність діагнозу або бажання пацієнтки;
- фіброепітеліальні ураження, що спричиняють виникнення філоїдних пухлин, слід розглянути для хірургічного втручання.
- Папілярні утворення:
- через відсутність надійних клінічних і візуалізаційних характеристик, які прогнозують прогресування, більшість папілярних утворень слід запропонувати до видалення, особливо за наявності об’ємного ураження, що визначається пальпаторно, або невідповідності між морфологією та візуалізаційними характеристиками;
- невеликі випадкові доброякісні папілярні ураження з візуалізаційною конкордантністю можуть бути запропоновані для ретельного клінічного спостереження.
- Комплексні склерозовані ураження:
- з огляду на типово підозрілу візуалізаційну картину та ймовірність прогресування, хірургічне втручання слід розглядати для більшості комплексних склерозованих уражень;
- ці утворення можуть не потребувати висічення, якщо вони невеликі та за умови відповідності між морфологією та візуалізацією.
- Атипова протокова гіперплазія:
- хірургічне видалення рекомендується для більшості АПГ, діагностованих під час товстоголкової біопсії;
- АПГ невеликого об’єму й АПГ, що повністю видалена при товстоголковій біопсії, може підлягати спостереженню, якщо результати візуалізації та морфологія узгоджуються. Врахування факторів ризику РМЗ та мультидисциплінарний підхід мають вирішальне значення для прийняття такого рішення.
- Лобулярна неоплазія, включно з LCIS:
- лобулярна неоплазія, виявлена при товстоголковій біопсії, має бути видалена, якщо візуалізація та морфологія є непереконливими або дискордантними;
- для невеликих за об’ємом лобулярних неоплазій з відповідністю між візуалізацією й морфологією та без інших атипових уражень або уражень високого ризику може бути запропоновано спостереження з використанням спільного прийняття рішень;
- для лобулярних уражень, які не були видалені, рекомендується клінічне та візуалізаційне спостереження. Мультидисциплінарний підхід має вирішальне значення для прийняття цього рішення.
- Плеоморфні LCIS, LCIS із некрозом та інші некласичні ураження:
- мають бути рекомендовані до хірургічного видалення.
- Стовпчастоклітинні ураження:
- хірургічне висічення рекомендується при атипії плаского епітелію з АПГ, виявленій під час товстоголкової біопсії;
- спостереження та подальше лікування є розумним варіантом для атипії плаского епітелію без супутніх змін.
Додаток 13
Рекомендації щодо способу життя та харчування:
- дотримання рекомендацій щодо скринінгу та спостереження;
- модифікація способу життя (дозовані фізичні навантаження, уникнення сидячого способу життя);
- відмова від куріння;
- обмеження споживання алкоголю;
- дієта, багата на рослинну їжу (бобові, цільнозернові, овочі та фрукти), з помірним умістом м’яса, риби та молочних продуктів, з обмеженням харчової солі в раціоні;
- підтримання рівня вітаміну D3 у межах референтних значень.
Втручання зі зменшення ризику РМЗ:
- призначення лікарських засобів для зниження ризику (тамоксифен, анастрозол, екземестан) за наявності належних показань можуть бути розглянуті виключно серед осіб віком ≥35 років. До настання менопаузи дозволено використання лише тамоксифену, тоді як у постменопаузі можливе використання всіх 3 лікарських засобів;
- мастектомію з метою зниження ризику РМЗ можливо розглядати лише в тих, хто має генетичну мутацію, яка зумовлює високий ризик РМЗ.
Скорочено й адаптовано відповідно до формату «Медичної газети «Здоров’я України». Повна версія документа представлена на сайті https://www.dec.gov.ua/wp-content/uploads/2025/03/dn_535_26032025_dod.pdf