11 квітня, 2021
Чи можливо запобігти рецидивам вагініту та бактеріального вагінозу?
Матеріали власного дослідження
У статті представлено результати чотирирічного рандомізованого контрольованого клінічного дослідження (n=1668), у якому оцінювалась ефективність власної схеми протирецидивного лікування хронічних вагінітів різної етіології та бактеріального вагінозу. Доведено необхідність своєчасного роз’яснення пацієнткам правил інтимної гігієни та сексуального життя.
Ключові слова: хронічний рецидивуючий вагініт, бактеріальний вагіноз, аеробний вагініт, кандидозний вагініт, метронідазол, флуконазол, ніфуратель.
Вагініт залишається основним захворюванням, що змушує жінок звертатися по допомогу до фахівця [2, 3, 5, 15]. У деяких випадках розвиваються хронічні вульвовагінальні розлади, які складно діагностувати та лікувати. Після віддиференціювання інфекційних та неінфекційних причин вагініту можна встановити точний діагноз, що є наріжним каменем вибору ефективної терапії. Діагностика має включати збір анамнезу для конкретних симптомів, ретельне обстеження вульви й піхви та офісні тести (визначення pH вагінального середовища та КОН-тест) [1, 7, 9, 10].
Найбільш часто патологічні виділення з піхви зумовлені такими станами, як бактеріальний вагіноз, аеробний вагініт, кандидоз і трихомоніаз (інфекція, що передається статевим шляхом). Хламідійна або гонококова інфекція шийки матки також може призвести до появи виділень із піхви. Крім того, даний симптом може бути викликаний рядом інших фізіологічних і патологічних станів, включаючи атрофічний вагініт, цервіцит та ектопію слизової [1‑3, 11]. Повторні епізоди виділень із піхви й відчуття печіння можуть виникати на фоні психосексуальних проблем. Це необхідно враховувати, якщо тести на конкретні інфекції є негативними. Більшість симптомів є неспецифічними, до того ж у деяких пацієнток можуть мати місце й інші патології, зокрема вагінальні дерматози або алергічні реакції [1, 6, 8].
У 2018 році експерти Міжнародної спілки для боротьби з інфекціями, що передаються статевим шляхом, у співпраці із Всесвітньою організацією охорони здоров’я (IUSTI/WHO) розробили керівництво з ведення пацієнтів із вагінальними виділеннями [1].
Рекомендовані схеми лікування бактеріального вагінозу (сила рекомендації 1, якість доказів А):
- метронідазол 400‑500 мг перорально 2 рази на добу протягом 5‑7 днів, або
- метронідазол гель (0,75%) інтравагінально 1 раз на добу протягом 5 днів, або
- кліндаміцин крем (2%) інтравагінально 1 раз на добу протягом 7 днів.
Експертна рада рекомендує використання інтравагінального метронідазолу як найкращого методу лікування персистуючого й рецидивуючого бактеріального вагінозу на даний час (сила рекомендації 2, якість доказів В).
Рекомендовані схеми лікування аеробного вагініту (сила рекомендації 2, якість доказів С):
- кліндаміцин крем 2% 5 г інтравагінально протягом 7‑21 дня;
- комбіноване застосування інтравагінального кліндаміцину та інтравагінальних стероїдів, наприклад гідрокортизону 300‑500 мг, протягом 7‑21 дня;
- у випадках вираженої атрофії можливе призначення топічних естрогенів.
Експертна рада рекомендує кліндаміцин крем як кращий препарат для лікування аеробного вагініту на даний час (сила рекомендації 2, якість доказів С).
Рекомендовані схеми лікування кандидозного вагініту. Експертна рада рекомендує триденний початковий курс лікування азолами з наступною тривалою супресивною терапією протягом щонайменше 6 міс як найкращий метод лікування персистуючого і рецидивуючого кандидозу у жінок на даний час.
Інтравагінальні препарати включають (сила рекомендації 2, якість доказів С):
- клотримазол вагінальні таблетки 500 мг у вигляді разової дози або 200 мг 1 раз на добу протягом 3 днів;
- міконазол вагінальні овулі 1200 мг у вигляді разової дози або 400 мг 1 раз на добу протягом 3 днів.
Сьогодні кількість жінок із рецидивуючим вагінітом зростає у всьому світі [5, 9, 11, 12, 14]. Низкою останніх досліджень доведено наявність резистентності мікроорганізмів до метронідазолу, кліндаміцину та флуконазолу [9, 11, 13, 15]. Також цей факт описано в рекомендаціях IUSTI/WHO. Сила вищезазначених рекомендацій не є дуже високою, а якість доказовості відповідає класу В або С [1, 8]. Тому сучасна наука шукає альтернативні медикаменти для лікування синдрому патологічних вагінальних виділень. На європейському фармринку, зокрема, існує препарат ніфуратель із широким спектром дії проти збудників урогенітальних інфекцій, який не пригнічує лактобактерії та характеризується мінімальним рівнем резистентності мікроорганізмів [4, 5, 14, 15].
Мета дослідження – порівняти ефективність ніфурателю та стандартних, рекомендованих IUSTI, методів терапії пацієнток із хронічним рецидивуючим вагінітом і бактеріальним вагінозом.
Матеріали та методи дослідження
Проаналізовано медичні карти 1668 пацієнток із хронічними вагінітами різної етіології та бактеріальним вагінозом, яких було обстежено та проліковано за 2017‑2020 роки в медичних центрах «Ілая» ТОВ «АА.ПАРТНЕРС», «Ілая Фемелі», SENSAVI, у мережі клінік R+ ТОВ «Нетворк медікал груп». Жінки були розподілені на дві групи. Пацієнтки основної групи (n=807) отримували лікування за запропонованою нами схемою: системне лікування ніфурателем (Макмірор) по 1 таблетці 3 рази на добу протягом 7 днів та місцеву терапію ніфурателем + ністатин (Макмірор Комплекс) по 1 вагінальній капсулі на ніч протягом 8 днів 3 циклами після менструації. Учасниць групи порівняння (n=861) лікували відповідно до рекомендацій IUSTI/WHO.
Досліджувані були репродуктивного віку – від 21 до 42 років. Середній вік жінок основної групи становив 30,4 року й достовірно не відрізнявся від такого у групі порівняння (31,2 року).
Критерії включення: пацієнтки, які мають рецидиви вагінітів або бактеріального вагінозу більше 3 разів на рік.
Критерії виключення: дисплазія шийки матки; плоскі кондиломи шийки матки; запальні процеси вірусної етіології піхви та шийки матки, що підтверджені лабораторно; інфекції, що передаються статевим шляхом; маткові кровотечі неясного генезу; вагітність.
Для з’ясування особливостей сексуальної поведінки 952 пацієнтки заповнили опитувальник.
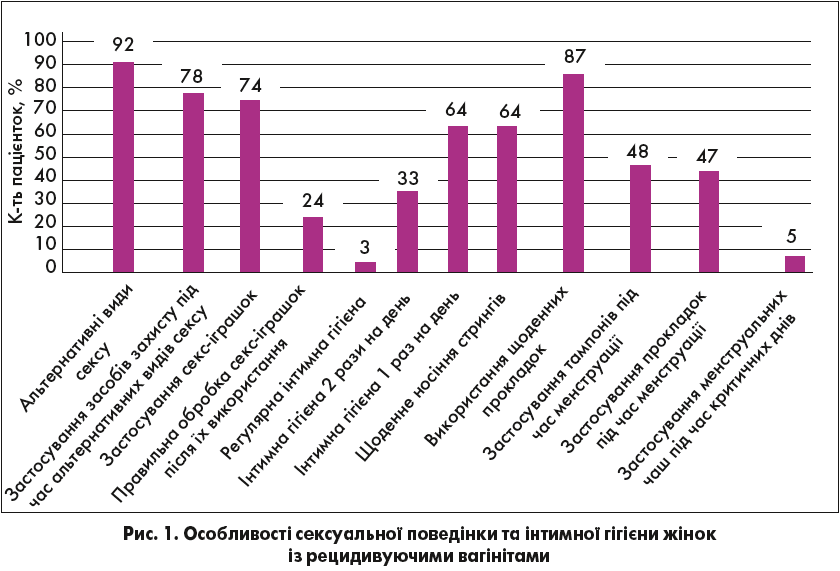
Під час вивчення особливостей сексуальної поведінки та інтимної гігієни було виявлено, що до альтернативних видів сексу (орального або анального) вдаються 92% із них, при цьому лише 78% осіб застосовують засоби захисту. Даний факт свідчить про те, що 22% пацієнток можуть мати рецидивуючі вагініти внаслідок міграції кишкової та оральної інфекції у слизову генітального тракту. У ході анкетування було встановлено, що 74% досліджуваних періодично використовують секс-іграшки у своєму інтимному житті. При цьому лише 24% жінок знають, як правильно та якими клінінговими розчинами необхідно обробляти ці девайси після застосування. З огляду на результати анкетування пацієнткам було роз’яснено, що секс-іграшки потребують індивідуального підбору мильних розчинів та антисептиків, адже звичайні мила та антисептики можуть пошкоджувати полімерний матеріал та вивільняти токсичні речовини. Це може призвести до виникнення вагінітів алергічної етіології.
Під час вивчення даних анкет було встановлено, що інтимна гігієна після кожного відвідування туалету можлива тільки у 3% пацієнток, основна ж маса жінок може скористатися гігієнічним душем 1 або 2 рази на день (64 і 33% жінок відповідно). Даний факт пов’язаний з особливостями оснащення вбиралень на робочому місці та в навчальних закладах. Також було виявлено, що 87% жінок використовують щоденні гігієнічні прокладки та 64% – щодня носять стринги, що також призводить до рецидиву запальних процесів урогенітального тракту. Під час менструації 48% опитаних користуються тампонами, 47% – гігієнічними прокладками й лише 5% – менструальними чашами. До складу тампонів та прокладок входять синтетичні волокна, що здатні за певних умов (тепло, волога, кров – це живильне середовище) прискорювати розмноження умовно-патогенної й патогенної мікрофлори. Ці особливості також можна віднести до факторів, що сприяють хронізації запальних процесів урогенітального тракту.
Результати анкетування пацієнток щодо особливостей сексуальної поведінки та інтимної гігієни представлені на рис. 1.
План обстеження:
- клінічне дослідження (огляд, вивчення соматичного та гінекологічного анамнезів, особливостей сексуальної поведінки);
- визначення pH вагінального середовища;
- ПАП-тест на основі рідинної цитології;
- мікроскопія урогенітальних виділень із трьох точок;
- аналізи на урогенітальні інфекції (ПЛР-діагностика Chlamydia trachomatis, Mycoplasma genitalium, вірусу папіломи людини високого онкоризику, вірусу простого герпесу 1-го і 2-го типів);
- бактеріальний посів виділень із піхви.
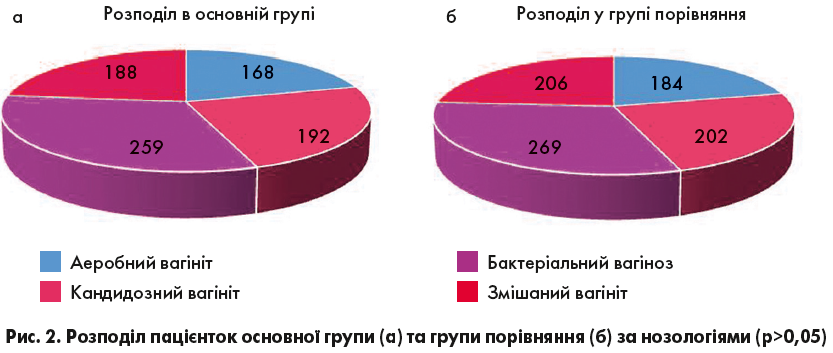
Обидві досліджувані групи були розділені на підгрупи. До підгруп БВ увійшли пацієнтки з рецидивуючим бактеріальним вагінозом, до підгруп АВ – з аеробним вагінітом, до підгруп КВ – з кандидозним вагінітом і до підгруп ЗВ – зі змішаним вагінітом (рис. 2).
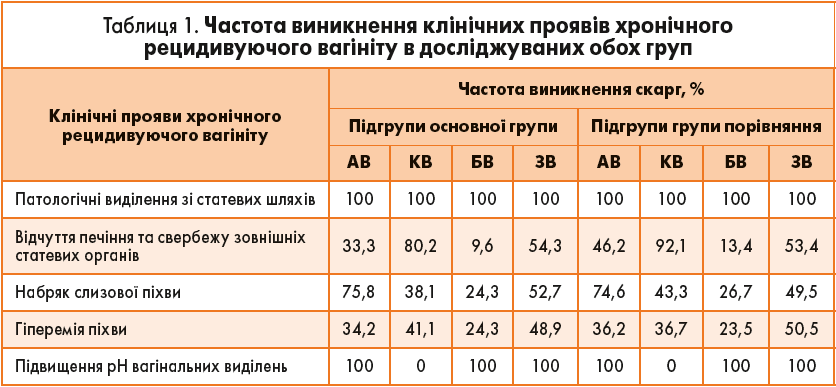
Основними скаргами хворих на хронічний рецидивуючий вагініт були: рясні вагінальні виділення з неприємним запахом, набряк і гіперемія слизової піхви, відчуття печіння та свербежу зовнішніх статевих органів (табл. 1). Кожна з досліджуваних обох груп скаржилась на появу патологічних вагінальних виділень. У підгрупах із бактеріальним вагінозом інші симптоми діагностувались лише у кожної четвертої жінки. У пацієнток із кандидозним вагінітом основної групи та групи порівняння частою була така скарга, як відчуття печіння/свербежу зовнішніх статевих органів (80,2 та 92,1% відповідно). Майже 75% жінок з аеробним вагінітом обох груп скаржились на набряк статевих органів. Кожна друга хвора зі змішаним вагінітом висловлювала скарги на набряк та відчуття печіння статевих органів. Підвищення рH (зсув значення pH у лужний бік) вагінальних виділень мало місце у трьох підгрупах, крім підгрупи жінок із кандидозним вагінітом. Достовірних відмінностей між підгрупами обох груп не виявлено (р>0,05).
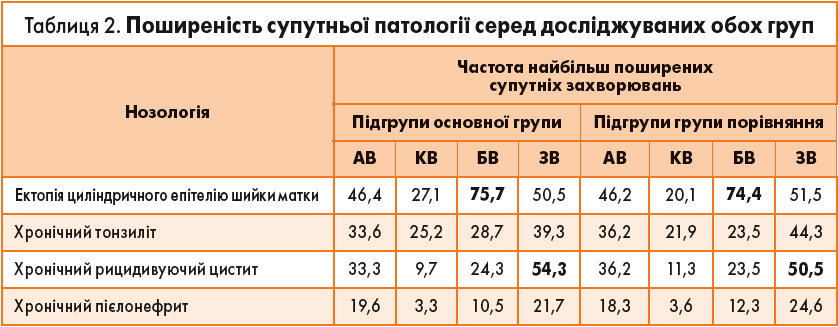
Під час дослідження були встановлені досить цікаві кореляції:
- у пацієнток із рецидивуючим бактеріальним вагінозом частіше діагностували ектопію циліндричного епітелію шийки матки;
- хронічний тонзиліт відзначався майже в кожної третьої жінки з аеробним та змішаним вагінітом;
- хронічний рецидивуючий цистит виявлявся в кожної другої жінки зі змішаним вагінітом (табл. 2).
Достовірних відмінностей між підгрупами досліджуваних груп не виявлено (р>0,05).
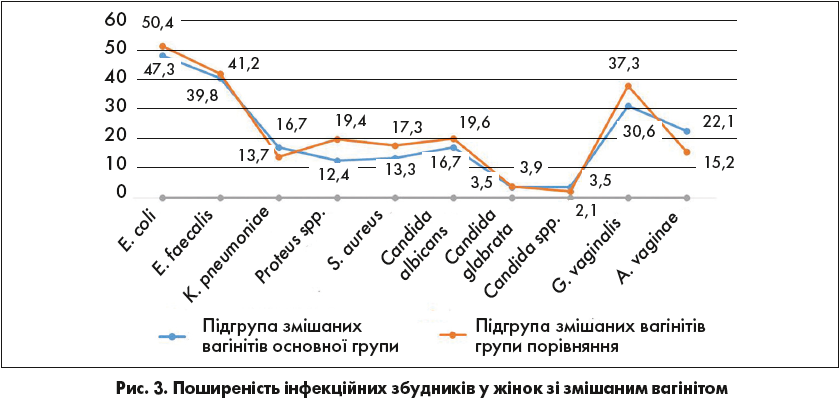
Обстеження пацієнток у підгрупі змішаних вагінітів показало наявність у них збудників інфекцій, що викликають рецидиви циститу. За даними бактеріального посіву вагінальних виділень, частіше виявляли наступні збудники: Escherichia coli, Enterococcus faecalis, Klebsiella pneumoniae, Proteus spp., Staphylococcus aureus, Candida spp., Gardnerella vaginalis та Atopobium vaginae (рис. 3). Достовірних відмінностей між підгрупами змішаних вагінітів обох груп не виявлено (р>0,05).
Результати лікування були оброблені методами варіаційної статистики з використанням t-критерію Ст’юдента. У роботі представлені середньоарифметичні дані із середньоквадратичною (стандартною) похибкою М±m. Довірчий інтервал варіювання наведено в 99% достовірності. (знайшла таке – Рівень достовірності середньої арифметичної більше 99%).
Результати дослідження та їх обговорення
Після закінчення терапії були проведені повторні огляди й лабораторні дослідження. Стан жінок і лабораторні показники оцінювали відразу після лікування, через 1 та 6 міс по його закінченні.
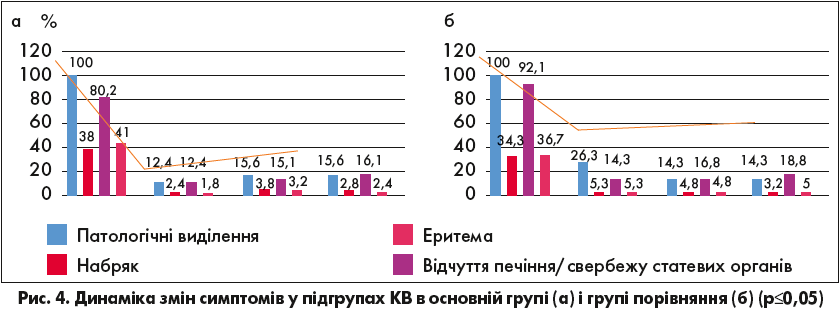
Лікування в обох групах кандидозного вагініту виявилося однаково ефективним, достовірної різниці між групами не виявлено (рис. 4).
У підгрупах з аеробним вагінітом основної групи достовірно зменшилася кількість жінок із рецидивами через 1 та 6 міс після закінчення лікування порівняно з цією підгрупою групи порівняння (р<0,05) (рис. 5).
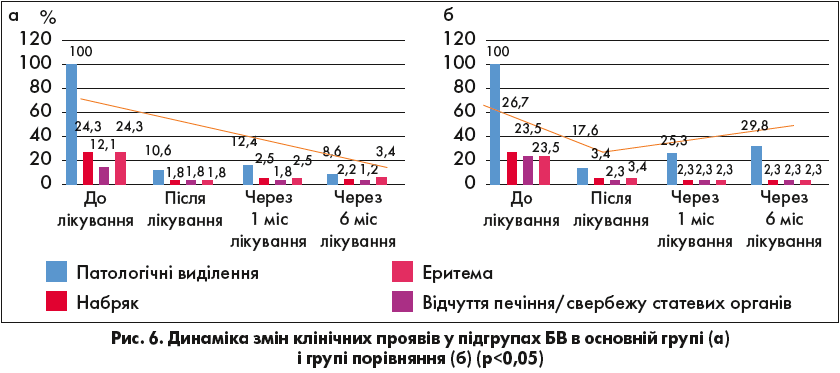
Після закінчення лікування в основній групі рецидиви бактеріального вагінозу (вагінальні виділення) зустрічалися вдвічі рідше, ніж у цій підгрупі групи порівняння, після 1 міс лікування (12,4 та 25,3% відповідно) та у 3,5 раза (8,6 і 29,8% відповідно) – після 6 міс (р<0,05) (рис. 6).
Жінки основної групи краще перенесли лікування, ніж у групі порівняння. У них майже вдвічі рідше виникали такі симптоми, як нудота та блювання (р<0,05).
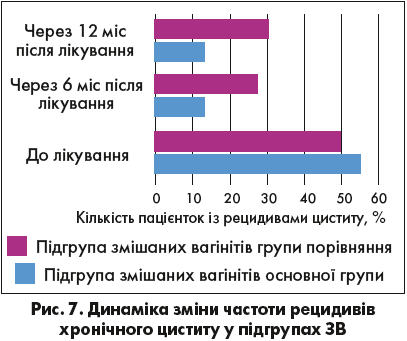
Застосування комбінації Макмірор + Макмірор Комплекс протягом 3 циклів позитивно впливає не тільки на профілактику рецидивів змішаних вагінітів, а й на загострення хронічного циститу, що найбільш імовірно пов’язано з елімінацією етіологічного фактора в генезі хронічного рецидивуючого циститу (рис. 7).
Висновки
- У більшості пацієнток із рецидивуючим вагінітом виникають проблеми з дотриманням правил інтимної гігієни, а також відсутні відповідні знання культури сексуального життя.
- В осіб із бактеріальним вагінозом частіше наявна ектопія циліндричного епітелію шийки матки.
- За наявності хронічного рецидивуючого кандидозного вагініту основними симптомами є патологічні виділення та відчуття печіння/свербежу статевих органів.
- Основною скаргою рецидивуючого бактеріального вагінозу є патологічні виділення.
- У пацієнток із хронічним рецидивуючим аеробним і змішаним вагінітом основною скаргою є патологічні виділення, набряк слизової піхви та відчуття печіння/свербежу статевих органів.
- У кожної другої хворої на змішаний вагініт діагностується хронічний рецидивуючий цистит.
- У пацієнток із бактеріальним вагінозом, аеробним і змішаним вагінітами лікування препаратами Макмірор + Макмірор Комплекс виявилося більш ефективним порівняно зі стандартною терапією.
- В осіб із кандидозним вагінітом ефективність лікування препаратами Макмірор + Макмірор Комплекс не поступається такій стандартної терапії, рекомендованої IUSTI.
- Лікування ніфурателем має кращу переносимість, ніж стандартна терапія.
Список літератури знаходиться в редакції.