13 квітня, 2026
Фазове відновлення мікробіому піхви в пацієнток із бактеріальним вагінозом
Бактеріальний вагіноз (БВ) залишається однією з найбільш поширених і водночас складних для лікування форм вагінального дисбіозу в жінок. Висока частота рецидивів після стандартної антибактеріальної терапії свідчить про обмежену ефективність підходів, спрямованих виключно на ерадикацію умовно-патогенної флори. У статті проаналізовано причини розвитку та гінекологічно-акушерські наслідки БВ, а також досліджено покрокове відновлення вагінального мікробіому зважаючи на фізіологію лактобацил й особливості взаємодії таксономічних груп з епітелієм жіночого репродуктивного тракту.
Ключові слова: бактеріальний вагіноз, мікробіом піхви, лактобацили, рецидивуючий бактеріальний вагіноз, біоплівки, пробіотики, Пробіз® Феміна.
Дисбіоз вагінального біотопу: виклики стандартної терапії та новий мікробіом-орієнтований підхід
БВ залишається найпоширенішим гінекологічним інфекційним захворюванням, яке вражає 30% жінок у всьому світі та асоціюється з високим ризиком запальних захворювань органів малого таза, передчасних пологів і мимовільних викиднів. Попри високу первинну ефективність стандартної антибактеріальної терапії, у понад 50% пацієнток симптоми рецидивують протягом 6 міс [1, 2]. Дані багатоцентрового дослідження в Україні підтверджують, що значна кількість випадків БВ пов’язана з тривалим застосуванням антибіотиків, що додатково ускладнює відновлення нормальної флори [3].
Функціонування жіночого репродуктивного тракту як симбіотичної системи базується на домінуванні Lactobacillus spp. (зокрема, L. crispatus, L. iners, L. gasseri та L. jensenii), які забезпечують гомеостаз через механізми зниження pH та продукції комплексу органічних кислот і бактеріоцинів [4]. Проте під дією гормональних коливань, імуносупресії або антибіотикотерапії відбувається втрата домінування лактобацил, що ініціює різкі трансформації у складі мікробіоти [5-9].
Клінічна проблема БВ зумовлена здатністю Gardnerella vaginalis до формування міцних біоплівок, які стають структурним «каркасом» для колонізації іншими анаеробами та порушують міжклітинну взаємодію у вагінальній флорі [10, 11]. За таких умов стандартна етіотропна терапія часто виявляється неефективною, оскільки не забезпечує розчинення патогенних біоплівок і пригнічує залишки власної мікрофлори, що унеможливлює спонтанне відновлення фізіологічного стану.
Нова логіка вирішення проблеми полягає у впровадженні контрольованого фазового відновлення мікробіому піхви. Оскільки основною причиною високої частоти рецидивів БВ є відсутність контрольованого відновлення вагінального мікробіому після етіотропної терапії, лікувальна стратегія має бути спрямована на покрокове відтворення резерву корисної мікробіоти та її стабільну адгезію до епітелію.
! Фазовий підхід до відновлення дозволяє не лише усунути симптоми, а й сформувати стійкий протирецидивний ефект за рахунок відновлення домінування Lactobacillus та стабілізації вагінального метаболому.
Концепція фазового відновлення вагінального мікробіому
Терапевтичне усунення наслідків і причин БВ передбачає поступове відновлення мікрофлори піхви, що супроводжується посиленням домінування лактобацил та нормалізацією вагінального метаболому. Процес відновлення відбувається послідовно, з чіткими ранніми й пізніми фазами, які характеризуються різними мікробними та метаболічними змінами. Складні взаємодії між мікробіотою та динамікою змін синтезу метаболітів вказують на важливість дотримання фазового відновлення мікробіому, де кожен етап функціонально зумовлює формування вагінальної мікрофлори, має свій ключовий штам і не може бути пропущений без втрати стабільності результату (рисунок) [12].
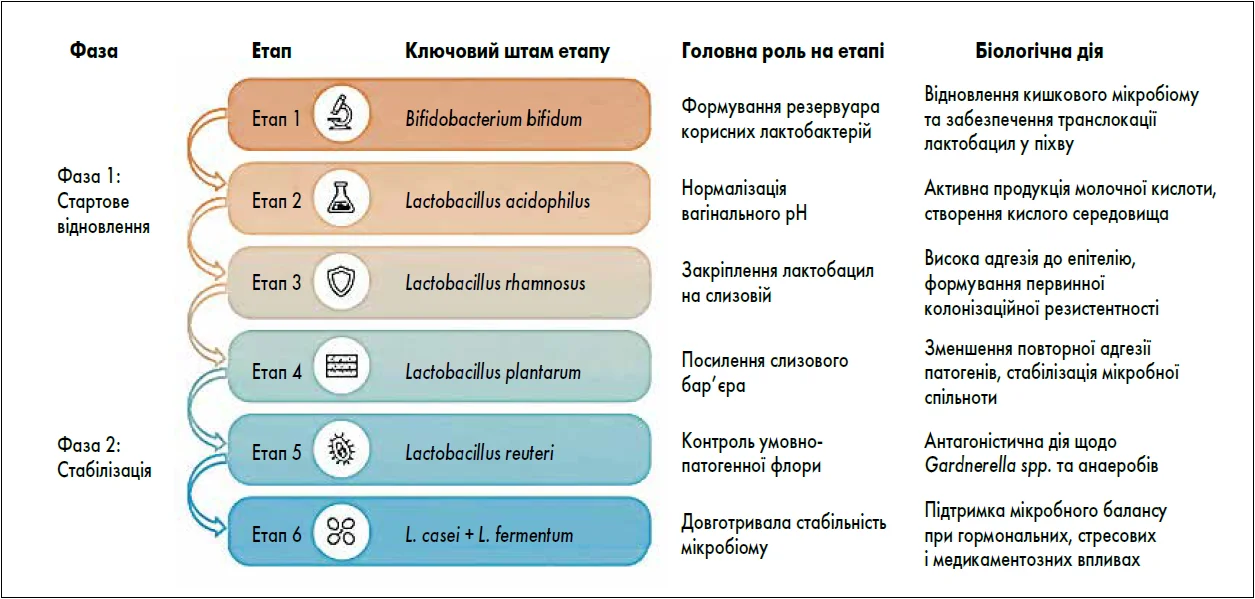 Рис. Фазове відновлення мікробіому: ключові штами за етапами
Рис. Фазове відновлення мікробіому: ключові штами за етапами
Перша фаза – стартове відновлення – триває з 1-ї по 15-ту добу лікування і включає три послідовні етапи:
Етап формування резервуара (1-5-й день): характеризується формуванням стартового резервуара корисної мікробіоти за рахунок активації осі «кишечник – піхва». Біологічна суть цього етапу полягає в поповненні кишкового мікробіому, який виступає основним донорським пулом для вагінальної екосистеми [13, 14]. Варто зазначити, що ці механізми були використані для створення та впровадження пероральних пробіотичних продуктів для відновлення мікробіоти піхви. Пероральне вживання пробіотиків є практичним й ефективним рішенням для відновлення вагінального еубіозу [15, 16]. Отже, ефективність транслокації прямо залежить від концентрації та виживаності бактерій у шлунково-кишковому тракті [17].
! Використання комплексів із високим титром урогенітально-орієнтованих штамів, таких як Пробіз® Феміна, забезпечує необхідну критичну масу лактобактерій для їх подальшого переходу у вагінальний екотоп.
Етап ініціації (6-10-та доба): транслокація лактобактерій ініціює перші структурні зміни у репродуктивному тракті, що базуються на доведеній відповідності між вагінальною та ректальною мікрофлорою не лише за видовим складом, а й за ідентичністю штамів [18]. Враховуючи варіабельність мікробних та імунних маркерів при БВ, критично важливим є застосування стратегій, що базуються на пероральних пробіотиках із високим титром саме урогенітально-орієнтованих штамів [19].
Статистичне моделювання підтверджує, що прийом пробіотичних капсул суттєво зменшує чисельність Gardnerella spp. [15]. На цьому етапі штами, що входять до складу комплексу Пробіз® Феміна, демонструють свою перевагу – не просто конкурують із патогенами за місця адгезії, а формують власні дисперговані біоплівки, які, на відміну від агресивних структур Gardnerella spp., є основою здорового епітелію [20].
Таким чином, завдяки специфічній відповідності штамів комплексу урогенітальному біотопу етап ініціації забезпечує активне витіснення патогенів та стабільну нормалізацію рівня вагінального рН [21].
Етап домінування (11-15-та доба): полягає у переважанні лактобацил як ключових регуляторів вагінального еубіозу. Біологічна суть цього етапу передбачає активне витіснення умовно-патогенної та анаеробної флори шляхом конкурентної адгезії, продукування молочної кислоти, бактеріоцинів та модуляції імунної відповіді господаря [15]. Саме на цій стадії комплекс Пробіз® Феміна виступає оптимальним інструментом реалізації терапевтичної мети, оскільки його специфічні штами забезпечують швидке формування первинного кислотного бар’єра та стабілізацію рН на фізіологічному рівні, що надійно обмежує реплікацію патогенних мікроорганізмів [16]. Клінічне значення даного етапу полягає у суттєвому зниженні ризику раннього рецидиву БВ при пероральному прийомі пробіотиків, що потребує суворого дотримання схеми лікування без переривання курсу навіть на фоні суб’єктивного покращення стану.
Друга фаза триває з 16-ї по 30-ту добу і також передбачає відповідність терапії фізіологічним процесам стабілізації вагінального мікробіому:
Етап адгезії (16-20-та доба): характеризується стабільною колонізацією вагінального епітелію лактобактеріями з формуванням захисної біоплівки. На цій стадії Пробіз® Феміна виступає як оптимальний інструмент терапії, оскільки містить високу концентрацію специфічних штамів (L. acidophilus, L. rhamnosus, L. casei, L. reuteri, L. plantarum, L. fermentum), які мають клінічно доведену здатність до адгезії саме до вагінального епітелію.
Лактобактерії прикріплюються до епітелію, утворюючи біоплівки, які створюють надійний захисний бар’єр проти патогенних мікроорганізмів. Ці бактерії використовують синтезовані пептиди та сигнальні молекули для кворум-сенсорики, що у грампозитивних бактерій, таких як Lactobacillus, включає аутоіндукцію олігопептидів, які діють як месенджери при побудові біоплівки. Для покращення структури та виживання сформованих біоплівок Lactobacillus також продукують ацилгомосеринлактони, що забезпечує якісну колонізацію та тривалу локалізацію на вагінальному епітелії [24].
Важливо, що надмірному росту патогенів протидіють саме резидентні лактобактерії комплексу, які створюють біохімічний бар’єр шляхом синтезу антимікробних метаболітів, таких як біосурфактанти та імуноглобулін A [25, 26].
Таким чином, на даному етапі відбувається повноцінне відновлення бар’єрної функції вагінального мікробіому, що є стратегічним чинником профілактики рецидивів БВ і суттєвого підвищення колонізаційної резистентності.
Етап імунологічного контролю (21-25-та доба): базується на здатності перорально введених лактобактерій відновлювати місцевий імунітет через імуномодулюючі ефекти та регуляцію експресії мРНК-спільноти. Для досягнення цієї мети комплекс Пробіз® Феміна є найбільш обґрунтованим вибором, оскільки містить комбінацію штамів, типових для здорової мікробіоти, що критично важливо для активації регенеративних процесів. У клінічних дослідженнях було встановлено, що колонізація такими видами Lactobacillus асоціюється з вищими концентраціями ендотеліального фактора росту судин (VEGF), який відповідає за відновлення тканин слизової оболонки.
Роль цього етапу у зміцненні локального захисту та контролі умовно-патогенної флори підтверджується частішою присутністю захисного інтерлейкіну 17 у зразках із домінуванням лактобацил. Це має принципове значення для індукції нейтрофіло-опосередкованої імунної відповіді щодо позаклітинних мікробів [27]. Завдяки специфічному складу Пробіз® Феміна даний етап забезпечує ефективну профілактику надмірного росту Gardnerella та Candida: лактобактерії комплексу демонструють виняткову адгезію до вагінального епітелію, створюючи стабільний фізичний бар’єр для захисту від патогенів [28].
Етап самопідтримки (26-30-та доба):
є завершальною стадією формування стійкої мікробної екосистеми. На цьому етапі домінування фізіологічних штамів забезпечує стабільне підтримання кислого рН та ефективну колонізаційну резистентність навіть за впливу негативних зовнішніх чинників. Саме використання комплексу Пробіз® Феміна дозволяє відтворити природне різноманіття мікробіому завдяки наявності семи специфічних штамів, що гарантує високу метаболічну активність корисної флори. Молочна кислота і цитолізин, що виробляються лактобактеріями, стимулюють лізис епітеліальних клітин, підвищуючи доступність глікогену для підтримки життєдіяльності симбіонтів. Підкислення вагінального середовища молочною кислотою сприяє подальшій проліферації лактобактерій і пригнічує ріст патогенів, зумовлений інфекційними процесами [29]. Клінічно це проявляється стійкою нормалізацією місцевого імунного гомеостазу та мінімізацією ризику рецидивів. Завдяки глибокій адаптації штамів комплексу до урогенітального тракту сформований мікробіом зберігає протирецидивний ефект навіть в умовах гормональних коливань, що має принципове значення для досягнення довготривалого клінічного результату [30].
Висновки для клініциста: чому варто змінити підхід
Аналіз сучасної доказової бази та патогенетичних механізмів рецидивування БВ диктує необхідність перегляду стандартних протоколів лікування. Головна зміна, яку лікар має впровадити у практику, – це перехід від короткотривалої ерадикації збудника до тривалого контрольованого відновлення мікробіому піхви. Оскільки стандартна антибактеріальна терапія у понад 50% випадків завершується рецидивом протягом півроку [1, 2], стратегічним завданням стає не лише знищення патогенів, а й обов’язкове формування стійкої колонізаційної резистентності.
! Практично це означає, що відразу після або одночасно з етіотропним лікуванням пацієнтці має бути призначений пероральний пробіотичний комплекс. Вибір Пробіз® Феміна як основного інструменту терапії є патогенетично обґрунтованим, оскільки його штами здатні до транслокації з кишечника [13, 14] і специфічно адаптовані до колонізації урогенітального тракту [31].
Використання пробіотиків, що містять штами, характерні для природного мікробіому піхви (L. acidophilus, L. rhamnosus, L. casei, L. reuteri, L. plantarum, L. fermentum), забезпечує ефективніші результати колонізації порівняно з неспецифічними засобами [32].
Найважливішою перевагою препарату є здатність його штамів до міцної адгезії до вагінального епітелію [33] та формування власних захисних біоплівок через механізми кворум-сенсорики [24]. Це дозволяє витісняти патогенну G. vaginalis [33] та відновлювати місцевий імунітет через стимуляцію захисних цитокінів, таких як інтерлейкін 17 [27]. Оптимальна тривалість курсу (від 2 до 4 тижнів) забезпечує проходження всіх шести фаз відновлення, що, згідно з метааналізами, знижує ризик рецидивів на 40-70% [34, 35].
Таким чином, впровадження фазового підходу з використанням Пробіз® Феміна у лікуванні пацієнток із БВ дозволяє забезпечити довготривалий клінічний результат і стабільний імунний гомеостаз.
Список літератури – у редакції.
Підготувала Катерина Пашинська
Реклама
Тематичний номер «Акушерство. Гінекологія. Репродуктологія» № 1 (67) 2026 р.



