23 січня, 2018
Выживание пациентов с сердечной недостаточностью со сниженной фракцией выброса и ишемической болезнью сердца при применении инвазивных и консервативных стратегий лечения: результаты метаанализа
Сердечная недостаточность (СН) по-прежнему является одной из наиболее частых причин смертности во всем мире [1-4]. С учетом того что в последние годы уровень заболеваемости неуклонно увеличивается, СН представляет серьезную проблему для национальных систем здравоохранения.
Систолическая СН, известная также как СН со сниженной фракцией выброса (СНсФВ), обнаруживается приблизительно в 50% случаев в общей популяции больных с СН [1, 3, 5]. СНсФВ обычно определяется как снижение ФВ левого желудочка (ЛЖ) до ≤40%, при этом 2/3 всех случаев СНсФВ связаны непосредственно с ишемической болезнью сердца (ИБС) [1, 6]. Повторные продолжительные эпизоды ишемии миокарда приводят к дезадаптивному ремоделированию сердца и накоплению внеклеточного матрикса, что ассоциируется с дилатацией полостей сердца и формированием систолической дисфункции [7]. Предыдущие исследования показали, что улучшение выживаемости пациентов с ИБС и СНсФВ может быть достигнуто путем проведения реваскуляризации с помощью аортокоронарного шунтирования (АКШ) коронарных артерий c дополнительно назначенным медикаментозным лечением [8-10], причем АКШ становится основной рекомендуемой стратегией; хотя существуют и другие потенциальные методы лечения, которые в настоящее время включают чрескожные коронарные вмешательства (ЧКВ) и медикаментозную терапию. Кроме того, отдельные исследования в области СН были явно недостаточными для того, чтобы сделать выводы, способствующие большей определенности в выработке оптимальной стратегии лечения пациентов с ИБС и СНсФВ [1, 3]. G. Wolff и соавт. в 2017 году опубликовали метаанализ совокупности доказательств, полученных в ходе как рандомизированных, так и обсервационных исследований, оценивающих влияние на смертность доступных вариантов лечения пациентов с СНсФВ и ИБС (АКШ, ЧКВ и медикаментозная терапия).
Методы исследования
Источники данных и поиск стратегий лечения
Метаанализ проводился в соответствии с установленными методами, рекомендованными Кокрановским сотрудничеством [11], и в полном соответствии с заявлением о предпочтительных отчетах, касающихся проведения систематических обзоров и метаанализов в области различных интервенционных вмешательств [12].
Дизайн исследования, критерии отбора и клинические исходы
Метаанализ был разработан для сравнения следующих стратегий лечения пациентов с СН и ФВ ЛЖ ≤40%: АКШ, ЧКВ и медикаментозная терапия. Отбирались все рандомизированные или обсервационные исследования, целью которых явилось сравнение по меньшей мере двух из трех стратегий лечения с минимальной продолжительностью наблюдения 12 мес и данными о частоте смерти от всех причин. Не было ограничений отбора исследований в зависимости от языка публикации или статуса статьи. Критерии исключения: 1) период наблюдения за пациентами <12 мес; 2) отсутствие данных о частоте смерти от всех причин; 3) исследования без группы сравнения.
Первичной конечной точкой была смерть; вторичными конечными точками – инфаркт миокарда (ИМ), повторная реваскуляризация и инсульт. Повторной считалась любая процедура реваскуляризации, выполненная более одного раза.
Извлечение данных и оценка качества
Для поиска использовались самые новые данные для каждого исследования. Два независимых автора, лично не участвовавшие ни в одном из включенных исследований, извлекали и анализировали данные каждого из них в заранее определенной форме. Данные были извлечены и систематизированы в соответствии с принципом intention-to-treat, согласно которому все пациенты получили именно назначенное лечение.
Внутренняя достоверность была независимо оценена двумя исследователями; расхождения между ними решались путем обсуждения с третьим исследователем. Оценка предвзятости проводилась на основе рекомендаций Кокрановского сотрудничества [11]. Также был проведен дополнительный анализ чувствительности для учета различных типов возникающих в ходе исследований ошибок.
Статистический анализ
Данные представлены в виде исходов «время до события конечной точки». Для метаанализа этих данных более всего подходит такой статистический метод, как расчет отношения шансов (ОШ), учитывающий как количество событий, так и время их возникновения. ОШ и 95% доверительные интервалы (ДИ) были получены в соответствии с анализом выживаемости в каждом исследовании и использовались в качестве сводной статистики. Неоднородность данных оценивалась с помощью кокрановского Q-теста, а статистическая гетерогенность была суммирована с помощью показателя гетерогенности I2, который количественно оценивает процент вариации результатов исследования, обусловленный гетерогенностью, а не случайностью [13]. Значения I2 >50% указывают на значительную гетерогенность. Суммарное ОШ для всех результатов было рассчитано с использованием более консервативной модели типа случай-эффект по методу DerSimonian и Laird [11, 14]. Для проверки результатов общих анализов по первичной конечной точке смертности было проведено три заранее запланированных анализа чувствительности, а именно: 1) только результатов исследований с сопоставимыми группами пациентов (рандомизированных или с попарным подбором пациентов основной и контрольной групп по схожей оценке склонности – propensity score matched); 2) исследований, сравнивающих АКШ с ЧКВ с элютинг-стентом (DES); 3) исследований, опубликованных в 2010 году или позже. Статистическая значимость для суммарных ОШ принималась при значении двустороннего критерия P<0,05. Для расчетов было использовано программное обеспечение Comprehensive Meta-Analysis software (v. 2, Biostat, Englewood, NJ, США).
Результаты
Отбор исследований и популяции пациентов
Двадцать одно исследование, опубликованное в период с 1983 по июль 2016 года, было окончательно включено в метаанализ, из которых 16 были доступны в виде полнотекстовых отчетов [10, 15, 16, 18-24, 26, 29-35]. Данные оставшихся 5 исследований были извлечены из резюме [8, 17, 25, 27, 28]. Из 16 191 пациента (средний возраст – 64 года, 79% мужчин) у 7335 применили в качестве лечебной стратегии АКШ, у 4439 – ЧКВ, а 4417 больных получали только медикаментозную терапию. Три исследования с участием 1779 пациентов имели рандомизированный дизайн, а в 6 обсервационных исследованиях (n=2611) использовали показатель склонности для сопоставления с контрольной группой или сопоставление типа случай-контроль. Общая популяция рандомизированных и сопоставленных групп состояла из 4410 пациентов. Из статей, в которых были представлены как «cырые» общепопуляционные данные, так и данные сопоставленных популяций [34, 35], эти данные извлекались и включались в общий анализ и анализ чувствительности по отдельности. Медиана наблюдения составила 36 мес. Лишь в минимальном количестве исследований оценивали жизнеспособность миокарда у более чем 50% пациентов.
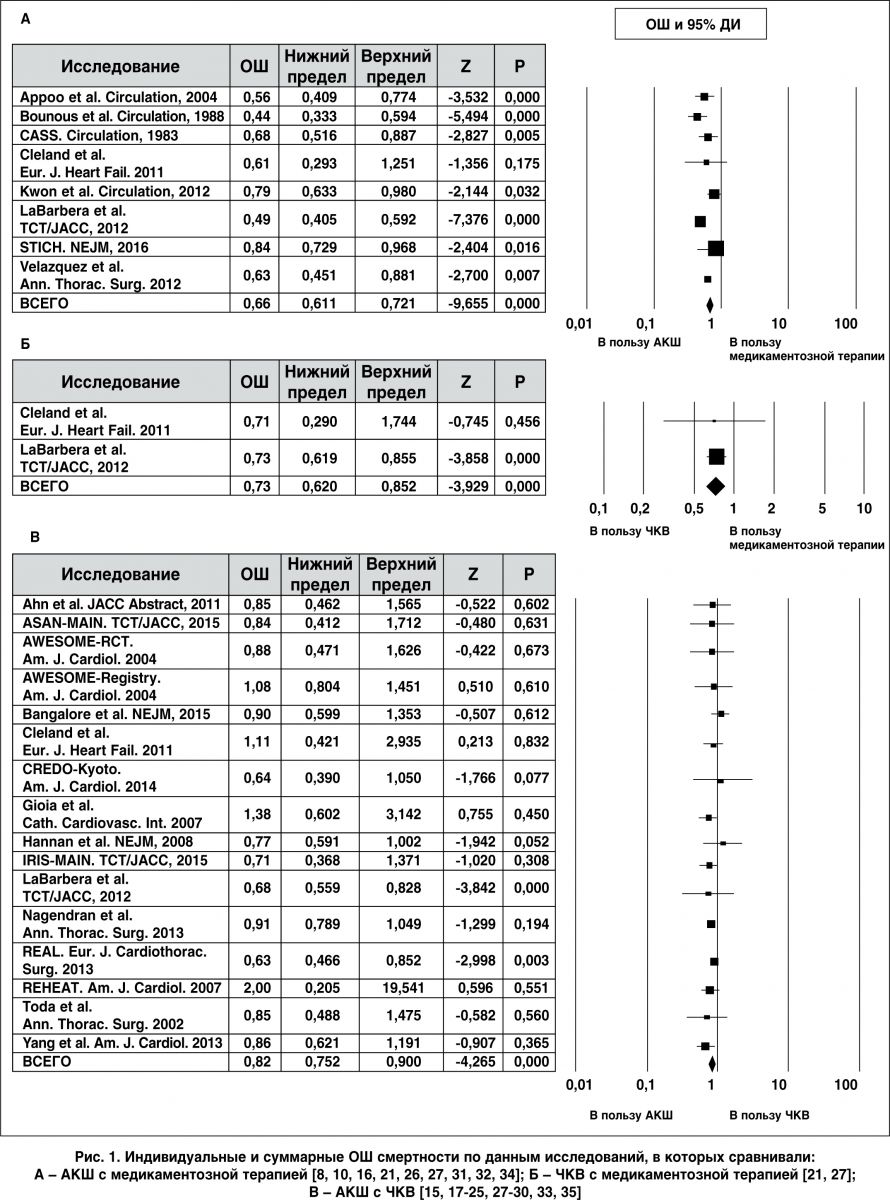
Смертность при проведении АКШ, ЧКВ и медикаментозной терапии
Восемь исследований, из которых два были рандомизированными [21, 31], включали 6896 пациентов и содержали сведения о смертности при проведении АКШ по сравнению с медикаментозной терапией (рис. 1, A). Статистически значимое снижение смертности было обнаружено при применении АКШ: 31,91% (791 случай из 2479 пациентов) по сравнению с медикаментозной терапией: 38,31% (1692 случая из 4417 пациентов; ОШ 0,66; 95% ДИ 0,61-0,72; p<0,001; гетерогенность р<0,001; I2=77%). Два исследования включали 931 пациента и основывались на сопоставлении эффективности ЧКВ и медикаментозной терапии (рис. 1, Б). Статистически значимое снижение смертности было обнаружено в группе ЧКВ: 34,70% (178 случаев из 513 пациентов) по сравнению с медикаментозной терапией: 46,41% (194 случая из 418 пациентов; ОШ 0,73; 95% ДИ 0,62-0,85; p<0,001; гетерогенность р=0,96; I2=0%).
Отобрано 16 исследований, включающих результаты 8782 пациентов, и 2 рандомизированных контролируемых исследования, посвященных сопоставлению эффективности АКШ и ЧКВ (рис. 1, В). Было обнаружено статистически значимое снижение смертности в группе АКШ по сравнению с ЧКВ; частота смертельных исходов составила 18,95% (920 случаев из 4856 пациентов) и 24,45% (960 случаев из 3926 пациентов) в группе АКШ и ЧКВ соответственно (ОШ 0,82; 95% ДИ 0,75-0,90; p<0,001; гетерогенность р=0,01; I2=47%).
Был выполнен анализ чувствительности, ограниченный рандомизированными или сопоставимыми когортами пациентов. Три исследования (n=1779), в которых АКШ сравнивали с медикаментозной терапией [21, 31, 34], подтвердили большую эффективность АКШ (ОШ 0,75; 95% ДИ 0,60-0,93; р=0,01). Семь исследований [18, 20, 21, 28-30, 35], включающих 2656 пациентов, подтвердили большую результативность АКШ по сравнению с ЧКВ (ОШ 0,86; 95% ДИ 0,77-0,96; р=0,009). Только в одном небольшом рандомизированном исследовании сравнивали ЧКВ с медикаментозной терапией.
Для учета прогресса в процедурах реваскуляризации и фармакологического вмешательства, достигнутого за последние годы, был проведен анализ чувствительности, включающий только исследования, опубликованные после 2010 года. С этих позиций преимущество в выживаемости при выполнении АКШ по сравнению с медикаментозной терапией было подтверждено в 5 исследованиях [21, 26, 27, 31, 34], включающих 3366 пациентов (ОШ 0,67; 95% ДИ 0,51-0,86; р=0,002), а также большая успешность АКШ против ЧКВ обнаружена в 10 исследованиях [17, 20-22, 25, 27-29, 35], включающих 5279 больных (ОШ 0,79; 95% ДИ 0,71-0,88; p<0,001).
Вторичные конечные точки в группе АКШ против ЧКВ
Инфаркт миокарда
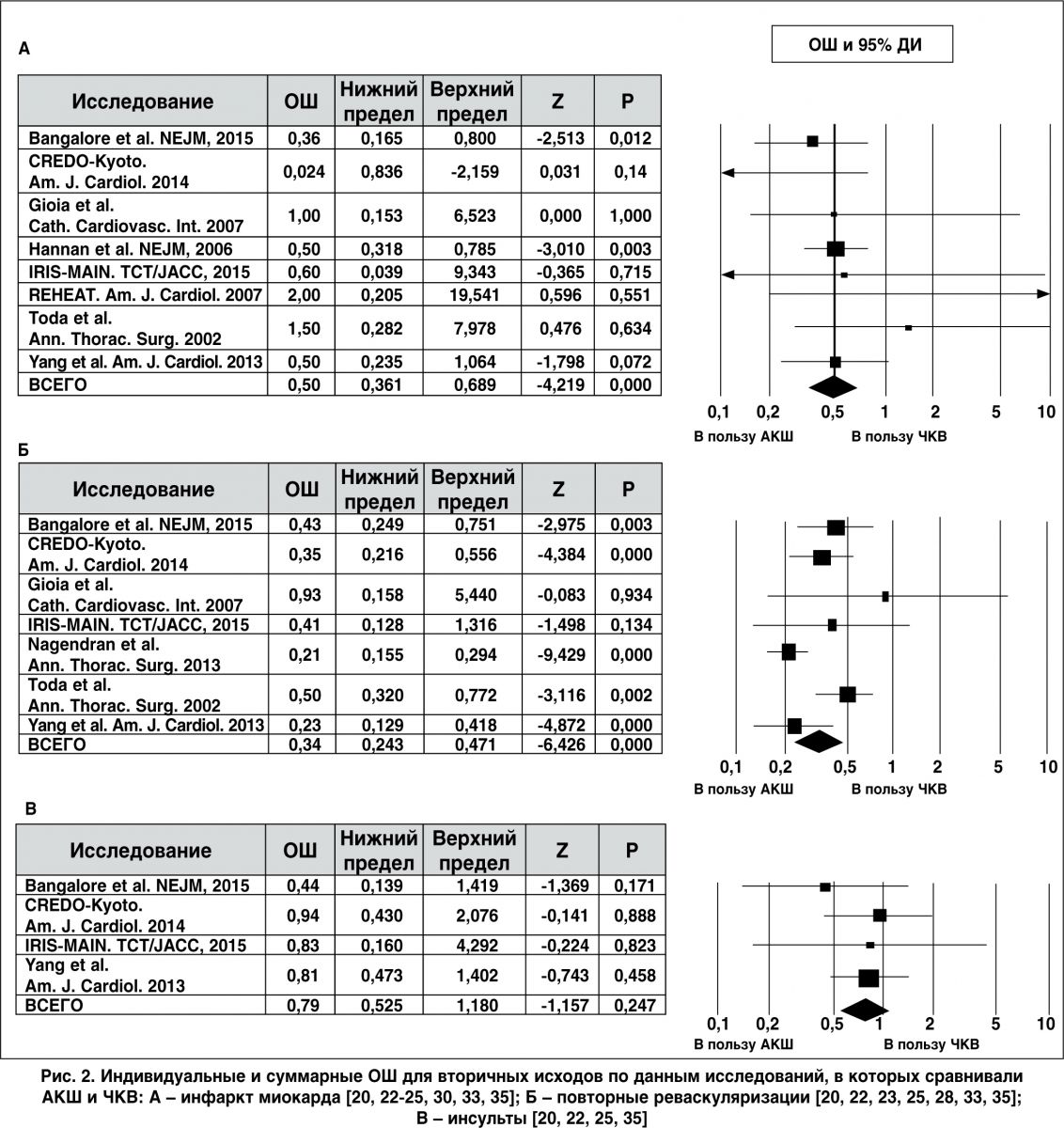
Восемь исследований (n=5122) содержали данные о первичных и повторных ИМ (рис. 2, A). Выполнение АКШ приводило к статистически значимому снижению частоты развития ИМ по сравнению с ЧКВ: 2,11% (62 случая из 2938 больных) и 4,26% (93 случая из 2184 больных) в группах АКШ и ЧКВ соответственно (ОШ 0,50; 95% ДИ 0,36-0,68; p<0,001; гетерогенность р=0,51; I2=0%).
Повторная реваскуляризация
Результаты семи исследований (n=3886) представлены в виде отношения рисков (ОР) (рис. 2, Б) [20, 22, 23, 25, 28, 30, 33, 35]. Имела место статистическая достоверность в снижении ОР в группе АКШ по сравнению с ЧКВ; частота повторных реваскуляризаций составила 5,82% (116 случаев из 1991 больного) и 20,74% соответственно (371 случай из 1788 больных; ОШ 0,34; 95% ДИ 0,24-0,7; p<0,001; гетерогенность р=0,03; I2=57%).
Инсульт
Четыре исследования (n=2113) были включены в анализ частоты инсультов (рис. 2, В). Частота инсульта существенно не различалась между двумя группами больных: 5,21% (58 случаев из 1112 больных) среди пациентов, подвергаемых АКШ, и 4,13% (37 случаев из 894 больных) среди пациентов, подвергаемых ЧКВ (ОШ 0,79; 95% ДИ 0,52-1,18; p=0,24; гетерогенность р=0,76; I2=0%).
АКШ против ЧКВ у пациентов, стратифицированных в зависимости от основного заболевания и особенностей лечения
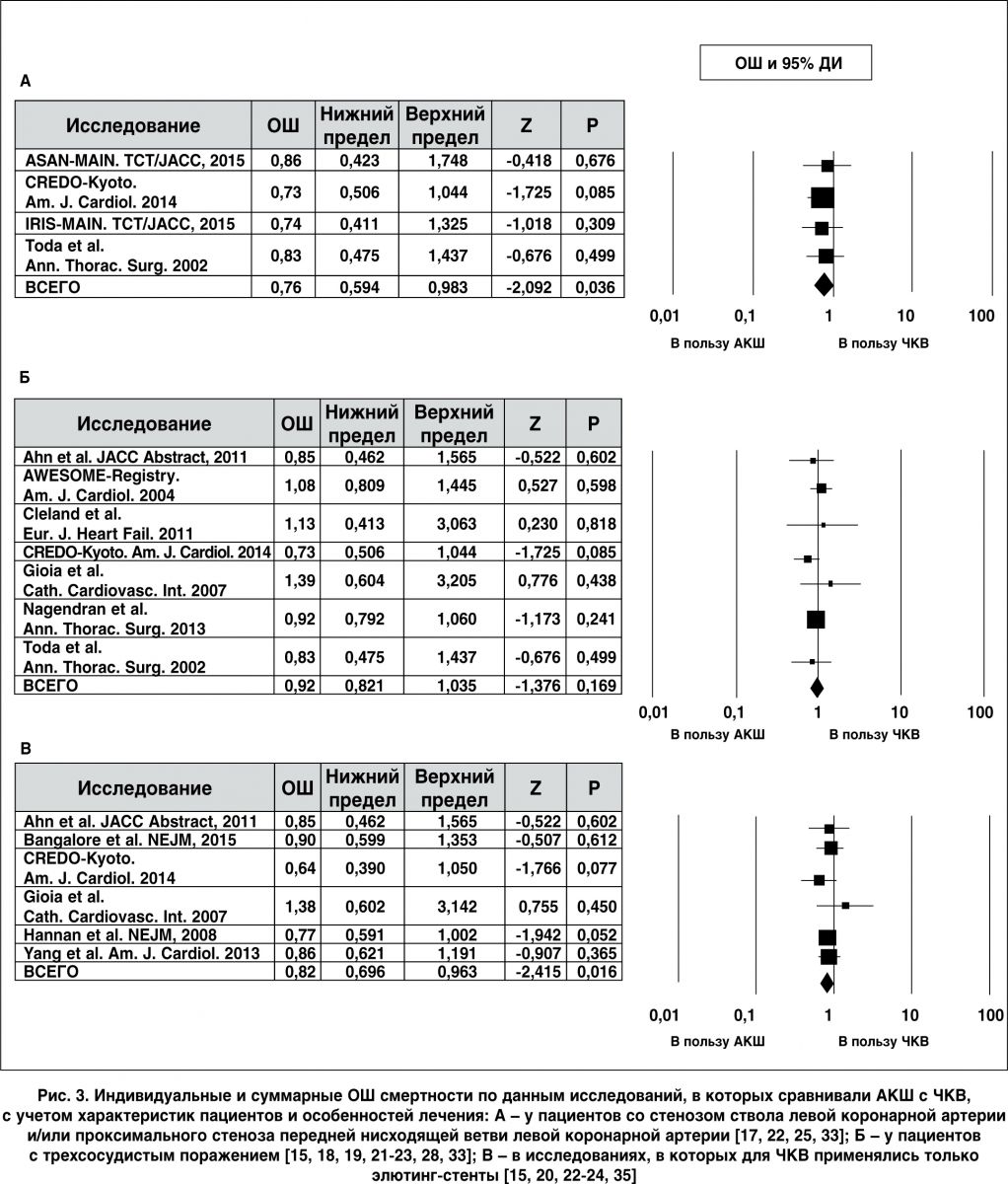
Был исследован вопрос: является ли АКШ или ЧКВ предпочтительным методом реваскуляризации для определенной популяции больных или для пациентов, реваскуляризированных с помощью имплантации элютинг-стента (drug-eluting stent – DES) в группах ЧКВ. В четырех исследованиях (n=987) сообщалось о преобладании стеноза ствола левой коронарной артерии и/или проксимального стеноза передней нисходящей ветви левой коронарной артерии >50% диаметра в обеих группах наблюдения (рис. 3, A). Частота смертельных исходов существенно снижалась в группе больных, перенесших АКШ, по сравнению с ЧКВ: 17,08% (103 случая из 603 пациентов) и 25,0% (96 случаев из 384 пациентов; ОШ 0,76; 95% ДИ 0,59-0,98; p=0,03; гетерогенность р=0,96; I2=0%).
В семи исследованиях (n=2695) было обнаружено преобладание трехсосудистого поражения коронарных артерий (>50% диаметра) в обеих группах больных (рис. 3, Б) [18, 21-23, 28, 33]. Общее количество случаев общей смерти в группах различных реваскуляризационных стратегий достоверно не отличалось между собой: 27,85% (379 случаев из 1361 больного) у пациентов, подвергаемых АКШ, и 30,51% (407 случаев из 1334 больных) у пациентов, подвергаемых ЧКВ (ОШ 0,92; 95% ДИ 0,82-1,03; p=0,16; гетерогенность р=0,66; I2=0%).
В шести исследованиях с участием 4827 пациентов в группах ЧКВ использовались только элютинг-стенты (DES), что позволяло сравнить эффективность АКШ с современным ЧКВ (рис. 3, В). Реваскуляризация с помощью АКШ способствовала статистически значимому снижению показателя общей смертности по сравнению с ЧКВ: 13,73% (380 случаев из 2767 больных) и 16,70% (344 случая из 2060 больных; ОШ 0,82; 95% ДИ 0,69-0,96; p=0,01; гетерогенность р=0,79; I2=0%).
Обсуждение
Существуют потенциальные анатомические и функциональные причины описанных различий в показателях смертности среди когорт пациентов, вовлеченных в анализируемые исследования, которые приведены ниже.
- Полная реваскуляризация чаще может быть достигнута с помощью АКШ, чем с помощью ЧКВ [36]. Полная коронарная реваскуляризация может быть ключевым фактором в улучшении прогноза, в частности у пациентов с высоким риском, связанным с СН ишемического генеза. Несмотря на то что в последние годы в области медикаментозной терапии были достигнуты значительные успехи, результаты клинических исходов, вызванных полной коронарной реваскуляризацией, несопоставимы с теми, которые достигаются за счет медикаментозной терапии в группах пациентов высокого риска со сниженной ФВ.
- У пациентов с СН и ИБС атеросклеротическое поражение коронарных артерий отличается многофокусностью и диффузным характером, что приводит к большей частоте развития ИМ после ЧКВ, чем после АКШ, и к большей потребности в повторных реваскуляризациях [37, 38].
- При АКШ реваскуляризации подвергаются более длинные сегменты эпикардиальных коронарных артерий по сравнению с ЧКВ, что может способствовать лучшей проходимости артерий с диффузным поражением при ишемической СН.
- Предполагается, что у пациентов с СНсФВ рестеноз будет более отрицательно влиять на прогноз, чем у пациентов без тяжелой дисфункции миокарда ЛЖ.
- Улучшение выживаемости после АКШ может быть связано с меньшим количеством фатальных желудочковых аритмий или реверсией кардиального ремоделирования. Риск контраст-индуцированной нефропатии после проведения ЧКВ также более высокий в группе пациентов с СНсФВ, что потенциально способствует более высокой частоте смертельных исходов по сравнению с АКШ [39].
Результаты ранних рандомизированных исследований, сравнивающих медикаментозную терапию с АКШ для лечения стабильной стенокардии, не могут быть автоматически экстраполированы на лечение больных ИБС с СН, поскольку это особая популяция, которая в значительной степени исключалась из ранних исследований, посвященных именно процедурам реваскуляризации при стабильной стенокардии [31]. Единственным рандомизированным исследованием, в котором оценивались исходы реваскуляризации у пациентов с СН, является STICH (Surgical Treatment for Ischemic Heart Failure), а также его 10-летнее расширенное продолжение (STICHES), результаты которого были недавно опубликованы [32]. По аналогичным причинам результаты рандомизированных исследований, сравнивающих ЧКВ с АКШ у пациентов со стабильной ИБС, не позволяют оценить клинические исходы у пациентов с сопутствующей СН. Действительно, только ≈2% пациентов, включенных в исследование SYNTAX (Synergy Between Percutaneous Coronary Intervention With Taxus and Cardiac Surgery), имели ФВ ЛЖ <30% [40]. Более того, Национальный институт сердца, легких и крови США (National Heart, Lung, and Blood Institute – NHLBI) выступил спонсором исследования FREEDOM (Future Revascularization Evaluation in Patients With Diabetes Mellitus: Optimal Management of Multivessel Disease), в результате которого было установлено, что сопоставимые клинические исходы возникали у пациентов с ФВ ЛЖ <40% при использовании как ЧКВ с имплантацией элютинг-стента (DESs), так и АКШ. Однако только у 32 больных (2,5%) в этом исследовании были зарегистрированы жесткие конечные точки [41].
Таким образом, не вполне достаточно данных рандомизированных исследований, основанных на сопоставлении ЧКВ с АКШ у пациентов с тяжелой дисфункцией ЛЖ. Действующие рекомендации американских и европейских кардиологических обществ несопоставимы между собой в определении класса рекомендаций и уровня доказательств лечения для пациентов с ИБС с СНсФВ. Рекомендации Европейского общества кардиологов (ESC) рекомендуют АКШ вместо ЧКВ для пациентов с СНсФВ и ИБС при наличии стенокардии или жизнеспособного миокарда [42]. ЧКВ рекомендовано (класс рекомендации IIb, уровень доказательств C) для пациентов, которые не являются кандидатами для хирургической реваскуляризации, с жизнеспособным миокардом или гемодинамически значимым стенозом ствола левой коронарной артерии либо двух-/трехсосудистым поражением коронарных артерий.
Эксперты Американского колледжа кардиологии (ACCF) / Американской ассоциации сердца (AHA) предлагают более либеральный подход, рекомендуя АКШ или ЧКВ пациентам со стенозом ствола левой коронарной артерии или многососудистым поражением коронарных артерий при наличии стенокардии, а также в случае подходящей для реваскуляризации коронарной анатомии [3]. Однако для пациентов с тяжелыми нарушениями функции ЛЖ и ИБС при отсутствии стенокардии рекомендуется только АКШ в качестве альтернативы медикаментозной терапии, даже при отсутствии жизнеспособного миокарда (класс рекомендации IIb, уровень доказательств B) [3].
Несоответствие между рекомендациями, происходящее из отсутствия доказательств, полученных в результате проведения адекватных рандомизированных исследований, бросает вызов врачам при выборе оптимальной стратегии лечения [1, 3, 42, 43].
G. Wolff и соавт. отмечают, что результаты, полученные на основе метаанализа, хорошо согласуются с результатами исследований STICH, которые однозначно поддерживают необходимость выполнения хирургической реваскуляризации в группе пациентов высокого риска. Данные метаанализа содержат новую информацию об эффективности ЧКВ и медикаментозной терапии у данной категории пациентов, которая свидетельствует, что реваскуляризация, независимо от ее вида, может улучшить клинические исходы у этих больных. Более того, метаанализ расширил базу данных о влиянии хирургической и чрескожной реваскуляризации на отдаленный прогноз.
Согласно результатам метаанализа Wollf и соавт. и данным исследования STICH хирургическое вмешательство следует рассматривать как предпочтительный вид реваскуляризации у пациентов высокого риска, особенно после предшествующей ЧКВ. Сравнение результатов АКШ и ЧКВ у пациентов с СНсФВ показало значительное превосходство АКШ в отношении выживаемости. Низкая гетерогенность и относительно узкие 95% ДИ указывают на хорошую согласованность результатов, которые оставались статистически значимыми в субанализах для АКШ и ЧКВ с использованием элютинг-стентов (DES). Однако АКШ продемонстрировало меньшие преимущества в снижении смертности по сравнению с ЧКВ, чем при сравнении с медикаментозной терапией. Это соответствует выводам метаанализа о преимуществах ЧКВ перед медикаментозной терапией. В субанализе вторичных конечных точек метаанализа обнаружено существенное снижение риска ИМ и потребности в повторных реваскуляризациях в группе АКШ по сравнению с ЧКВ.
Стеноз ствола левой коронарной артерии и трехсосудистое поражение коронарных артерий давно являются показаниями к проведению АКШ, а не ЧКВ, из-за явного преимущества АКШ. Однако после недавно завершившихся трех рандомизированных клинических исследований (LE MANS – Left Main Coronary Artery Stenting [44], SYNTAX [45] и PRECOMBAT – Premier of Randomized Comparison of Bypass Surgery Versus Angioplasty Using Sirolimus-Eluting Stent in Patients With Left Main Coronary Artery Disease [46]) и последующего метаанализа [47] возникло предположение, что выполнение интервенционной реваскуляризации с использованием современных стентов в среднесрочной перспективе может быть сопоставимо с АКШ по снижению смертности, уменьшает риск развития инсульта, но ассоциируется с большей потребностью в повторной реваскуляризации. Таким образом, руководства по реваскуляризации [42, 43] расширили показания к проведению ЧКВ при стабильной ИБС, оставив единственную рекомендацию по АКШ для случаев сложной коронарной анатомии с высокими показателями SYNTAX или сахарным диабетом [41, 48].
Результаты метаанализа Wolff и соавт. показывают, что хирургическую реваскуляризацию у пациентов с СНсФВ следует рассматривать как предпочтительную стратегию со значительными преимуществами в выживании у пациентов с левым основным / проксимальным левым передним нисходящим поражением и количественным, но незначительным снижением смертности у пациентов с трехсосудистым поражением.
Другим важным результатом метаанализа является то, что значительное улучшение выживаемости в группе АКШ по сравнению с группой медикаментозной терапии или ЧКВ отмечено в основном у пациентов без предшествующего анализа жизнеспособности миокарда.
Показания к реваскуляризации у пациентов с СНсФВ чаще всего основаны на клинических симптомах, например стенокардии или декомпенсации. Клиническое значение оценки жизнеспособности миокарда для определения соотношения преимущества/риск при подготовке к реваскуляризации остается не вполне определенным. Лишь в немногих исследованиях обнаружена возможная польза этой диагностической процедуры [49], хотя действующие рекомендации обычно рассматривают ее как рациональный подход [1, 3].
Европейские рекомендации не предполагают выполнения реваскуляризации с помощью АКШ или ЧКВ у пациентов без стенокардии или при отсутствии доказательств жизнеспособности миокарда [1, 40]. В Американских рекомендациях, использующих дифференцированный подход, АКШ относится к уровню рекомендаций IIb независимо от жизнеспособности миокарда [3]. В метаанализе Wolff и соавт. показано явное преимущество в выживании для методов реваскуляризации (АКШ, а также ЧКВ) по сравнению с медикаментозной терапией, и это преимущество в значительной степени независимо от состояния жизнеспособности миокарда. Таким образом, результаты метаанализа соответствуют в этом отношении действующим американским рекомендациям и свидетельствуют в пользу минимизации роли оценки жизнеспособности миокарда у пациентов с ИБС с СНсФВ.
В заключение необходимо отметить, что результаты этого метаанализа подтверждают преимущества хирургической реваскуляризации перед медикаментозной терапией в отношении снижения смертности у пациентов с СН и ИБС. Эти данные будут способствовать обновлению международных рекомендаций по хирургической реваскуляризации у пациентов высокого риска.
Выводы
Данные метаанализа Wolff и соавт. свидетельствуют о том, что реваскуляризация, независимо от ее вида, по сравнению с медикаментозной терапией значительно улучшает выживаемость и другие клинические исходы у пациентов с ФВ ≤40% и ИБС. АКШ представляется наиболее благоприятным вариантом реваскуляризации в этой ситуации, хотя ЧКВ может иметь свои преимущества в определенных когортах пациентов и в особых клинических ситуациях. Тщательная оценка перипроцедурного риска и обсуждение оптимальной стратегии лечения являются обязательными и рекомендуются в соответствии с действующими клиническими руководствами. В будущем необходимы дополнительные рандомизированные исследования для дальнейшей оценки наиболее благоприятного типа лечения пациентов высокого риска.
По материалам статьи G. Wolff et al. Circ. Heart Fail. 2017; 10: e003255.
http://circheartfailure.ahajournals.org
Подготовил: профессор А.Е. Березин (Запорожский государственный медицинский университет)
Комментарий
Прокомментировать результаты метаанализа G. Wolff и соавт. мы попросили главного внештатного специалиста Министерства здравоохранения Украины по специальности «Хирургия сердца и магистральных сосудов у взрослых», заместителя главного врача ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины» (г. Киев), доктора медицинских наук Константина Владимировича Руденко.
– Итак, мы располагаем сегодня данными метаанализа, который был разработан для сравнения трех стратегий – АКШ, ЧКВ и медикаментозной терапии в лечении пациентов с СН и ФВ ЛЖ ≤40%. Метаанализ был масштабным и включил 21 исследование, опубликованные в период с 1983 по июль 2016 года. Таким образом, работа G. Wolff и соавт. представляет собой самую большую базу данных исходов после хирургической реваскуляризации, ЧКВ или медикаментозного лечения пациентов с СНсФВ и ИБС. Авторы метаанализа запланировали жесткую первичную конечную точку – смерть; вторичными конечными точками были ИМ, повторная реваскуляризация и инсульт.
Процедура АКШ в очередной раз продемонстрировала преимущества в выживаемости пациентов по сравнению с медикаментозной терапией, и это было подтверждено в 5 исследованиях, включавших 3366 пациентов. Примечательно также, что в 10 исследованиях, включавших 5279 больных, была обнаружена большая эффективность АКШ по сравнению с ЧКВ. Таким образом, процедура АКШ, несмотря на все более широкое внедрение инвазивных методов реваскуляризации коронарных артерий, остается методом выбора во многих ситуациях. Полученные данные демонстрируют возможности использования дифференцированного подхода к выбору метода реваскуляризации в зависимости от локализации стеноза коронарных артерий.
Нельзя не согласиться с авторами метаанализа, которые сделали следующие выводы:
1) реваскуляризация с помощью АКШ или ЧКВ значительно улучшает долгосрочную выживаемость по сравнению с медикаментозной терапией;
2) АКШ демонстрирует значительное преимущество перед ЧКВ в отношении выживаемости, которое сохраняется у пациентов со стенозом ствола левой коронарной артерии / проксимальным стенозом передней нисходящей ветви левой коронарной артерии, а также в исследованиях, проведенных после появления элютинг-стентов (DES);
3) АКШ по сравнению с ЧКВ способствует значительному снижению риска развития ИМ или потребности в проведении повторной реваскуляризации, хотя и с более высокой частотой развития инсульта.
Наиболее интересный вывод данного исследования заключается в том, что значительное снижение смертности наблюдается не только у пациентов с классическим показанием к хирургической реваскуляризации (стеноз ствола левой коронарной артерии и трехсосудистое поражение коронарных артерий), но, возможно, у всех пациентов с клиническими признаками ИБС и нарушением функции ЛЖ. Кроме того, хирургическую реваскуляризацию следует рассматривать как предпочтительный вид реваскуляризации у пациентов высокого риска, особенно после предшествующей ЧКВ.
Результаты метаанализа свидетельствуют о том, что в действующих международных клинических соглашениях должны быть обновлены рекомендации, касающиеся показаний для проведения АКШ по сравнению с ЧКВ или медикаментозной терапией с более высоким классом и уровнем доказательности.
Литература
1. McMurray J.J., Adamopoulos S., Anker S.D., Auricchio A., Bohm M., Dickstein K., Falk V., Filippatos G., Fonseca C., Gomez-Sanchez M.A., Jaarsma T., Kober L., Lip G.Y., Maggioni A.P., Parkhomenko A., Pieske B.M., Popescu B.A., Ronnevik P.K., Rutten F.H., Schwitter J., Seferovic P., Stepinska J., Trindade P.T., Voors A.A., Zannad F., Zeiher A.; ESC Committee for Practice Guidelines. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: the Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur. Heart J. 2012; 33: 1787-1847. doi: 10.1093/eurheartj/ehs104.
2. Mozaffarian D., Benjamin E.J., Go A.S., Arnett D.K., Blaha M.J., Cushman M., de Ferranti S., Desprs J.P., Fullerton H.J., Howard V.J., Huffman M.D., Judd S.E., Kissela B.M., Lackland D.T., Lichtman J.H., Lisabeth L.D., Liu S., Mackey R.H., Matchar D.B., McGuire D.K., Mohler E.R. 3rd, Moy C.S., Muntner P., Mussolino M.E., Nasir K., Neumar R.W., Nichol G., Palaniappan L., Pandey D.K., Reeves M.J., Rodriguez C.J., Sorlie P.D., Stein J., Towfighi A., Turan T.N., Virani S.S., Willey J.Z., Woo D., Yeh R.W., Turner M.B.; American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics‑2015 update: a report from the American Heart Association. Circulation, 2015; 131: e29–e322. doi: 10.1161/CIR.0000000000000152.
3. Yancy C.W., Jessup M., Bozkurt B., Butler J., Casey D.E. Jr., Drazner M.H., Fonarow G.C., Geraci S.A., Horwich T., Januzzi J.L., Johnson M.R., Kasper E.K., Levy W.C., Masoudi F.A., McBride P.E., McMurray J.J., Mitchell J.E., Peterson P.N., Riegel B., Sam F., Stevenson L.W., Tang W.H., Tsai E.J., Wilkoff B.L.; American College of Cardiology Foundation / American Heart Association Task Force on Practice Guidelines. 2013 ACCF/AHA guideline for the management of heart failure a report of the American College of Cardiology Foundation / American Heart Association Task Force on Practice Guidelines. Circulation, 2013; 128: e240-e327. doi: 10.1016/j.jacc.2013.05.019.
4. Mosterd A., Hoes A.W. Clinical epidemiology of heart failure. Heart, 2007; 93: 1137-1146. doi: 10.1136/hrt.2003.025270.
5. Owan T.E., Redfield M.M. Epidemiology of diastolic heart failure. Prog. Cardiovasc. Dis. 2005; 47: 320-332.
6. Gheorghiade M., Bonow R.O. Chronic heart failure in the United States: a manifestation of coronary artery disease. Circulation, 1998; 97: 282-289.
7. Sutton M.G., Sharpe N. Left ventricular remodeling after myocardial infarction: pathophysiology and therapy. Circulation, 2000; 101: 2981-2988.
8. Bounous E.P., Mark D.B., Pollock B.G., Hlatky M.A., Harrell F.E. Jr., Lee K.L., Rankin J.S., Wechsler A.S., Pryor D.B., Califf R.M. Surgical survival benefits for coronary disease patients with left ventricular dysfunction. Circulation, 1988; 78 (3 pt 2): I151-I157.
9. Killip T., Passamani E., Davis K. Coronary Artery Surgery Study (CASS): a randomized trial of coronary bypass surgery. Eight years follow-up and survival in patients with reduced ejection fraction. Circulation, 1985; 72 (6 pt 2): V102-V109.
10. Alderman E.L., Fisher L.D., Litwin P., Kaiser G.C., Myers W.O., Maynard C., Levine F., Schloss M. Results of coronary artery surgery in patients with poor left ventricular function (CASS). Circulation, 1983; 68: 785-795.
11. The Cochrane Collaboration. Cochrane Handbook for Systematic Reviews of Interventions / Cochrane Community (Beta) [Internet]. 2011. http://community.cochrane.org/handbook. Accessed May 2, 2016.
12. Liberati A., Altman D.G., Tetzlaff J., Mulrow C., Gotzsche P.C., Ioannidis J.P., Clarke M., Devereaux P.J., Kleijnen J., Moher D. The PRISMA statement for reporting systematic reviews and meta-analyses of studies that evaluate healthcare interventions: explanation and elaboration. BMJ, 2009; 339: b2700.
13. Higgins J.P., Thompson S.G., Deeks J.J., Altman D.G. Measuring inconsistency in meta-analyses. BMJ, 2003; 327: 557-560. doi: 10.1136/bmj.327.7414.557.
14. DerSimonian R., Laird N. Meta-analysis in clinical trials. Control Clin. Trials. 1986; 7: 177-188.
15. Ahn J.-M., Oh J.-H., Sun B.J., Cho S.W., Kim Y.R., Lee C.H., Hwang K.W., Song H., Kim W.J., Lee J.Y., Kang S.J., Park D.W., Lee S.W., Kim Y.H., Lee C.W., Park S.W., Park S.J. Comparisons of drug-eluting stents vs. coronaryartery bypass grafting for patients with multi-vessel disease and severely compromised ventricular dysfunction. Am. J. Cardiol. 2011; 8 (suppl): 87A.
16. Appoo J., Norris C., Merali S., Graham M.M., Koshal A., Knudtson M.L., Ghali W.A. Long-term outcome of isolated coronary artery bypass surgery in patients with severe left ventricular dysfunction. Circulation, 2004; 110 (11 suppl. 1): II13-II. doi: 10.1161/01.CIR.0000138345.69540.ed. Downloaded from http://circheartfailure.ahajournals.org by guest on November 1, 2017.
17. Kim M.S., Kang S.H., Park H., Bae B.J., Cheon S.S., Roh J.H., Lee P.H., Chang M., Park H.W., Yoon S.H., Ahn J.M., Park D.W., Kang S.J., Lee S.W., Kim Y.H., Lee C.W., Park S.W., Park S.J. Left main revascularization for patients with reduced left ventricular ejection fraction; comparison of outcome after PCI versus CABG from ASAN-MAIN registry. J. Am. Coll. Cardiol. 2015; 65 (suppl): S18.
18. Sedlis S.P., Ramanathan K.B., Morrison D.A., Sethi G., Sacks J., Henderson W.; Department of Veterans Affairs Cooperative Study No. 385, Angina With Extremely Serious Operative Mortality Evaluation (AWESOME) Investigators. Outcome of percutaneous coronary intervention versus coronary bypass grafting for patients with low left ventricular ejection fractions, unstable angina pectoris, and risk factors for adverse outcomes with bypass (the AWESOME Randomized Trial and Registry). Am. J. Cardiol. 2004; 94: 118-120. doi: 10.1016/j.amjcard.2004.03.041.
19. Morrison D.A., Sethi G., Sacks J., Henderson W., Grover F., Sedlis S., Esposito R., Ramanathan K., Weiman D., Saucedo J., Antakli T., Paramesh V., Pett S., Vernon S., Birjiniuk V., Welt F., Krucoff M., Wolfe W., Lucke J.C., Mediratta S., Booth D., Barbiere C., Lewis D.; Angina With Extremely Serious Operative Mortality Evaluation (AWESOME). Percutaneous coronary intervention versus coronary artery bypass graft surgery for patients with medically refractory myocardial ischemia and risk factors for adverse outcomes with bypass: a multicenter, randomized trial. Investigators of the Department of Veterans Affairs Cooperative Study No. 385, the Angina With Extremely Serious Operative Mortality Evaluation (AWESOME). J. Am. Coll. Cardiol. 2001; 38: 143-149. doi: 10.1016/S0735-1097(01)01366-3.
20. Bangalore S., Guo Y., Samadashvili Z., Blecker S., Xu J., Hannan E.L. Everolimus-eluting stents or bypass surgery for multivessel coronary disease. N. Engl. J. Med. 2015; 372: 1213-1222. doi: 10.1056/NEJMoa1412168.
21. Cleland J.G., Calvert M., Freemantle N., Arrow Y., Ball S.G., Bonser R.S., Chattopadhyay S., Norell M.S., Pennell D.J., Senior R. The Heart Failure Revascularisation Trial (HEART). Eur. J. Heart Fail. 2011; 13: 227-233. doi: 10.1093/eurjhf/hfq230.
22. Marui A., Kimura T., Nishiwaki N., Mitsudo K., Komiya T., Hanyu M., Shiomi H., Tanaka S., Sakata R.; CREDO-Kyoto PCI/CABG Registry Cohort‑2 Investigators. Comparison of five-year outcomes of coronary artery bypass
grafting versus percutaneous coronary intervention in patients with left ventricular ejection fractions ≤50% versus >50% (from the CREDO-Kyoto PCI/CABG Registry Cohort‑2). Am. J. Cardiol. 2014; 114: 988-996. doi: 10.1016/j.amjcard.2014.07.007.
23. Gioia G., Matthai W., Gillin K., Dralle J., Benassi A., Gioia M.F., White J. Revascularization in severe left ventricular dysfunction: outcome comparison of drug-eluting stent implantation versus coronary artery by-pass grafting. Catheter. Cardiovasc. Interv. 2007; 70: 26-33. doi: 10.1002/ccd.21072.
24. Hannan E.L., Wu C., Walford G., Culliford A.T., Gold J.P., Smith C.R., Higgins R.S., Carlson R.E., Jones R.H. Drug-eluting stents vs. coronaryartery bypass grafting in multivessel coronary disease. N. Engl. J. Med. 2008; 358: 331-341. doi: 10.1056/NEJMoa071804.
25. Park H.-S., Roh J.-H., Lee P.H., Chang M., Yoon S.-H., Ahn J.-M., Lee B.-K., Kang S.-J., Park D.-W., Lee S.-W., Kim Y.-H., Lee C.W., Park S.-W., Park S.-J. Percutaneous coronary intervention versus coronary-artery bypass grafting for left main coronary disease with reduced left ventricular ejection fraction. J. Am. Coll. Cardiol. 2015; 66 (suppl): B196-B197.
26. Kwon D.H., Hachamovitch R., Popovic Z.B., Starling R.C., Desai M.Y., Flamm S.D., Lytle B.W., Marwick T.H. Survival in patients with severe ischemic cardiomyopathy undergoing revascularization versus medical therapy: association with end-systolic volume and viability. Circulation, 2012; 126 (11 suppl. 1): S3-S8. doi: 10.1161/CIRCULATIONAHA.111.084434.
27. LaBarbera M., Hui P., Shaw R. Coronary artery disease in patients with reduced left ventricular systolic function treated with medicine, surgery, or percutaneous coronary intervention: a retrospective review of outcomes within a multicenter healthcare system. J. Am. Coll. Cardiol. 2012; 60: B107.
28. Nagendran J., Norris C.M., Graham M.M., Ross D.B., Macarthur R.G., Kieser T.M., Maitland A.M., Southern D., Meyer S.R.; APPROACH Investigators. Coronary revascularization for patients with severe left ventricular dysfunction. Ann. Thorac. Surg. 2013; 96: 2038-2044. doi: 10.1016/j.athoracsur.2013.06.052.
29. Fortuna D., Nicolini F., Guastaroba P., De Palma R., Di Bartolomeo S., Saia F., Pacini D., Grilli R.; RERIC (Regional Registry of Cardiac Surgery); REAL (Regional Registry of Coronary Angioplasties) Investigators. Coronary artery bypass grafting vs percutaneous coronary intervention in a ‘real-world’ setting: a comparative effectiveness study based on propensity score-matched cohorts. Eur. J. Cardiothorac. Surg. 2013; 44: e16-e24. doi: 10.1093/ejcts/ezt197.
30. Buszman P., Szkrobka I., Gruszka A., Parma R., Tendera Z., Lesko B., Wilczynski M., Bochenek T., Wojakowski W., Bochenek A., Tendera M. Comparison of effectiveness of coronary artery bypass grafting versus percutaneous coronary intervention in patients with ischemic cardiomyopathy. Am. J. Cardiol. 2007; 99: 36-41. doi: 10.1016/j.amjcard.2006.07.056.
31. Velazquez E.J., Lee K.L., Deja M.A., Jain A., Sopko G., Marchenko A., Ali I.S., Pohost G., Gradinac S., Abraham W.T., Yii M., Prabhakaran D., Szwed H., Ferrazzi P., Petrie M.C., O’Connor C.M., Panchavinnin P., She L., Bonow R.O., Rankin G.R., Jones R.H., Rouleau J.L.; STICH Investigators. Coronaryartery bypass surgery in patients with left ventricular dysfunction. N. Engl. J. Med. 2011; 364: 1607-1616. doi: 10.1056/NEJMoa1100356.
32. Velazquez E.J., Lee K.L., Jones R.H., Al-Khalidi H.R., Hill J.A., Panza J.A., Michler R.E., Bonow R.O., Doenst T., Petrie M.C., Oh J.K., She L., Moore V.L., Desvigne-Nickens P., Sopko G., Rouleau J.L.; STICHES Investigators. Coronary-artery bypass surgery in patients with ischemic cardiomyopathy. N. Engl. J. Med. 2016; 374: 1511-1520. doi: 10.1056/NEJMoa1602001.
33. Toda K., Mackenzie K., Mehra M.R., DiCorte C.J., Davis J.E., McFadden P.M., Ochsner J.L., White C., Van Meter C.H. Jr. Revascularization in severe ventricular dysfunction (15% < OR = LVEF < OR = 30%): a comparison of bypass grafting and percutaneous intervention. Ann. Thorac. Surg. 2002; 74: 2082-2087, discussion 2087.
34. Velazquez E.J., Williams J.B., Yow E., Shaw L.K., Lee K.L., Phillips H.R., O’Connor C.M., Smith P.K., Jones R.H. Long-term survival of patients with ischemic cardiomyopathy treated by coronary artery bypass grafting versus medical therapy. Ann. Thorac. Surg. 2012; 93: 523-530. doi: 10.1016/j.athoracsur.2011.10.064.
35. Yang J.H., Choi S.H., Song Y.B., Hahn J.Y., Choi J.H., Jeong D.S., Sung K., Kim W.S., Lee Y.T., Gwon H.C. Long-term outcomes of drug-eluting stent implantation versus coronary artery bypass grafting for patients with coronary artery disease and chronic left ventricular systolic dysfunction. Am. J. Cardiol. 2013; 112: 623-629. doi: 10.1016/j.amjcard.2013.04.035.
36. Schwann T.A., Engoren M., Bonnell M., Clancy C., Habib R.H. Comparison of late coronary artery bypass graft survival effects of radial artery versus saphenous vein grafting in male and female patients. Ann. Thorac. Surg. 2012; 94: 1485-1491. doi: 10.1016/j.athoracsur.2012.05.029.
37. Navarese E.P., Kowalewski M., Kandzari D., Lansky A., Gorny B., Koltowski L., Waksman R., Berti S., Musumeci G., Limbruno U., van der Schaaf R.J., Kelm M., Kubica J., Suryapranata H. First-generation versus secondgeneration drug-eluting stents in current clinical practice: updated evidence from a comprehensive meta-analysis of randomised clinical trials comprising 31 379 patients. Open Heart, 2014; 1: e000064. doi: 10.1136/openhrt‑2014-000064.
38. Navarese E.P., Tandjung K., Claessen B., Andreotti F., Kowalewski M., Kandzari D.E., Kereiakes D.J., Waksman R., Mauri L., Meredith I.T., Finn A.V., Kim H.S., Kubica J., Suryapranata H., Aprami T.M., Di Pasquale G., von Birgelen C., Kedhi E. Safety and efficacy outcomes of first and second generation durable polymer drug eluting stents and biodegradable polymer biolimus eluting stents in clinical practice: comprehensive network meta-analysis. BMJ, 2013; 347: f6530.
39. Ronco C., McCullough P., Anker S.D., Anand I., Aspromonte N., Bagshaw S.M., Bellomo R., Berl T., Bobek I., Cruz D.N., Daliento L., Davenport A., Haapio M., Hillege H., House A.A., Katz N., Maisel A., Mankad S., Zanco P., Mebazaa A., Palazzuoli A., Ronco F., Shaw A., Sheinfeld G., Soni S., Vescovo G., Zamperetti N., Ponikowski P.; Acute Dialysis Quality Initiative (ADQI) Consensus Group. Cardio-renal syndromes: report from the consensus conference of the Acute Dialysis Quality Initiative. Eur. Heart J. 2010; 31: 703-711. doi: 10.1093/eurheartj/ehp507.
40. Serruys P.W., Morice M.C., Kappetein A.P., Colombo A., Holmes D.R., Mack M.J., Stahle E., Feldman T.E., van den Brand M., Bass E.J., Van Dyck N., Leadley K., Dawkins K.D., Mohr F.W.; SYNTAX Investigators. Percutaneous coronary intervention versus coronary-artery bypass grafting for severe coronary artery disease. N. Engl. J. Med. 2009; 360: 961-972. doi: 10.1056/NEJMoa0804626.
41. Farkouh M.E., Domanski M., Sleeper L.A., Siami F.S., Dangas G., Mack M., Yang M., Cohen D.J., Rosenberg Y., Solomon S.D., Desai A.S., Gersh B.J., Magnuson E.A., Lansky A., Boineau R., Weinberger J., Ramanathan K., Sousa J.E., Rankin J., Bhargava B., Buse J., Hueb W., Smith C.R., Muratov V., Bansilal S., King S. 3rd, Bertrand M., Fuster V.; FREEDOM Trial Investigators. Strategies for multivessel revascularization in patients with diabetes. N. Engl. J. Med. 2012; 367: 2375-2384. doi: 10.1056/NEJMoa1211585. Downloaded from http://circheartfailure.ahajournals.org/ by guest on November 1, 2017.
42. Windecker S., Kolh P., Alfonso F., Collet J.P., Cremer J., Falk V., Filippatos G., Hamm C., Head S.J., Juni P., Kappetein A.P., Kastrati A., Knuuti J., Landmesser U., Laufer G., Neumann F.J., Richter D.J., Schauerte P., Sousa Uva M., Stefanini G.G., Taggart D.P., Torracca L., Valgimigli M., Wijns W., Witkowski A. 2014 ESC/EACTS Guidelines on myocardial revascularization. Eur .Heart J. 2014; 35: 2541-2619.
43. Fihn S.D., Blankenship J.C., Alexander K.P., Bittl J.A., Byrne J.G., Fletcher B.J., Fonarow G.C., Lange R.A., Levine G.N., Maddox T.M., Naidu S.S., Ohman E.M., Smith P.K. 2014 ACC/AHA/AATS/PCNA/SCAI/STS focused update of the guideline for the diagnosis and management of patients with stable ischemic heart disease: a report of the American College of Cardiology / American Heart Association Task Force on Practice Guidelines, and the American Association for Thoracic Surgery, Preventive Cardiovascular Nurses Association, Society for Cardiovascular Angiography and Interventions, and Society of Thoracic Surgeons. Circulation, 2014; 130: 1749-1767. doi: 10.1161/CIR.0000000000000095.
44. Buszman P.E., Kiesz S.R., Bochenek A., Peszek-Przybyla E., Szkrobka I., Debinski M., Bialkowska B., Dudek D., Gruszka A., Zurakowski A., Milewski K., Wilczynski M., Rzeszutko L., Buszman P., Szymszal J., Martin J.L., Tendera M. Acute and late outcomes of unprotected left main stenting in comparison with surgical revascularization. J. Am. Coll. Cardiol. 2008; 51: 538-545. doi: 10.1016/j.jacc.2007.09.054.
45. Morice M.C., Serruys P.W., Kappetein A.P., Feldman T.E., Stahle E., Colombo A., Mack M.J., Holmes D.R., Torracca L., van Es G.A., Leadley K., Dawkins K.D., Mohr F. Outcomes in patients with de novo left main disease treated with either percutaneous coronary intervention using paclitaxel-eluting stents or coronary artery bypass graft treatment in the Synergy Between Percutaneous Coronary Intervention with TAXUS and Cardiac Surgery (SYNTAX) trial. Circulation, 2010; 121: 2645-2653. doi: 10.1161/ CIRCULATIONAHA.109.899211.
46. Park S.J., Kim Y.H., Park D.W., Yun S.C., Ahn J.M., Song H.G., Lee J.Y., Kim W.J., Kang S.J., Lee S.W., Lee C.W., Park S.W., Chung C.H., Lee J.W., Lim D.S., Rha S.W., Lee S.G., Gwon H.C., Kim H.S., Chae I.H., Jang Y., Jeong M.H., Tahk S.J., Seung K.B. Randomized trial of stents versus bypass surgery for left main coronary artery disease. N. Engl. J. Med. 2011; 364: 1718-1727. doi: 10.1056/NEJMoa1100452.
47. Bittl J.A., He Y., Jacobs A.K., Yancy C.W., Normand S.L.; American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Bayesian methods affirm the use of percutaneous coronary intervention to improve survival in patients with unprotected left main coronary artery disease. Circulation, 2013; 127: 2177-2185. doi: 10.1161/CIRCULATIONAHA.112.000646.
48. Verma S., Farkouh M.E., Yanagawa B., Fitchett D.H., Ahsan M.R., Ruel M., Sud S., Gupta M., Singh S., Gupta N., Cheema A.N., Leiter L.A., Fedak P.W., Teoh H., Latter D.A., Fuster V., Friedrich J.O. Comparison of coronary artery bypass surgery and percutaneous coronary intervention in patients with diabetes: a meta-analysis of randomised controlled trials. Lancet Diabetes Endocrinol. 2013; 1: 317-328. doi: 10.1016/S2213-8587(13)70089-5.
49. Ling L.F., Marwick T.H., Flores D.R., Jaber W.A., Brunken R.C., Cerqueira M.D., Hachamovitch R. Identification of therapeutic benefit from revascularization ischemia versus hibernating myocardium. Circ. Cardiovasc. Imaging. 2013; 6: 363-372. doi: 10.1161/CIRCIMAGING.112.000138.
Журнал "Серцева недостатність та коморбідні стани" № 3, грудень 2017 р.