4 грудня, 2018
Острый тонзиллит: постоянство и переменчивость
Обстоятельства переменчивы, принципы – никогда.
Оноре де Бальзак
Лечебное искусство – это уникальная наука, полная противоречий. Медикам не привыкать к реформам и переменам: изменяются условия оказания медицинской помощи, модифицируются диагностические подходы, непрерывно обновляются практические руководства и рекомендации. С другой стороны, медицина полна постоянства: каждая встреча с врачом проходит по незыблемому сценарию (сбор жалоб и анамнеза, объективный осмотр), продолжением которого, как правило, является назначение рутинных методов исследования и рекомендация принимать необходимые лекарства.
Подобная стабильность характерна и для пациентов, ведь с началом осенне-зимнего периода многие больные обращаются за медицинской помощью из-за боли в горле, и с достаточно большим постоянством диагностируется острый тонзиллит. Это заболевание тоже не изменило основным принципам дуализма: за последние несколько лет многое изменилось в его понимании, но кое-что осталось практически неизменным. Итак…
Дефиниция
Определение острого тонзиллита подверглось некоторым изменениям. В адаптированном клиническом руководстве «Тонзиллит», подготовленном Украинским научным медицинским обществом врачей-отоларингологов и Украинской ассоциацией семейной медицины, подчеркивается, что у пациентов с остро возникшей (на фоне полного здоровья) болью в горле с/без затруднения глотания может быть диагностирован острый тонзиллит (острое болезненное воспаление, ограниченное небными миндалинами), острый фарингит (острое болезненное воспаление без вовлечения в патологический процесс небных миндалин) или острый тонзиллофарингит (острое болезненное воспаление слизистой оболочки глотки с вовлечением небных миндалин).
Интересно, что понятие «острый тонзиллит» теперь не включает в себя острый тонзиллофарингит, так как последний является топическим проявлением острой респираторной инфекции. Также предлагается отказаться от термина «ангина», поскольку ее классификация, основанная на фарингоскопической картине, не коррелирует ни с этиологическими данными, ни с терапевтической тактикой.
Эпидемиология
Такой статистический показатель, как заболеваемость острым тонзиллитом, не поддался соблазну безудержного роста, а проявил истинно нордический характер, оставаясь стабильно высоким на протяжении последних нескольких лет. В нашей стране, по данным Центра медицинской статистики Министерства здравоохранения Украины, в 2010 г. острым тонзиллитом заболело 883 422 человека, в 2014 г. – 868 626 пациентов. Распространенность данной патологии в 2010 г. составила 1 929,6 случая на 100 000 населения, а в 2014 г. – 2 024,6 случая.
Этиология
Причины возникновения острого тонзиллита тоже практически не изменились. Заболевание все так же вызывается преимущественно респираторными вирусами (аденовирусом, вирусом парагриппа, респираторно-синцитиальным вирусом, риновирусом, энтеровирусом, вирусом Эпштейна-Барр).
Основным бактериальным возбудителем остается хорошо известный β-гемолитический стрептококк группы А (БГСГА), изредка в лидеры выбиваются Streptococcus pneumoniae, Arcanabacterium haemolyticum, анаэробы, Mycoplasma pneumonia и Chlamydia pneumonia. Темными лошадками, предпочитающими по-прежнему оставаться в тени, но способными преподнести очень неприятный сюрприз, остаются дифтерия, спирохеты, гонококки, ВИЧ, грибы.
Патофизиология
В отличие от эпидемиологии и этиологии, воззрения на патофизиологию небных миндалин подверглись значительным изменениям. Ныне повсеместное признание получила теория, которую ранее посчитали бы сомнительной и маловероятной. Согласно современной концепции небные миндалины с момента рождения постоянно попадают под воздействие самых разнообразных антигенов (вирусов, бактерий, компонентов пищи). Непрерывный контакт с антигенами приводит к развитию воспаления, в котором берут участие лимфоциты, макрофаги и гранулоциты.
В таких нелегких условиях происходит «дозревание» миндалин, поэтому при гистологическом исследовании ткани небных миндалин обнаруживают признаки длительно протекающего воспалительного процесса. Данное состояние в настоящее время считается физиологической нормой для небных миндалин. Нарушение баланса между активированной микрофлорой с высокой антигенной активностью и защитными способностями организма приводит к прогрессированию т. н. минимального воспалительного процесса и, соответственно, к развитию заболевания.
При адекватной иммунологической реактивности, для которой характерен завершенный фагоцитоз, воспаление вновь возвращается в рамки минимального и наступает выздоровление. Однако при неадекватной иммунологической реактивности фагоцитоз остается незавершенным, происходит персистенция возбудителей и формируется персистирующее воспаление, превышающее физиологическое, что клинически выражается развитием рецидивирующего тонзиллита.
Классификация
Изменение мировоззрения касательно патофизиологии тонзиллита не могло не сказаться на его классификации. Использование термина «хронический тонзиллит» теперь представляется неправомочным в силу физиологического длительно протекающего воспалительного процесса в миндалинах. В настоящее время стараются отказаться от применения этого понятия в клинической практике. А по прогнозам экспертов, в новой редакции Международной классификации болезней ХI исчезнет такое заболевание, как «хронический тонзиллит», а также понятие «обострение хронического тонзиллита».
Наиболее точно сущности процессов, под которыми раньше понимали хроническое воспаление миндалин, соответствует термин «рекуррентный тонзиллит». Согласно проекту разрабатываемой классификации, тонзиллит будет подразделяться на острый (одиночные или редкие эпизоды появления жалоб), острый рецидивирующий (повторное возникновение заболевания через определенный промежуток времени под воздействием того же возбудителя, который спровоцировал возникновение предшествующего эпизода тонзиллита) и острый рекуррентный (повторный острый тонзиллит после неэффективного лечения острого рецидивирующего тонзиллита). Несмотря на некоторые недостатки (не оговорены количество повторных эпизодов, время их возникновения, частота повторения), данная классификация активно внедряется в клиническую практику.
Клиническая картина
Незыблемость клинической картины острого тонзиллита подтверждают диагностические каноны и правила медицины. Как и раньше, диагноз этого заболевания основывается на оценке жалоб больного и результатов объективного осмотра, а центральное место отводится обнаружению внезапно появившихся симптомов. Наиболее специфичным признаком острого тонзиллита считается боль в горле, менее специфичными – слабость, недомогание, боли в пояснице, суставах, головная боль.
Объективный осмотр делает «скрытое явным», изобличая гиперемию и отек миндалин, налет и гнойные пробки в лакунах, увеличение и болезненность подчелюстных и шейных лимфатических узлов (регионарный лимфаденит). Повышение температуры тела (умеренное или значительное) также имеет важное диагностическое значение.
Новая трактовка хорошо известных симптомов несколько разбавила консерватизм клинических проявлений острого тонзиллита. Обнаружение симптомов Гизе (гиперемии передних небных дужек), Зака (отека верхнего угла, образованного передней и задними дужками), Преображенского (валикоподобного утолщения краев верхней части передних и задних дужек) убедительно свидетельствует о фиксации миндалин.
Однако теперь фиксацию миндалины (потеря способности смещаться) в ее ложе считают основным симптомом острого рекуррентного тонзиллита, а не хронического. Также в настоящее время не придается особого клинического значения размерам (объему) миндалин, за исключением ситуаций, когда увеличенные миндалины мешают дыханию или глотанию.
Диагностика
Определение групповой принадлежности возбудителя (вирусной/бактериальной), как и прежде, остается основополагающим вопросом, оказывающим влияние на медикаментозную терапию острого тонзиллита. Появление диагностических шкал Centor и McIssac (модификации шкалы Centor) позволило отказаться от установления бактериальной этиологии тонзиллита только на основании ряда клинических признаков (отека мягкого неба и небного язычка, гиперемии и отека миндалин, белесоватого налета на миндалинах и серовато-белого налета на языке).
В настоящее время пользуются преимущественно шкалой McIssac, предполагающей оценку 5 показателей (температура тела >38 °C, отсутствие кашля, увеличение шейных лимфатических узлов, увеличение или налеты на миндалинах, возраст 3-14 лет), каждому из которых присваивается 1 балл. Согласно этой шкале возраст пациента 15-44 лет оценивается в 0 баллов, а ≥45 лет – минус 1 балл.
Подсчитав общую сумму баллов, можно предположительно определить этиологию тонзиллита: 3-5 баллов свидетельствуют о высокой (35-50%) вероятности БГСГА-индуцированного тонзиллита, тогда как количество баллов от -1 до 2 указывает на низкий (1-17%) риск инфицирования БГСГА.
Новшества коснулись лабораторной диагностики тонзиллита. Различные отечественные и зарубежные специалисты считают определение активности воспалительного процесса (лейкоцитоз, нейтрофилез, сдвиг влево, СОЭ, С-реактивный белок, прокальцитонин) нецелесообразным в связи с тем, что подобные изменения почти с одинаковой частотой возникают как при вирусном, так и при бактериальном происхождении воспаления. Также не рекомендуется определять уровень антистрептолизина-О в сыворотке крови, поскольку он повышается только на 7-9-й день стрептококковой инфекции, а также может отражать ранее перенесенные заболевания.
Активно поддерживается проведение экспресс-диагностики у постели больного с использованием специальных экспресс-тестов II поколения, обладающих высокой специфичностью (94%) и чувствительностью (97%) по отношению к БГСГА. Именно указанные тесты позволяют получить результат максимально быстро – в течение 15 мин.
Проведение бактериологического исследования (золотого стандарта диагностики) рекомендовано в случае отсутствия спонтанного выздоровления на протяжении 5-7 дней, тяжелого течения заболевания, одностороннего поражения небной миндалины. Применение инструментальной диагностики при остром неосложненном течении тонзиллита считается необязательным.
Дифференциальный диагноз
Дифференциальная диагностика тонзиллита не изменилась: перечень заболеваний, течение которых может сопровождаться поражением небных миндалин, как и прежде, достаточно объемен. Дифтерия и эпиглоттит, перитонзиллярный абсцесс и гонококковый тонзиллит, ВИЧ и инфекционный мононуклеоз, лейкемия и новообразования шеи, травмы и острый тиреоидит, агранулоцитоз и кандидоз – далеко не полный перечень такой патологии.
Осложнения
Как при вирусном, так и при бактериальном тонзиллите можно ожидать развития осложнений. Ранние (гнойные) осложнения, как правило, локализуются недалеко от первоначального очага инфекции – это перитонзиллярный, пара- и ретрофарингеальный абсцессы, гнойный лимфаденит. Поздние (негнойные, аутоимунные) осложнения подрывают состояние сердца (острая ревматическая лихорадка), почек (постстрептококковый гломерулонефрит), суставов (постстрептококковый реактивный артрит), головного мозга (PANDAS – педиатрический аутоиммунный психоневрологический синдром, ассоциированный со стрептококком).
Лечение
Принципы этиологического лечения острого тонзиллита не изменились: при бактериальном генезе воспалительного процесса обязательной является системная антибиотикотерапия, при вирусной этиологии тонзиллита – назначение симптоматической терапии, поскольку эффективность противовирусных препаратов в лечении данной патологии считается сомнительной.
Цели системной антибиотикотерапии при остром стрептококковом тонзиллите – эрадикация возбудителя (БГСГА), профилактика осложнений (ранних и поздних), ограничение очага инфекции (снижение контагиозности) и достижение клинического выздоровления.
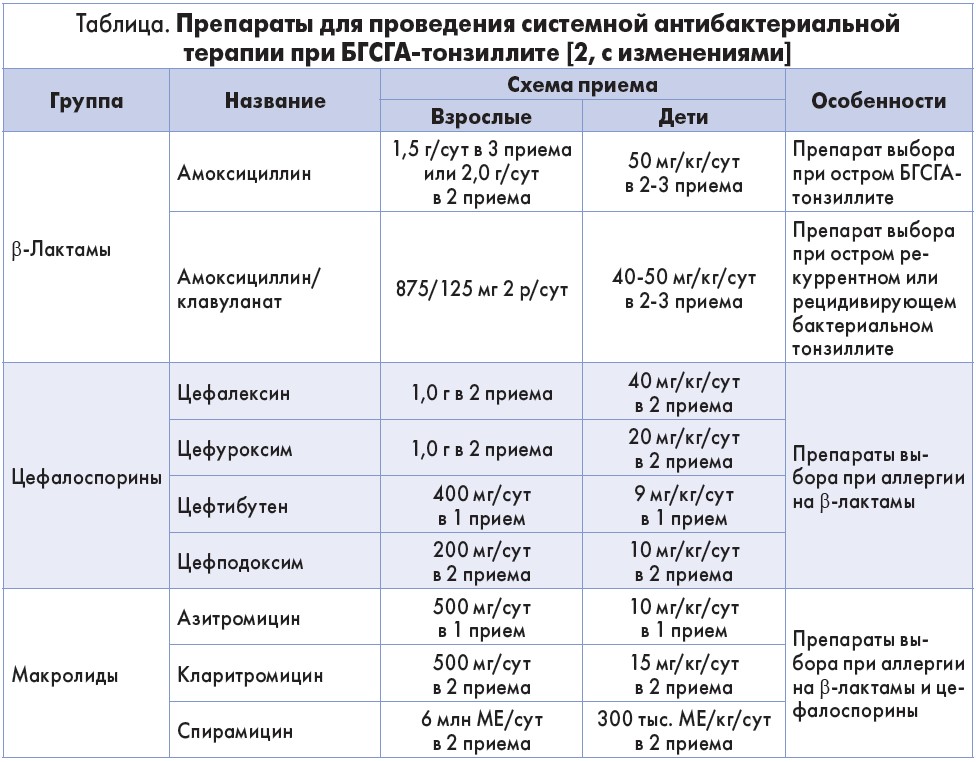
Самой приятной новостью в отношении БГСГА-тонзиллита можно считать сохранение чувствительности БГСГА к природному пенициллину и, соответственно, ко всем β-лактамным антибиотикам последующих поколений. Поэтому стартовым препаратом для лечения стрептококкового тонзиллита является амоксициллин, который, по сравнению с феноксиметилпенициллином, обладает большим периодом действия и требует меньшей кратности приема.
Именно амоксициллин назван препаратом выбора для проведения стартовой терапии БГСГА-тонзиллита как в отечественном клиническом руководстве «Тонзиллит» (2016), так и в российских рекомендациях «Острый тонзиллофарингит» (2016).
Неизменной осталась рекомендация по замене стартового антибиотика из группы пенициллинов на пероральные цефалоспорины III поколения при наличии у больного доказанной аллергии на пенициллины (табл.).
Не претерпело изменений положение о необходимости контроля состояния больного через 48-72 ч от момента начала антибактериальной терапии и, при отсутствии положительной динамики (купирование лихорадки, уменьшение болевого синдрома), пересмотра диагноза (например, в пользу острой респираторной вирусной инфекции или инфекционного мононуклеоза) или смены антибиотика в случае уверенности в стрептококковом генезе заболевания (табл.).
Особенностью системной пероральной антибактериальной терапии острого тонзиллита является ее длительность: оптимальным по-прежнему считается 10-дневный курс приема антибактериального препарата. Сокращение кратности применения антибиотика до 5 дней предусмотрено только для азитромицина [2].
Местная терапия, как и прежде (полоскания, инсфуляции, ингаляции, таблетки и пастилки для рассасывания), не может заменить системное антибактериальное лечение при остром БГСГА-тонзиллите, так как не влияет на вероятность развития поздних аутоиммунных осложнений.
Положения о необходимости назначения противовоспалительных препаратов и проведении пероральной дезинтоксикационной терапии тоже не коснулись изменения. По-прежнему вызывает сомнения целесообразность включения в схему терапии острого тонзиллита противовирусных препаратов, иммунокорректоров, топических и системных бактериальных лизатов, гомеопатических средств.
Продолжаются активные прения и дискуссии между учеными, но ни один из перечисленных препаратов еще не смог предоставить убедительную доказательную базу своей эффективности и безопасности.
Несмотря на появление новых обстоятельств (углубление и совершенствование знаний о патофизиологии миндалин, патогенезе развития заболевания, изменения определений и классификаций), принципы лечения острого тонзиллита не меняются: назначение системной антибиотикотерапии при стрептококковом генезе воспаления является обязательным.
«Для великих дел необходимо неутомимое постоянство», – утверждал Вольтер, знаменитый французский философ-просветитель. Именно благодаря сохранению 100% чувствительности in vitro всех известных штаммов БГСГА к пенициллину с самого начала применения этого антибиотика препарат выбора для лечения острого БГСГА-тонзиллита также остается неизменным – с завидным постоянством уже на протяжении нескольких лет пальму первенства удерживает амоксициллин.
Литература
1. Тонзиліт. Адаптована клінічна настанова, заснована на доказах. Школа доказової медицини. 2016 [Електронний документ]. – Режим доступу.
2. Острый тонзиллофарингит. Клинические рекомендации Российской национальной медицинской ассоциации отоларингологов. 2016 [Електронный документ]. Режим доступа.
Подготовила Татьяна Можина
Медична газета «Здоров’я України 21 сторіччя» № 18 (439), вересень 2018 р.