3 жовтня, 2018
Острый бактериальный риносинусит: дифференциальная диагностика и стандарты терапии
Острый риносинусит (ОРС) – одно из наиболее распространенных заболеваний верхних дыхательных путей. В действующем клиническом руководстве «Острый риносинусит» (утверждено приказом МЗ Украины от 11.02.2016 № 85) указано, что ОРС не является осложнением острой респираторной вирусной инфекции (ОРВИ), это ее проявление. Вместе с тем ОРС может стать причиной достаточно серьезных осложнений, поэтому своевременная диагностика и этиотропная терапия острого бактериального риносинусита (ОБРС) имеют большое значение.
ОРС – одно из наиболее распространенных заболеваний верхних дыхательных путей. Ежегодно в европейских странах ОРС переносят 6-15% населения, в США данное заболевание диагностируется у 31 млн пациентов. При этом синуситы занимают 5-е место среди причин выписки антибактериальных средств (Федин А. В., Баранова Н. И. и соавт., 2014; Бойкова Н. Э., Рыбалкин С. В., 2016).
Столь высокая распространенность ОРС, все еще частые диагностические ошибки на первичном приеме и связанное с этим избыточное назначение антибиотиков обусловливают необходимость выработки унифицированного подхода, который позволил бы врачам разных специальностей (терапевтам, педиатрам, аллергологам, семейным врачам и т. д.) корректно проводить диагностику и лечение пациентов с данной патологией.
Ведущим звеном патогенеза ОРС является воспаление слизистой оболочки полости носа и околоносовых пазух. В зависимости от этиологии и патофизиологических особенностей процесса различают вирусный, поствирусный ОРС и ОБРС. Вирусная инфекция, повреждая эпителий слизистой оболочки верхних дыхательных путей, запускает воспалительную реакцию с развитием эпителиита. Продолжительность вирусного ОРС не превышает 3-4 дней, после чего респираторные вирусы как этиологический фактор теряют значимость и у части пациентов наступает выздоровление. При сохраняющихся симптомах следует задуматься о поствирусном ОРС.
! Критериями поствирусного ОРС являются ухудшение типичных симптомов после 5-го дня от начала заболевания или стойкое сохранение симптомов до 10-го дня от начала заболевания с продолжительностью от 5-10 дней до 12 нед (Попович В. И., 2016).
У части пациентов с поствирусным ОРС нарастающий отек слизистой оболочки носа усиливает функциональную недостаточность соустий носовых пазух и приводит к их полной блокаде. Ранее нарушенный в условиях воспаления мукоцилиарный транспорт вследствие блокады соустья полностью останавливается, нарушаются местные механизмы иммунной защиты слизистой оболочки, происходит патогенизация сапрофитной флоры – ключевое звено патогенеза ОБРС.
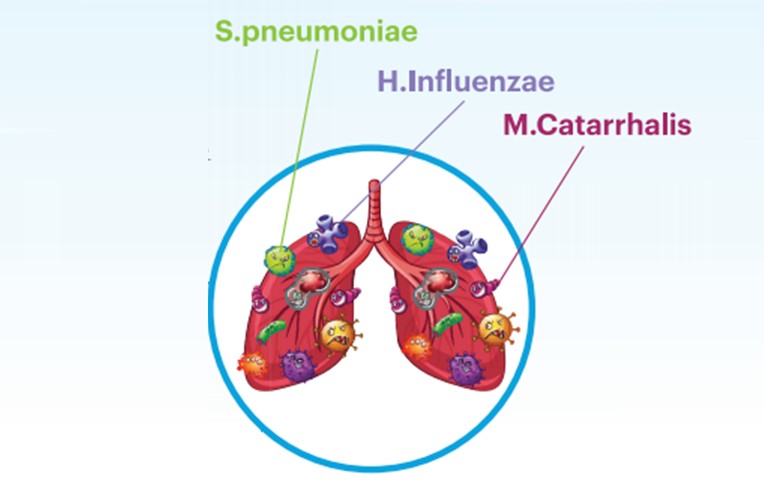
К наиболее распространенным возбудителям ОБРС относятся Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus pyogenes, Moraxella catarrhalis, Staphylococcus aureus. В структуре заболеваемости ведущая роль принадлежит S. pneumoniae (42% случаев), 2-е место занимает H. influenzae (29-47%), 3-е – M. catarrhalis (22%) и ассоциация S. aureus + энтеробактерии (10% случаев). Атипичные возбудители значимой роли не играют (Попович В. И. 2016).
 Признаки ОРС независимо от этиологии схожи (табл.), что может приводить к диагностическим ошибкам. С диагностикой вирусного ОРС, как правило, не возникает затруднений, поскольку пациент может четко указать на недавнее острое начало болезни. Однако с дифференциальной диагностикой небактериального поствирусного ОРС и ОБРС бывают определенные сложности.
Признаки ОРС независимо от этиологии схожи (табл.), что может приводить к диагностическим ошибкам. С диагностикой вирусного ОРС, как правило, не возникает затруднений, поскольку пациент может четко указать на недавнее острое начало болезни. Однако с дифференциальной диагностикой небактериального поствирусного ОРС и ОБРС бывают определенные сложности.
Для диагностики ОРС необходимо наличие не менее 2 больших или 1 большого и как минимум 2 малых симптомов. Диагноз устанавливается только на основании клинических данных (жалоб пациента, анамнеза, симптомов заболевания, данных врачебного осмотра и субъективной оценки пациентом тяжести своего состояния. Таким образом, учитывая схожесть клинической картины, ключевыми признаками для дифференциальной диагностики поствирусного ОРС и ОБРС выступают тяжесть состояния пациента и анамнез заболевания.
Развитие бактериального воспаления в ранее поврежденной слизистой оболочке усугубляет воспалительный процесс, который распространяется за пределы покровного эпителия (эпителиит) и поражает практически все слои слизистой (мукозит). Поэтому для ОБРС характерны значительная локальная боль в проекции пораженной пазухи (преимущественно односторонняя), наличие выделений (прозрачных или гнойных) из носа, среднетяжелое или тяжелое течение заболевания. Нужно отметить, что ОБРС не имеет патогномоничных симптомов, наличие гнойного отделяемого не может быть однозначным свидетельством в пользу бактериального воспаления.
Желтое или желто-зеленое окрашивание гнойного отделяемого обусловлено наличием тканевого детрита, живых или погибших микробных тел и лейкоцитарной миелопероксидазы, из-за которой отделяемое окрашивается в зеленый цвет (Попович В. И., 2016). Из этого следует, что, ориентируясь только на гнойный характер отделяемого из полости носа, легко допустить ошибку.
Важными признаками ОБРС являются ухудшение состояния пациента после 5-го дня от начала заболевания (особенно после предшествовавшего улучшения симптоматики) и/или стойкое сохранение симптомов на протяжении ≥10 дней от начала заболевания. Тщательно собранный анамнез позволяет дифференцировать небактериальный поствирусный ОРС от ОБРС.
! Диагноз ОБРС может быть установлен при наличии не менее 3 клинических признаков из перечисленных ниже:
- выделения из полости носа (преимущественно с одной стороны), наличие слизистых или гнойных выделений в полости носа;
- значительная локальная боль (преимущественно односторонняя);
- лихорадка >38 °C;
- двухфазное течение заболевания (ухудшение после предшествующего улучшения состояния).
Несмотря на то что всего у 2-8% пациентов с ОРВИ и вирусным ОРС развивается ОБРС, эта форма заболевания является наиболее тяжелой и связана с риском риногенных осложнений (орбитальных, внутричерепных, костных) и хронизации воспалительного процесса.
Современные методы диагностики и лечения ОБРС постоянно совершенствуются, однако число больных хроническим риносинуситом не уменьшается, как этого следовало бы ожидать, а напротив, возрастает (Федин А. В., Баранова Н. И. и соавт., 2014). Данный факт еще раз подтверждает необходимость унифицированного подхода к диагностике и лечению ОБРС.
В 2016 г. приказом МЗ Украины от 11.02.2016 № 85 было утверждено клиническое руководство по ведению ОРС. В соответствии с действующими рекомендациями в рутинных случаях диагностики ОРС (в том числе ОБРС) не требуются рентгенография, пункция околоносовых пазух, компьютерная или магнитно-резонансная томография, анализ крови, выделение бактериального возбудителя.
Диагноз может быть установлен только исходя из жалоб, анамнеза и осмотра пациента, после чего следует назначить соответствующее лечение.
Дополнительные обследования проводятся только в случае рецидивирующего или нетипичного течения ОРС, а также при подозрении на наличие осложнений.
! Симптомы осложнений ОБРС, требующие неотложной госпитализации пациента:
- периорбитальный отек / эритема;
- смещение глазного яблока;
- двоение в глазах;
- офтальмоплегия;
- снижение остроты зрения;
- выраженная одно- или двусторонняя головная боль;
- фронтальный отек;
- менингеальные знаки;
- неврологические симптомы;
- потеря сознания.
Целью лечения ОБРС является эрадикация инфекции в очаге воспаления, для чего используются антибактериальные препараты. Антибиотики должны быть назначены только при наличии признаков, указывающих на бактериальную инфекцию. На сегодня амоксициллин/клавулановая кислота остается препаратом первой линии для лечения ОБРС в рутинной практике, поскольку проявляет антимикробную активность в отношении всех ключевых возбудителей ОБРС.
Введение в клиническую практику конъюгированной пневмококковой вакцины способствовало уменьшению числа случаев ОБРС, вызванных пневмококком, и росту заболеваемости, ассоциированной с H. influenzaе, продуцирующим β-лактамазу. Помимо гемофильной палочки, вырабатывать β-лактамазы способны M. сatarrhalis, S. aureus, энтеробактерии, что диктует необходимость применения защищенного амоксициллина.
В апреле были опубликованы результаты исследования антибиотикорезистентности респираторных патогенов SOAR, в котором Украина принимает участие с 2009 г. В обновленных результатах за период 2014-2016 гг. были проанализированы штаммы S. pneumoniaе и H. influenzaе на чувствительность к основным классам антибиотиков – цефалоспоринам, пенициллинам, макролидам, хинолонам и другим препаратам (бисептолу).
! Исследуемые штаммы S. pneumonia, выделенные у детей (35,4%), взрослых (50,3%) и лиц пожилого возраста (14,4%), сохраняли высокую чувствительность к амоксициллину/клавулановой кислоте (97%), которая при увеличении дозы антибиотика возрастала до 100%. Чувствительность H. influenzaе к данному антибиотику в Украине сохраняется на уровне 100%.
Эти результаты подтверждают возможность эффективного использования амоксциллина/клавулановой кислоты в качестве препарата выбора для лечения ОБРС, что соответствует национальным рекомендациям.
Амоксиклав® – европейский препарат амоксициллина/клавулановой кислоты, представленный на украинском рынке компанией «Sandoz Україна». Этот антибиотик хорошо знаком медицинским специалистам, благодаря высокой эффективности и удобной лекарственной форме он успел завоевать расположение и врачей, и пациентов. Диспергируемые таблетки Амоксиклав® Квиктаб обеспечивают более быстрое всасывание действующего вещества и высокую биодоступность в сравнении с обычными таблетками.
Диспергируемую таблетку Квиктаб можно запить водой, растворить в небольшом количестве воды, рассосать. Эта лекарственная форма решает проблему трудностей с глотанием таблеток, которая существует у детей и лиц пожилого возраста. Известно, что измельчение и дробление таблеток и капсул делает их непригодными для лечения, а неудобства, связанные с приемом таблеток, испытывает более половины опрошенных пациентов старше 60 лет.
Среди пациентов молодого возраста таких лиц меньше (46%), но многие отмечают дискомфорт при приеме таблеток (Богун Л. В., 2008). Для повышения приверженности пациентов к лечению и достижения оптимального лечебного эффекта может быть использован Амоксиклав® Квиктаб.
Таким образом, ОРС представляет собой широко распространенное заболевание. Подходы к терапии вирусного, поствирусного ОРС и ОБРС различаются, поэтому дифференциальная диагностика этих состояний обеспечивает успех лечения. Антибиотиком выбора для лечения ОБРС является амоксициллин/клавулановая кислота. Препарат Амоксиклав® Квиктаб, высококачественный европейский амоксициллин/клавулановая кислота в инновационной лекарственной форме диспергируемых таблеток, обеспечивает эффективную эрадикацию микробного возбудителя, улучшение клинической картины и высокую приверженность к лечению.
Подготовила Мария Марчук
3-15-АМВ-АИГ‑0918
Информация для специалистов сферы охраны здоровья
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.


