15 березня, 2021
Профілактика та ведення деменції: звіт Комісії Lancet (2020)
Близько 50 млн людей у світі страждають на деменцію; майже ⅔ з них проживають у країнах із низьким і середнім рівнем доходів (КНСРД). Ця проблема негативно впливає не лише на пацієнтів, а й на членів їхніх родин і економіку.
У загальносвітовому масштабі щорічні витрати оцінюються в 1 трлн доларів США [1]. У 2020 році Комісія Lancet повторно розглянула найновіші докази й оновила рекомендації 2017 року.
Профілактика деменції
Можливі механізми захисту від деменції узагальнено на рисунку 1.
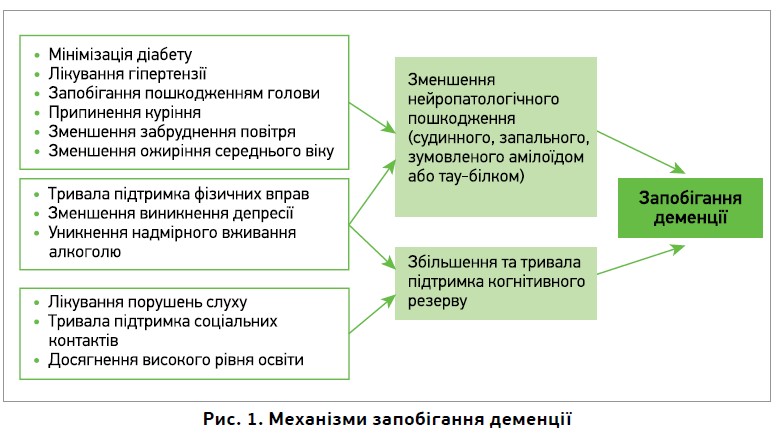 Сприйнятливість до вікових і патологічних змін є різноманітною на різних етапах життя [15, 16]. Резерв мозку – це різниця між клінічною картиною та нейропатологією, що включає:
Сприйнятливість до вікових і патологічних змін є різноманітною на різних етапах життя [15, 16]. Резерв мозку – це різниця між клінічною картиною та нейропатологією, що включає:
1) нейробіологічний резерв – кількість нейронів і синапсів у певний момент часу;
2) тривалу підтримку – нейробіологічний капітал у будь-який момент часу, що базується на генетиці та способі життя й сповільнює патологічні зміни;
3) когнітивний резерв – пристосованість, яка дає змогу зберегти пізнання, незважаючи на патологію мозку [15].
На когнітивний резерв впливають фактори раннього життя (насамперед нижчий рівень освіти). Зміни в зрілому віці зумовлюють когнітивний спад і провокують нейропатологію. Механізми когнітивного резерву залежать від рівня метаболізму та міжнейронних зв’язків у скроневій і лобній ділянках мозку [17-21]. Люди з кращим фізичним здоров’ям частіше компенсують нейропатологію без появи когнітивних розладів [22]. На когнітивний резерв впливають культура, бідність і нерівність.
Специфічні модифіковані фактори ризику деменції
У віці до 45 років ризик деменції суттєво збільшує низький рівень освіти; у віці 45-65 років найбільший вплив мають артеріальна гіпертензія, ожиріння, втрата слуху, черепно-мозкова травма (ЧМТ) і надмірне вживання алкоголю; у віці після 65 років – куріння, депресія, гіподинамія, соціальна ізоляція, діабет і забруднення повітря.
Освіта та когнітивна стимуляція середнього й пізнього віку
Вищий рівень освіти в дитинстві та здобуття вищої освіти знижують ризик деменції [2, 35-37]. Значно підвищує загальну когнітивну здатність освіта, здобута до кінця підліткового віку [38].
Тривала підтримка когнітивної здатності
Встановлено, що люди віком після 65 років, які читають, грають в ігри чи роблять ставки, мають менший ризик деменції [40]. Аналогічний позитивний вплив мають подорожі, соціальна активність, гра на музичних інструментах, заняття мистецтвом, фізична активність, читання та спілкування іноземною мовою [41].
Когнітивний спад
Відповідно до гіпотези «використовуй або втрачай» розумова діяльність покращує когнітивні функції. Люди, професійна діяльність яких потребує інтелектуальних зусиль, переважно мають менш виражений когнітивний спад (порівняно з іншими) [43, 44]. У країнах із молодшим пенсійним віком середні когнітивні показники падають більше, ніж у країнах зі старшим [49]. Особи, котрі вийшли на пенсію через поганий стан здоров’я, мали нижчі показники словесної пам’яті та швидкості порівняно з тими, хто пішов на пенсію з інших причин [47].
Втручання при легких когнітивних порушеннях (ЛКП)
Когнітивне втручання включає стратегії чи навички для вдосконалення загальних або специфічних сфер пізнання [50]. Метааналіз 30 досліджень комп’ютеризованих терапевтичних і мультимодальних втручань для ЛКП виявив вплив на повсякденну діяльність і метакогнітивні результати [56]. Систематичний огляд метааналізів когнітивних тренувань здорових людей похилого віку, осіб із ЛКП та деменцією вказує, що хоча більшість аналізів виявляють позитивний статистично значущий вплив, його клінічна значущість не є зрозумілою через низький рівень досліджень і неоднорідність результатів [51].
Порушення слуху
Через зменшення когнітивної стимуляції втрата слуху зумовлює зниження когнітивних функцій. Метааналіз трьох проспективних досліджень виявив вищий ризик деменції при погіршенні слуху на 10 дБ [58]. Випробування вказують на суттєве зниження когнітивної функції на кожні 10 дБ зниження слуху нижче рівня 25 дБ [59] і зменшення об’єму скроневої частки (особливо в гіпокампі й енторинальній корі) за погіршення слуху в середньому віці [60].
Слухові апарати
Дослідження за участю 3777 осіб віком ≥65 років виявило більшу поширеність деменції серед людей із порушеннями слуху, за винятком тих, хто використовував слухові апарати [61]. Опитування 2040 осіб віком >50 років вказує на менш виражене погіршення когнітивних функцій після початку використання слухових апаратів [63].
Черепно-мозкова травма
Легка ЧМТ включає струс мозку, тяжка – перелом черепа, набряк, травму мозку чи кровотечу. Тяжкі ЧМТ пов’язані з дифузною гіперфосфориляцією й утворенням тау-білків [64, 65]. Частими причинами ЧМТ є автоаварії, їзда на мотоциклі, велосипеді, травми під час бойових дій, боксу, верхової їзди чи внаслідок інших рекреаційних видів спорту та падінь [66]. ЧМТ підвищує ризик деменції та хвороби Альцгеймера. Максимальний ризик деменції спостерігається через 6 міс після ЧМТ і суттєво збільшується в разі повторних ЧМТ [67]. Струс мозку подвоює ризик деменції. Проте в пацієнтів, які приймали статини, ризик деменції був на 13% нижчим, аніж у тих, хто їх не застосовував. Статини пом’якшують пов’язаний із травмою набряк мозку, зменшують окисний стрес, агрегацію амілоїдного білка та запалення [72].
Гіпертензія
Стійка гіпертензія середнього віку підвищує ризик пізньої деменції, що підтверджено результатами Фремінгемського дослідження – систолічний артеріальний тиск (САТ) ≥140 мм рт. ст. в осіб із середнім віком 55 років асоціювався з вищим ризиком деменції [12]. У британському дослідженні за участю 8639 державних службовців одноразове вимірювання САТ ≥130 мм рт. ст. у віці 50 років асоціювалося з вищим ризиком деменції [13]. В осіб віком 45-61 рік зі стійким САТ ≥130 мм рт. ст. ризик деменції підвищувався навіть за відсутності серцево-судинних захворювань. Гіпертензія у віці після 40 років пов’язана зі зменшенням об’єму мозку та збільшенням гіперінтенсивності білої речовини [76].
Антигіпертензивні засоби, аспірин і статини
Дослідження SPRINT (9361 особа віком ≥50 років) було припинено достроково через значно меншу кількість серцево-судинних подій і смертей у групі інтенсивного лікування з цільовим рівнем САТ <120 мм рт. ст. порівняно зі стандартним лікуванням із цільовим рівнем САТ <140 мм рт. ст. [78]. У субдослідженні SPRINT MIND здійснювали когнітивну оцінку впродовж 2 років після припинення втручання. У групах інтенсивного та стандартного лікування спостерігалося 7,2 та 8,6 випадку деменції на 1000 пацієнто-років відповідно [79]. Чотири метааналізи щодо впливу антигіпертензивних препаратів (АГП) вказують на зменшення ризику деменції та хвороби Альцгеймера в осіб, які перебували в групах лікування [81-84]. Метааналіз 2019 року (27 досліджень, >50 тис. учасників) з’ясовував, який саме клас АГП матиме переваги в зниженні ризику деменції чи ЛКП, але не виявив істотної різниці у впливі різних класів АГП [85].
Кокранівський огляд надав вагомі докази того, що статини, котрі приймають люди похилого віку з ризиком судинних захворювань, не запобігають когнітивним порушенням або деменції [86]. Одне рандомізоване клінічне дослідження (РКД) виявило, що в 19 114 здорових людей віком >65 років аспірин дозою 100 мг/добу не знижує ризику деменції, смерті, фізичної інвалідності чи серцево-судинних захворювань упродовж 4,7 року порівняно з плацебо [87].
Серед профілактичних заходів деменції дані про потребу лікування гіпертензії є найвагомішими, адже високий тиск у середньому віці підвищує ризик навіть за відсутності інсульту.
Гіподинамія, вправи та фітнес
Метааналіз досліджень тривалістю 1-21 рік довів, що фізичні вправи зменшують ризик деменції [2]. Аналіз систематичних оглядів надав переконливі докази того, що фізична активність захищає від клінічно маніфестної хвороби Альцгеймера [88]. Метааналіз 19 досліджень (n=404 840, середній вік – 45,5 року) вказує на збільшення частоти деменції та хвороби Альцгеймера в тих, хто був фізично неактивним за 10 років до встановлення діагнозу [91].
Метааналіз 39 РКД виявив позитивний вплив аеробних і резистентних вправ у людей віком >50 років без когнітивних розладів [93]. Схожі результати надав метааналіз досліджень у людей із ЛКП [94]. Інший метааналіз (2878 учасників без когнітивних розладів) вказує на відсутність впливу на ризик деменції, ЛКП або клінічно значущого когнітивного спаду [95]. Нещодавній систематичний огляд продемонстрував, що аеробні вправи мають незначний сприятливий вплив на нормальну когнітивну функцію й імовірний вплив на ЛКП [97].
Діабет
За даними метааналізу (14 досліджень, >2,3 млн осіб із цукровим діабетом 2 типу) діабет підвищує ризик будь-якої деменції [98]. Вплив різних антидіабетичних засобів на когнітивну функцію не з’ясований [99]. Метааналіз когортних досліджень вказує на меншу поширеність ЛКП та деменції серед пацієнтів, які приймали метформін, порівняно з тими, хто приймав інші ліки чи не лікувався [100]. Інший аналіз спростовує захисний ефект метформіну та вказує на можливу шкоду інсулінотерапії [99]. Кокранівський огляд повідомляє про відсутність різниці між інтенсивним і стандартним контролем діабету щодо впливу на ЛКП або деменцію впродовж 5 років.
Отже, цукровий діабет 2 типу підвищує ризик деменції, але інтенсивний його контроль не зменшує ризику; не є зрозумілим також і те, чи може якийсь конкретний препарат зменшити ризик.
Надмірне вживання алкоголю
Надмірне вживання алкоголю асоціюється зі змінами мозку, ЛКП та деменцією [102]. Дослідження за участю >31 млн госпіталізованих людей виявило, що надмірне вживання алкоголю чи залежність від нього підвищують ризик деменції (особливо у віці після 65 років) [103]. Кількість алкоголю >21 од./тиж (1 од. = 10 мл етанолу), як і тривала абстиненція, збільшують ризик деменції на 17% порівняно з кількістю <14 од./тиж [107]. Уживання алкоголю <21 од./тиж пов’язане з меншим ризиком деменції [105, 106]; його кількість >14 од./тиж асоціюється з правобічною атрофією гіпокампа [108].
Контроль маси тіла й ожиріння
Метааналіз, який включав 1,3 млн осіб віком ≥18 років, вказує, що збільшена маса тіла підвищує ризик деменції [11]. Метааналіз 20 досліджень за участю осіб з індексом маси тіла >25 кг/м2 без деменції (середній вік – 50 років) виявив, що втрата маси тіла ≥2 кг пов’язана зі значним покращенням уваги та пам’яті впродовж 8-48 тиж [110]. Дані щодо довгострокових наслідків та ефекту схуднення на запобігання деменції відсутні.
Куріння
Ризик розвитку деменції в курців вищий, аніж у некурців [2]; відмова від куріння (навіть у старшому віці) зменшує її ризик. Серед 50 тис. чоловіків віком >60 років, які кинули курити >4 роки тому, ризик деменції в подальші 8 років був істотно нижчим, аніж у курців [113]. У світі на 35% дорослих і 40% дітей має значний вплив пасивне куріння [114]. Одне дослідження продемонструвало, що пасивне куріння в жінок віком 55-64 роки асоціюється з погіршенням пам’яті пропорційно до тривалості впливу [115].
Депресія
Депресія пов’язана з деменцією різноманітними психологічними та фізіологічними механізмами. Це також є проявом продрому та ранніх стадій деменції. У метааналізі 32 досліджень за участю 62 598 осіб епізод депресії збільшував ризик деменції [116]. Британське дослідження вказує на вищий ризик лише при депресії в пізньому віці [34, 117]. Тривале спостереження за 4922 чоловіками віком >70 років без когнітивних розладів виявило, що депресія збільшує ризик деменції в 1,5 раза в перші 5 років після появи депресії. Застосування антидепресантів не зменшувало ризику [118]. Дослідження за участю 755 людей із ЛКП та депресією в анамнезі вивчало вплив селективного інгібітора зворотного захоплення серотоніну циталопраму та довело, що тривала терапія сповільнює прогресування до клінічно маніфестної хвороби Альцгеймера [119]. Отже, питання щодо того, чи пом’якшує лікування антидепресантами ризик розвитку деменції, залишається відкритим.
Соціальні контакти
Соціальні контакти вважають захисним фактором, який підвищує когнітивний резерв і заохочує до корисної поведінки. Систематичний огляд і метааналіз, який включав 812 047 людей зі всього світу, виявив вищий ризик деменції в довічно неодружених й овдовілих людей (порівняно з одруженими) [120]. Систематичний огляд і метааналіз 51 дослідження за участю 102 035 осіб віком >50 років вказує, що високий рівень соціальних контактів пов’язаний із кращою когнітивною функцією в пізньому віці [121]. Нещодавній метааналіз довгострокових досліджень виявив, що соціальна заангажованість має помірний захисний вплив, але самотність не асоціюється з ризиком деменції [122].
Забруднення повітря
На підставі тваринних моделей з’ясовано, що забруднювачі повітря прискорюють нейродегенерацію, відкладання β-амілоїду та збільшують ризик цереброваскулярних і серцево-судинних захворювань [125, 126]. Висока концентрація діоксиду азоту, дрібні тверді частинки від вихлопних газів і спалення деревини в житлових приміщеннях пов’язані з вищою частотою деменції [24].
Порушення сну
Порушення сну пов’язане з відкладанням β-амілоїду [131, 132], зменшенням активації шляхів глімфатичного кліренсу [133], низьким ступенем запалення, підвищенням тау-білків, гіпоксією [132, 134] та серцево-судинними хворобами [135]. Ризик деменції та хвороби Альцгеймера в осіб із розладами сну підтверджений за допомогою двох метааналізів [137, 138]. Між тривалістю сну й ризиком ЛКП та деменції існує U-подібний зв’язок – вищий ризик за тривалості сну <5 год або >10 год [135, 139-141]. Безсоння в старечому віці може бути проявом доклінічної деменції чи наслідком серцево-судинних захворювань [135, 142]. Люди, котрі приймали снодійні, мали вищий ризик деменції, ніж ті, хто їх не приймав [139]. Застосування бензодіазепінів збільшує ризик падіння, госпіталізації та, можливо, деменції [139, 144].
Дієта та дієтичні втручання
Проспективне дослідження (8255 людей середнього віку, 25 років спостереження) виявило, що здоровий режим харчування та середземноморська дієта мали певний захисний вплив лише для людей із серцево-судинними захворюваннями [147]. Метааналіз (5 РКД, n=1888) вказує на слабкий вплив середземноморської дієти на загальне пізнання, але жодної користі при ЛКП або деменції [154]. У настановах Всесвітньої організації охорони здоров’я рекомендована середземноморська дієта для зменшення ризику зниження когнітивних здібностей або деменції [97].
Кокранівський і систематичний огляди РКД, в яких застосовували додавання вітамінів A, B, C, D, E, полівітамінів, кальцію, цинку, міді, жирних кислот ω‑3 й антиоксидантів, вказують на відсутність доказів їхнього впливу на збереження когнітивних функцій або запобігання деменції серед здорових людей віком >45 років [148, 149], людей із ЛКП [150, 151] та продромальною хворобою Альцгеймера [152].
Отже, середземноморська чи скандинавська дієта (як один із компонентів здорового способу життя) може запобігти зниженню когнітивних здібностей у людей без когнітивних порушень, хоча тривалість її застосування для досягнення такого ефекту не визначена. Застосування вітамінних, олійних або змішаних добавок для профілактики деменції не рекомендується через відсутність доведеної користі.
Розрахунок загального PAF
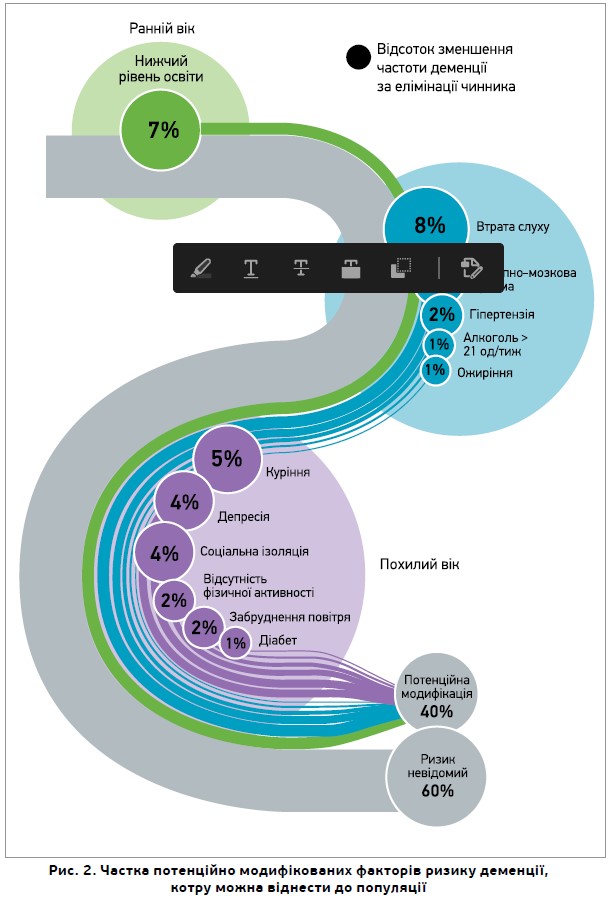 На підставі нових доказів до життєвої моделі деменції додано три нові фактори ризику – надмірне вживання алкоголю, ЧМТ і забруднення повітря, для кожного з яких розраховано показники відносного ризику та PAF (рис. 2). Отже, ≈40% усіх випадків деменції пов’язані з 12 потенційно модифікованими факторами ризику.
На підставі нових доказів до життєвої моделі деменції додано три нові фактори ризику – надмірне вживання алкоголю, ЧМТ і забруднення повітря, для кожного з яких розраховано показники відносного ризику та PAF (рис. 2). Отже, ≈40% усіх випадків деменції пов’язані з 12 потенційно модифікованими факторами ризику.
Втручання та допомога при деменції
Деменції не завжди можна запобігти. Триває пошук ранніх надійних валідних біомаркерів для виявлення патології до настання деменції.
Біомаркери для виявлення хвороби Альцгеймера
До маркерів нейродегенерації, пов’язаних із клінічно значущою деменцією, належать візуалізаційне визначення втрати об’єму мозку (насамперед у ділянці гіпокампа), енторинальної кори та медіальне витончення скроневої ділянки кори. До найвивченіших молекулярних маркерів належать амілоїд і тау-білок, виявлені шляхом ПЕТ-сканування чи в лікворі.
Візуалізація амілоїду – високочутливий і специфічний метод. Однак амілоїд виявляють не лише за хвороби Альцгеймера, а й у людей зі збереженою когнітивною здатністю. У дослідженні, що включало 1671 випадково обрану людину без когнітивних розладів, амілоїд методом ПЕТ виявлено у 2,7% осіб віком 50-59 років і в 41,3% – віком 80-89 років. За 10 років спостереження ПЕТ-позитивність асоціювалася з більшою ймовірністю виникнення хвороби Альцгеймера порівняно з амілоїд-негативними особами, тоді як в амілоїд-позитивних учасників із ЛКП практично не відрізнялася від амілоїд-негативної підгрупи [182].
Рідинні біомаркери, тобто тестування крові чи ліквору на білки, пов’язані з нейропатологією [188], мають більше практичне застосування, адже візуалізація методом ПЕТ є дуже коштовною. Порівняно з ПЕТ чутливість і специфічність амілоїду крові перевищує 80% [188] і корелює з концентрацією амілоїду β1-42 у лікворі. Співвідношення Aβ1-42/1-40 у лікворі є зіставним із вимірюванням амілоїду методом ПЕТ [191]. Біомаркери тау-білків у лікворі дуже слабо корелюють з їхнім умістом у мозку [192]. Легкий білок нейрофіламентів – це неспецифічний маркер нейродегенерації, що може підвищуватися за хвороби Гантінгтона, розсіяного склерозу, ЛКП і хвороби Альцгеймера [193-195].
Використовуючи біомаркери в клінічній практиці, слід розуміти те, в кого слід їх визначати, а також ураховувати вплив віку та статі на результати. Амілоїд і тау-білки, визначені в рідинах або методом ПЕТ, вказують на підвищений ризик когнітивних порушень у старечому віці, але в більшості позитивних людей без когнітивних розладів клінічно значущої деменції не з’являється. Негативні результати амілоїду дають змогу виключити діагноз хвороби Альцгеймера в осіб із когнітивними розладами нез’ясованої етіології. Підвищення концентрації легкого білка нейрофіламентів вказує на нейродегенерацію, а не на її причину. Потенційними перевагами біомаркерів крові є нижча вартість і більша доступність.
Принципи втручання в разі деменції
Плануючи будь-які втручання, слід насамперед установити діагноз та оцінювати людину загалом, ураховуючи медичні, когнітивні, психологічні, культурні й соціальні потреби. Деменція впливає на пізнання та порушує здатність організовувати діяльність, тому такі люди часто потребують допомоги. Добробут – одна з цілей догляду за людьми з деменцією.
Втручання після встановлення діагнозу
Лікарські засоби
Інгібітори холінестерази дещо покращують когнітивну здатність і щоденну діяльність у пацієнтів із хворобою Альцгеймера, а мемантин можна призначати при помірних і тяжких формах [2, 199, 200]. Отримано негативні результати досліджень III фази щодо моноклональних антитіл (соланезумаб, кренезумаб) та інгібіторів β-секретази [202]. Три антагоністи 5НТ6 і блокатор кальцієвих каналів нілвадипін [203, 204] також виявилися неефективними. Препарати, що діють на тау-білки, амілоїд і протизапальні препарати, продовжують залишатися в центрі уваги; деякі дослідники стверджують про потребу досимптомних втручань, особливо якщо терапія пригнічує утворення β-амілоїду, проте наразі їхня ефективність не доведена [205], є певні докази погіршення цільових симптомів [206].
Когнітивний тренінг в осіб із деменцією
Метааналіз 12 РКД за участю 389 пацієнтів із легкою деменцією, котрі пройшли ≥4 год групового когнітивного тренінгу, виявив невеликий статистично значущий позитивний вплив на загальну когнітивну здатність [55]. Кокранівський огляд (33 дослідження, ≈2000 осіб із легкою/помірною деменцією) вказує на незначне чи помірне покращення загальної когнітивної здатності та вербальної ефективності тривалістю від кількох місяців до 1 року в порівнянні [207].
Втручання, спрямовані на нервово‑психічні симптоми
Нервово-психічні симптоми (НПС), здебільшого кластеризовані, часто з’являються при деменції та можуть їй передувати, оскільки патологічно пов’язані тау-білками й амілоїдом [210]. Первинна оцінка та ведення НПС мають включати опис і діагностику симптомів, а також пошук причин і тригерів – біль, хвороба, дискомфорт, голод, самотність, нудьга, відсутність близькості, занепокоєння [2].
Немає нових доказів щодо ефективності лікарських засобів у контролі НПС. Рисперидон дозою 0,5 мг/добу та деякі інші нейролептики іноді ефективні, хоча здебільшого ефект відсутній або несприятливий [2]. Часто призначають бензодіазепіни, антидепресанти та стабілізатори настрою [211]. Їхня ефективність не доведена, але є чіткі докази можливої шкоди – тразодон і бензодіазепіни збільшують ризик травм унаслідок падіння [144].
Є певні докази нетривалої ефективності психосоціальних втручань, орієнтованих на пацієнта, котрі включають психосоціальне управління лікуванням і доглядом, медикаментозну терапію, підтримку опікуна, навчання й обговорення з психіатром або неврологом [212].
Депресія. За результатами двох нових систематичних оглядів повідомлено про помірно якісні докази того, що застосування антидепресантів не покращує контролю симптомів порівняно з плацебо [214, 215].
Збудження негативно впливає на пацієнтів та оточення й істотно збільшує загальні витрати [216]. Пацієнтам, які перебувають у будинках догляду, часто тяжко сидіти, що ускладнює їх залучення до певних видів діяльності [217, 218]. Нові кластерні РКД (WHELD і TIME), котрі проводили багатокомпонентні міждисциплінарні професійні втручання в будинках догляду, успішно зменшували збудження [219, 220]. Їхня ефективність наближена до ефекту фармакотерапії, але не є шкідливою [2, 221].
Психотичні симптоми. За деменції часто порушується пам’ять, що може хибно інтерпретуватися як марення. З іншого боку, нові психотичні симптоми часто зумовлені делірієм. Саме тому ретельна оцінка симптомів є дуже важливою [2]. Лікування психозу слід розпочинати з нефармакологічних втручань, хоча докази їхньої ефективності слабші, ніж для збудження [224]. Антипсихотичні засоби (АПЗ) варто призначати мінімальною дозою на мінімальний період [2]. Однак кокранівський огляд виявив два дослідження за участю пацієнтів із деменцією, котрі відповідали на лікування АПЗ, але після припинення прийому препаратів у них спостерігалися симптоматичні рецидиви [225]. Саме тому будь-які АПЗ потрібно відміняти обережно.
Апатія включає зниження інтересу, ініціативи й активності. Зацікавленість до певних видів діяльності зростає при груповій діяльності [228]. Кокранівський огляд РКД, які порівнювали дію метилфенідату та плацебо, виявив незначні покращення за шкалою оцінки апатії [229].
Сон. Немає жодних доказів ефективності снодійних у разі деменції [230], але є значні докази щодо їхньої шкоди – більш ранньої смерті, збільшення частоти падінь і госпіталізації [139, 144]. Випробування нефармакологічних втручань тривають [231].
Виснаження опікунів через НПС осіб із деменцією зумовлює збільшення потреби в медичних послугах і витрат [232]. У США причиною 73% звернень до відділень невідкладної допомоги є депресія опікунів, а не симптоми людей із деменцією [234]. Це підкреслює важливість ефективного виявлення, навчання та підтримки осіб, які переживають проблеми. Результати 6-річного спостереження після 8 сесій психологічних втручань вказують на тривале зменшення симптомів депресії в опікунів і втричі менші витрати на пацієнта [233].
Функціонування. Систематичний огляд РКД вказує, що всі втручання, котрі покращували функціонування людей із деменцією, були індивідуальними, а не груповими; вони включали аеробні вправи під наглядом фізіотерапевта, індивідуальну когнітивну реабілітацію, професійну терапію, орієнтовану на домашню діяльність [236].
Інші хвороби в пацієнтів із деменцією
Поліморбідність – величезна проблема за деменції через значну поширеність і тяжче забезпечення догляду. Люди з деменцією часто забувають їсти та пити, повідомляти про появу нових симптомів, рідше консультуються з лікарем первинної ланки [238] та відвідують стоматолога [239], складніше дотримуються узгодженого плану дій і мають вищий ризик інфікування та падінь [237]. Опікунам часто бракує знань для надання допомоги [240], а медичні працівники вимагають навчання для покращення навичок спілкування [241].
Близько 75% людей зі встановленим діагнозом деменції мають щонайменше дві інші хронічні хвороби [242, 243]. Порівняно з іншими людьми похилого віку в осіб із деменцією поширеніші цереброваскулярні хвороби [243-246], інсульт [247], хвороба Паркінсона [243, 245], тривога та депресія [243, 245], діабет [245, 247], шкірні виразки, пневмонія, нетримання сечі й електролітні розлади [245]. Поліморбідність пов’язана зі швидшим погіршенням функціональної здатності [248] та якості життя [249].
Деменція та COVID‑19
Тяжкість перебігу та смертність від коронавірусної хвороби (COVID‑19) погіршуються з віком [251] та за супутньої патології [252]. Саме тому багато людей із деменцією належать до категорії високого ризику. Свідоцтва про смерть у Британії вказують, що деменція та хвороба Альцгеймера були найпоширенішими основними хворобами та причинами 11 950 смертей – ¼ всіх смертей від COVID‑19 у березні-травні 2020 року [253]. Люди з деменцією можуть відмовлятися застосовувати запобіжні заходи, оскільки не розуміють або забувають про потребу гігієни чи фізичної дистанції [258]. Найуразливішими є люди, котрі потребують повсякденного стороннього догляду. У багатьох країнах спостерігалася висока смертність від COVID‑19 у будинках догляду, понад половина мешканців потрапили до лікарні [259-261]. Зокрема, в США серед 10 576 осіб із підтвердженою COVID‑19 на деменцію страждали 52%, а серед померлих відзначено 72% людей із деменцією [262].
Поодинокі випадки інфекції в будинках опіки несуть ризик інфікування значно більшої кількості людей, аніж у домашніх умовах. Незважаючи на докази низького ризику COVID‑19 за умови достатнього й суворого захисту персоналу, багато працівників заразилися, а деякі померли [263, 264]. Захворювання персоналу суттєво зменшує можливість і якість догляду. Переїзд працівників або мешканців до інших будинків опіки підвищує ризик поширення інфекції. Обмеження відвідувань будинків догляду та лікарень посилює стрес в осіб із деменцією, оскільки вони не впізнають людей у масках або погано розуміють мову, коли губи закриті. Відсутність обмежень збільшує ризик для відвідувачів [261].
Вплив COVID‑19 може бути особливо серйозним у КНСРД через зменшене фінансування та якість охорони здоров’я, обмежений доступ до тестів і засобів захисту, гіршу якість надання медичних послуг удома та мобільність працівників [264]. Отже, люди з деменцією особливо вразливі до коронавірусної інфекції через вік, поліморбідність і складнощі в дотриманні запобіжних заходів [250-252].
Госпіталізація в людей із деменцією пов’язана з високими економічними витратами та несприятливими наслідками – стрес, зниження функціональних і когнітивних функцій [265-267]. Однак частота госпіталізації людей із деменцією в 1,4-4 рази вища, ніж в інших осіб з аналогічними хворобами [266, 268-271]. Витрати на охорону здоров’я людей із помірно тяжкою деменцією приблизно вдвічі більші, ніж у людей без неї [269, 272, 273]. Дуже важливим є раннє виявлення та лікування болю, діабету, нетримання сечі, а також сенсорних порушень [199, 274, 275]. Проте жодне втручання не зумовило зменшення кількості госпіталізацій людей із деменцією [277]. Дуже важливо розпізнавати деменцію в госпіталізованих пацієнтів [279], але цей стан часто не виявляється чи не реєструється в медичній документації [280].
Фізичні хвороби, делірій і деменція
У людей похилого віку без деменції когнітивний спад після ургентної госпіталізації з будь-якої причини з’являється вдвічі швидше, ніж у тих, хто не був госпіталізований, що свідчить про зв’язок серйозної хвороби з погіршенням когнітивних функцій [285]. Деменція та делірій часто поєднуються. Ризик делірію в осіб із когнітивними розладами в 15 разів вищий, аніж в осіб зі збереженою когнітивною здатністю [282]. У пацієнтів із делірієм частіше діагностують деменцію в майбутньому, що пояснюється супутніми когнітивними розладами та нейротоксичним ефектом делірію [283]. До факторів ризику делірію за деменції належать порушення чутливості, біль, поліпрагмазія, незнайоме чи мінливе оточення, дегідратація та супутні хвороби, особливо інфекції сечовивідних шляхів і тривалі закрепи [286]. Виникнення делірію в людей похилого віку потребує виключення деменції.
Більшість досліджень щодо профілактики делірію стосуються людей без деменції. Вагоме значення мають гідратація, відміна преципітувальних ліків, контроль глибини анестезії та покращення сну. Проте немає жодних доказів щодо ефективності фармакотерапії, включаючи інгібітори холінестерази, АПЗ і мелатонін [287-289]. Якісних досліджень щодо ведення делірію за деменції дуже мало. За даними РКД, когнітивно-стимулювальна діяльність не дає покращення [293]. Інгібітори холінестерази, АПЗ і бензодіазепіни неефективні, причому два останні класи збільшують ризик захворюваності та смертності [265, 288, 294-297].
Догляд на термінальних стадіях деменції
Прийняття рішень про кінець життя – це емпіричні правила, розроблені спільно з персоналом та опікунами, котрі чітко висвітлені в окремих дослідженнях [304]. За допомогою одного РКД протестовано методичні рішення щодо цілей догляду, запропонованих членами сім’ї та лікарями для людей із вираженою деменцією, що збільшило обсяг паліативної допомоги [305, 306]. Вже на початку деменції багато людей втрачають здатність приймати абстрактні рішення [307]. Теоретично, щоб розширити можливості та покращити якість кінцевого періоду життя, такі рішення варто приймати заздалегідь [308]. Однак люди часто не в змозі передбачити свої майбутні бажання. Попереднє планування догляду може зменшити невизначеність доглядачів у прийнятті рішень і покращити уявлення про якість догляду [310].
На підставі нових доказів до 9 попередніх факторів ризику деменції (нижчий рівень освіти, артеріальна гіпертензія, порушення слуху, куріння, ожиріння, депресія, фізична бездіяльність, діабет й обмеження соціальних контактів) додано 3 нові – надмірне вживання алкоголю, травми голови, забруднення повітря. Комплексний вплив на ці 12 факторів ризику запобігає чи сповільнює 40% випадків деменції. Профілактика має бути наполегливою, індивідуалізованою та тривалою, починаючи з ранніх років упродовж усього життя. Крім індивідуальних заходів, потрібні програми охорони здоров’я та демографічні стратегії, спрямовані насамперед на групи високого ризику для покращення здоров’я судин, збільшення соціальної, пізнавальної, а також фізичної активності.
Вплив на фактори ризику:
1) підтримка САТ ≤130 мм рт. ст. для осіб віком ≥40 років. Антигіпертензивна терапія – єдиний профілактичний захід від деменції з доведеним ефектом;
2) людям зі зниженим слухом рекомендовано використовувати слухові апарати; для профілактики втрати слуху – захист від надмірного впливу шуму;
3) зменшення впливу забруднення повітря та пасивного куріння;
4) запобігання травмам голови;
5) обмеження вживання алкоголю до 21 од./тиж;
6) підтримка відмови від куріння, оскільки це зменшує ризик деменції навіть у подальшому житті;
7) забезпечення початкової та середньої освіти всім дітям;
8) зменшення ожиріння та пов’язаний із ним цукровий діабет, підтримка фізичного навантаження в середньому та старшому віці;
9) вплив на інші можливі фактори ризику деменції, як-от сон, шляхом модифікації способу життя покращує загальний стан здоров’я;
10) боротьба з нерівністю та захист людей із деменцією, оскільки скупчення факторів ризику часто спостерігається у вразливих верств населення та серед етнічних меншин. Для покращення обставин життя цих людей потрібні соціальні дії. Через старіння населення та більшу частоту факторів ризику деменція зростає переважно в КНСРД, що ще раз підкреслює важливість профілактичних втручань.
Рекомендації для осіб із деменцією:
1) надання цілісної постдіагностичної допомоги, спрямованої на фізичне та психічне здоров’я, соціальну допомогу й підтримку. Більшість людей із деменцією мають інші хвороби, вплив на які запобігає госпіталізації;
2) специфічні багатокомпонентні втручання зменшують НПС у людей із деменцією та є обраним методом лікування. Психотропні препарати часто неефективні та можуть мати серйозні несприятливі наслідки.
Сприяння опікунам, які забезпечують догляд пацієнтів із деменцією, має позитивний тривалий вплив на симптоми депресії та тривоги, підвищує якість життя та є економічно ефективним.
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 3 (496), 2021 р.



