22 грудня, 2021
Інфекція Candida albicans – найбільш розповсюджене грибкове захворювання у дітей
 Згадки про ознаки грибкових уражень шкіри та слизових оболонок ротової порожнини можна зустріти ще в роботах Гіппократа та Галена. Грибкова етіологія молочниці (кандидозного стоматиту) була доведена в 1841 році М. Бергом [1]. Пізніше стало відомо, що збудником цих уражень шкіри та слизових є дріжджоподібні гриби роду Candida. Представників цього виду можна знайти у фекаліях людини і тварин, у ґрунті, на госпітальному обладнанні, у їжі тощо. Частота кандидозних захворювань значно зросла після початку ери антибіотикотерапії в 40-х роках минулого сторіччя. Саме в цей час зареєстровано багато випадків маніфестації інфекції, які раніше були вкрай рідкісними [2].
Згадки про ознаки грибкових уражень шкіри та слизових оболонок ротової порожнини можна зустріти ще в роботах Гіппократа та Галена. Грибкова етіологія молочниці (кандидозного стоматиту) була доведена в 1841 році М. Бергом [1]. Пізніше стало відомо, що збудником цих уражень шкіри та слизових є дріжджоподібні гриби роду Candida. Представників цього виду можна знайти у фекаліях людини і тварин, у ґрунті, на госпітальному обладнанні, у їжі тощо. Частота кандидозних захворювань значно зросла після початку ери антибіотикотерапії в 40-х роках минулого сторіччя. Саме в цей час зареєстровано багато випадків маніфестації інфекції, які раніше були вкрай рідкісними [2].
Найчастіше збудником кандидозу є представник роду Candida, а саме – вид Candida albicans. Кандидоз можуть викликати й інші види: C. tropicalis, C. parapsilosis, C. glabrata, C. krusei, рідше C. lusitaniae, C. guilliermondii, C. rugosa та інші, які налічують близько 20 видів зі 163 відомих. Багато з них – компоненти нормальної мікрофлори людини. Їх часто можна виділити зі шкіри, слизових оболонок, фекалій у 80% населення.
Гриби роду Candida – одноклітинні еукаріотичні мікроорганізми округлої, овальної або еліпсоїдної форми розміром від 8 до 20 мкм. Клітини мають оболонку, протоплазму, ядро, вакуолі, включення. Розмножуються брунькуванням. Не утворюють аскоспор. Гриби роду Candida не мають справжнього міцелію, але можуть утворювати псевдоміцелій, який не має спільної оболонки і перетинок, складається з витягнутих у довжину 5-9-ти, іноді 20-ти клітин, щільно з’єднаних між собою. Наявність псевдоміцелію відіграє важливу роль у формуванні інвазивності кандид. Тільки для Candida albicans характерно утворення хламідоспор – великих сферичних або овальних клітин, які виникають як з поодиноких дріжджових вегетативних клітин, так і на псевдоміцелії та сприяють тривалому збереженню життєздатності Candida albicans у несприятливих умовах.
Кандиди добре ростуть як на простих (Сабуро), так і на кров’яних або сироваткових середовищах та гідролізаті дріжджів. Є аеробами, для живлення використовують білки, пептони та амінокислоти. Добре ростуть на відварах з картоплі і моркви, рису і кукурудзи, на пивному суслі. У медичній практиці їх найчастіше вирощують на середовищі Сабуро. Оптимальна температура інкубації становить 30-37 °С, оптимальний рівень pH – 6,0-6,8.
До факторів патогенності Candida albicans відносять адгезини, ферменти агресії (фосфоліпазу, ліпазу, протеолітичні ферменти тощо) та полісахариди клітинної стінки, що чинять супресивну дію на Т-залежні імунні реакції [3].
Клінічні прояви інфекції Candida albicans можна розподілити на ураження слизових оболонок та шкіри й ураження внутрішніх органів. Найбільш поширеною та дослідженою формою кандидозної інфекції є ураження слизових оболонок ротової порожнини.
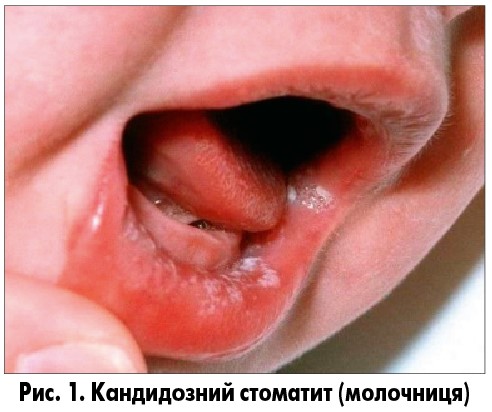 Молочниця (thrush), або кандидозний стоматит – це грибкове захворювання у вигляді кремово-білого сирнистого нальоту на язиці, яснах та щоках. Білі бляшки й наліт схожі на звурджене молоко, легко видаляються (рис. 1). Після видалення на ураженій ділянці з’являється ерозія яскраво-червоного кольору. Помірна болючість ураження слизової ротової порожнини спонукає маленьких дітей вередувати під час годування, що помилково сприймають за відсутність апетиту. Кандидозне ураження може розповсюджуватися на червону облямівку губ (хейліт) у вигляді гіперемії, набряку та лущення, що залишають після себе болісні тріщини, які кровоточать, та кірки з ерозіями. При мікроскопічному дослідженні нальоту виявляють Candida albicans, злущений епітелій, лейкоцити, умовно патогенні бактерії, некротичні тканини та харчовий детрит. Факторами, що сприяють виникненнюмолочниці у новонароджених та дітей перших місяців життя, є ацидоз ротової порожнини через малу кількість слини, недотримання матір’ю правил гігієни молочних залоз, контамінація новонародженого Candida albicans при проходженні через пологові шляхи матері, якщо вона страждає на кандидозний вагіноз. Причиною виникнення молочниці у дітей старшого віку можуть бути білково-калорійна недостатність, антибіотикотерапія, терапія інгаляційними кортикостероїдами, що широко застосовуються для лікування дітей із бронхообструкцією, хронічні гіпоксичні стани (наприклад вроджені вади серця), які супроводжуються стійким ацидозом. Більш рідкими причинами виникнення кандидозу є онкологічні захворювання, вроджений та набутий імунодефіцит (переважно з недостатністю клітинної ланки імунітету та ВІЛ/СНІД). Діагноз кандидозний стоматит встановлюється на підставі клінічної картини і зазвичай не потребує додаткових досліджень.
Молочниця (thrush), або кандидозний стоматит – це грибкове захворювання у вигляді кремово-білого сирнистого нальоту на язиці, яснах та щоках. Білі бляшки й наліт схожі на звурджене молоко, легко видаляються (рис. 1). Після видалення на ураженій ділянці з’являється ерозія яскраво-червоного кольору. Помірна болючість ураження слизової ротової порожнини спонукає маленьких дітей вередувати під час годування, що помилково сприймають за відсутність апетиту. Кандидозне ураження може розповсюджуватися на червону облямівку губ (хейліт) у вигляді гіперемії, набряку та лущення, що залишають після себе болісні тріщини, які кровоточать, та кірки з ерозіями. При мікроскопічному дослідженні нальоту виявляють Candida albicans, злущений епітелій, лейкоцити, умовно патогенні бактерії, некротичні тканини та харчовий детрит. Факторами, що сприяють виникненнюмолочниці у новонароджених та дітей перших місяців життя, є ацидоз ротової порожнини через малу кількість слини, недотримання матір’ю правил гігієни молочних залоз, контамінація новонародженого Candida albicans при проходженні через пологові шляхи матері, якщо вона страждає на кандидозний вагіноз. Причиною виникнення молочниці у дітей старшого віку можуть бути білково-калорійна недостатність, антибіотикотерапія, терапія інгаляційними кортикостероїдами, що широко застосовуються для лікування дітей із бронхообструкцією, хронічні гіпоксичні стани (наприклад вроджені вади серця), які супроводжуються стійким ацидозом. Більш рідкими причинами виникнення кандидозу є онкологічні захворювання, вроджений та набутий імунодефіцит (переважно з недостатністю клітинної ланки імунітету та ВІЛ/СНІД). Діагноз кандидозний стоматит встановлюється на підставі клінічної картини і зазвичай не потребує додаткових досліджень.
У старших дітей з імунодефіцитоми тієї чи іншої етіології описані випадки кандидозного езофагіту, 30% з яких не мають асоціації з молочницею. Загальними симптомами ураження стравоходу є болісне ковтання, відчуття перешкоджання ковтанню та біль за грудиною, також зустрічаються нудота та блювання. Діагноз виставляється на підставі ендоскопічного дослідження та дослідження біоптату.
Наступним за частотою виникнення є кандидозний вагініт. Він часто спостерігається у дівчат, хворих на цукровий діабет, після тривалої антибактеріальної терапії, при вживанні оральних контрацептивів. У клінічній картині присутні сирнисті виділення, які можуть бути як рясними, так і помірними. При мікроскопічному дослідженні виділень виявляють клітини, псевдоміцелій Candida albicans, епітеліальні клітини та лейкоцити. Слизова оболонка піхви та великі статеві губи при огляді еритематозні, дитину турбує виражений свербіж вульви. Описані випадки кандидозного ендометриту та уретриту.
Candida albicans – звичайний сапрофіт кишкового тракту і не містить факторів патогенності для нього [1, 2]. Але мікроорганізми можуть викликати ураження шкіри біля ануса при її підвищеній вологості – це проявляється пелюшковим дерматитом або кандидозним баланітом у хлопчиків. Пелюшковий дерматит – запальне захворювання дітей раннього віку, що виникає внаслідок контакту дитячої шкіри з мокрими пелюшками та підгузками. Причинами пелюшкового дерматиту є не тільки підвищена вологість в аногенітальній ділянці, але й тертя або тиск на шкіру одягу, недостатня аерація шкірних покривів, вплив хімічних подразників, що містяться у фекаліях та сечі або знаходяться на підгузку (миючі засоби, барвники). Серед інфекційних збудників, що уражують пошкоджену шкіру, переважає Candida albicans. Зазвичай процес починається в періанальній ділянці і розповсюджується далі на промежину, пахові складки, зовнішні статеві органи та внутрішню поверхню стегон. Спочатку дерматит проявляється гіперемією шкіри, згодом з’являються пухирці, ерозії та мацерація. Далі виникає набряклість м’яких тканин, відшарування епідермісу і майже виразки. Симптом Нікольського, коли при легкому терті відбувається від’єднання епідермісу шкіри, при пелюшковому дерматиті не визначається. Водночас розширення зони ураження шкіри за межі контакту з підгузком у вигляді своєрідних «відсівів» є типовою ознакою пелюшкового кандидозного дерматиту.
Іншим частим ускладненням рецидивуючого кандидозного стоматиту є пароніхії, які нерідко виникають у дітей зі звичкою смоктати пальці (рис. 2). Також грибкові пароніхії можуть виникати у дітей, хворих на цукровий діабет. Candida albicans може проникати в середину нігтя та спричиняти оніхомікоз. 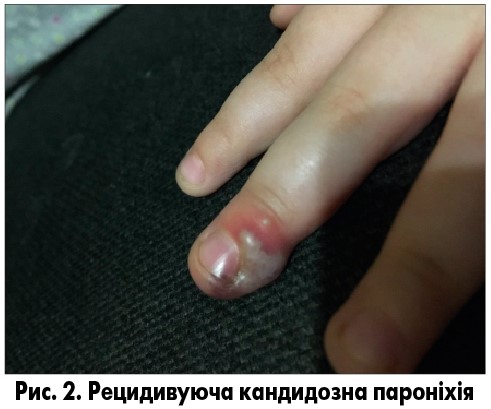
Більш рідкою формою шкірного ураження є генералізований шкірний кандидоз, що має персистуючий перебіг, незважаючи на адекватну терапію. Хронічний кандидоз шкіри, слизових оболонок та внутрішніх органів, насамперед, кандидозний езофагіт, є проявом вродженого імунодефіциту або СНІДу, із дефіцитом Т-лімфоцитів [5]. Більшість форм системного кандидозу починається в ранньому віці. Першими проявами хвороби слід вважати молочницю та ураження нігтів.
Лікування. Традиційним засобом лікування кандидозу ротової порожнини є слабкий розчин харчової соди для місцевого застосування, але цей засіб не дає швидкого та стійкого терапевтичного ефекту. Легкі та помірно виражені форми кандидозу шкіри та слизових оболонок лікуються, насамперед, місцевим використанням фунгіцидних препаратів. Дослідження останніх років демонструють підвищення резистентності дріжджоподібних грибів до препаратів інтраконазолу та флуконазолу, але збереження чутливісті до ністатину та клотримазолу [6]. Механізм антимікотичної дії клотримазолу пов’язаний із пригніченням синтезу ергостеролу, що призводить до структурного пошкодження цитоплазматичної мембрани кандид. Клотримазол має первинну фунгіцидну або фунгістатичну активність в залежності від концентрації препарату в місці інфекційного процесу. При місцевому лікуванні лише незначна кількість клотримазолу всмоктується у кров, тому системні ефекти майже відсутні.
Для лікування кандидозного стоматиту та пароніхій використовують рідкі форми препаратів для обробки пошкоджених ділянок. В Україні зареєстрований препарат Кандид, 1 мл якого містить 10 мг клотримазолу. Для лікування дорослих та дітей старшого віку рекомендовано нанесення 10-20 крапель розчину на слизові оболонки ротової порожнини та нетривале прикриття їх ватним тампоном. Процедуру повторюють 3-4 рази на добу. Тривалість лікування становить близько 5 днів. Для лікування пароніхій найбільш ефективними є вологі пов’язки на палець з препаратом Кандид 2 рази на добу. У такий спосіб вже на другий день лікування настає значне покращення, але лікування треба продовжити до 7 днів.
Призначення препарату Кандид дітям молодшого віку повинно бути виваженим, лікарю потрібно враховувати переваги та ризики токсичності у кожному конкретному клінічному випадку. Наш особистий досвід свідчить, що використання препарату Кандид у дітей раннього віку в меншій дозі (3-5 крапель на слизові оболонки 2 р/добу) має швидкий та стійкий терапевтичний ефект і не викликає токсичних ускладнень у пацієнтів.
Література
- Mandell G.L., Douglas R.G., Bennet J.E. Principles and Practice infectious Diseases. – 3rd еdition. – Churchill Livingstone. – 1990.
- Marcdante K.J., Kliegman R.M., Behrman R.E., Jenson H.B. Nelson Essentials of Pediatrics. – 8th edition. – Saunders/Elsevier, 2018.
- Шаповалова О.В. Збудники кандидомікозів та трихомікозів. – https://microbiology.nuph.edu.ua/wp-content/uploads/2018/11/кандидотрихомікози_2018.pdf.
- Семіотика поширених захворювань у дітей. – Навчальний посібник під редакцією проф. О.Г. Іванька. – Запоріжжя, 2020. – С. 8-9, 58-59.
- Zomorodian K., Bandegani A., Mirhendi H. Чувствительность грибов рода Candida к препаратам азолового ряда. – Медичні аспекти здоров’я жінки. – 2016. – № 1, с. 41-44.
- Fernandez J. Хронический кандидоз кожи и слизистых оболочек. https://www.msdmanuals.com/ru/профессиональный/иммунология-аллергические-расстройства/иммунодефицитные-состояния/хронический-кандидоз-кожи-и-слизистых-оболочек.
Тематичний номер «Педіатрія» № 5 (61) 2021 р.



