10 листопада, 2022
Скринінг раку легені під час пандемії COVID-19
Звіт групи експертів CHEST
У деяких частинах світу пандемія хвороби, спричиненої коронавірусом SARS-CoV-2 (COVID-19), випробовувала системи охорони здоров’я близько до межі витривалості. Справедливо, що значна частина уваги на сьогодні зосереджена на безпосередніх потребах пацієнтів, які страждають від цього захворювання, особливо тих, хто перебуває у критичному стані. Дві пов’язані клінічні ситуації, які привертають увагу до цих питань, – це скринінг раку легені й оцінка та лікування випадково виявлених вузликів у легенях.
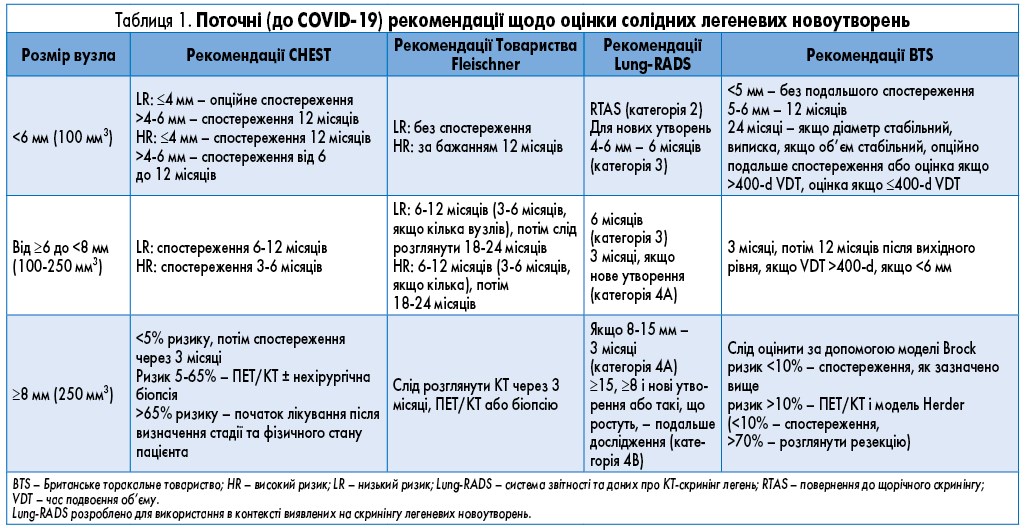
У поточних настановах щодо скринінгу раку легені від Американської колегії спеціалістів у галузі торакальної медицини (CHEST), Робочої групи з профілактичних послуг США та Національної онкологічної мережі США рекомендується щорічний скринінг методом низькодозової комп’ютерної томографії (КТ) грудної клітки для осіб із високим ризиком, якщо користь від скринінгу переважає шкоду. Як і CHEST, Товариство Fleischner, Британське торакальне товариство та Американська колегія радіологів опублікували рекомендації щодо збалансування користі та шкоди від оцінки випадкових і виявлених на скринінгу новоутворень у легенях. Рекомендації щодо невеликих новоутворень ґрунтуються на їх розмірі та характеристиках щільності, а також на наявності факторів ризику розвитку раку легені, тоді як рекомендації щодо більших новоутворень засновані на розрахунковій імовірності злоякісності (pCA) та результатах додаткових досліджень.
Було розроблено та підтверджено моделі клінічного прогнозу для оцінки pCA новоутворень. Ці моделі можна використовувати для прийняття рішень щодо вибору й інтерпретації результатів додаткових діагностичних тестів. Лікарські рішення, як правило, поділяються на три категорії на основі оціненої pCA новоутворень. Для тих, у кого pCA низька (визначається як <5-15% у різних настановах), рекомендовані візуалізаційні дослідження для спостереження. Коли pCA є проміжною (визначається від 5-15 до 65-70% у різних рекомендаціях), показані функціональна візуалізація (позитронна емісійна томографія – ПЕТ) та/або нехірургічна біопсія (бронхоскопія чи трансторакальна біопсія). Коли pCA висока (>65-70% у різних настановах), пропонується хірургічна резекція, якщо це технічно можливо і пацієнт функціонально придатний.
Хоча ці рекомендації здаються простими, на стратегію лікування часто впливають такі фактори, як супутні захворювання, характеристики пацієнтів і медичних закладів. Основна мета лікування полягає в тому, щоб уникнути інвазивних процедур у пацієнтів із доброякісними вузлами та швидко лікувати ті, які є злоякісними.
Проведення скринінгового обстеження й оцінка новоутворень у легенях становлять додатковий ризик під час пандемії COVID-19. Наявний додатковий ризик для пацієнта, інших пацієнтів і надавачів медичних послуг через вплив медичного середовища та контакт під час обстеження. На відновлення після хірургічної резекції може вплинути безсимптомне носійство вірусу. Ці додаткові фактори ризику можуть порушити баланс користі та шкоди, заподіяної поточними рекомендаціями (до COVID-19). Також є зміни в ресурсах охорони здоров’я в бік скасування факультативних процедур і візуалізації в регіонах, де захворюваність на COVID-19 стрімко зростає або де системи готуються до її сплеску, що ускладнює дотримання наявних рекомендацій. Ці ризики впливу й обмеження ресурсів змусили Центри з контролю та профілактики захворювань (CDC) США запропонувати відкласти надання нетермінової допомоги.
Скринінг на рак легені: базовий і щорічний
Сценарій 1: особа, яка відповідає критеріям прийнятності, направляється до вашої програми скринінгу раку легені.
Консенсусна заява: під час пандемії COVID-19, згідно з рекомендаціями CDC щодо відстрочення нетермінової допомоги, пропонується відкласти початок скринінгу.
Примітка
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 2: особа, яка відповідає критеріям прийнятності, має пройти повторне щорічне скринінгове обстеження – КТ грудної клітки (система звітів і даних про скринінг КТ легенів – Lung-RADS, категорія 1 або 2 за попереднім скринінговим обстеженням).
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення нетермінової допомоги, пропонується відкласти щорічне скринінгове обстеження.
Примітка
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Спостереження за раніше виявленим новоутворенням у легенях
Сценарій 3: пацієнт має пройти контрольну КТ грудної клітки для оцінки випадково виявленого солідного новоутворення <8 мм у середньому діаметрі.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення нетермінової допомоги, прийнятно відкласти контрольну КТ приблизно на 3-6 місяців.
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується проводити КТ під наглядом через 6-12 місяців після виявлення новоутворення на основі його розміру, клінічних і візуалізаційних характеристик.
- pCA солідних новоутворень <8 мм у середньому діаметрі зазвичай становить <2%.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 4: пацієнт повинен пройти оглядову КТ грудної клітки для оцінки виявленого під час скринінгу вузла у легені (Lung-RADS категорія 3).
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення нетермінової допомоги, прийнятно відкласти спостереження приблизно на 3-6 місяців.
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується проводити контрольну КТ грудної клітки через 6 місяців після виявлення новоутворення.
- Вважається, що pCA новоутворень категорії 3 за шкалою Lung-RADS становить від 1 до 2%.
- Lung-RADS категорія 3 включає солідні новоутворення діаметром від 6 до <8 мм, частково солідні новоутворення з солідним компонентом діаметром <6 мм, нові солідні утворення діаметром від 4 до <6 мм, нові частково солідні утворення діаметром <6 мм і чисті новоутворення типу матового скла ≥30 мм.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 5: пацієнт має пройти оглядову КТ грудної клітки для оцінки випадково виявленого новоутворення типу матового скла.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення нетермінової допомоги, прийнятно відкласти спостереження за новоутворенням типу матового скла будь-якого розміру приблизно на 3-6 місяців.
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується спостереження за більшістю чистих новоутворень типу матового скла (за винятком поодиноких новоутворень діаметром <6 мм) через різні проміжки часу залежно від кількості та розміру новоутворень.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 6: пацієнт має пройти оглядову КТ грудної клітки для оцінки випадково (або на скринінгу) виявлених частково солідних новоутворень з солідним компонентом діаметром від 6 до 8 мм.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення нетермінової допомоги, прийнятно відкласти спостереження приблизно на 3-6 місяців.
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується проводити контрольну КТ через 3 місяці після виявлення новоутворень.
- Цей сценарій відповідає новоутворенню Lung-RADS категорії 4A, виявленому під час скринінгу.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 7: пацієнт має пройти через 3 місяці КТ грудної клітки для візуалізації випадково виявленого солідного новоутворення ≥8 мм у середньому діаметрі (або легеневого новоутворення, виявленого за допомогою Lung-RADS категорії 4). При цьому лікар оцінює, що pCA новоутворення становить <10%.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення неургентної допомоги, прийнятно відкласти контрольну КТ приблизно на 3-6 місяців.
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується проводити контрольну КТ через 3 місяці після виявлення новоутворень.
Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Оцінка легеневих новоутворень середнього та високого ризику
Сценарій 8: пацієнт звертається для оцінки випадково виявленого солідного новоутворення ≥8 мм у діаметрі (або легеневого новоутворення, виявленого за допомогою Lung-RADS категорії 4). При цьому лікар визначає pCA від 10 до 25%.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відстрочення неургентної допомоги, прийнятно відкласти контрольну КТ приблизно на 3-6 місяців.
Примітки
- У поточних рекомендаціях (до COVID-19) пропонується подальше обстеження за допомогою ПЕТ/КТ та/або нехірургічної біопсії для описаного пацієнта.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 9: пацієнт звертається для оцінки випадково (або під час скринінгу) виявленої частини солідного легеневого новоутворення з солідним компонентом ≥8 мм у діаметрі.
Примітки
- Поточні рекомендації відрізняються: пропонуються подальше обстеження за допомогою ПЕТ/КТ, нехірургічної біопсії або спостереження за допомогою КТ грудної клітки з короткими інтервалами, якщо вважається, що новоутворення є запальним.
- Цей сценарій відповідає вузлу Lung-RADS категорії 4B, виявленому під час скринінгу.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Сценарій 10: пацієнт звертається для оцінки випадково виявленого солідного новоутворення ≥8 мм у діаметрі (або легеневого новоутворення, виявленого за допомогою Lung-RADS категорії 4). При цьому лікар оцінює pCA від 65 до 85%.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо відтермінування процедур і хірургічних втручань, прийнятно обстежувати пацієнта за допомогою ПЕТ та/або нехірургічної біопсії, щоб переконатися в необхідності початку лікування (хірургічної резекції або стереотаксичної променевої терапії).
Примітки
- У поточних (до COVID-19) рекомендаціях пропонується розглянути можливість переходу безпосередньо до хірургічної резекції (у разі адекватного загального стану) для описаного пацієнта. ПЕТ було б запропоновано як частина стадіювання.
- Для солідних новоутворень діаметром ≥8 мм (або новоутворень у легенях Lung-RADS категорії 4, виявлених під час скринінгу) з pCA від 25 до 65% у поточних (до COVID-19) рекомендаціях пропонується подальше обстеження за допомогою ПЕТ та/або нехірургічної біопсії. Ми не пропонуємо змін для цієї групи.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
- Якщо пацієнту вже проводили візуалізаційні дослідження і є докази того, що новоутворення повільно росте, є потенційно індолентним раком, можна розглянути можливість відкласти оцінку новоутворення.
Сценарій 11: пацієнт звертається для оцінки випадково виявленого твердого вузлика ≥8 мм у діаметрі (або легеневого вузлика, виявленого за допомогою Lung-RADS категорії 4). При цьому лікар оцінює pCA >85%.
Консенсусна заява: під час пандемії COVID-19, відповідно до вказівок CDC щодо мінімізації впливу медичного середовища, прийнятно уникати подальшого діагностичного тестування та прийняти емпіричне рішення щодо лікування (тобто хірургічної резекції або стереотаксичної променевої терапії).
Примітки
- Це твердження відповідає поточним (до COVID-19) рекомендаціям щодо лікування описаного пацієнта. Ми не пропонуємо змін для цієї групи.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
- Необхідно оцінити фізичний стан перед лікуванням і провести відповідне стадіювання.
- Якщо пацієнту вже проводили візуалізаційні дослідження і є докази того, що новоутворення повільно росте, є потенційно індолентним раком, можна розглянути можливість відкласти лікування.
Ведення I клінічної стадії недрібноклітинного раку легені
Сценарій 12: у пацієнта діагностовано недрібноклітинний рак легені I клінічної стадії.
Консенсусна заява: лікування I стадії недрібноклітинного раку легені може бути відкладено, відповідно до вказівок CDC щодо відстрочення операції, коли це доцільно, після врахування оцінки розміру пухлини, швидкості росту раку (якщо серія зображень доступна), фтордезоксиглюкози/ПЕТ авідності первинної пухлини, показників, загального стану здоров’я та фізичної форми пацієнта.
Примітки
- Догляд за пацієнтом слід обговорити в міждисциплінарній команді, якщо така є.
- Якщо тестування свідчить про індолентний або дуже ранній рак, можна розглянути можливість відстрочення лікування.
- Якщо результати обстеження свідчать про поганий загальний стан здоров’я чи фізичну форму, можна розглянути можливість відкладення лікування.
- Фактори, які можуть вплинути на це рішення, включають поширення COVID-19 у громаді та лікарні, доступність швидкого тестування на COVID-19, доступність ресурсів, кількість пацієнтів і супутні захворювання.
Обговорення
У цій статті наведено консенсусні твердження експертів щодо догляду за особами, яким показаний скринінг раку легені, і пацієнтами із вузликами у легенях, виявленими випадково або під час скринінгу у період пандемії COVID-19. Ці заяви узгоджуються з вказівками CDC щодо відкладення нетермінової допомоги, поки системи охорони здоров’я реагують на очікуваний сплеск захворюваності на COVID-19 і поки застосовується соціальне дистанціювання та інші заходи пом’якшення. Важливо зазначити, що ситуація змінна, і наразі неможливо встановити, коли доцільно буде повернутися до звичної практики догляду.
Консенсус був одностайним щодо рекомендацій відкласти базовий або повторний щорічний скринінг (твердження 1-2), і >95% учасників дискусії погодилися відстрочити оцінку новоутворень у легенях, виявлених випадково або під час скринінгу, які мають низьку ймовірність бути пухлиною чи, можливо, будуть індолентним раком (твердження 3-6). Такі новоутворення включають солідні утворення розміром <8 мм у середньому діаметрі, чисті новоутворення типу матового скла будь-якого розміру та частково солідні новоутворення, в яких солідний компонент має середній діаметр від 6 до 8 мм (табл. 1, 2). Оцінка після наступного сканування залежатиме від часу, що минув, і результату цього спостереження.
Консенсус був менш єдиним щодо рекомендацій про відкладення або зміну оцінки та лікування пацієнтів із середнім діаметром вузлів >8 мм (твердження 7-11; табл. 1). Для таких новоутворень з pCA <25% було погоджено, що оцінку можна відкласти на 3-6 місяців. Навпаки, більшість членів комісії погодилися з тим, що оцінку за допомогою ПЕТ або нехірургічної біопсії слід проводити, коли pCA становить 25-85%, з подальшим направленням на лікування, коли рак підтверджено або є серйозна підозра. Імовірно, цей підхід зменшить частоту хірургічного втручання, якого можна уникнути, для пацієнтів із доброякісними новоутвореннями порівняно зі стратегією, яка відповідає поточним (до COVID-19) рекомендаціям (поріг 65-70% pCA для розгляду безпосереднього хірургічного втручання), одночасно коли ресурси лікарні перенаправляються на лікування пацієнтів з COVID-19. Ґрунтуючись на подібних міркуваннях, було досягнуто консенсусу, що пацієнти з дуже високим рівнем pCA (>85%) не потребують додаткових діагностичних обстежень і можуть переходити безпосередньо до прийняття рішення про лікування, таким чином мінімізуючи процедури попереднього лікування, які можуть становити ризик для хворого (із застереженням, що пацієнт має пройти відповідне визначення стадії та оцінку фізичного стану перед лікуванням відповідно до принципу мінімізації використання інвазивних процедур, які генерують аерозольні вірусні частинки та дозволяють розумно використовувати засоби індивідуального захисту).
Хоча існував загальний консенсус щодо того, що лікування недрібноклітинного раку легені I стадії може бути відкладено за певних обставин під час періоду пом’якшення COVID-19, прийняття рішень у цих випадках має керуватися такими міркуваннями, як ступінь гіперметаболізму або швидкість росту пухлини, придатність пацієнта до лікування та переваги для пацієнта. Оцінку та прийняття рішень щодо лікування пацієнтів із I стадією недрібноклітинного раку легені й пацієнтів із новоутвореннями з середнім або високим ризиком раку (pCA >25%) в ідеалі має здійснювати міждисциплінарна команда, щоб переконатися, що всі фактори зважені, а лікування відповідним чином індивідуалізоване.
Побажання хворого слід брати до уваги в усіх сценаріях, оскільки окремі пацієнти, ймовірно, відрізнятимуться у сприйнятті потенційних переваг і шкоди, пов’язаних із затримкою або зміненою оцінкою та лікуванням. Це підкреслює важливість спілкування з цими пацієнтами щодо обґрунтування рішень. До COVID-19 недоліки в спілкуванні пацієнтів щодо лікування новоутворень у легенях добре задокументовані. Під час пандемії COVID-19, коли більше спілкування відбувається через віртуальні платформи, ці проблеми, ймовірно, посиляться. Надавачі лікувальних послуг повинні планувати ці комунікаційні виклики, розробляючи стратегії та інструменти для передачі інформації про ризик розвитку раку легені та лікування новоутворень на цих платформах.
Наскільки це можливо, лікування пацієнтів має базуватися на доказах і відображати баланс переваг і шкоди конкретних підходів до лікування. Хоча багато аспектів цих сценаріїв були обґрунтовано визначені в умовах до COVID-19, пандемія COVID-19 створює додаткові ризики. Масштаб цих ризиків чітко не визначений і, ймовірно, змінюється залежно від місцевої ситуації. Голосування свідчить про впевненість експертної групи в наявності достатніх доказів того, що ризик затримки скринінгу, візуалізації спостереження, уникнення процедур біопсії або затримки лікування ранньої стадії раку в 12 сценаріях є низьким і що ризики, асоційовані з COVID-19, пов’язані з дотриманням рекомендацій до COVID-19, ймовірно, вищі під час активної фази пандемії.
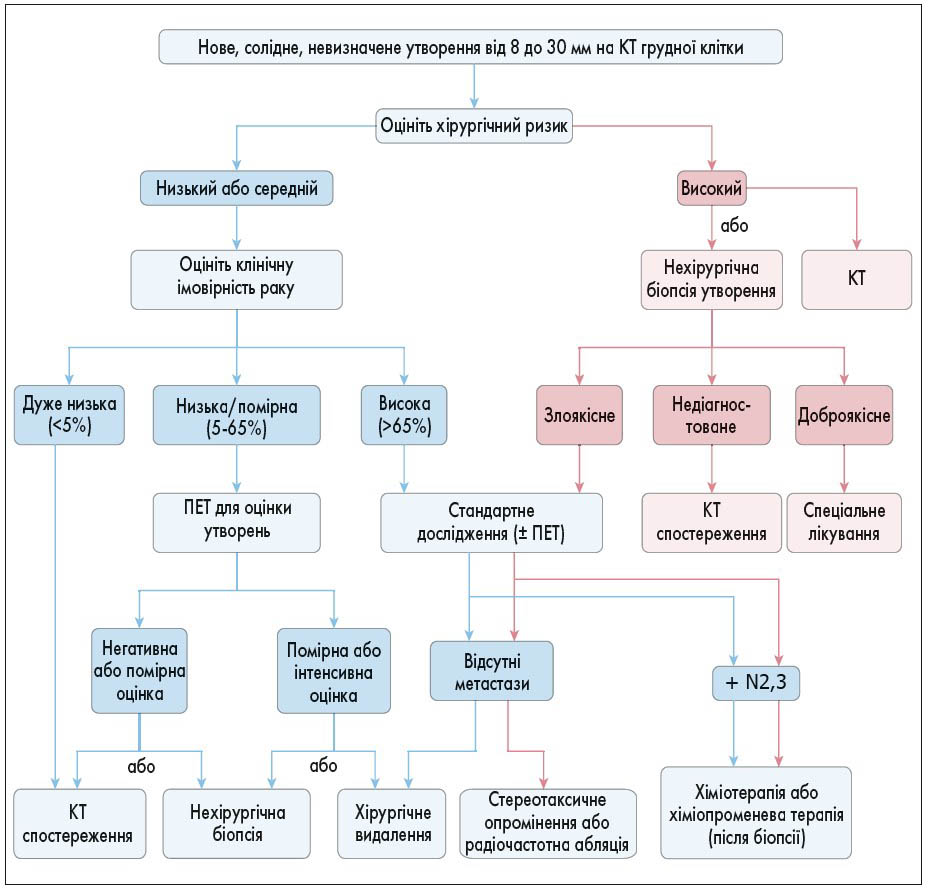 Рис. Алгоритм (докоронавірусна доба) для оцінки солідних утворень розміром від 8 до 30 мм
Рис. Алгоритм (докоронавірусна доба) для оцінки солідних утворень розміром від 8 до 30 мм
За матеріалами P.J. Mazzone et al. Management of Lung Nodules and Lung Cancer Screening During the COVID-19 Pandemic. CHEST Expert Panel Report. CHEST 2020; 158(1): 406-415. Doi: https://doi.org/10.1016/j.chest.2020.04.020.
Підготував Назар Лукавецький
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 4 (77) 2022 р