20 листопада, 2022
Роль флурбіпрофену в лікуванні гострого больового синдрому
 У 2004 році Всесвітня організація охорони здоров’я (ВООЗ) виступила з ініціативою проведення першого Всесвітнього дня боротьби проти болю, який відзначається 11 жовтня. Цей день покликаний привернути увагу світової громадськості до нагальної потреби забезпечити кращі можливості знеболювання для людей [1]. Клінічна практика лікарів первинної ланки, неврологів, терапевтів, ревматологів та ін. доводить, що гострий біль значно знижує якість життя їхніх пацієнтів: спричиняє психоемоційні розлади, знижує працездатність, соціальну активність, втручається в діяльність вісцеральних систем, наслідком чого може стати поява комплексу дезадаптивних реакцій.
У 2004 році Всесвітня організація охорони здоров’я (ВООЗ) виступила з ініціативою проведення першого Всесвітнього дня боротьби проти болю, який відзначається 11 жовтня. Цей день покликаний привернути увагу світової громадськості до нагальної потреби забезпечити кращі можливості знеболювання для людей [1]. Клінічна практика лікарів первинної ланки, неврологів, терапевтів, ревматологів та ін. доводить, що гострий біль значно знижує якість життя їхніх пацієнтів: спричиняє психоемоційні розлади, знижує працездатність, соціальну активність, втручається в діяльність вісцеральних систем, наслідком чого може стати поява комплексу дезадаптивних реакцій.
Підходи до лікування гострого болю
Питання медичної допомоги хворим із гострим больовим синдромом було й залишається одним із пріоритетних у практиці лікарів як первинної ланки, так і лікарів-спеціалістів. Досягнення комплаєнсу у взаємодії з пацієнтами щодо призначення ефективних, зручних у застосуванні, швидкодіючих і водночас із найменш вираженими побічними ефектами препаратів є важливою задачею для лікарів. Що з цього питання відомо?
У 1986 році ВООЗ рекомендувала застосовувати ступінчатий підхід у лікуванні гострого болю відповідно до інтенсивності больових відчуттів, більш відомий як «аналгетичні сходинки». Він передбачає стартове призначення пероральних ненаркотичних аналгетиків (передусім нестероїдних протизапальних препаратів – НПЗП) із наступним додаванням потужніших знеболювальних засобів.
Переведення пацієнта з одного рівня знеболення на наступний здійснюється за відсутності відповіді на препарат, призначений навіть у максимальних дозах. Якщо на тлі монотерапії НПЗП біль усувається недостатньо, аналгетичний ефект спочатку підсилюють додаванням парацетамолу, габапентиноїдів, кетаміну й тільки після цього – опіатів. На всіх щаблях аналгетичних сходинок присутні НПЗП – починаючи з монотерапії при болю малої інтенсивності та закінчуючи комбінацією з опіатами в разі дуже вираженого болю. Категорично забороняється одночасний прийом декількох НПЗП, оскільки при цьому ризик виникнення побічних ефектів стрімко зростає [2].
Серед таблетованих НПЗП, що широко застосовуються під час лікування больового синдрому, одне з основних місць належить похідним пропіонової кислоти (ібупрофен, флурбіпрофен, напроксен, кетопрофен). Одним із добре вивчених представників цієї групи лікарських засобів є флурбіпрофен, (RS)-2-(2-фторбіфеніл4-іл) пропіонова кислота, представник якого під назвою Мажезик-сановель нещодавно з’явився в арсеналі лікарів загальної практики, неврологів, ревматологів, травматологів і гінекологів України. Які ж особливості та переваги має молекула флурбіпрофену порівняно з іншими представниками цього класу?
Флурбіпрофен – це НПЗП із помірною селективністю циклооксигенази‑1 (ЦОГ‑1). Як і всі НПЗП, він інгібує ЦОГ‑2, відповідальну за синтез простагландинів, що регулюють розвиток запалення та сприйняття болю в місці ушкодження, але на відміну від більшості НПЗП має вираженіший центральний механізм знеболення, зумовлений підвищенням синтезу ендоканабіноїдів у центральній нервовій системі, інгібуванням ЦОГ‑2 та зниженням синтезу простагландинів E2 у спинному мозку [3, 4]. Застосовується по 50-100 мг 2-3 рази на добу, максимальна добова доза флурбіпрофену – 300 мг. Прийом препарату 2 рази на добу забезпечує збереження терапевтичної концентрації флурбіпрофену в синовіальній рідині до 24 год. Флурбіпрофен належить до похідних пропіонової кислоти – «профенів», до яких відносять ібупрофен, дексібупрофен, кетопрофен, декскетопрофен і напроксен, що широко використовуються при лікуванні різних видів болю та запалення. Важливі переваги флурбіпрофену, котрі виокремлюють його серед похідних пропіонової кислоти й інших представників НПЗП, включають:
- швидкий і потужний знеболювальний ефект [13];
- швидкий розвиток протизапального ефекту [21];
- ефективність не лише при ноцицептивному, а й при нейропатичному болю [28];
- висока ефективність знеболення при первинній дисменореї [25];
- сприятливий профіль безпеки для серцево-судинної системи, шлунково-кишкового тракту, хряща та нирок [14];
- сприяння росту та розвитку кістки [15];
- висока афінність до імунних органів, імуномодулювальна дія [24, 25].
Головною особливістю флурбіпрофену є швидкий розвиток потужного знеболювального ефекту (через 15-30 хв після прийому препарату), у зв’язку з чим його широко використовують для усунення гострого болю. За потужністю знеболення 50 мг флурбіпрофену (це ½ таблетки Мажезику 100 мг) прирівнюється до 10 мг ін’єкційного морфіну з тривалістю ефекту до 12 год, без ризику властивих опіоїдам побічних ефектів [13].
Завдяки розвитку швидкого та потужного знеболювального ефекту в інструкції для медичного застосування таблетованого флурбіпрофену Мажезику зареєстровано показання «лікування гострого болю». Це принципово відрізняє зазначений препарат від багатьох інших НПЗП, (наприклад, ібупрофену, напроксену, декскетопрофену), які відповідно до інструкцій показані для «полегшення болю» чи «терапії болю від легкого до помірного ступеня» [14-16].
Механізм забезпечення потужної та швидкої аналгетичної активності Мажезику
Флурбіпрофен не лише блокує ЦОГ‑2 у місці запалення, але й значно підвищує виділення ендоканабіноїдів (а саме β-ендорфіну) в центральній нервовій системі, тим самим різко сповільнює проходження больового імпульсу на рівні спинного мозку [17]. Завдяки цьому механізмові знеболення флурбіпрофен ефективний не лише при ноцицептивному болю, а й при невропатичному. Цей ефект є дозозалежним, і його можна порівняти з таким габапентину. Флурбіпрофен водночас позбавлений побічних ефектів (звикання, порушення пам’яті тощо), характерних для канабіноїдів і антиконвульсантів [18‑20].
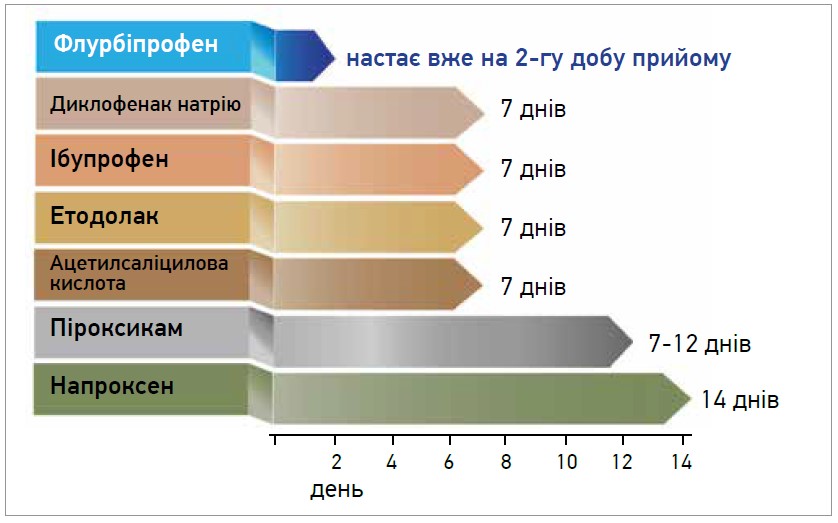
Наступною особливістю Мажезику є швидкий розвиток протизапального ефекту. Виражена протизапальна дія виявляється вже на 2-гу добу, що втричі швидше порівняно з ібупрофеном, диклофенаком чи етодолаком, у яких вона настає тільки на 7-й день (рис.) [21]. Флурбіпрофен забезпечує не лише швидкий, а й потужний аналгетичний ефект. Згідно зі шкалою оцінки H. McQuay, A. Moore (1998) за силою протизапальної дії в рівнозначних дозуваннях НПЗП розташовуються в такій послідовності в порядку спадання: флурбіпрофен > диклофенак натрію > піроксикам > кетопрофен > напроксен > ібупрофен [22].
Рис. Швидкість розвитку протизапального ефекту на тлі прийому різних НПЗП
(Адаптовано з Drugs of Choice from the Medical Letter, 1995)
Доказова база флурбіпрофену
Висока ефективність знеболювальної та протизапальної терапії флурбіпрофеном підтверджена багатьма порівняльними дослідженнями. Наприклад, під час терапії ревматоїдного артриту флурбіпрофен 200 мг на добу ефективніше знеболював, краще знімав скутість і набряк, аніж напроксен 750 мг на добу чи ібупрофен 1800 мг на добу [23].
Згідно з результатами дослідження H. R. Mena флурбіпрофен 80 мг на добу при терапії остеоартрозу прирівнювався до 1600 мг на добу ібупрофену, при цьому відповідно до інструкцій для застосування ібупрофен можна приймати не більш як 1200 мг на добу [24].
Результати іншого дослідження при лікуванні ревматоїдного артриту показали аналогічну перевагу: 120 мг на добу флурбіпрофену прирівнюється аж до 2400 мг на добу ібупрофену [25].
Стосовно аналгетичного ефекту та зменшення потреби в опіоїдах флурбіпрофен був ефективнішим за інгібітор ЦОГ2 целекоксиб, а також продемонстрував кращу знеболювальну активність у перші 24 год післяопераційного періоду порівняно з кеторолаком [26, 27]. Сумарна оцінка ефективності препарату на підставі 55 клінічних випробувань, проведених із 1973 по 1990 рік за участю 3209 хворих, доводить, що флурбіпрофен порівняно з іншими НПЗП виявив вищу ефективність у 22% досліджень і меншу – лише у 2% випробувань [28].
Флурбіпрофен є ефективним у лікуванні мігренозних нападів. Результати 20-тижневого плацебо-контрольованого подвійного сліпого перехресного дослідження продемонстрували, що флурбіпрофен у дозі 100 мг двічі на день порівняно з плацебо істотно зменшив інтенсивність мігрені (р<0,05). Загальна кількість годин із мігренню зменшилася на 41%, а використання додаткових препаратів для усунення нападу мігрені – на 31%.
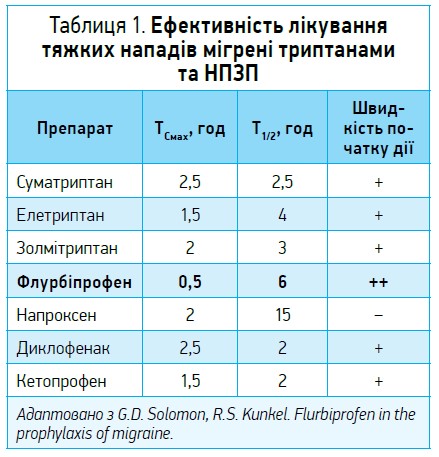
Високу ефективність і швидкість дії в лікуванні тяжких нападів мігрені флурбіпрофен продемонстрував у комбінації з триптанами (табл. 1).
Профіль безпеки флурбіпрофену
Шлунково-кишковий тракт
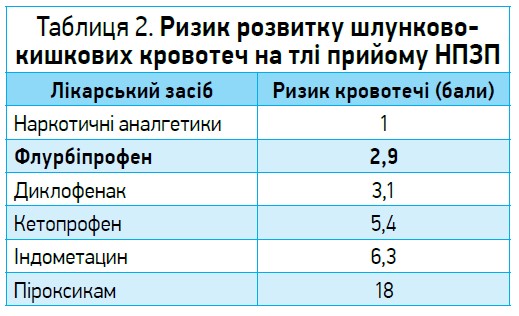
Флурбіпрофен – один із найбезпечніших НПЗП щодо ризику розвитку шлунково-кишкових кровотеч [29]. Цей рівень нижчий на 25,7%, аніж у разі використання диклофенаку (табл. 2). Флурбіпрофен не порушує окисного фосфорилювання й енергетичних процесів у клітинах слизової оболонки шлунка, тому краще переноситься хворими порівняно з іншими неселективними НПЗП. Частота скасування через несприятливі реакції приблизно вдвічі нижча, ніж у разі лікування, наприклад, індометацином [30].
Серцево-судинна система
Флурбіпрофен має сприятливий профіль безпеки стосовно серцево-судинної системи. Помірно блокуючи ЦОГ‑1, препарат знижує агрегацію тромбоцитів, його антиагрегантний ефект має зворотний характер.
За результатами 6-місячного дослідження, застосування флурбіпрофену в пацієнтів із гострим інфарктом міокарда, в яких було проведено системний тромболізис або ангіопластику, сприяло 70% зниженню ризику виникнення повторного інфаркту. Якщо пацієнт приймає ацетилсаліцилову кислоту, її потрібно застосовувати перед прийомом флурбіпрофену.
Використання флурбіпрофену 50-100 мг у передопераційному періоді може ефективно знизити частоту післяопераційного гострого ураження нирок унаслідок зменшення в них рівня медіаторів запалення [31].
Хрящова та кісткова тканина
Суттєвою проблемою в лікуванні захворювань опорно-рухового апарату є те, що деякі НПЗП спричиняють руйнування суглобового хряща шляхом інгібування біосинтезу протеогліканів. Зазвичай ерозія хряща при остеоартрозі спочатку спричинена зниженням умісту протеогліканів, а згодом – руйнуванням колагенових волокон. Натомість флурбіпрофен не призводить до погіршення стану хряща, за експериментальними та клінічними даними [14, 15]. Цілком імовірно, що терапевтичний ефект флурбіпрофену при ревматоїдному артриті й остеоартрозі зумовлений (щонайменше частково) хондропротекторним впливом.
На відміну від більшості НПЗП флурбіпрофен позитивно впливає на хрящ і не гальмує заживлення переломів. Цей ефект зумовлений блокуванням остеокластів, що сприяє гальмуванню руйнації кістки. Остеопротекторний ефект флурбіпрофену важливий для пацієнтів із больовим синдромом і остеопорозом, у разі лікування переломів, встановлення імплантів. Наприклад, флурбіпрофен по 100 мг 2 рази на добу призначають тривалістю до 3 міс для кращого приживлення зубних імплантів [32].
Інші корисні ефекти флурбіпрофену
У разі прийому ібупрофену та дексібупрофену різко знижується синтез захисних імуноглобулінів, що може підвищити ризик виникнення інфекційних ускладнень. Натомість флурбіпрофен не пригнічує імунну систему й тому широко використовується в післяопераційній аналгезії та терапії болю в разі захворювання на рак і для зменшення потреби в опіоїдах [33].
Є повідомлення, що препарат може пригнічувати прогресування злоякісних новоутворень, зокрема раку шийки матки [34]. Дослідження X. Wang і співавт. (2020) продемонструвало, що флурбіпрофен здатен пригнічувати проліферацію клітин колоректального раку.
Також флурбіпрофен ефективно знімає запалення й набряк при інфекціях верхніх дихальних шляхів. Наприклад, у високих концентраціях препарат значно знижує інфекційний потенціал SARS-CoV‑2 та вірусне навантаження в клітинах епітелію [35].
Загалом флурбіпрофен на відміну від інших поширених НПЗП рідше зумовлює серйозні побічні реакції з боку шлунково-кишкового тракту, нервової системи, нирок, печінки, кісткового мозку, а також нечасто спричиняє алергічні реакції, адже належить до найбезпечніших препаратів серед НПЗП. Саме такі переваги часто роблять його препаратом вибору й обґрунтовують ширше використання в клінічній практиці.
Мажезик-сановель
Мажезик-сановель – перший і єдиний зареєстрований в Україні флурбіпрофен (100 мг у формі таблеток). Препарат приймають per os по 50-100 мг 2 рази на добу (максимум – 300 мг на добу). Після застосування 1 таблетки знеболення спостерігається через 15-30 хв і триває не менш як 12 год.
Показаннями до застосування протизапального засобу Мажезик-сановель є: гострий біль опорно-рухового апарату; ознаки та симптоми ревматоїдного артриту, остеоартрозу, анкілозивного спондиліту, гострого подагричного артриту; дисменорея.
Варто зауважити, що препарат Мажезик-сановель ефективний для жінок у разі дисменореї. Результати метааналізу 2018 року «Порівняння ефективності та безпеки 13 НПЗП у пацієнток із первинною дисменореєю» 72 рандомізованих контрольованих випробувань за участю 5723 пацієнток довели, що флурбіпрофен визнаний найкращим серед усіх НПЗП за ефективністю знеболення в разі дисменореї. З огляду на ефективність і безпеку флурбіпрофен рекомендовано як оптимальний засіб для лікування первинної дисменореї [25]. При дисменорейній мігрені для запобігання розвитку нападів головного болю його використовують із профілактичною метою по 100 мг двічі на добу.
Мажезик-сановель у практиці лікарів різних спеціальностей обґрунтовано може бути одним із засобів вибору для усунення гострого больового синдрому при різних патологіях, що істотно зменшує вираженість болю та запалення поряд із порівняно меншим переліком побічних ефектів, а отже, підвищує активність хворого й покращує якість життя.
Список літератури знаходиться в редакції.