23 січня, 2023
Спільний симпозіум AGA-PancreasFest з екзокринної недостатності підшлункової залози
У пацієнтів із патологією підшлункової залози (ПЗ) часто розвивається екзокринна недостатність ПЗ (ЕНПЗ), яка може обтяжувати перебіг захворювання. Однак серед хворих спостерігається значна мінливість симптомів, наслідків, механізмів компенсації та клінічної динаміки ЕНПЗ. Проблема ускладнюється поганим розумінням та/або недотриманням опублікованих рекомендацій щодо лікування. Крім того, відсутні методи індивідуальної цілісної оцінки потреб у харчуванні, а вибір дози і часу прийому ферментного препарату залишаються неоптимальними. Разом ці проблеми можуть призвести до погіршення забезпечення нутрієнтами, зниження якості життя, а в деяких випадках і до підвищення показників смерті. Щоб знайти відповіді на ці запитання, за спільної підтримки Американської гастроентерологічної асоціації (AGA) та PancreasFest, був проведений віртуальний симпозіум із міжнародною онлайн-участю, в якому взяли участь лікарі, науковці, дієтологи та інші ключові лідери громадської думки. Цей захід дозволив виявити чимало прогалин і бар’єрів та намітити шляхи їхнього вирішення.
Зі стислим оглядом представлених даних ми пропонуємо ознайомитися нашим читачам.
Екзокринний відділ ПЗ відіграє важливу роль у травленні та засвоєнні поживних речовин. Прогресуюча втрата зовнішньосекреторної функції ПЗ може призвести до різних видів недостатності як макроелементів (наприклад, білків, основних жирів), так і мікроелементів (особливо жиророзчинних вітамінів), що здатне спричинити тривожні ознаки та симптоми порушення травлення, як-от здуття живота, стеаторея. Крім того, це може вплинути на інші короткострокові та довгострокові фактори, що сприяють погіршенню здоров’я та зниженню якості життя. Наприклад, змінений метаболізм кальцію призводить до остеопенії та переломів кісток, погано контрольований діабет або саркопенія – до слабкості й зниження виживаності від супутніх захворювань.
Синдром ЕНПЗ
ЕНПЗ – це синдром, який складно точно визначити, діагностувати та належно лікувати в окремих пацієнтів, особливо в хворих із залишковою функцією ПЗ або після її резекції. Серед багатьох проблем, пов’язаних із визначенням ЕНПЗ як синдрому, є існування багатьох неспецифічних ознак і симптомів, що мають зв’язок з ЕНПЗ. Окрім того, існує низка захворювань і розладів, пов’язаних з ЕНПЗ, але тяжкість основного захворювання, необхідного для виникнення цього синдрому, дуже варіабельна й може бути пом’якшена різними компенсаторними механізмами шлунка та кишечнику. З метою діагностики ЕНПЗ можуть застосовуватися прямі (кількісне визначення стимульованої секреції ферментів і бікарбонатів) і непрямі тести (13С-тригліцеридний дихальний тест), котрі мають свої переваги та недоліки.
Методи кількісного визначення стимульованої секреції ферментів і бікарбонатів характеризуються високою точністю, але є інвазивними, складними у виконанні та економічно затратними. Утім, сьогодні відсутні загальноприйняті референтні значення отриманих результатів, тому оцінка функції ПЗ є дость приблизною.
Оскільки розвиток ЕНПЗ свідчить про зниження вироблення ферментів ПЗ нижче за критичний поріг, лікування передбачає застосування замісної терапії ферментами (ЗТФ) ПЗ у кількостях, необхідних для відновлення травлення та засвоєння поживних речовин до прийнятного діапазону.
Харчування також є загальним терміном, що охоплює засвоєння та використання всіх метаболічних і фізіологічних потреб живих організмів у різноманітних умовах. З огляду на цей цілісніший погляд поріг для ЕНПЗ слід визначати з урахуванням:
- харчових потреб пацієнта, в т. ч. віку, супутніх захворювань та хронічних запальних / катаболічних станів;
- споживання їжі, враховуючи доступність їжі, культуру, спеціалізовані дієти, поживну цінність обраних продуктів;
- залишкової екзокринної функції ПЗ (ЕФПЗ) (обговорюється нижче);
- абсорбційної здатності кишечнику під впливом нормальної або післяопераційної анатомії, функції слизової оболонки, моторики,запалення, мікробіому та фізіологічної адаптації.
Оновлене визначення ЕНПЗ необхідне для розгляду як стану функції ПЗ, так і позапанкреатичних факторів. Окрім того, поріг для діагностики ЕНПЗ потребує глобальної оцінки пацієнта.
Зв’язок між функцією ПЗ та ЕНПЗ
Сьогодні визнано, що ПЗ має великий екзокринний резерв і що ЕНПЗ виникає лише тоді, коли залишкова секреція ПЗ становить <10% від норми. Ця теза підтверджується результатами часто цитованого дослідження 1973 року, яке продемонструвало, що для збільшення виділення фекального жиру екскреція панкреатичної ліпази має становити <10%. Однак результати інших досліджень продемонстрували значно більшу варіабельність цього показника, що ставить під сумнів цю тезу.
Поріг для розвитку ЕНПЗ визначається не лише екзокринною секреторною здатністю ПЗ, а й потребами пацієнта в харчуванні, дієтичними уподобаннями, режимом харчування, станом та функцією кишечнику й іншими супутніми захворюваннями. Отже, існують неекзокринні фактори ПЗ, які можуть підтримувати травлення та всмоктування, також вони мають вирішальне значення для визначення та контролю ЕНПЗ.
У контексті синдрому ЕНПЗ клініцисти спочатку хочуть знати, як передбачити, виявити, оцінити та діагностувати ЕНПЗ у своїх пацієнтів. Окрім того, вони хочуть розуміти, як призначати ЗТФ, коли вона показана, як правильно дозувати препарат і контролювати терапію, а також їм слід знати додаткові стратегії для покращення харчування за допомогою дієти та різних добавок і те, як відстежувати стан харчування, загальний стан здоров’я із часом, а також те, коли потрібна ад’ювантна терапія. Цими знаннями необхідно ділитися та координувати їх з іншими фахівцями, включаючи дієтологів та спеціалістів, як-от гастроентерологи, ендокринологи та хірурги.
Дефіцит нутрієнтів, порушення травлення та всмоктування, пов’язані з ЕНПЗ
ЕНПЗ зазвичай підозрюють у контексті діагностованої патології ПЗ та специфічного дефіциту макро- чи мікронутрієнтів або тривожних клінічних симптомів абдомінального болю, здуття живота, метеоризму, діареї, стеатореї чи ненавмисної втрати маси тіла. Травні ферменти ПЗ відіграють важливу роль на одному з етапів шляху засвоєння їжі.
Дефіцит харчування при захворюваннях ПЗ, як-от хронічний панкреатит, зазвичай складається з комбінації зниженого споживання їжі, порушення травлення і засвоєння, що поєднується з гострим й хронічним запаленням, призводить як до зміни складу тіла (співвідношення жиру, м’язової маси), так і до зниження біологічних функцій.
Порушення травлення означає недостатнє або неповне розщеплення поживних речовин у шлунково-кишковому тракті (часто це відбувається через відсутність специфічних травних ферментів у різних відділах шлунково-кишкового тракту). Нестача травних ферментів ПЗ компенсується ферментами з ротової порожнини до товстої кишки, які перетравлюють вуглеводи, білки та деякі жири, за винятком перетравлення специфічних жирів, для яких потрібні саме травні ферменти ПЗ. Захворювання порожнини рота, шлунка, кишечнику (непереносимість лактози, дефіцит сахарази-ізомальтази) та різні хірургічні втручання також можуть сприяти порушенню травлення.
Порушення всмоктування описує недостатній або порушений транспорт поживних речовин із просвіту кишечнику до організму. Деякі поживні речовини поглинаються в певних відділах травного тракту, тому регіональні кишкові захворювання, як-от целіакія, хвороба Крона, різні ентеропатії або хірургічне видалення чи шунтування, спричинять вибірковий або специфічний дефіцит. Генетичні особливості можуть сприяти порушенням травлення та мальабсорбції. Порушення моторики, токсини, надмірне підвищення кількості бактерій у тонкій кишці та інші розлади також можуть впливати на засвоєння поживних речовин.
Повна оцінка EPI полягає не лише в діагностиці зовнішньосекреторного дефіциту ПЗ, а й у ретельному розгляді всіх факторів і станів шлунково-кишкового тракту, які можуть сприяти дефіциту харчування в пацієнта. Ці міркування необхідно враховувати в планах лікування та моніторингу ЕНПЗ.
Перетравлення поживних речовин панкреатичними ферментами
ПЗ експресує та виділяє широкий спектр травних ферментів, спрямованих на численні компоненти білків, вуглеводів, жирів, фосфоліпідів і нуклеїнових кислот. Інші частини травної системи також продукують травні ферменти, які можуть значною мірою компенсувати втрату секреторної функції ПЗ. Виняток – перетравлення жиру, де важливу роль відіграє ПЗ. Клінічно значущі проблеми травлення та всмоктування жиру є особливо важливими при муковісцидозі, тому більшість визначних клінічних досліджень було проведено саме на цих пацієнтах.
Диференційна діагностика ЕНПЗ
Через труднощі в діагностиці ЕНПЗ та її загальних хронічних симптомів, як-от біль у животі, здуття живота та діарея, існує низка станів, які можуть імітувати ЕНПЗ, бути наявними одночасно з нею та/або впливати на відповідь на ФЗТ. Ці захворювання та стани включають целіакію, надмірний бактеріальний ріст тонкої кишки, дефіцит дисахаридази, запальні захворювання кишечнику, жовчнокислу діарею, лямбліоз, цукровий діабет (особливо тривалий ЦД 1 типу), функціональні стани, як-от синдром подразненого кишечнику тощо.
Ці клінічні ознаки слід ураховувати під час встановлення діагнозу ЕНПЗ, коригування дози ФЗТ і оцінки її ефективності. Перш ніж вважати ФЗТ неефективною, важливо забезпечити адекватне дозування ферментного препарату.
Целіакія
Целіакія може як імітувати ЕНПЗ, так і бути причиною її розвитку. Свіжий метааналіз 460 пацієнтів із нещодавно діагностованою целіакією продемонстрував, що загальна поширеність ЕНПЗ при встановленні діагнозу становила 26,2%. Коли хворих лікували безглютеновою дієтою (БГД), загальна поширеність ЕНПЗ знизилася загалом до 8%. Пацієнти з нещодавно діагностованою целіакією, які отримували БГД, мали значно менше шансів мати ЕНПЗ порівняно з тими, хто її не отримував (p=0,031). В іншому спостережному дослідженні 30% хворих із целіакією скаржилися на постійні симптоми діареї. В осіб, що отримували лікування ЕНПЗ за допомогою ЗТФ, а також лікування целіакії, з часом могло спостерігатися покращення перебігу ЕНПЗ із відповідним підвищенням рівня фекальної еластази.
Надлишковий бактеріальний ріст у тонкій кишці (НБРТК)
НБРТК може проявлятися здуттям живота, діареєю, болем / дискомфортом у животі та стеатореєю і у тяжких випадках нагадувати ЕНПЗ. Невеликі дослідження за участю пацієнтів із хронічним панкреатитом та ЕНПЗ продемонстрували приблизну поширеність НБРТК у цій популяції на рівні 15%. У подальшому метааналізі 13 досліджень (518 пацієнтів із хронічним панкреатитом, які пройшли тестування на НБРТК) загальна поширеність НБРТК становила 38,6%, при цьому ймовірність НБРТК суттєво зростала за наявності ЕНПЗ (відносний ризик 2,5), що підтверджує НБРТК як причину, так і наслідок порушення травлення.
Інші розлади з ознаками, схожими на ЕНПЗ
Є кілька менш поширених станів, що можуть імітувати перебіг ЕНПЗ. Метеоризмом, здуттям живота та діареєю може проявлятися дефіцит дисахаридаз (наприклад, лактази), сахарази-ізомальтази (палатинази) і мальтази-глюкоамілази, при цьому 46,7% дорослих пацієнтів із діагностованим дефіцитом дисахаридази мали шлунково-кишкові симптоми. Приблизна поширеність ЕНПЗ при хворобі Крона складає 14%, за виразкового коліту – 22% (ЕНПЗ діагностували за допомогою визначення фекальної еластази). Більш ранні дослідження з використанням секретину та церулеїну для діагностики ЕНПЗ продемонстрували зниження ліпази у 58% пацієнтів із хворобою Крона та у 80% хворих з виразковим колітом, при цьому 34% пацієнтів із запальними захворюваннями кишечнику мали аномалії протоки ПЗ за даними ендоскопічної ретроградної холангіопанкреатографії. Також слід ураховувати, що перебіг ЕНПЗ або СПК може нагадувати деякі захворювання кишечнику інфекційної етіології, передусім лямбліоз.
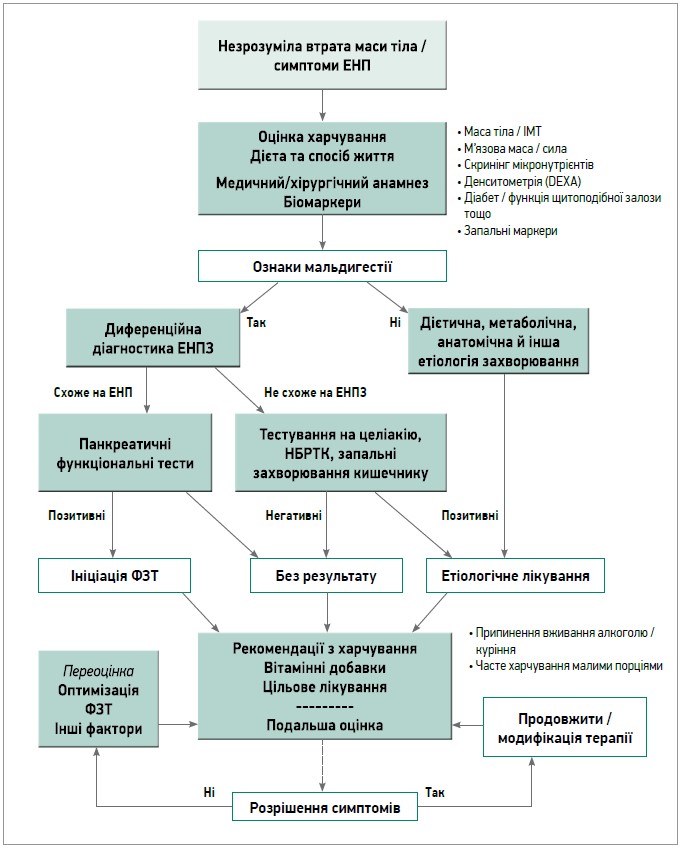
Отже, існує низка станів та захворювань, які можуть викликати симптоми, схожі на EНПЗ, що потребує обов’язково проведення відповідної диференційної діагностики та подальшого вибору терапії. Стислий алгоритм наведено на рисунку 1.
Рис. 1. Оцінка та лікування за підозри щодо ЕНПЗ
Примітка: затемнені рамки представляють етапи оцінки та прийняття рішень, які зумовлюють раціональне лікування ЕНПЗ і порушень травлення, котрі супроводжуються недостатністю харчування
Тести на визначення функції ПЗ для діагностики ЕНПЗ
Існує консенсус, що тестування ЕФПЗ є важливим для діагностики та лікування ЕНПЗ, але наразі не існує оптимального тесту для її визначення. Крім того, функція ПЗ – лише один із компонентів травлення та всмоктування, що необхідно враховувати в лікуванні чи профілактиці дефіциту мікро- або макроелементів.
Оцінка ЕФПЗ необхідна для встановлення об’єктивного діагнозу ЕНПЗ на тлі хронічного панкреатиту, втрати маси тіла після гострого або рецидивуючого гострого панкреатиту, лікування раку ПЗ, після її резекції, при муковісцидозі та інших рідкісних захворюваннях. Визначення ЕФПЗ також може бути корисним для лікування інших станів, як-от тривалий цукровий діабет (особливо з атрофією ПЗ), запальних захворювань кишечнику, синдрому Золлінгера - Еллісона або резекції шлунка. Вибір методу визначення ЕФПЗ є складним завданням і зазвичай відрізняється в різних діагностичних центрах.
Харчування при хронічному панкреатиті
Після підтвердження діагнозу ЕНПЗ слід провести загальну оцінку симптомів, статусу харчування, лікарських засобів, дієти та способу життя. Потім цю інформацію можна застосувати для багатогранного підходу до лікування з акцентом на харчуванні, модифікації способу життя та ФЗТ (рис. 1).
Одним із найважливіших компонентів в оцінці пацієнтів із захворюванням ПЗ та потенційним ЕНПЗ є оцінка харчових потреб і дієти сертифікованим дієтологом, який має досвід роботи з пацієнтами із захворюваннями ПЗ та працює як ключовий учасник міждисциплінарної команди з ведення таких хворих. Такий фахівець повинен мати необхідний досвід щодо оцінки основних метаболічних потреб на основі віку, статі пацієнта, антропометричних показників і конституції тіла. Метаболічні потреби також залежать від періоду росту (в дітей), рівня фізичної активності, ступеня активного запалення та катаболічного стану, патологічної втрати маси тіла, її дефіциту відповідно до конституційного типу, саркопенії. Біомаркери стану харчування також важливо враховувати (обговорюються нижче). Дієтолог обов’язково повинен оцінювати споживання з їжею (враховуючи розмір порції / закуски, структуру та частоту прийому їжі) макроелементів (жири, білки, вуглеводи, клітковина) і мікроелементів (жиророзчинні вітаміни, кальцій, залізо), спосіб приготування їжі, прийом пацієнтом збагачених мікроелементами харчових добавок. Дієтолог має співпрацювати з клініцистами для корекції таких факторів, як надмірне вживання алкоголю, куріння, метаболічні порушення, захворювання щитоподібної залози, рак та інші супутні захворювання. Ця базова оцінка є важливою, оскільки стратегії зміни дієти або доставки поживних речовин слід розглянути до застосування ФЗТ. Дефіцит харчування важливо виявити та скоригувати ще до того, як він призведе до розвитку явних клінічних проблем. Компоненти індивідуальної оцінки, пов’язаної з харчуванням, представлено на рисунку 2.
Рис. 2. Індивідуалізована оцінка статусу харчування
На особливу увагу в контексті управління харчуванням заслуговують такі розлади, як запалення, остеопороз, саркопенія.
Запалення
Хронічне запалення низької інтенсивності, яке спочатку вивчали в людей похилого віку, є станом, який характеризується підвищенням рівнів маркерів запалення в крові. Як виявилося, хронічне запалення асоціюється з підвищеним ризиком розвитку хронічних захворювань, інвалідності, слабкості та передчасної смерті. Цей стан також може бути важливим при хронічному панкреатиті. Хронічне системне запалення характеризується підвищеним рівнем прозапальних цитокінів (зокрема, IL-6, IL-4, TNF, Т-клітинного фактора-β, IL-8) і низьким – протизапальних цитокінів (включаючи IL-10). Системне запалення при хронічному панкреатиті може загостритися у зв’язку з тривалою неоптимальною дієтою, інтенсивним курінням, ЕНПЗ, що сприяє розвитку остеопорозу та саркопенії. Крім того, системне запалення пов’язане зі зниженням якості життя пацієнтів із хронічним панкреатитом, що підтверджується використанням стандартизованих інструментів оцінки як у загальних (наприклад, опитувальники EORTC QLQ-C30. SF-12 і PAN-28), так і окремих ділянках, включаючи біль, фізичне та когнітивне функціонування.
Остеопороз
Метааналіз 10 досліджень показав, що ⅔ пацієнтів із хронічним панкреатитом мали знижену мінеральну щільність кісткової тканини (остеопороз або остеопенія), а в половині досліджень повідомлялося про зв’язок між низьким рівнем фекальної еластази-1 і низькою щільністю кісткової тканини. Нещодавно вимога до базової оцінки щільності кісткової тканини (подвійна рентгенівська абсорбціометрія, DXA) була внесена до рекомендацій, причому повторну DXA рекомендується виконувати кожні два роки. Пацієнти із хронічним панкреатитом повинні дотримуватися основних профілактичних заходів для збереження щільності кісткової тканини (фізична активність, відмова від алкоголю / куріння, адекватне споживання вітаміну D та кальцію). Втім, оптимальна стратегія фармакологічного лікування остеопорозу та зміни способу життя при хронічному панкреатиті наразі невідома у зв’язку з відсутністю відповідних клінічних досліджень.
Саркопенія
Саркопенія означає втрату м’язової маси, сили та функції м’язів; частіше виникає у пацієнтів із хронічним панкреатитом з ЕНПЗ, ніж без, а також у деяких хворих з ожирінням, коли одночасно спостерігаються надлишок жиру та низька м’язова маса. В одному дослідженні, проведеному на когорті зі 132 пацієнтів із захворюваннями ПЗ, саркопенія була єдиним клінічним фактором, незалежно пов’язаним з ЕНПЗ. Призначена фізична активність може допомогти запобігти як остеопорозу, так і саркопенії. Дивно, але немає жодних досліджень, які б оцінювали ефективність впливу фізичної активності на саркопенію при хронічному панкреатиті. Давніше 12-тижневе дослідження продемонструвало покращення якості життя та показників стресу на тлі заняття йогою (проти відсутності втручання).
Наслідки захворювання тісніше пов’язані з будовою тіла, ніж просто з індексом маси тіла (ІМТ). Врахування як надлишку жиру, так і зменшення м’язової маси надає точнішу оцінку харчового статусу. Було продемонстровано негативний вплив саркопенії та зміненої композиції тіла на перебіг хронічного панкреатиту, неоплазій ПЗ та інших локалізацій, лімфом, прогноз трансплантації печінки, екстракорпоральну мембранну оксигенацію в хворих на COVID-асоційовану пневмонію. Отже, статус харчування є важливим, але його майже неможливо точно визначити традиційними вимірюваннями рівня альбуміну в сироватці крові. Найімовірніше, оцінка статусу харчування має ґрунтуватися на аналізі будови тіла, визначеної за допомогою комп’ютерної томографії. Слід зазначити, що оцінку м’язової сили і фізичної працездатності (як-от сила кисті та швидкість ходи) рекомендується проводити разом із вимірюванням кількості / якості м’язів. На думку експертів, регулярний скринінг на саркопенію є важливішим за визначення маси тіла та ІМТ.
Замісна терапія ферментами ПЗ: стратегії та цілі
На додаток до модифікації дієти та способу життя ФЗТ є основою лікування ЕНПЗ. Було показано, що ФЗТ знижує стеаторею, зменшує втрату маси тіла, здуття живота та біль після прийому їжі, покращує харчування і є безпечною. Препарати для ФЗТ містять різні концентрації (протеаза, амілаза та ліпаза), однак розрахунок дози лікарського засобу визначається саме вмістом ліпази. Більшість препаратів мають кишковорозчинну оболонку. Є кілька легкодоступних варіацій панкреатичних ферментів, що продаються без рецепта. Хоча їх легше отримати (коштують вони дешевше), пацієнтів слід попередити, що їхній склад і дозування не є ні стандартизованими, ні регламентованими, а їхня ефективність та безпека невідомі.
Дозування ферментів
Типова початкова доза ФЗТ залежить від віку та маси тіла і походить від рекомендацій щодо лікування ЕНПЗ у пацієнтів із муковісцидозом. Слід зазначити, що останні не враховують багато інших змінних, які тут обговорюються, а скоріше надають оцінку для «середнього» суб’єкта з тяжкою формою ЕНПЗ. Для немовлят обґрунтованою початковою дозою є 2000-4000 ОД ліпази на 120 мл суміші або грудного молока. Дітям віком до 4 років слід давати щонайменше 1000 ОД ліпази на кг маси тіла за один прийом їжі та 500 ОД на кг за перекус. Для дітей віком від 4 років і дорослих типова початкова доза становить 500 ОД ліпази на кг за один прийом їжі (наприклад, 40 000 ОД для пацієнта з масою тіла 80 кг) і 250 ОД ліпази на кг (20 000 ОД для хворого з масою тіла 80 кг) за перекус. Цю дозу слід титрувати за потреби для зменшення стеатореї або шлунково-кишкових симптомів порушення травлення з подальшою оптимізацією на основі цілісного плану лікування. Максимальна доза становить 2500 ОД ліпази на кг за один прийом їжі або 10 000 ОД ліпази на кг на добу. Для порівняння: нормальна ПЗ виділяє ≈900 000 ОД ліпази за один прийом їжі (11 250 ОД/кг у людини з масою тіла 80 кг). Для пацієнтів із муковісцидозом може бути важливим застосування максимальної або дещо нижчої дози для зниження ризику розвитку фіброзної колонопатії.
Хворих слід навчити правильному застосуванню, включаючи важливість прийому під час їжі (в рецепті має бути зазначено, що необхідно приймати під час їжі або перекусу). Ліки не можна подрібнювати або розжовувати, оскільки це може спричинити подразнення слизової оболонки порожнини рота. Якщо пацієнт не може проковтнути капсулу, що містить сфери або мікросфери ферменту із захисним покриттям, її можна відкрити, висипати її уміст та перемішати кульки в невеликій кількості яблучного пюре. При застосуванні ФЗТ можуть з’явитися такі побічні ефекти, як нудота, спазми в животі, здуття живота, діарея та закреп. Рідкісні побічні явища ФЗТ включають фіброзувальну колонопатію, алергічні реакції та гіперурикозурію.
Перешкоди до використання ФЗТ
Комплаєнс може бути низьким через часте дозування, час перорального прийому та вживання великої кількості таблеток. Призначення капсул / таблеток більшої ємності для пацієнтів, які потребують високих доз препарату, може покращити ситуацію. Втім, такі капсули/таблетки складніше проковтнути. Хворі можуть відмовитися або бути не в змозі приймати ФЗТ через релігійні переконання (хоча і мусульмани, і євреї можуть мати спеціальний дозвіл на прийом цих рятівних препаратів, що виготовляються із ПЗ свиней), алергію на свинину (хоча такий ризик є низьким) або гіперурикемію при застосуванні дуже високих доз препарату (у зв’язку з ризиком подагри). Вартість також може бути проблемою для деяких пацієнтів, тому багато рецептів узагалі не затребуються через вартість. Однак існують програми допомоги хворим, доступні через фармацевтичні компанії. Ці програми допомагають зменшити власні витрати, якщо пацієнт відповідає визначеним критеріям.
Моніторинг відповіді на лікування
Моніторинг симптомів, як-от стабілізація / збільшення маси тіла, зменшення стеатореї / діареї, здуття живота після їжі, болю та метеоризму, є надійними показниками ефективності лікування ЕНПЗ. Прості вимірювання сили та функції м’язів також корисні для відстеження ефективності терапії. Об’єктивне тестування (визначення фекального жиру або дихальний тест) під час проведення ФЗТ на практиці використовується рідко. Важливо зазначити, що ФЗТ не впливає на рівень фекальної еластази ПЗ (наприклад, FE-1), і хоча це надійний інструмент для діагностики ЕНПЗ, його не слід використовувати як маркер терапевтичної відповіді.
Для пацієнтів із постійними побоюваннями щодо мальабсорбції, незважаючи на модифікацію дієти, способу життя та дотримання ФЗТ, є кілька варіантів подальших дій. Дозу ФЗТ слід титрувати за потреби (наприклад, до 90 000 ОД на прийом їжі в дорослих), щоб досягти помітного покращення стеатореї. Хоча багато ферментних препаратів мають кишковорозчинну оболонку, додавання інгібітора протонної помпи або агоніста H2-рецепторів може покращити збереження цілісності лікарської форми в шлунку. Якщо симптоми ЕНПЗ зберігаються, незважаючи на вищезазначене, слід розглянути інші альтернативні причини мальабсорбції. Може знадобитися обстеження на виявлення супутньої целіакії, синдрому надмірного бактеріального росту, діареї, викликаної жовчними кислотами, лямбліозу, злоякісного новоутворення та СПК.
Підготував В’ячеслав Килимчук

Медична газета «Здоров’я України 21 сторіччя» № 17 (534), 2022 р.