24 березня, 2023
Автономна дисфункція в пацієнтів, які одужали від COVID‑19: клінічні особливості, патогенетичні механізми та можливості корекції
Коронавірусна хвороба (COVID‑19), яка спричиняється вірусом SARS-CoV‑2, з’явилася наприкінці 2019 р. і швидко набула масштабів пандемії, що створила безпрецедентні проблеми для всесвітньої системи охорони здоров’я. Натепер інфекція пов’язана не лише з численними тяжкими клінічними проявами, з якими стикаються пацієнти під час її перенесення, а й із тривалими постінфекційними наслідками, відомими як постковідний синдром. Одним із його проявів є автономна дисфункція, котра може значно погіршити якісь життя після перенесеної хвороби, через що потребує вчасного й ефективного лікування.
Постковідний синдром – це широкий спектр клінічних проявів, які виникають через ≥4 тиж після першого зараження вірусом SARS-CoV‑2. Зважаючи на повсюдне поширення інфекції організмом, прояви цього розладу характеризуються багатофакторністю. За даними Центрів із контролю та профілактики захворювань США (CDC), ознаками синдрому можуть бути кашель, діарея, висип на шкірі та слизових оболонках, порушення нюху та/або смаку тощо.
Нещодавно було виявлено, що одним із проявів постковідного синдрому є автономна дисфункція – стан дисрегуляції вегетативної нервової системи з розвитком функціональних порушень із боку практично всіх систем організму. Цей розлад трапляється з частотою 10-30%, і за період пандемії COVID‑19 епідеміологічні показники вегетативної дисфункції значно виросли, що насамперед пов’язано з особливостями патогенезу інфекції та запобіжними заходами, зокрема карантином, який значно підвищує рівень стресу в загальній популяції.
Клінічна картина «класичної» автономної дисфункції надзвичайно різноманітна та складається як з астенічного й респіраторного синдромів, так і з розладів судинного тонусу або ознак ураження органів шлунково-кишкового тракту (ШКТ).
Астенічний синдром у пацієнтів з автономною дисфункцією проявляється втомою, зниженням пам’яті та здатності до концентрації уваги, емоційною лабільністю, тривожністю, безсонням, порушенням координації рухів тощо.
Розлади судинного тонусу (дистонія) клінічно проявляються головним болем, почервонінням шкіри тіла, вираженим червоним дермографізмом («гра вазомоторів»), лабільністю артеріального тиску, тимчасовим порушенням зору, «мерехтінням мушок» перед очима, відчуттям пульсації в голові, пульсувальним шумом у вухах, похолоданням кінцівок.
Респіраторний синдром виникає епізодично та характеризується прискореним поверхневим диханням під час фізичного навантаження та хвилювання, відчуттям неповного вдиху або видиху, потребою періодично глибоко вдихати повітря.
Зміни з боку органів ШКТ можуть проявлятися зниженням апетиту, нудотою, блюванням, печією, відрижкою, болями в животі, функціональним закрепом або діареєю, метеоризмом.
Як прояв постковідного синдрому автономна дисфункція має певні особливості. Зокрема, через патогенез вірусу, який полягає в ураженні органів дихання, нервової системи та судин, на перші місця за частотою виникнення виходять саме загальноневрологічні, респіраторні та цереброваскулярні прояви. Наприклад, протягом 2020 р. серед усіх пацієнтів із перенесеною COVID‑19 у 67% хворих розвинулися неврологічні розлади, асоційовані з автономною дисфункцією, в 53% – ознаки респіраторного синдрому, а дистонія – в 49% хворих. За даними N. W. Larsen і співавт., найчастішими симптомами, які виникають у постковідних пацієнтів, є:
- постійна втома;
- головний біль;
- когнітивні порушення (так званий туман у голові);
- задишка;
- порушення сну;
- ортостатична гіпотензія;
- постуральна тахікардія;
- лабільність артеріального тиску;
- розвиток гіпертонічної хвороби;
- розлади ШКТ (біль у животі, нудота, блювання);
- синдром активації тучних клітин (ангіоедема, бронхообструкція, почервоніння тіла чи окремих його частин).
N. W. Larsen і співавт. виявили, що 71% пацієнтів після перенесеної коронавірусної інфекції скаржилися на постійну втому, а 61% – на головний біль. Окрім того, були описані випадки гострої запальної демієлінізувальної полінейропатії та невропатії дрібних волокон після COVID‑19, які також відомі потенційною асоціацією з вегетативною дисфункцією.
Іншою особливістю автономної дисфункції після коронавірусної інфекції є те, що частіше прояви розладу виникають унаслідок гіперактивності симпатичної нервової системи. Наприклад, S. Sasaki та співавт. виявили, що гіперадренергічний стан організму є основою точкою в патогенезі постковідної дисфункції вегетативної нервової системи. Основним механізмом, який дає змогу пояснити цю особливість, є зниження вмісту γ-аміномасляної кислоти (ГАМК) у нейронних синапсах.
ГАМК – це амінокислота, що є одним з основних гальмівних нейромедіаторів у центральній нервовій системі. За даними останніх досліджень, приблизно 60-75% нейронів головного мозку є ГАМК-ергічними. Jie та співавт. виявили, що низькі рівні ГАМК або порушення функціонування ГАМК-ергічних синапсів асоційовані з розвитком гострого та хронічного стресу, тривожними розладами й порушеннями сну.
Зокрема, ГАМК-ергічні нейрони регулюють потік імпульсів у мигдалеподібному тілі, модулюючи тим самим реакції на стресові ситуації. Крім того, значне поширення рецепторів до цього нейромедіатора в кортикомедулярних шляхах і супрахіазматичному ядрі вказують на його роль у підтримці циркадних ритмів і адекватного фазового сну. Водночас завдяки дії ГАМК у стовбурі мозку контролюється вегетативна та серцево-судинна діяльність, тому вважається, що зниження ГАМК у синапсах призводить до дисрегуляції вегетативної нервової системи, наслідком чого є виникнення в пацієнтів автономної дисфункції.
На сьогодні немає чітко встановленої причини зниження вмісту ГАМК у пацієнтів після COVID‑19, однак основними теоріями є імуноопосередковані механізми та пряме ураження вірусом мозкових структур.
Імуноопосередковані механізми розвитку автономної дисфункції при постковідному синдромі
На шляхи розвитку автономної дисфункції внаслідок дії імунокомпетентних клітин іще у 2007 р. вказувало дослідження M. J. Thieben і співавт., де в 41% пацієнтів із перенесеними вірусними інфекціями виникали симптоми дисрегуляції вегетативної нервової системи. Річ у тім, що прозапальні цитокіни (IL‑1, IL‑6, TNF) здатні проникати крізь гематоенцефалічний бар’єр, уражаючи іонні канали нейронів, тим самим збільшуючи концентрацію збудливих нейромедіаторів (глутамату, аспартату) та знижуючи рівень ГАМК у синапсах. Водночас наявність вірусного антигену провокує утворення високих титрів адренергічних та інших автоантитіл до рецепторів, пов’язаних із G-білком, що призводить до гіперактивності симпатичної нервової системи. Варто зауважити, що синдром активації тучних клітин, який зумовлює цитокіновий шторм і гіперзапалення, також був причетний до виникнення автономної дисфункції шляхом утворення автоантитіл до адренергічних рецепторів.
Пряме ураження тканин вірусом SARS-CoV‑2
Прикріплення коронавірусу до клітини залежить від наявності на її поверхні рецепторів ангіотензинперетворювального ферменту‑2 (ACE2), які сильно експресуються в епітеліальних (ендотеліальних) клітинах. Останні вистилають більшість тканин людського організму, включаючи артерії та вени, слизову оболонку дрібних бронхів, ентероцити тонкої кишки, проксимальні канальці нирок тощо. Fraser і співавт. виявили, що внаслідок ураження дихальної системи в період COVID‑19 у пацієнтів у віддаленому періоді хвороби розвивалися втома, непереносимість фізичних навантажень, когнітивні порушення та зниження працездатності.
Вважають, що через велику кількість рецепторів ACE2 у стінках судин у разі COVID‑19 ушкоджується рефлекторна дуга барорефлексу, який відповідає за підтримання артеріального тиску. Наслідком цього є розвиток гіперактивності симпатичної нервової системи й поява у хворих запаморочення, ортостатичної гіпертензії та постуральної тахікардії.
На окрему увагу заслуговує ураження SARS-CoV‑2 нервової системи. У 2021 р. J. Meinhardt і співавт. вдалося виділити рибонуклеїнову кислоту вірусу з нюхової цибулини, гілок трійчастого нерва (включаючи кон’юнктиву та рогівку), мозочка, мигдалини, дихальних і серцево-судинних ядер стовбура мозку. Раніше S. Shiers і співавт. виявили рецептори ACE2 у гангліях дорсального корінця, що є іншим потенційним шляхом для поширення вірусу волокнами вегетативної нервової системи, чим учені й пояснювали частіший розвиток автономної дисфункції в пацієнтів, які перенесли COVID‑19.
Водночас нещодавно було доведено, що вірус SARS-CoV‑2 завдяки своїм патогенним властивостям здатен імітувати структуру білків, які відповідають за синтез ГАМК, а також за синаптичну передачу імпульсів, через що відбувається порушення вивільнення нейротрансмітера в синаптичну щілину та зниження її рівня в синапсі. Наслідками цього є переважання активності збудливих медіаторів і розвиток гіперактивності симпатичної нервової системи.
Корекція автономної дисфункції після COVID‑19
Зважаючи на особливості етіології та патогенезу вегетативної дисфункції в пацієнтів після інфекції SARS-CoV‑2, основною метою лікувальної стратегії в таких хворих є нормалізація синтезу та функції нейротрансмітерів, зокрема ГАМК. Основними методами для цього є:
- Модифікація способу життя. Загалом полягає в нормалізації режиму дня та відпочинку, профілактиці гіподинамії шляхом помірної фізичної активності тощо.
- Дієта. У природному вигляді ГАМК міститься в картоплі, рисі та свіжому листі зеленого чаю, з яких отримують натуральні екстракти амінокислоти. Крім цього, для достатнього синтезу ГАМК необхідним є вживання продуктів, збагачених вітаміном В6, який виступає одним з основних коензимів для каталізації реакції утворення нейромедіатора. Джерелами вітаміну є фундук, волоські горіхи, скумбрія та більшість овочів.
- ГАМК-ергічна терапія. На сьогодні препарати ГАМК являють собою основний метод лікування тривожності та стресу в пацієнтів з автономною дисфункцією й не тільки, який дає змогу в максимально короткі терміни відновити рівень нейромедіатора в організмі.
Як ГАМК-ергічна терапія дедалі більшої популярності набуває фенібут (Біфрен, Acino) – стрес-лімітувальний препарат, який впливає на центральну нервову систему та швидкість реакції, бере активну участь у метаболічних процесах мозку шляхом підвищення рівня ГАМК у нейронних синапсах. Фенібут є похідним ГАМК і фенілетиламіну. Напряму впливаючи на синтез ГАМК, препарат покращує біоенергетичні показники головного мозку, чим усуває психоемоційне напруження, тривожність, поліпшує сон, стимулює пам’ять і навчання, зменшуючи основні прояви астенічного синдрому.
На відміну від транквілізаторів, відомих своїми седативними ефектами, під впливом препарату Біфрен у пацієнтів поліпшуються когнітивні функції та вже з перших днів після початку лікування покращується самопочуття, з’являються інтерес і мотивація до активної діяльності, що підтверджується результатами численних клінічних досліджень.
G. G. Bernston і співавт. виявили, що вже через 30 хв після прийому препаратів ГАМК значно зростає активність парасимпатичної нервової системи, яка відповідає за заспокоєння, нормальний сон і відпочинок після стресових ситуацій. Водночас A. Yamastsu та співавт. і T. Kanehira та співавт. спостерігали зниження рівнів гормонів стресу (кортизолу, адреналіну й норадреналіну) після прийому похідних ГАМК. Це свідчить про вплив фенібуту як на парасимпатичну, так і на симпатичну вегетативну нервову систему, що допомагає швидше відновити баланс між цими двома ланками.
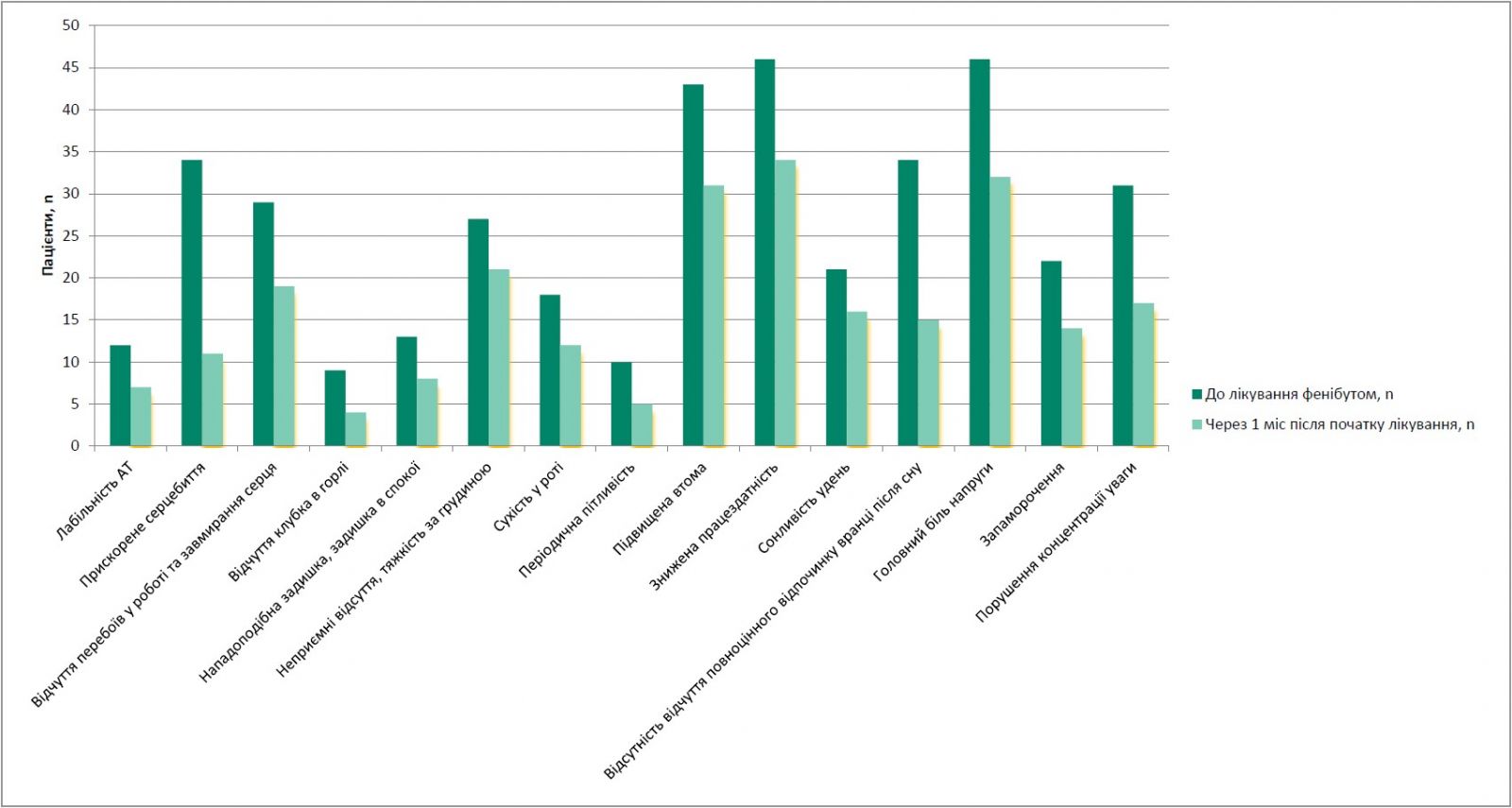
У клінічному дослідженні в пацієнтів з автономною дисфункцією через 1 міс після терапії Біфреном відзначили суб’єктивне покращення самопочуття: збільшення працездатності, нормалізацію сну, відчуття відпочинку після нічного сну, зменшення дратівливості, напруженості, метеочутливості (рис.).
Рис. Скарги пацієнтів з автономною дисфункцією до та після курсу лікування фенібутом (Приходько В.Ю., 2015)
Крім цього, було доведено імуномодулювальні властивості фенібуту, що дає змогу компенсувати імуноопосередковані шляхи виникнення автономної дисфункції. За даними I. N. Tyurenkov, фенібут здатен нормалізувати активність клітинної та гуморальної ланок імунітету, а також лімфопроліферативні процеси в імунокомпетентних органах (печінці, селезінці, лімфатичних вузлах).
Основними показаннями для призначення препарату Біфрен є:
- тривожність;
- хронічна втома;
- стрес і нав’язливі стани;
- емоційна лабільність;
- розлади сну;
- запаморочення;
- зниження пам’яті та здатності до концентрації уваги.
Як допоміжний засіб Біфрен використовується під час лікування абстинентного синдрому при алкоголізмі, хворобі Меньєра, запамороченнях, пов’язаних із дисфункцією вестибулярного апарату та для профілактики захитування. Крім того, за даними останніх досліджень, препарат має самостійну протиепілептичну дію, здатен знімати відчуття тяжкості в голові, зменшувати головний біль, покращувати швидкість і точність реакцій, посилювати та подовжувати дію снодійних, нейролептичних і протисудомних засобів.
За перорального прийому фенібут добре всмоктується та проникає в усі тканини організму (зокрема крізь гематоенцефалічний бар’єр), що дає змогу напряму впливати на патогенетичні ланки автономної дисфункції в пацієнтів із постковідним синдромом. Особливістю Біфрену є оптимальна лікарська форма – тверді желатинові капсули без лактози у складі. Завдяки цьому досягаються безпека та стабільний клінічний ефект, а також значно зменшується кількість побічних реакцій у зв’язку з мінімальною кількістю допоміжних речовин, які здатні спричинити алергічні реакції. Водночас капсули Біфрену не мають запаху та смаку й покриті гладкою оболонкою, яка полегшує ковтання й запобігає виникненню печії у хворих; завдяки цьому досягається вищий комплаєнс пацієнтів на тлі прийому препарату порівняно з іншими засобами для ГАМК-ергічної терапії.
Рекомендований курс лікування препаратом Біфрен становить 2-3 тиж, за потреби його можна продовжити до 4-6 тиж із повторенням декілька разів на рік. Зважаючи на біодоступність і клінічну ефективність фенібуту, цього часу цілком достатньо для відновлення запасів ГАМК в організмі та подальшого підтримання її нормального рівня з метою профілактики розвитку автономної дисфункції в пацієнтів, які одужали від COVID‑19.
Підготував Євгеній Ботаневич
UA-BIFR-PUB-022022-057