25 квітня, 2023
Інсулінові шприц-ручки – зручність і ефективність, перевірені часом
Еволюція пристроїв для введення інсуліну
Згідно з даними Всесвітньої організації охорони здоров’я, у 2014 р. понад 422 млн світової дорослої популяції мали цукровий діабет (ЦД). Протягом останніх десятиліть поширеність ЦД у світі стрімко зросла, переважно за рахунок неухильного підвищення захворюваності на ЦД 2 типу. [1]. Утім тягар ЦД 1 типу є не менш вагомим. За даними Gregory та співавт., станом на 2021 рік приблизно 8,4 млн осіб жили з ЦД 1 типу: з них 1,5 млн (18%) були молодше 20 років, 5,4 млн (64%) – віком 20-59 років, а 1,6 млн (19%) – ≥60 років. При цьому очікувана тривалість життя 10-річної дитини з ЦД 1 типу в 2021 р. коливалася в середньому від 13 років у країнах із низьким рівнем доходу до 65 років в економічно розвинених країнах. Відносно низька поширеність ЦД 1 типу та його віковий розподіл підкреслює передчасну смертність від нього та необхідність розробки дієвої стратегії, спрямованої на порятунок і подовження життя пацієнтів із ЦД 1 типу [2].
Еволюція пристроїв для введення інсуліну
Ефективний контроль діабету неможливий без достатнього комплаєнсу з боку пацієнта. Саме тому у веденні хворого на ЦД потрібно враховувати не лише потребу в інсуліні, але й спосіб життя та особисті уподобання пацієнта. Вибір максимально зручного та інтуїтивно зрозумілого пристрою доставки інсуліну дає можливість зробити інсулінотерапію (ІТ) максимально сумісною зі звичним ритмом життя пацієнта.
Перші 60 років після початку використання інсуліну в рутинній клінічній практиці флакон і шприц були основним способом введення препарату, хоча в деяких країнах (наприклад, у США) і сьогодні флакон і шприц все ще використовують найчастіше, незважаючи на те що цей спосіб введення асоціюється з такими негативними моментами, як:
- страх ін’єкцій [3];
- незручність використання;
- неточність дози [4];
- певне соціальне неприйняття в разі проведення ін’єкцій поза домом [5];
- помилки під час самостійного змішування інсуліну [6].
Ці недоліки призводять до зниження прихильності до лікування та стають причиною глибокого психологічного супротиву щодо використання інсуліну як серед хворих на діабет, так і серед медичних працівників [7, 8].
Поява інсулінових шприц-ручок певною мірою ліквідувала незручності, пов’язані з використанням флаконів і шприців. Перша шприц-ручка NovoPen була випущена в 1985 році. Це була дуже проста шприц-ручка з картриджем, що містив 150 Од інсуліну короткої дії (100 Од/мл), і голкою 27-го калібру. Шприц-ручка доставляла 2 Од інсуліну після натискання кнопки вгорі [9]. Відтоді інсулінові шприц-ручки продовжували удосконалюватися, стаючи дедалі складнішими пристроями, призначеними для задоволення більшої кількості потреб різноманітної та зростаючої популяції з діабетом. Сьогодні пропоновані функції охоплюють легкий вибір і корекцію дози, великі дисплеї (механічні та електронні) для відображення дози, застосування менших зусиль для ін’єкцій, невеликі розміри та портативність, легку зміну картриджа за допомогою кнопки, підтвердження дози в кінці ін’єкції, вищі максимальні дози, більша місткість картриджа, поділки для 1 і 1/2 Од інсуліну, а також візуальні і тактильні відмінності для легкого розрізнення ручок із різними інсулінами.
Результати досліджень показали, що використання шприц-ручок проти звичайних шприца та флакона супроводжувалося зростанням задоволеності пацієнтів лікуванням та підвищенням якості життя; ці переваги особливо важливі, адже доведений їх вплив на прихильність пацієнтів до лікування [10]. Інші дослідження показали, що шприц-ручки пов’язані зі зниженням вартості медичної допомоги, з меншою кількістю повідомлень про біль під час ін’єкції та поліпшеною поведінкою пацієнта, зокрема з кращою прихильністю до лікування. Завдяки легкості використання інсулінових шприц-ручок людям із проблемами зору або порушеною моторикою може бути особливо корисно використовувати інсулінову шприц-ручку, а не флакон і шприц.
Після використання більшість флаконів з аналогами інсуліну, картриджів і попередньо заповнених шприц-ручок необхідно викинути через 28 днів. Це означає, що багато пацієнтів, які використовують флакон об’ємом 10 мл, або витрачають інсулін марно, або застосовують інсулін після закінчення рекомендованої дати утилізації. Ця проблема зведена до мінімуму в пацієнтів, які використовують одноразові попередньо заповнені шприц-ручки об’ємом 1,5-3 мл або багаторазові шприц-ручки зі змінними картриджами [10].
SoloStar – фокус на ергономіку та індивідуалізацію потреб пацієнта
Доступні на сьогодні одноразові ручки, попри те що задовольняють потреби багатьох користувачів, усе ж мають певні недоліки. Саме з метою усунення цих недоліків було створено шприц-ручку SoloStar, яка поєднує в собі найкращі характеристики попередніх шприц-ручок і нові функції, спрямовані на задоволення потреб більшої аудиторії користувачів шприц-ручок. SoloStar було схвалено в ЄС у 2006 році. Це одноразова інсулінова ручка, призначена для використання один або кілька разів на день, з ємністю 300 Од (3 мл) інсуліну, що може використовуватися для введення інсуліну пацієнтами з ЦД 1 або 2 типу. Будова та основні компоненти пристрою SoloStar відображені на рисунку.
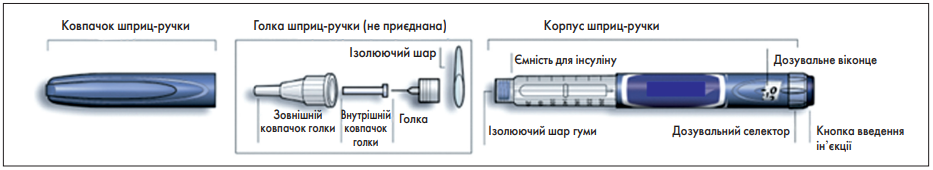 Рис. Будова та основні компоненти шприц-ручки SoloStar
Рис. Будова та основні компоненти шприц-ручки SoloStar
SoloStar було ефективно розроблено «з нуля», з урахуванням людських і ергономічних факторів та обмежень, а також із використанням технологічних інновацій. У результаті науковцям вдалося створити інтуїтивно зрозумілий і простий у використанні пристрій із тим самим загальним режимом роботи, що й інші ручки, але низкою покращених функцій.
Людський фактор був ключовим у розробці SoloStar. Порівняно з пацієнтами з ЦД 1 типу пацієнти з діабетом 2 типу, як правило, старші, мають декілька супутніх патологій і часто приймають чимало ліків від діабету та інших захворювань. Для визначення функцій, які б зробили використання ручки зручнішим для всіх потенційних користувачів, було проведено низку ергономічних тестів. Ці дослідження охоплювали збір антропометричних даних популяції передбачуваних користувачів для створення рекомендацій щодо найбільш підходящих базових розмірів ручки, встановлення відповідних даних про силу людини для визначення максимального робочого зусилля, необхідного для натискання кнопки ін’єкції, і збір інформації щодо оптимального відображення дози на екрані дисплею, для врахування потреб користувачів із вадами зору.
Отримані ергономічні знахідки вплинули на показники міцності та надійності SoloStar. Зокрема, пристрій достатньо міцний, щоб не зламатися, навіть якщо користувачі намагаються набрати понад 80 Од інсуліну або більше одиниць інсуліну, ніж залишилося в ручці.
Ергономічні знахідки також позитивно вплинули на такий параметр, як зусилля, необхідні для проведення ін’єкції SoloStar.
Високоефективний механізм витіснення забезпечує легкість введення інсуліну. Обмежена рухливість суглобів кисті – так звана хейроартропатія – поширене явище в пацієнтів із ЦД, яке може впливати на повсякденне життя і створювати проблеми під час введення інсуліну [11]. Було підраховано, що до 58% пацієнтів із ЦД мають обмежену рухливість суглобів кисті та значно нижчу силу обхвату порівняно зі здоровими особами групи контролю. Такі порушення зазвичай є результатом захворювань сполучної тканини або діабетичної нейропатії. Ергономічність SoloStar допомагає нівелювати цю проблему, що особливо важливо для пацієнтів з обмеженими фізичними можливостями. Застосування менших зусиль для ін’єкції означає, що користувач може стабільно натискати на кінець ручки, не відчуваючи втоми в руках або зменшення сили, з якою він тримає шприц-ручку. Це ключова функція для користувачів, яка допомагає їм почуватися комфортно під час ін’єкції та бути впевненими в тому, що вона успішно виконана.
Ще однією вагомою перевагою шприц-ручки SoloStar є точність дозування. Підтвердженням цього є повна відповідність SoloStar критеріям, визначеним Міжнародною організацією зі стандартизації (ISO), і, зокрема, стандартам ISO 11608-1, 11608-2 і 11608-3 для інсулінових шприц-ручок, головок і систем картриджів. Щоб відповідати стандартам ISO, шприц-ручки проходять низку тестувань, серед яких одним із ключових є оцінка точності дозування. Крім точності вимірювання стійкість дози за використання SoloStar перевірялася в діапазоні різних температур (5 °C, 18-28 °C і 40 °C), після зберігання за дуже високих і низьких температур (-40 °C, +70 °C) і після зберігання в циклічних, атмосферних умовах. У результаті було встановлено, що SoloStar, за умови належного використання, забезпечує стійку точність дозування, сприяючи правильному титруванню дози інсуліну без підвищення ризику гіпо- чи гіперглікемії [11].
Безумовні переваги використання шприц-ручок загалом і SoloStar, зокрема, в умовах реальної клінічної практики доведені в низці досліджень. Так, Najmi та співавт. протягом року оцінювали фармакоекономічні аспекти переходу зі звичайного інсуліну на шприц-ручки на прикладі комунального медичного закладу. Було встановлено, що використання шприц-ручок не лише супроводжувалося вагомими фінансовими перевагами (економія коштів становила 66 261 долар США на рік), але й покращенням самоконтролю діабету [12]. У ще одному дослідженні використання шприц-ручок, поряд з обізнаністю пацієнтів щодо діабету, середньою та вищою освітою та тривалістю діабету, було предиктором високої ефективності ІТ [13].
Два відкритих рандомізованих перехресних випробування досліджували рівень впевненості пацієнтів у дозуванні в разі використання звичайного флакона зі шприцом і шприц-ручки. У першому з цих досліджень 73% пацієнтів відчували більшу впевненість у точності дози інсуліну, введеної за допомогою шприц-ручки, проти 19% у тих, хто використовував для доставки інсуліну флакон і шприц [14]. В іншому дослідженні рівень упевненості пацієнтів щодо дозування в тих, хто використовував шприц-ручки, був на 88% вище за такий у тих, хто вимірював дозу за допомогою флакона та шприца [15].
Висновки
Один з аспектів, що впливає на ефективність і безпеку терапії ЦД і, відповідно, тривалість і якість життя пацієнтів, пов’язаний зі способом доставки інсуліну. Застосування шприц-ручок дає можливість оптимізувати і максимально спростити режим ІТ та зробити його сумісним із ритмом життя пацієнтів. Інноваційна система доставки інсуліну SoloStar задовольняє ширшу комбінацію потреб користувачів, ніж попередні шприц-ручки.
Перевагами пристрою є:
- простота застосування;
- менші зусилля, необхідні для здійснення ін’єкції;
- довжина, на яку висувається шприц-ручка після набору дози;
- міцність і надійність конструкції;
- вища максимальна доза інсуліну, яку можна ввести за одну ін’єкцію;
- легкість читання дози на дисплеї;
- зручність ідентифікації різних інсулінів у разі використання в шприц-ручці одного типу.
Проте ідеальна шприц-ручка має не просто поєднувати в собі безліч функцій, а й забезпечувати досягнення цілей лікування. Використання SoloStar, безумовно, полегшує цю задачу. За умови правильного застосування SoloStar точно введе обрану дозу інсуліну, забезпечуючи її надійне коригування та мінімізуючи ризик гіпо- чи гіперглікемії, що виникають через неточності введення дози. Використання SoloStar допомагає підвищити прихильність пацієнтів до ІТ та зменшити витрати на лікування, що підтверджується результатами досліджень.
SoloStar – інтуїтивно зрозумілий пристрій, завдяки якому пацієнти, які ніколи раніше не користувалися інсуліновою шприц-ручкою, можуть легко і швидко цьому навчитися. Відповідно, застосування SoloStar з інсуліном гларгіном – ефективний інструмент контролю ЦД на рівні як первинної, так і спеціалізованої медичної допомоги.
Список літератури – у редакції.
Підготувала Ганна Кирпач
Тематичний номер «Діабетологія. Тиреоїдологія. Метаболічні розлади» № 1 (61) 2023 р.



