13 січня, 2024
Алгоритм лікування терапевтично резистентної депресії
За матеріалами VI Науково-практичної конференції з міжнародною участю «Психосоматична медицина: наука та практика» (2‑3 листопада 2023 р.)
 Учасники VI Науково-практичної конференції «Психосоматична медицина: наука та практика», що відбулася на початку листопада 2023 року, обговорювали виклики, тенденції та шляхи розвитку цього напряму медичної науки в Україні та світі. Зокрема, особливий акцент було зроблено на роботі з військовослужбовцями та учасниками воєнних конфліктів: удосконаленні методів підвищення резилієнтності, стратегіях виживання в бойових умовах, наданні допомоги після перенесених травматичних втрат та поверненні до повсякденного життя. У межах цього заходу фахівці мали унікальну можливість для обміну досвідом за різними спеціальностями. Пропонуємо до вашої уваги короткий огляд доповіді «Терапевтичний алгоритм резистентної депресії», яку презентувала д.мед.н., завідувачка кафедри медичної психології, психосоматичної медицини та психотерапії Національного медичного університету імені О. О. Богомольця (Київ, Україна), професорка Олена Олександрівна Хаустова.
Учасники VI Науково-практичної конференції «Психосоматична медицина: наука та практика», що відбулася на початку листопада 2023 року, обговорювали виклики, тенденції та шляхи розвитку цього напряму медичної науки в Україні та світі. Зокрема, особливий акцент було зроблено на роботі з військовослужбовцями та учасниками воєнних конфліктів: удосконаленні методів підвищення резилієнтності, стратегіях виживання в бойових умовах, наданні допомоги після перенесених травматичних втрат та поверненні до повсякденного життя. У межах цього заходу фахівці мали унікальну можливість для обміну досвідом за різними спеціальностями. Пропонуємо до вашої уваги короткий огляд доповіді «Терапевтичний алгоритм резистентної депресії», яку презентувала д.мед.н., завідувачка кафедри медичної психології, психосоматичної медицини та психотерапії Національного медичного університету імені О. О. Богомольця (Київ, Україна), професорка Олена Олександрівна Хаустова.
Від чого залежить ступінь реакції на антидепресант?
Свою доповідь пані Хаустова розпочала з відповіді саме на це запитання. Ефект застосування антидепресанту (АД) залежить від стану активних молекул, реакції клітин та тканин. Тож останнім часом зросла кількість досліджень, присвячених зв’язку депресії з клітинною атрофією та морфологічними змінами у клітинах. Основний акцент у них робиться на лімбічних ділянках мозку.
На думку дослідників, хронічний стрес та депресія можуть чинити вплив на низку молекулярних подій. Зокрема, підвищення рівня синаптичних моноамінів та пов’язаних із ними рецепторів, які є ключовими для антидепресивного ефекту, є одним із результатів досліджень.
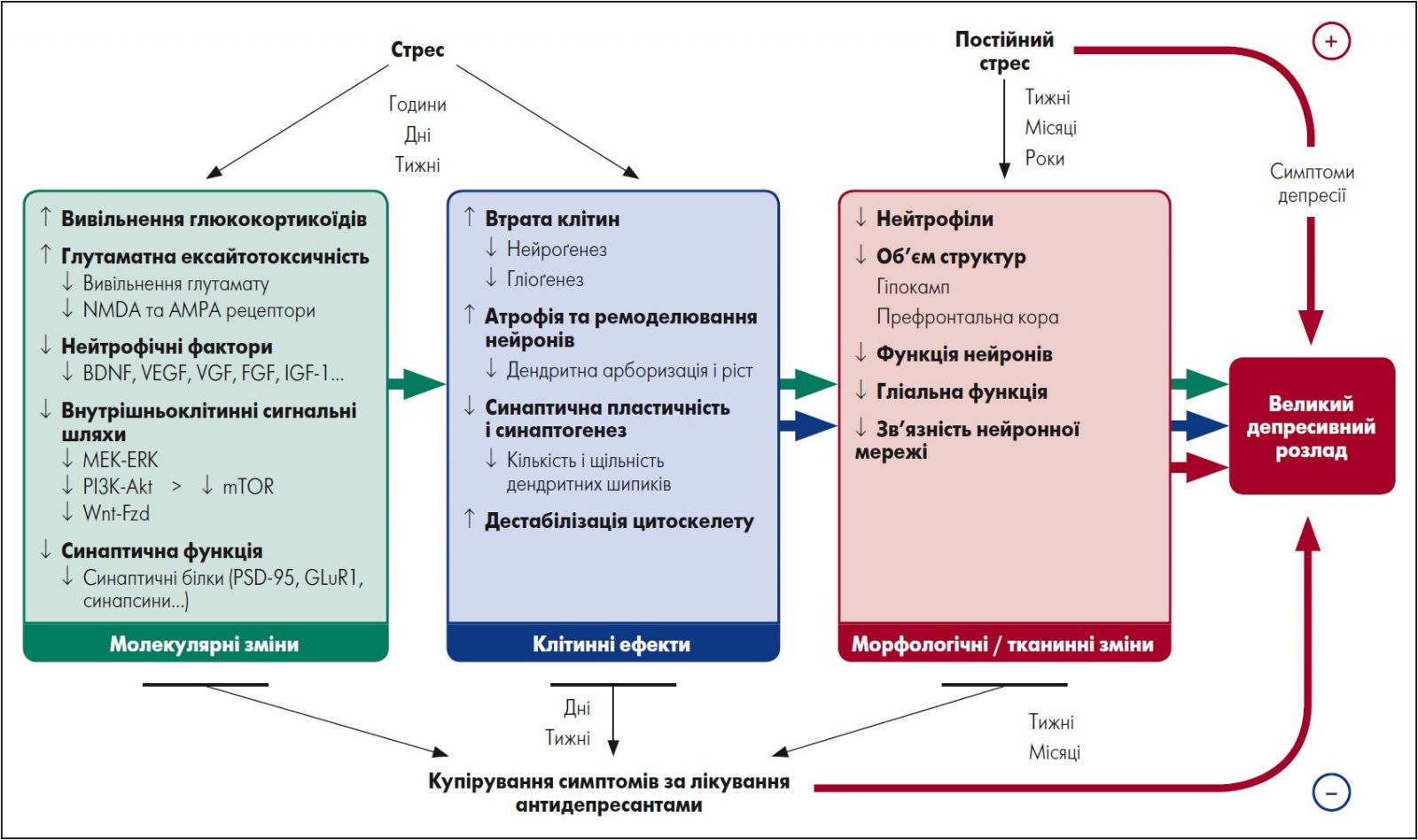
Ба більше, вчені виявили безліч внутрішньоклітинних сигнальних каскадів, які можуть бути використані у терапевтичній практиці застосування АД (рис. 1) (Duric and Duman, 2013).
Рис. 1. Ефект лікування антидепресантами на молекулярному, клітинному та морфологічному / тканинному рівнях
Адаптовано за Duric V. and Duman R. S. Depression and treatment response: dynamic interplay of signaling pathways and altered neural processes. Cell Mol Life Sci. 2013 Jan. Vol. 70, № 1. Р. 39‑53.
Особливий інтерес дослідників полягає у виявленні систем, які можуть відповідати за реакцію на стрес, зокрема нерегульовану активацію імунної системи та складні механізми синаптичної пластичності, важливі для швидкої відповіді на АД, як-от активізація шляху мішені рапаміцину в клітинах ссавців (mTOR) та синаптоґенез, індукований кетаміном (Duric and Duman, 2013).
Клінічні маркери резистентної депресії
Як зауважила пані Хаустова, маркери ефективності терапії депресії охоплюють коротку тривалість нелікованого захворювання та швидку відповідь на лікування. Ознаками резистентної депресії можуть бути низький рівень функціонування до розвитку захворювання, а також наявність психіатричних і фізичних ускладнень. Додатковими чинниками є стресові життєві ситуації, жорстоке поводження з дітьми та неприйняття лікування.
Серед нейровізуальних маркерів резистентної депресії можуть бути низький базовий об’єм гіпокампа, який виявляється за допомогою магнітно-резонансної томографії (МРТ), а також активація мікроглії, яку встановлюють за допомогою позитронно-емісійної томографії (ПЕТ) і радіоактивних лігандів, асоційованих із транслокаторним білком (TSPO).
Позитивна реакція на лікування депресії може бути пов’язана з високою активністю переднього відростка кори головного мозку, яку можна визначити за допомогою функціональної магнітно-резонансної томографії (фМРТ), електроенцефалографії (ЕЕГ) та ПET. За даними лабораторних аналізів крові, про позитивні тенденції під час лікування свідчить збільшення рівня мозкового нейротрофічного фактора (МНФ) у плазмі, а також зниження рівня інтерлейкіну 6 (ІЛ‑6). Показники резистентності депресії можуть охоплювати високий рівень фактора некрозу пухлин α (ФНФ-α) після лікування та підвищений базовий рівень С-реактивного протеїну.
Терапія афективних розладів за супутніх соматичних захворювань
Олена Олександрівна наголосила на тому, що лікарям за терапії афективних розладів також необхідно звертати увагу на взаємодію депресії із соматичними захворюваннями. Адже, з одного боку, депресія може призводити до ускладнення соматичних хвороб, а з іншого – останні, своєю чергою, можуть погіршувати перебіг депресії.
Первинна маніфестація афективних розладів передбачає загальне оцінювання стану соматичного здоров’я пацієнта. Зокрема, слід відстежувати чинники способу життя пацієнта, при цьому постійне навчання та заохочення особливо важливі для представників цієї вразливої групи. До того ж рекомендовано здійснювати ретельний моніторинг стану пацієнта під час застосування терапії для зменшення ризиків взаємодії ліків, токсичності та проблемних побічних реакцій (як-от метаболічний синдром) (Malhi et al., 2021).
Перша лінія терапії депресії з коморбідними станами
Препаратами вибору першої лінії терапії депресії з коморбідними станами є трициклічні антидепресанти (ТЦА) та селективні інгібітори зворотного захоплення серотоніну та норадреналіну (СІЗЗСН) (табл. 1).
|
Таблиця 1. Препарати першої лінії терапії за депресії з коморбідними станами |
|
|
Коморбідні стани |
Перша лінія терапії |
|
Хронічний біль |
ТЦА, СІЗЗСН (дулоксетин) |
|
Деменція |
Есциталопрам, міртазапін, бупропіон |
|
Постінсультні стани |
Есциталопрам, сертралін, циталопрам |
|
Цукровий діабет і глаукома |
Есциталопрам, циталопрам, флуоксетин, сертралін, бупропіон |
|
Примітки: СІЗЗС – селективні інгібітори зворотного захоплення серотоніну; ТЦА – трициклічні антидепресанти. |
|
Особливості застосування СІЗЗС за серцево-судинних патологій
Препаратами вибору за лікування ішемічної хвороби серця (ІХС) є:
- Сертралін, особливо у пацієнтів після інфаркту міокарда.
- Циталопрам, який слід застосовувати з обережністю в осіб із високим ризиком пролонгації скоригованого інтервалу QT (QTс) або із застійною серцевою недостатністю, які нещодавно перенесли інфаркт міокарда; із брадиаритмією, гіпокаліємією, гіпомагніємією, вродженим подовженим інтервалом QT.
Ці препарати мають мінімальні кардіальні та антихолінергічні ефекти, проте слід брати до уваги такі чинники: одночасне приймання сертраліну з ацетилсаліциловою кислотою та іншими антикоагулянтами може збільшити ризик кровотеч, особливо у літніх осіб; дія циталопраму пов’язана з дозозалежним підвищенням інтервалу QT.
У таблиці 2 наведено клінічні особливості перебігу депресії, які слід враховувати, обираючи АД.
|
Таблиця 2. Вибір АД залежно від клінічних особливостей перебігу депресії |
||
|
Клінічні особливості перебігу депресії |
Засоби першої лінії |
Засоби другої лінії |
|
Ангедонія |
СІЗЗС або СІЗЗСН |
Антагоніст α-адренорецепторів, тразодон, агомелатин |
|
Тривога |
СІЗЗС або СІЗЗСН, або антагоніст α-адренорецепторів, або тразодон |
ТЦА |
|
Порушення сну |
СІЗЗС або СІЗЗСН, або α-антагоніст, тразодон, агомелатин |
ТЦА |
|
Психомоторна загальмованість |
СІЗЗС, СІЗЗСН |
ТЦА |
|
Атипова (гіперфагія, гіперсомнія) |
СІЗЗС або СІЗЗСН |
ТЦА |
|
Психотичні ознаки |
Монотерапія СІЗЗСН або комбінація СІЗЗС з ААП |
ТЦА або антагоніст α-адренорецепторів у монотерапії / комбінації з ААП |
|
Суїцидальна налаштованість |
СІЗЗС або СІЗЗСН, або антагоніст α-адренорецепторів |
ТЦА або потенціювання літієм, або ААП |
|
Примітки: СІЗЗС – селективні інгібітори зворотного захоплення серотоніну; СІЗЗСН – селективні інгібітори зворотного захоплення серотоніну й норадреналіну; ААП – атипові антипсихотики; ТЦА – трициклічні антидепресанти. |
||
Лікування резистентної депресії
Французька асоціація біологічної психіатрії та нейропсихофармакології (AFPBN) і фонд FondaMental розробили клінічні рекомендації щодо лікування пацієнтів із резистентною до терапії депресії (Bennabi et al., 2019). Отже, для терапії першої лінії слід вибрати АД відповідної групи та оптимізувати дози і тривалість лікування. У разі негативної динаміки слід замінити АД на препарат тієї самої групи, а якщо це не допомогло, призначити антагоніст α-адренорецепторів. Для терапії другої лінії замість заміни АД автори пропонують поєднати АД з антагоністом α-адренорецепторів для потенціювання дії першого, а також розглянути можливість потенціювання літієм та атиповими антипсихотиками.
Сьогодні для лікування першої й другої ліній, як зазначила пані Хаустова, можливо використовувати такі препарати, як СІЗЗС есциталопрам (Ессобел) та СІЗЗСН дулоксетин (Дюксет). Тривалість такої терапії сягає від шести місяців до року – для запобігання рецидиву.
Есциталопрам – алостеричний СІЗЗС, який сприяє збільшенню синаптичної концентрації серотоніну та стимулює серотонінергічні ефекти в центральній нервовій системі (ЦНС). Цей препарат чинить виразну збалансовану дію на всі три компоненти депресивного стану. Він однаково ефективний для лікування тужливих, тривожних і анергетичних депресій при титруванні від 5 до 20 мг. У разі зміни СІЗЗС передусім слід розглядати АД подвійної дії. Таким препаратом є дулоксетин, який застосовують за великого депресивного розладу (ВДР). Початкова доза – 60 мг раз на добу, а максимальна – 120 мг на добу.
Дулоксетин застосовують зокрема за діабетичного периферичного нейропатичного болю або больового синдрому після ампутації кінцівки, із початковою дозою 60 мг раз на добу. Максимальна доза препарату становить 120 мг на добу.
У разі генералізованого тривожного розладу початкова доза становить 30 мг раз на добу. Пацієнтам із недостатнім ефектом лікування необхідно збільшити дозування до 60, 90 або 120 мг на добу.
За результатами двох контрольованих плацебо досліджень, одне з яких присвячене порівнянню впливу дулоксетину, флуоксетину та плацебо, а друге – дулоксетину, пароксетину та плацебо у лікуванні пацієнтів із ВДР, найвищу ефективність продемонстрував дулоксетин порівняно з флуоксетином, пароксетином та плацебо (Wohlreich et al., 2004). Також спостерігалася редукція больових симптомів у пацієнтів із депресією після першого тижня терапії дулоксетином (60 мг/добу), визначена за візуальною аналоговою шкалою (ВАШ) (Perahia et al., 2006).
Зміна СІЗЗС на дулоксетин
Як відомо, флуоксетин блокує метаболізм дулоксетину. Тому в разі переходу з флуоксетину призначають дулоксетин (30 мг/добу) протягом тижня, а надалі титрують його дозу до терапевтичної. Перехід із сертраліну на дулоксетин слід також починати з призначення останнього в дозі 30 мг/добу протягом тижня для уникнення комедикації. Надалі дозу дулоксетину збільшують до терапевтичної.
У разі переходу з пароксетину не дулоксетин доцільно призначати останній у дозі 30 мг/добу впродовж тижня з постійним контролем стану пацієнта, і за потреби підвищення дози для послаблення ознак відміни попереднього препарату. За переходу із циталопраму / есциталопраму на дулоксетин можливе призначення останнього в дозі 60 мг/добу через слабку інгібіцію мікросомальних ферментів.
Відміна та заміна АД
Для пацієнтів, які припиняють приймати ліки, щоб перейти на інший АД через недостатність ефективності або нестерпні побічні явища, можна швидше зменшувати дози (протягом днів). Новий АД вводять у низькій дозі, а потім підвищують її (якщо для цього немає протипоказань, як-от перехід на інгібітори моноаміноксидази або з них). Симптоми відміни АД (після ретельного розгляду, про які повідомляє пацієнт) слід відрізнити від побічних ефектів, що можуть виникати під час лікування нещодавно призначеними АД (Malhi et al., 2021).
Третя лінія терапії резистентної депресії
Збереження ефективної терапії за резистентної депресії потребує призначення лікування засобами третьої лінії, яке може передбачати перехід на АД подвійної дії або їх комбінацію з атиповими антипсихотиками. Інтенсивна фармакотерапія за таких умов може відбуватися завдяки застосуванню таких препаратів, як дулоксетин (Дюксет) у дозі 120 мг із поступовою титрацією, або арипіпразол (Абізол) у дозі 10 мг із такою самою титрацією від 2,5 мг.
За комбінованої терапевтичної схеми як препарат першої лінії може бути використано арипіпразол, препарат із високим рівнем підтвердження ефективності за комбінованого лікування резистентної депресії. Цей метод також вибірково застосовують, якщо бракує ефективності АД або відповідь на них є незадовільною.
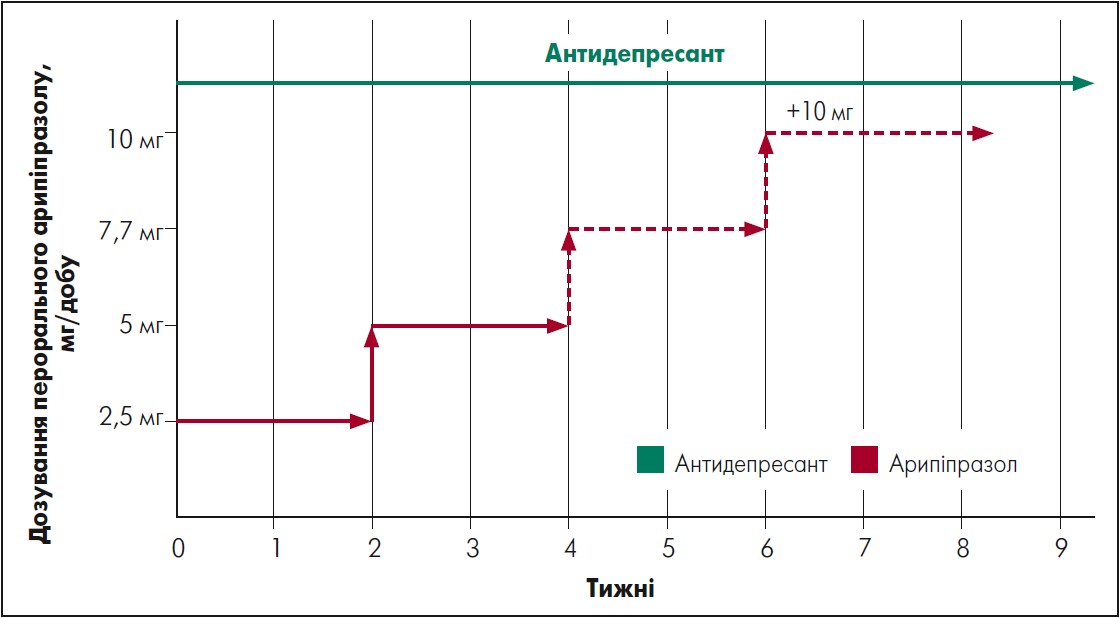
Дозування арипіпразолу варіює від 2,5 до 10 мг/добу; починати лікування слід із найменшого дозування – 2,5 мг/добу. У разі потреби дозу арипіпразолу можна збільшувати до 10 мг/добу, підвищуючи на 2,5 мг що два тижні, для досягнення оптимального клінічного ефекту (рис. 2) (Veznedaroglu et al., 2018).
Примітка. Для підсилення антидепресивного ефекту рекомендовано дозу 2,5‑5 мг/добу. Дозу арипіпразолу збільшують на 2,5 мг/добу що 2 тижні, рідко доводячи до максимальної –10 мг/добу.
Рис. 2. Додавання арипіпразолу за слабкої відповіді на антидепресанти
Адаптовано за Veznedaroglu B. et al. «TARC: Turkish aripiprazole consensus report. Aripiprazole use and switching from other antipsychotics to aripiprazole consensus recommendations by a Turkish multidisciplinary panel». Ther Adv Psychopharmacol. 2018 May 4. Vol. 8, № 10. Р. 271‑285.
Такий метод ефективний для пацієнтів із довготривалою тяжкою депресією, яка супроводжується апатією та зниженням активності, особливо у пацієнтів похилого віку; із можливими супутніми соматичними захворюваннями, як-от серцево-судинні, метаболічні чи неврологічні розлади.
Особливості відміни антидепресантів
Пані Хаустова наголосила на доцільності інформування пацієнтів про можливе виникнення симптомів відміни лікування (у разі припинення приймання АД) та необхідності виконувати поступове зниження дозування без різких перерв.
Дозу АД рекомендовано зменшувати принаймні щотижнево, пристосовуючи темп зниження до індивідуальних потреб пацієнта. Спочатку її титрують до мінімальної рекомендованої ефективної дози. Після досягнення мінімальної ефективної дози слід зменшувати дозування не більш ніж на 50% на тиждень (Malhi et al., 2021).
Для пацієнтів із чинниками ризику симптомів відміни (як-от висока доза АД, тривалий період лікування, попередні випадки симптомів відміни) рекомендовано помірне зниження дози. Спочатку необхідно зменшити дозу препарату до мінімальної рекомендованої ефективної, а далі знижувати її невеликими кроками (залежно від способу поділу таблеток) що два тижні.
Дослідження J. Kocsis et al. (2009) розставило крапки над «і» щодо взаємовпливу вибору методу лікування та його переваг на відповідні результати. Ефективність лікування змінювалася залежно від індивідуальних вподобань та була особливо помітною для пацієнтів, які віддали перевагу одному з методів монотерапії.
Пацієнти, які приймали медикаментозне лікування, досягали вищого рівня ремісії (45,5%) та мали менший середній показник за 24-пунктовою шкалою Гамільтона оцінювання депресії (HAM-D‑24) – 11,6 бала на момент завершення дослідження, порівняно з тими, хто отримував психотерапію (рівень ремісії – 22,2%, середній показник за HAM-D‑24 – 21,0 бала). За психотерапії пацієнти демонстрували вищий рівень ремісії (50,0%) та нижчий середній показник за шкалою HAM-D‑24 (12,1 бала), порівняно з прийманням ліків (рівень ремісії – 7,7%, середній показник за HAM-D‑24 – 18,3 бала). Важливо, що вибір методу лікування не був пов’язаний із ризиком відмови від участі в дослідженні (Kocsis et al., 2009).
Висновки
Підсумовуючи, Олена Олександрівна зауважила, що представлений алгоритм лікування терапевтично резистентної депресії містить важливу інформацію щодо стратегій і методів лікування, спрямованих на редукцію симптомів у пацієнтів із цією формою депресії. У цьому алгоритмі враховано індивідуальні особливості пацієнта та досліджено нейровізуалізаційні, клінічні й лабораторні маркери, що допомагають оцінити ефективність лікування. Алгоритм пропонує конкретні стратегії щодо зниження дози призначеного препарату, рекомендації для пацієнтів із чинниками ризику симптомів відміни, інформацію про засоби лікування, їх дозування та можливі побічні ефекти.
Підготував Денис Соколовський
Тематичний номер «Неврологія. Психіатрія. Психотерапія» № 4 (67) 2023 р.