28 жовтня, 2022
Рання лабораторна діагностика і моніторинг перебігу серцевої недостатності: зміна сучасних підходів – запорука ефективного лікування і покращення прогнозу
Автор: О.А. Коваль, д.мед.н., проф., ДЗ «Дніпровська медична академія МОЗ України»
 Суттєві нові можливості у лікуванні серцевої недостатності (СН) – це, насамперед, правильна і швидка їх реалізація, яку відмінно розуміють світові фахівці. Це призвело до майже одночасної появи нових рекомендацій щодо хронічної СН (ХСН) по обидва боки океану (ESC, 2021; ACC/AHA, 2022). У згаданих настановах відображено нове визначення СН, запропоновано нову класифікацію та алгоритми ранньої діагностики.
Суттєві нові можливості у лікуванні серцевої недостатності (СН) – це, насамперед, правильна і швидка їх реалізація, яку відмінно розуміють світові фахівці. Це призвело до майже одночасної появи нових рекомендацій щодо хронічної СН (ХСН) по обидва боки океану (ESC, 2021; ACC/AHA, 2022). У згаданих настановах відображено нове визначення СН, запропоновано нову класифікацію та алгоритми ранньої діагностики.
Згідно з найновішим універсальним світовим визначенням СН є комплексним клінічним синдромом зі симптомами та ознаками, що є наслідками будь-яких структурних або функціональних порушень тиску наповнення шлуночків або викиду крові як упродовж навантаження, так і у стані спокою. У зв’язку з можливостями раннього лікування задля запобігання розвитку, прогресуванню СН, а також покращення виживання і якості життя пацієнтів із уже наявною СН, запропоновано виділяти і діагностувати її ранні стадії: стадію А, або стадію ризику розвитку СН, та стадію В перед-СН. Водночас симптоматичний перебіг СН розглядають як стадії С і D, що означає важку прогресуючу і термінальну СН. З погляду ранньої діагностики особливої уваги потребують стадії А і В, оскільки на цих етапах неможливо обійтися без додаткових методів дослідження. Стадія А – це безсимптомні хворі, які мають структурні захворювання серця (АГ, атеросклеротичні ССЗ, діабет, метаболічний синдром, ожиріння, кардіоміопатії в родині). Ще однією групою хворих, яка невпинно зростає, є більшість пацієнтів з онкологічними захворюваннями, які зазнали кардіотоксичного впливу базисної терапії. Стадія В – перед-CН: також хворі без наявних симптомів зі структурними захворюваннями серця, але вже зі зниженими фракцією викиду (ФВ), локальним і глобальним стрейном (GLS), гіпертрофією шлуночків, підвищеним тиском наповнення за інвазивними вимірами або даними доплерівської ехокардіографії, які вказують на підвищення тиску наповнення. Іншою групою пацієнтів із перед-СН є безсимптомні хворі з позитивними біомаркерами ушкодження міокарда і, особливо, розтягнення камер серця та підвищеного тиску в них. Це пацієнти з підвищеними рівнями натрійуретичних пептидів (НУП), як-от MR-proANP (Midregional pro-atrial natriuretic peptide), BNP (Brain natriuretic peptide), NT-proBNP (N-terminal pro B-type natriuretic peptide). Також у межах цієї групи розглядають хворих із тривалим підвищенням рівня тропонінів без наявних інших патологій (гострий коронарний синдром (ГКС), міокардит, хронічна хвороба нирок (ХХН), тромбоемболія легеневої артерії (ТЕЛА). У разі розгляду цих новітніх визначень слід зазначити, що для лікаря-практика відразу постає декілька питань щодо покращення виявлення та ведення таких хворих: наскільки поширеними є ранні стадії СН і який алгоритм ранньої діагностики є найкращим – визначення рівня НУП чи поглиблене функціональне дослідження?
За американськими даними 2022 року (CDC – Centers for Disease Control and Prevention) 115 млн хворих мають АГ, 100 млн – ожиріння, 26 млн – діабет та 125 млн хворі на атеросклеротичні ССЗ, тобто вважаються такими, що мають ризик розвитку СН – стадію А. Після пандемії COVID‑19 зросли можливості детекції ушкодження міокарда та посилилася увага щодо кардіотоксичності медикаментів поряд із виявленням запалення. Ці дані є підставою вважати, що сьогодні ми маємо також і збільшення кількості хворих зі стадією В – перед-СН. Із 2012 року в США зростає і вік-залежна смертність від СН; загальна смертність від СН підвищилася від 275 000 — 2009-го до 310 000 — 2014-го. Не меншим тягарем для суспільства є госпіталізації з приводу СН. Їхня кількість 2017 року становила 1,2 млн серед 924 тис. пацієнтів із СН, що становить 26% зростання. Щодо виникнення окремих типів СН, у США спостерігаються різнорідні тенденції: знижується частка хворих із СН зі зниженою ФВ (СНзнФВ) та зростає кількість хворих на СН зі збереженою ФВ (СНзбФВ), що потребує саме правильної ранньої лабораторної діагностики СН.
За даними європейських рекомендацій 2021 року, захворюваність на СН у Європі становить 5/1000 пацієнто-років для дорослих, а поширеність дорівнює 1,2%; у хворих <55 років близько 1%, а >70 років – навіть до >10%. Але це стосується тільки випадків клінічно маніфестної СН. Щодо клінічних фенотипів СН, то, за даними ESC Long-Term Registry амбулаторних пацієнтів (2021), частка СНзнФВ сягає 60%, 24% пацієнтів страждають на СН із помірно зниженою ФВ (СНпзнФВ) і 16% мають СНзбФВ. Понад 50% належать до жіночої статі. Тож можна зробити висновок, що ранні стадії СН є дуже поширеними, що потребує ранньої діагностики майже у кожного серцево-судинного хворого на прийомі; перевага надається саме лабораторній діагностиці, оскільки вона охоплює всі фенотипи СН, незалежно від ФВ за ехокардіографічними (ЕхоКГ) даними; необхідність сучасної та детальної ЕхоКГ на апараті експертного класу з відповідно досвідченим фахівцем для виявлення саме ранніх стадій загалом зрівнює, а можливо, і робить його вартіснішим, ніж швидке кількісне визначення лабораторних маркерів СН – НУП. І в цьому наш сьогоденний алгоритм ранньої діагностики СН повністю наближається до всіх сучасних світових рекомендацій. А вони свідчать, із найбільшою доказовістю 1-А, що першим і найважливішим і високоспецифічним тестом для діагностики СН або її виключення після клінічного обстеження хворого є саме визначення рівня НУП, а вже потім проведення ехокардіографії.
А чи має значення визначення рівня НУП у хворих із стадіями С і D серцевої недостатності? Безперечно, що так.
Ось декілька основних клінічних сценаріїв доцільності визначення НУП:
- уперше діагностовано СН, без попередніх даних анамнезу – задля підтвердження правильності діагнозу;
- покращення або збереження/прогресування симптомів СН у хворого, який лікується, визначення НУП у динаміці задля оцінювання ефективності терапії, що застосовується, подальшого титрування дозового режиму, достатньої кількості класів препаратів, необхідності включення додаткової терапії, зокрема встановлення відповідних пристроїв, або трансплантації серця.
Аналогічні клінічні сценарії наявні і в діагностиці та лікуванні гострої/гострої декомпенсованої серцевої недостатності, водночас також важливе динамічне визначення рівня НУП – як під час встановлення діагнозу, так і виписки.
Отже, визначення рівня НУП є однаковою мірою обґрунтованим для пацієнта з підозрою на СН/наявною СН усіх форм, стадій і причин виникнення, як визначення рівня глюкози/глікованого Нb для діабету і холестерину ліпопротеїдів низької щільності для атеросклерозу. Але на відміну від цих захворювань, найважливіший показник рівня НУП у пацієнтів із СН сьогодні визначається рідко, а у великої частки хворих із багаторічною СН ніколи не контролювався.
Яке патогенетичне значення НУП, чому їх визначення є вкрай важливим при СН та який саме НУП треба визначати?
Існує ціла група НУП, серед яких найвивченішими і такими, що найчастіше використовують у клінічній практиці, є: BNP, NT-proBNP та MR-proANP. Серцева недостатність призводить до погіршення пружно-еластичних властивостей серцевого м’яза, внаслідок чого він не в змозі ефективно опиратися внутрішньому тиску крові і тим паче забезпечувати її ефективний викид. Своєю чергою, починає зростати кінцево-діастолічний тиск у камерах серця, вони розтягуються. Відразу починається збільшення синтезу попередників НУП у міокарді передсердь і шлуночків, причому BNP та NT-proBNP синтезуються виключно в тканинах серця. Через зв’язування із численними НУП рецепторами, НУП посилюють натрійурез, діурез і вазодилятацію, покращують розслаблення міокарда та зменшують фіброз.
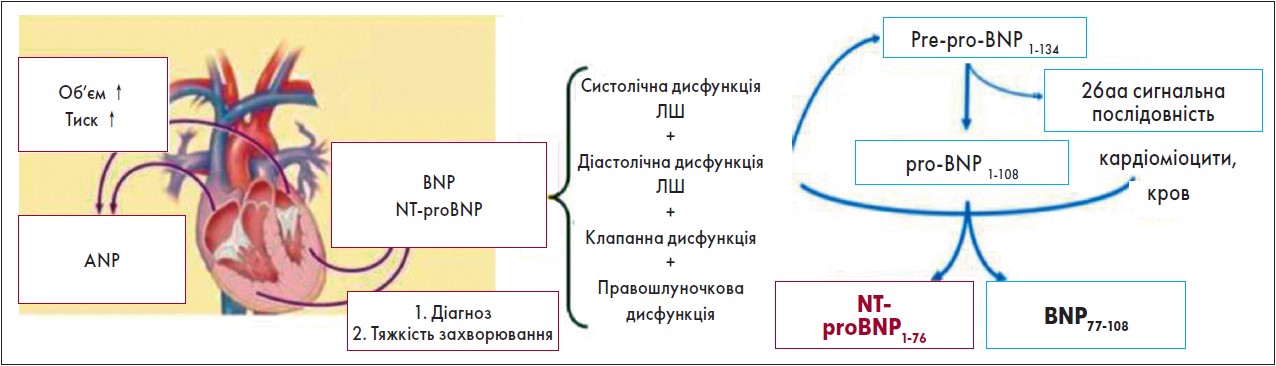
Отже, концентрація НУП є віддзеркаленням ранньої чутливої та специфічної регуляторної відповіді організму кількісним маркером наявності і важкості гемодинамічного стресу і СН. Їхня концентрація відповідає ступеню зростання кінцево-діастолічного тиску, внутрішньосерцевих тисків наповнення порожнин серця, які є домінантними тригерами розвитку СН (рис.).
Рисунок. НУП як інтегральне лабораторне відображення гемодинамічних змін при СН
Примітка: ANP-передсердний НУП; BNP- мозковий натрійуретичний пептид; NT-proBNP- NT-кінцевий фрагмент мозкового натрійуретичного пептиду.
Адаптовано за Mueller C. еt al., 2019.
НУП не є тільки маркером порушення систолічної функції лівого шлуночка (ЛШ). Значущий підйом їх концентрації зумовлюють і порушення діастолічної функції, функцій правого шлуночка (ПШ), клапанні порушення, підвищення АТ у легеневій артерії та виникнення аритмій, насамперед миготливої.
Повертаючись до питання, який НУП потрібно визначати, слід віддавати перевагу NT-proBNP через декілька причин. Порівняно з BNP NT-proBNP має більшу концентрацію завдяки тривалішому напівжиттю в плазмі (до 120 хв проти 20 хв), тому рівень його детекції ширший і розрізнювальна здатність визначення краща. Саме тому більша діагностична чутливість у важливих випадках ранньої діагностики стадій А і В СН. Важливі й технічні деталі визначення, що дають змогу отримати достовірні результати: рівень NT-proBNP зберігається у пробі стабільним протягом трьох діб (BNP – 4 години), що дає змогу сімейному лікарю транспортувати зі свого офісу декілька проб до лабораторії, а не обов’язково скеровувати кожного хворого до лабораторії для взяття аналізу.
Оскільки, на відміну від BNP, NT-proBNP не має фізіологічної активності, рівень BNP упродовж лікування часто підвищується, що не відображає реальної позитивної дії терапії, тому визначення NT-proBNP є основою для моніторингу ефективності терапії, наприклад, як це доведено під час лікування сакубітрилом/валсартаном (за ефективного лікування рівень BNP підвищується, а рівень NT-proBNP невпинно знижується).
Який діагностичний тест вибрати, оскільки в Україні їх існує декілька?
Найбільш дослідженим і популярним є чутливе, з великою відтворюваністю результатів, визначення рівня NT-proBNP у сироватці/плазмі за допомогою Elecsys NT-proBNP II, який пропонує переважна більшість акредитованих лабораторій України. Висока чутливість (<10 пг/мл) і дуже широкий діапазон визначення (до>35 000 пг/мл, а за потреби розведення проби 1:2 навіть до 70 000 пг/мл), низька варіабельність результатів надають лікарю об’єктивні можливості від точної ранньої діагностики СН до моніторингу вкрай тяжких випадків для своєчасного використання механічної циркуляторної підтримки/трансплантації серця. Моніторинг кожного пацієнта має здійснюватися за допомогою одного і того самого діагностичного тесту, оскільки різні тест-системи можуть бути різними за чутливістю і давати інший результат.
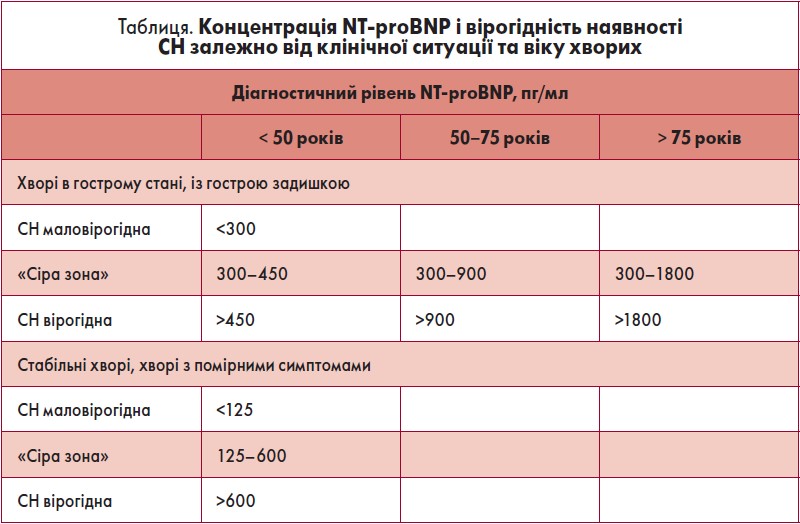
Які рівні NT-proBNP слід вважати діагностичними?
В окремому консенсусному документі ESC (2019), який присвячений саме значущості визначення НУП, наведено дані щодо індивідуалізації оцінювання для виключення хибних діагностичних і прогностичних висновків (табл.).
Але ці дані не враховують стать хворих (у жінок назагал дещо вищі рівні), а також вплив різних коморбідностей. Що означає поняття «сіра зона»? Ця категорія пацієнтів потребує додаткового обстеження та уваги лікаря. У разі, коли визначено діагноз – помірна СН або СНзбФВ, лікар має розглянути інші причини підвищення рівня НУП.
У пацієнтів із гострою задишкою «сіра зона» спостерігається у 20% хворих, і 50% із них матимуть гостру СН. Серед інших причин – некардіальна патологія, що призводить до міокардіального стресу: легенева гіпертензія, дисфункція правого шлуночка при ТЕЛА, пневмоніях, cor pulmonale.
Показники «сірої зони» тісно корелюють із наявною СН із клінічними симптомами (анамнез СН, використання діуретиків, фізикальні ознаки конгестії). Наявність ожиріння, метаболічний синдром зменшують діагностичний поріг рівня NT-proBNP приблизно на 50%, і навпаки, наявність ХХН зі швидкістю клубочкової фільтрації <60 мл/хв, фібриляції/тріпотіння передсердь збільшує діагностичний поріг, але більшою мірою це справедливо для хворих із СНзнФВ, оскільки у пацієнтів із СНзбФВ дані лишаються дуже обмеженими (Werhahn et al., 2021).
Висновки
Визначення рівня NT-proBNP є єдиним простим універсальним індикатором наявності СН, незалежно від її тяжкості та клінічного фенотипу і має проводитися кожному СС хворому, пацієнту з онкологічним захворюванням на базисній терапії. У разі виявлення СН потрібне його динамічне визначення для оцінювання ефективності терапії, прогнозу хворого і ризику госпіталізації, дуже бажано без зміни типу тест-системи.
Література
- McDonagh T. Metra M. et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure European Heart Journal. 2021. Vol. 42. P. 3599‑3726 DOI:10.1093/eurheartj/ehab368.
- Heldenrich P., Bozkurt B. et al. AHA/ACC/HFSA Guideline for the Management of Heart Failure. A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. JACC. 2022. Vol.79, № 17. P. e263 –e421.
- Daniels L.B., Meisel A.S. Natriuretic peptides.State-of-art-paper. JACC. 2007. Vol. 50. Р. 2357–68. DOI:10.1016/j.jacc.2007.09.021.
- Mueler C., McDonald K., de Boer R.A. et al. Heart failure Association of European Society of Cardiology practical guidance on the use of natriuretic peptide concentrations. Eur J Heart Failure. 2019. Vol. 21. Р. 715‑731.
- Werhahn S., Becker C., Mende M et al. NT-proBNP as a marker for atrial fibrillation and heart failure in four observational outpatient trials/ Eur J Heart Failure. 2022. Vol. 9, № 1. Р. 100‑109. DOI: 10.1002/ehf2.13703.