22 листопада, 2024
Кардіоваскулярна автономна нейропатія за діабету: оновлений огляд
Кардіоваскулярна автономна нейропатія (КАН) є дуже поширеним мікросудинним ускладненням цукрового діабету (ЦД), що зумовлює дисфункцію серцево-судинної вегетативної нервової системи (Spallone V. et al., 2019); спостерігається в ≈20% людей із ЦД. Згідно з результатами нещодавніх досліджень, може бути наявною і за переддіабету (порушення толерантності до глюкози та/або порушення рівня глюкози натще), що свідчить про раннє залучення вегетативної нервової системи (Eleftheriadou A. et al., 2021). Розуміння патофізіології КАН продовжує розвиватися, з’являються нові докази, що підтверджують потенційний зв’язок між ліпідними метаболітами, мітохондріальною дисфункцією та генетикою.
Дисглікемія та метаболічні порушення – ключові фактори, котрі провокують розвиток КАН; однак патофізіологічний процес відрізняється в пацієнтів із ЦД 1 типу, який здебільшого включає клітинні механізми, пов’язані з гіперглікемією, та у хворих із ЦД 2 типу, за якого резистентність до інсуліну та компоненти метаболічного синдрому мають складний зв’язок із розвитком КАН (Williams S. M. et al., 2019).
КАН на ранній стадії перебігає непомітно; коли виникають симптоми, вони часто є неспецифічними та свідчать про прогресування основного захворювання. Було показано, що прогресувальна КАН пов’язана з підвищенням 5-річного рівня смертності на 25-50% (Balcıoğlu A. S. et al., 2015), що значно перевищує відповідні показники для раку передміхурової залози та раку грудної залози (≈10%). Оптимізація контролю рівня глікемії та факторів ризику серцево-судинних захворювань за допомогою цілеспрямованих втручань має першочергове значення, оскільки це запобігає розвитку КАН, крім того, сповільнює його прогресування (Gæde P. et al., 2016)
Епідеміологія КАН
Наявна значна варіативність поширеності КАН через уже вивчені гетерогенні популяції, крім того, існують різноманітні визначення патології. Ризик її розвитку зростає з віком, тривалістю ЦД та субоптимальним глікемічним / метаболічним контролем (Leon B. M. et al., 2015). Інсулінорезистентність, ожиріння та захворювання серцево-судинної системи, полікістоз яєчників, стеатоз печінки також вважають факторами ризику розвитку КАН.
Поширеність КАН становить від 29 до 54% для ЦД 1 типу та від 12 до 73% для ЦД 2 типу. Під час проведення нещодавнього дослідження вчені з Австралії повідомили, що серед пацієнтів із ЦД 2 типу поширеність імовірної КАН становить 33,7%, тоді як така діагностованої КАН складає 15,3% (Davis T. M.E. et al., 2014). У великому популяційному дослідженні, котре включало 3010 учасників із ЦД 1 типу, було виявлено, що поширеність імовірної КАН становить 36% (Kempler P. et al., 2002). Eleftheriadou та співавт. при проведенні систематичного огляду дійшли висновку, що поширеність КАН є вищою в пацієнтів із переддіабетом (9-38%), ніж у хворих із нормальною толерантністю до глюкози (0-18%) (Eleftheriadou A. et al., 2021).
Патофізіологія
Достеменно патофізіологія КАН залишається незрозумілою; однак ідентифіковано декілька шляхів, які спричиняють мікросудинні ускладнення: запалення, опосередковане кінцевими продуктами глікації, посилення окислювального стресу й активних форм кисню, що спричиняє безпосереднє ушкодження нервових клітин, активацію шляхів гексозаміну, протеїнкінази С, поліолу, а також подальший осмотичний і окислювальний стрес, нейрональні шляхи, ішемію внаслідок діабетичної мікроангіопатії (Ramasamy R. et al., 2005, Pang L. et al., 2020, Dimitropoulos G. et al., 2014) (рис.).
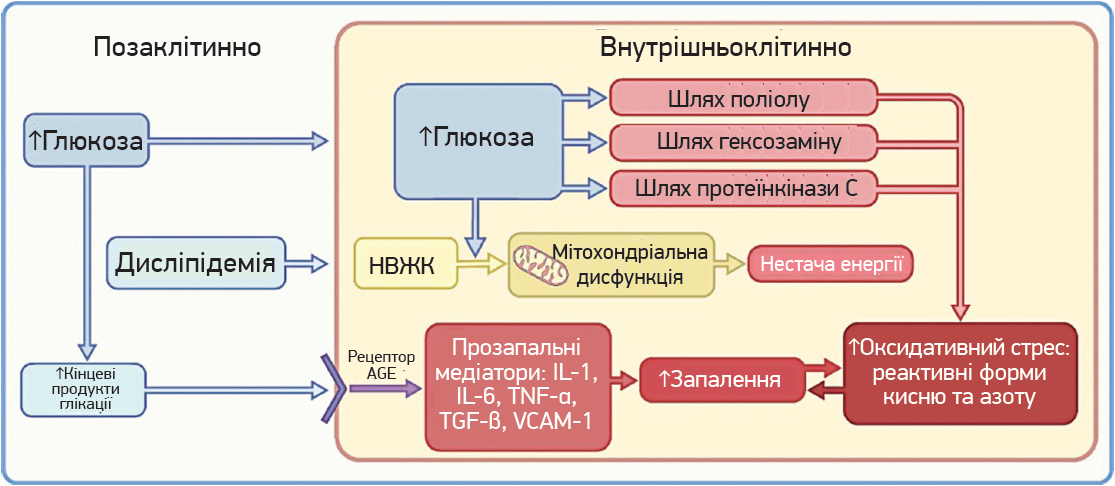
Рис. Патофізіологія діабетичної автономної нейропатії: роль гіперглікемії та дисліпідемії
Примітки: * НВЖК – неетерифіковані вільні жирні кислоти; ** рецептор AGE – рецептор кінцевих продуктів глікації.
Інсулінорезистентність, підвищений індекс маси тіла, збільшення окружності талії та гіпертонія пов’язані з аномальними вегетативними показниками. Це насамперед зумовлено активацією симпатичної нервової системи, спричиненою гіперінсулінемією, а також порушенням парасимпатичного відділу, що зумовлює переважання симпатичного відділу. Переважання симпатичної нервової системи може ще більше посилити резистентність до інсуліну та гіперінсулінемію, створюючи хибне коло (Williams S. M. et al., 2019).
Нещодавно були досліджені мітохондріальна дисфункція (Sajic M. et al., 2021), ліпідні метаболіти при ранній маніфестації ЦД 2 типу (Hansen C. S. et al., 2023) і обмін колагену за ЦД 1 типу. Мітохондріальна дисфункція через високі рівні глюкози та ліпідів порушує роботу дистальних нервових волокон (здебільшого через анатомічні проблеми). Порушення мітохондріального транспорту в аксонах зумовлює енергетичну недостатність та їхнє ушкодження. Дієти з високим умістом жиру та довжина ланцюга жирних кислот впливають на мітохондрії нейронів, що свідчить про потенційну роль дієтичних втручань для пом’якшення нейропатії, особливо в разі ЦД 2 типу (Elafros M. A. et al., 2022).
Генетична сприйнятливість також може відігравати важливу роль у розвитку діабетичної нейропатії, оскільки декілька генів ідентифіковано як залучені до ендотеліальної дисфункції, окисного нітрозативного стресу (MTHFR, GPX1, CAT), ліпідного обміну (TCF7L2) (Politi C. et al., 2016, Williams S. et al., 2022).
Клінічні прояви КАН
КАН характеризується низкою клінічних проявів. Прогресування ураження нервової системи відбувається в зворотній залежності від довжини нерва, причому першим уражається найдовший вегетативний нерв, тобто блукаючий. Рання хвороба спричиняє дисфункцію парасимпатичної системи, отже, й переважання симпатичної. Клінічно це проявляється тахікардією в спокої (до 130 уд./хв). Розвиток КАН зумовлює фіксовану частоту серцевих скорочень з нездатністю належно реагувати на фізіологічні стресори, наприклад фізичні вправи. Така ослаблена відповідь клінічно проявляється як непереносимість фізичного навантаження. На пізніх стадіях патології виникає ортостатична гіпотензія, що проявляється в симптоматичних формах у вигляді запаморочення або навіть синкопальних станів під час стояння.
Повідомлялося про більшу поширеність ішемії міокарда серед осіб із КАН. Об’єднаний ризик поширеності ішемії міокарда в метааналізі становив 1,96 (95% довірчий інтервал (ДІ) 1,53; 2,51; n=1468), що свідчить про стійкий зв’язок із КАН (Vinik A. I. et al., 2007). Tahrani та співавт. задокументували значний незалежний зв’язок між КАН і різними нирковими ускладненнями, включаючи хронічну хворобу нирок, альбумінурію серед осіб із ЦД 2 типу (Tahrani A. A. et al., 2014).
Хоча потенційні шляхи зв’язку КАН із тяжкою гіпоглікемією повністю не вивчені, за допомогою нещодавнього аналітичного аналізу дослідження ACCORD підкреслено, що КАН – значущий незалежний фактор, пов’язаний з підвищеною уразливістю як до перших, так і до повторних тяжких епізодів гіпоглікемії серед дорослих із діагнозом ЦД 2 типу (Kaze A. D. et al., 2022). Гіпоглікемічні епізоди посилюють навантаження на вже уражену вегетативну нервову систему, подовжуючи скоригований інтервал QT і сприяючи негативним наслідкам.
Діагностика
Скринінг діабетичної вегетативної нейропатії має ґрунтуватися на ретельній клінічній оцінці ознак/симптомів. Деякі опитувальники були розроблені для визначення вегетативних симптомів, у т. ч. профіль вегетативних симптомів (ASP) і його спрощені версії з 84 запитань Composite Autonomic Symptom Score (COMPASS) та 31 запитання (COMPASS 31), причому COMPASS 31 валідований для вегетативних симптомів діабетичної нейропатії (Greco C. et al., 2017). Такі опитувальники розроблялися для оцінки ризику КАН, допомагаючи ідентифікувати осіб із підвищеним ризиком.
Знижена варіабельність серцевого ритму (ВСР), подовжений інтервал QT і тахікардія в стані спокою є важливими показниками КАН. Показники ВСР надають ключову інформацію про дисфункцію як симпатичної, так і парасимпатичної серцевої діяльності. Kempler і співавт. запропонували використовувати ВСР у поєднанні з реакцією частоти серцевих скорочень при переході від лежання до стояння як оптимальний початковий інструмент скринінгу (Kempler P. et al., 2002). У метааналізі (n=4584 учасників із ЦД) було показано, що подовжений інтервал QT є специфічним (86%) показником вегетативної недостатності за ЦД, але не має чутливості (28%). Тахікардія у спокої є простою у вимірюванні, хоча і неспецифічною ознакою КАН; у клініці може використовуватися як допоміжний засіб для виявлення пацієнтів із цим розладом (Spallone V. et al., 2011).
Артеріальні барорецептори регулюють частоту серцевих скорочень і артеріальний тонус для стабілізації артеріального тиску (зниження артеріального тиску зумовлює зниження вагусного та збільшення симпатичного відтоку й навпаки). Чутливість барорефлексу можна виміряти; було встановлено, що вона порушується до розвитку аномальних показників КАН (Williams S. et al., 2022). Аналоги симпатичних нейромедіаторів, мічені радіоактивним ізотопом, дозволяють безпосередньо оцінити симпатичну іннервацію серця за допомогою сцинтиграфії міокарда, яка показала більшу чутливість у виявленні симпатичної деіннервації, ніж аналіз ВСР (Didangelos T. et al., 2018). Однак ці модальності здебільшого використовуються в дослідженнях через їхній спеціалізований і дорогий характер.
Сучасні переносні пристрої забезпечують плавний, безперервний і недорогий моніторинг ЕКГ, який надає інформацію про серцеві характеристики, як-от частота серцевих скорочень, ВСР, інтервал QT (Daskalaki E. et al., 2022). Ці пристрої можуть постійно оцінювати вегетативну функцію серця, однак необхідні подальші дослідження, щоб визначити, як ці дані можуть найкраще сприяти ранньому розпізнаванню діабетичних ускладнень, включаючи КАН.
Лікування
Під час декількох досліджень, у яких термін спостереження за пацієнтами складав 14 років, учені констатували зниження поширеності КАН в осіб із ЦД 1 типу за допомогою інтенсивного контролю глікемії (інтенсивна група проти традиційного лікування: 28,9 проти 35,2%) (Pop-Busui R. et al., 2017; Fisher V. L. et al., 2017). Однак докази щодо профілактики КАН за ЦД 2 типу є слабкішими. Було доведено, що оптимізація контролю рівня глікемії у рамках багатофакторного підходу до зниження факторів ризику може також сприяти профілактиці КАН, хоча це дослідження включало відносно незначну когорту (n=160) (Pedersen O. et al., 2003).
Було показано, що втрата маси тіла разом із дієтою та фізичною активністю покращує вегетативну функцію серця (Ziegler D. et al., 2015). Нещодавно McGee та співавт. продемонстрували значні покращення показників ВСР після 10-тижневої програми зниження маси тіла в поєднанні з аеробними вправами (McGee J.E. et al., 2023). Хоча при зміні способу життя спостерігалося покращення ВСР і чутливості барорефлексу, переконливі докази регресії залишаються невловимими. Отже, незважаючи на те що зміна способу життя може позитивно вплинути на вегетативні показники, остаточна регресія КАН залишається недосяжною.
Як ключові препарати медикаментозної терапії КАН використовують блокатори ренін-ангіотензинової системи та α-ліпоєву кислоту.
Інгібітори АПФ і блокатори рецепторів ангіотензину ІІ (як-от ірбесартан) є препаратами першого ряду для лікування артеріальної гіпертензії та мікроальбумінурії при ЦД; вони можуть відігравати важливу роль у профілактиці КАН. Було показано, що ці препарати посилюють парасимпатичну активність в осіб із діабетичною вегетативною нейропатією (Malik R. A. et al., 2000), а під час нещодавнього великого ретроспективного дослідження (n=7464) зроблено припущення, що фармакологічне інгібування системи ангіотензину сприяє запобіганню периферичної нейропатії, пов’язаної з ЦД 2 типу, з потенційним позитивним наслідком для КАН (Iwane S. et al., 2024).
α-Ліпоєва кислота є поглиначем вільних радикалів; вона зменшує окислювальний стрес, зумовлений гіперглікемією. За рахунок антиоксидантної дії вона захищає дистальні нервові волокна від перекисного окислення ліпідів і підвищує активність каталази та супероксиддисмутази, що сприяє нормалізації порушеного ендоневрального кровотоку і швидкості нервової провідності (Tankova T. et al., 2005). Дослідження ALADIN I та ALADIN II продемонстрували сприятливий вплив α-ліпоєвої кислоти на периферичну нейропатію й нервову провідність (Ziegler D. et al., 1995, Reljanovic M. et al., 1999). Пероральне лікування α-ліпоєвою кислотою протягом 4 міс покращувало вегетативну дисфункцію серця, про що свідчить покращення ВСР, за ЦД 2 типу (Ziegler D. et al., 1997). α-Ліпоєву кислоту внесено до німецьких рекомендацій щодо симптоматичної діабетичної нейропатії; спеціалісти припускають, що вона може відігравати важливу роль у лікуванні діабетичної периферичної нейропатії (Ziegler D. et al., 2022, ElSayed N.A. et al., 2023).
Антиоксидантні властивості α-ліпоєвої (тіоктової) кислоти були об’єктом ретельного вивчення у 2 великих багатоцентрових рандомізованих, подвійних сліпих плацебо-контрольованих дослідженнях: Alpha-Lipoic Acid in Diabetic Neuropathy Study та Deutsche Kardiale Autonome Neuropathie Studie. У першому дослідженні вчені продемонстрували, що внутрішньовенні інфузії α-ліпоєвої кислоти протягом 3 тижнів суттєво зменшують вираженість симптомів периферичної нейропатії, включно з болем, печінням, парестезіями та онімінням у стопах (p<0,05 для всіх показників). У другому дослідженні підтверджено, що пероральний прийом α-ліпоєвої кислоти упродовж 4 міс позитивно впливає на варіабельність серцевого ритму в стані спокою (Ziegler D. et al., 1997).
Крім того, в дослідженні, проведеному вченими Львівського національного медичного університетіу ім. Данила Галицького, було показано, що прийом α-ліпоєвої кислоти забезпечує зменшення жорсткості артерій, яка є ключовим маркером серцево-судинного ризику (Serhiyenko V. A. et al., 2021). Автори відзначили, що після курсу терапії спостерігалося значне зниження швидкості пульсової хвилі та індексу аугментації аорти під час як активного періоду доби, так і пасивного. Лікування α-ліпоєвою кислотою також супроводжувалося значним зниженням рівня глюкози, концентрації імунореактивного інсуліну та покращенням показників моделі оцінки гомеостазу (HOMA-IR), що має велике клінічне значення для комплексного лікування КАН, асоційованої із ЦД.
Додатково в період із 2015 по 2017 рік та ж група дослідників вивчала ефективність α-ліпоєвої кислоти в комплексній терапії пацієнтів із ЦД 2 типу та певною стадією КАН. Як засвідчили отримані результати, прийом препарату протягом 6 міс асоціювався зі зменшенням кута QRS-T, QTd і QTc на електрокардіограмі, що підкреслює нейротропні, кардіопротекторні та ангіопротекторні властивості α-ліпоєвої кислоти (Serhiyenko V. A. et al., 2021).
Довідка «ЗУ»
На українському фармацевтичному ринку представлений препарат α-ліпоєвої (тіоктової) кислоти Альфа-ліпон (виробник – АТ «Київський вітамінний завод») у дозуванні 600 мг. α-Ліпоєва кислота відіграє важливу роль в обміні речовин, в окисно-відновних реакціях мітохондрій. Застосовується для лікування полінейропатії, зокрема діабетичної, завдяки здатності покращувати функцію нервових волокон, зменшувати прояви окисного стресу. Дослідження демонструють, що цей препарат покращує функцію ендотелію судин, підвищує ВСР, а також сприяє поліпшенню загального стану пацієнтів із діабетичною кардіальною автономною нейропатією. Крім того, він позитивно впливає на регуляцію артеріального тиску, знижуючи ризик гіпотонії або раптового зниження тиску за зміни положення тіла. Препарат призначають курсами, дозування залежить від індивідуальних показань та супутніх станів.
Ірбетан (виробник – АТ «Київський вітамінний завод») є представником класу блокаторів рецепторів ангіотензину II. Ірбесартан має високу ефективність у контролі артеріального тиску в пацієнтів із високим ризиком серцево-судинних захворювань, зокрема в осіб із ЦД 2 типу та супутньою хронічною хворобою нирок (ХХН).
Однією з ключових переваг Ірбетану є його сприятливий профіль безпеки. Препарат забезпечує тривалий контроль артеріального тиску протягом 24 годин. Ірбетан призначається також для лікування ХХН пацієнтам із ЦД 2 типу та високим кардіоваскулярним ризиком. Препарат є також у комбінації із гідрохлортіазидом – Ірбетан 150 Н та Ірбетан 300 Н – для дієвого контролю артеріального тиску та захисту нирок і серця.
За матеріалами: Eleftheriadou A., Spallone V., Tahrani A. A. et al. Cardiovascular autonomic neuropathy in diabetes: an update with a focus on management. Diabetologia (2024). https://doi.org/10.1007/s00125-024-06242-0.
Реферативний огляд підготувала Юлія Котикович
Медична газета «Здоров’я України 21 сторіччя» № 19 (580), 2024 р



