29 липня, 2025
Фармакологічне лікування дорослих із дисліпідемією. Клінічні рекомендації Американської асоціації клінічної ендокринології
 З дисліпідемією пов’язано багато ендокринних розладів, при цьому найбільшу проблему становить цукровий діабет (ЦД). З огляду на високу поширеність дисліпідемії серед населення у світі та впровадження нових варіантів лікування, метою цієї клінічної настанови є надання практичних рекомендацій, заснованих на доказах, щодо нестатинової фармакотерапії дисліпідемії.
З дисліпідемією пов’язано багато ендокринних розладів, при цьому найбільшу проблему становить цукровий діабет (ЦД). З огляду на високу поширеність дисліпідемії серед населення у світі та впровадження нових варіантів лікування, метою цієї клінічної настанови є надання практичних рекомендацій, заснованих на доказах, щодо нестатинової фармакотерапії дисліпідемії.
Мета і цілі рекомендацій
Ця настанова зосереджена на критичних аспектах оцінки ризиків, а також на перевагах і шкоді нових фармакологічних варіантів лікування дорослих із дисліпідемією та їхньому впливі на індивідуальні, важливі для пацієнта результати, пов’язані з атеросклеротичним серцево-судинним захворюванням (АССЗ). Клінічні теми, як-от скринінг, ліпідні панелі, харчування, фізична активність та використання статинів, у цьому документі не розглядаються, але для полегшення їх впровадження можна використовувати відповідні рекомендації AACE та інші.
Цільовою аудиторією пропонованої настанови є клініцисти та члени медичних груп, які надають лікарську допомогу дорослим із дисліпідемією. Цільовою популяцією є дорослі з дисліпідемією. Тут обговорюються різні варіанти лікування для певних підгруп осіб за наявності відповідних доказів.
Вступ
Глобальний тягар АССЗ залишається високим: на них страждає понад півмільярда людей в усьому світі, що у 2021 р. призвело до ≥20,5 млн смертей [1]. Щороку у Сполучених Штатах від серцево-судинних захворювань (ССЗ) помирає понад 800 тис людей, що становить кожну 3-тю смерть [2]. Незважаючи на нещодавнє суттєве зниження рівня передчасної смертності від ССЗ у дорослих віком від 25 до 64 років, серцеві захворювання у цій віковій групі спричиняють кожну 5-ту смерть [3]. Смертність від ССЗ у молодих людей також суттєво впливає на навантаження на охорону здоров’я, витрати та економіку. Вартість серцевих захворювань, у тому числі з медичними послугами, ліками та втратою продуктивності, у 2020 р. становила понад 252 млрд доларів США [4]. Принаймні 25% цих смертей безпосередньо пов’язані з підвищеним рівнем холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) як основним, але не єдиним маркером дисліпідемії [5]. Рівень ХС ЛПНЩ за останні роки знизився, але >76% дорослих з АССЗ у США мають рівень ХС ЛПНЩ >70 мг/дл, а понад чверть дорослих без АССЗ – >130 мг/дл [6].
На поширеність ССЗ впливають соціальні детермінанти здоров’я, вона варіює залежно від раси / етнічної належності, причому найвищою вона є серед темношкірих дорослих [7]. Нерівний доступ до закладів системи охорони здоров’я зумовлює різні показники використання ліків від дисліпідемії, оскільки призначення статинів залежить від раси, етнічної належності, статі, рівня бідності в регіоні, рівня доходу та страхового покриття [8, 9]. Хоча серцево-судинні події частіше трапляються у чоловіків, у жінок спостерігають вищу серцево-судинну смертність [7].
Для осіб із ЦД ССЗ є основною причиною смерті, адже спричиняють >66% смертей, причому до 95% пацієнтів із ЦД 2 типу мають ≥1 відхилення в ліпідограмі, тому клініцистам треба вміти оцінити ці відхилення та надати рекомендації щодо лікування [10, 11]. Терапія гіпертригліцеридемії, особливо тяжкої, залишається важливою сферою, яка потребує доказових рекомендацій. Хоча зміни способу життя та статини залишаються фундаментальною основою лікування дорослих із дисліпідемією [12-14], з’являються нові результати зі зростаючої кількості досліджень серцево-судинних наслідків із використанням таких засобів, як інгібітори пропротеїнової конвертази субтилізин-кексинового типу 9 (proprotein convertase subtilisin/kexin type 9, PCSK9), ікосапент етил (icosapent ethyl, IPE) та бемпедоєва кислота.
Клінічна настанова 2025 року являє собою оновлення Керівництва AACE 2017 року з лікування дисліпідемії та профілактики ССЗ [13] і містить засновані на доказах рекомендації щодо фармакологічного лікування дорослих із дисліпідемією для лікарів та їхніх медичних команд. Хоча ці рекомендації в першу чергу зосереджені на фармакотерапії, робоча група наголосила на важливості оцінки ризику АССЗ, регулярного скринінгу на дисліпідемію та нефармакологічних утручань. Здорові моделі харчування і способу життя мають вирішальне значення для поліпшення важливих для пацієнта результатів та успішного лікування дисліпідемії. Робоча група підтримує постійні, орієнтовані на пацієнта, обговорення моделей способу життя і програми або рекомендує дорослим із підвищеним ризиком АССЗ інтенсивні консультаційні втручання для сприяння здоровому харчуванню та фізичній активності (рис.) [12]. Цільові групи населення, для яких призначені рекомендації, це дорослі з дисліпідемією (див. Блок А для отримання додаткової інформації).
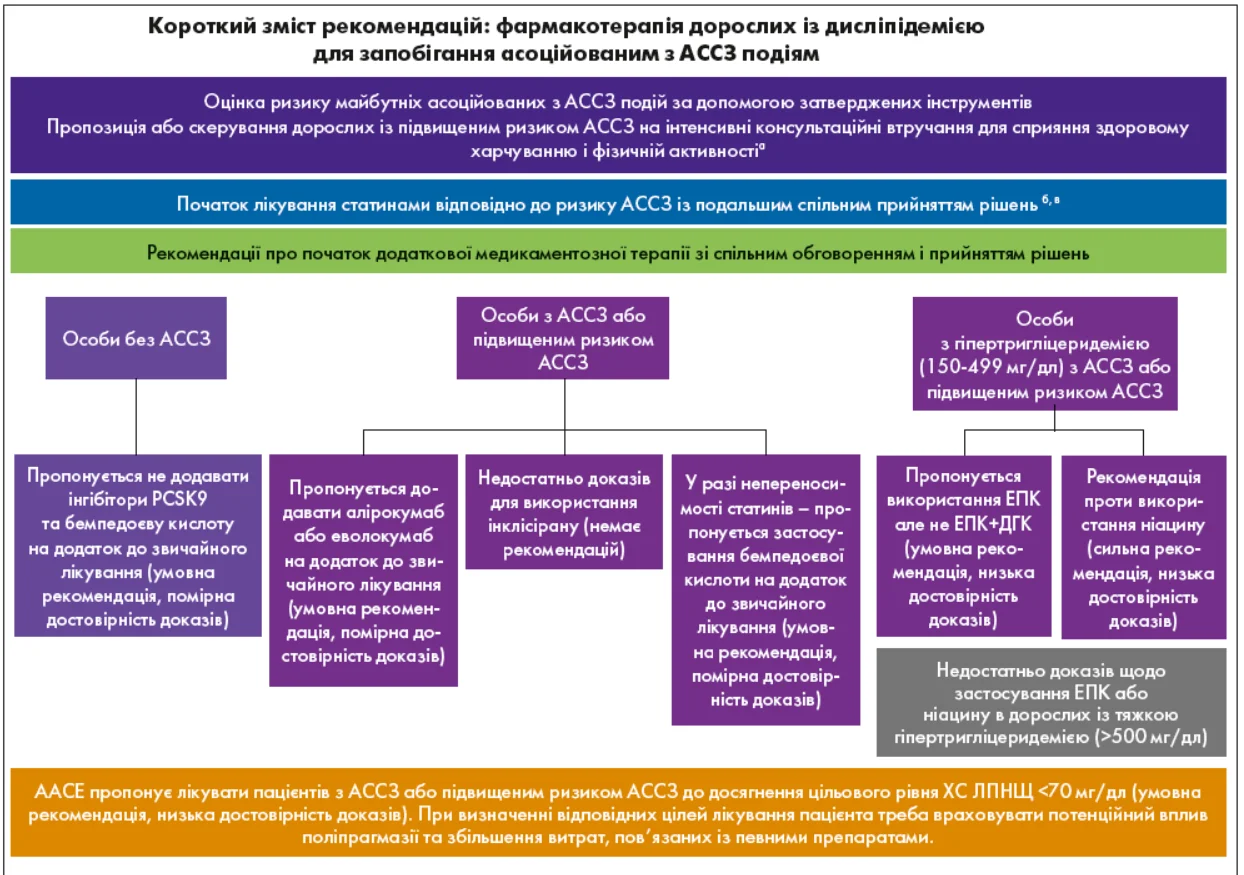 Оновлені рекомендації 2025 року щодо додаткових препаратів були розроблені з використанням системи GRADE, зосередженій на важливих для пацієнтів результатах, як-от: смертність, пов’язані з АССЗ події та припинення лікування. Поточні дані не показують суттєво кращого прогнозування ризику АССЗ при додаванні до моделі ризику нетрадиційних чинників [наприклад, оцінка за коронарним кальцієвим індексом (coronary artery calcium; CAC-індекс), аполіпопротеїн B (АpoB) або ліпопротеїн a (Lp(a)]. Спільне прийняття рішень має передбачати обговорення переваг і шкоди окремих ліків, витрат, використання ресурсів і доступу до медичного обслуговування. Щодо конкретних рекомендацій відносно застосування статинів, див. 2022 Clinical Practice Guideline for Development of a Diabetes Mellitus Comprehensive Care Plan та 2022 USPSTF Recommendation Statement on Statin Statin Use for the Primary Prevention of Cardiovascular Diseaseб,в.
Оновлені рекомендації 2025 року щодо додаткових препаратів були розроблені з використанням системи GRADE, зосередженій на важливих для пацієнтів результатах, як-от: смертність, пов’язані з АССЗ події та припинення лікування. Поточні дані не показують суттєво кращого прогнозування ризику АССЗ при додаванні до моделі ризику нетрадиційних чинників [наприклад, оцінка за коронарним кальцієвим індексом (coronary artery calcium; CAC-індекс), аполіпопротеїн B (АpoB) або ліпопротеїн a (Lp(a)]. Спільне прийняття рішень має передбачати обговорення переваг і шкоди окремих ліків, витрат, використання ресурсів і доступу до медичного обслуговування. Щодо конкретних рекомендацій відносно застосування статинів, див. 2022 Clinical Practice Guideline for Development of a Diabetes Mellitus Comprehensive Care Plan та 2022 USPSTF Recommendation Statement on Statin Statin Use for the Primary Prevention of Cardiovascular Diseaseб,в.
Примітки. ЕПК – ейкозапентаєнова кислота; ДГК – докозагексаєнова кислота.
a – US Preventive Services Task Force. Behavioral Counseling Interventions to Promote a Healthy Diet and Physical Activity for Cardiovascular Disease Prevention in Adults Without Cardiovascular Disease Risk Factors: US Preventive Services Task Force Recommendation Statement. JAMA. 2022;328(4):367-374. doi:10.1001/jama.2022.10951; б – Blonde L, Umpierrez GE, Reddy SS, et al. American Association of Clinical Endocrinology Clinical Practice Guideline: Developing a Diabetes Mellitus Comprehensive Care Plan – 2022 Update. Endocrine Practice. 2022;28(10):923-1049. doi:10.1016/j.eprac.2022.08.002; в – US Preventive Services Task Force. Statin Use for the Primary Prevention of Cardiovascular Disease in Adults: US Preventive Services Task Force Recommendation Statement. JAMA. 2022;328(8):746-753. doi: 10.1001/jama.2022.13044.
Рис. Короткий зміст рекомендацій: фармакотерапія дорослих із дисліпідемією для запобігання асоційованим з АССЗ подіям
Блок А. Цільові групи населення, для яких призначені рекомендації
- Клінічні рекомендації стосуються дорослих віком ≥18 років із дисліпідемією або гіпертригліцеридемією, які отримують стандартне лікування, але не досягли мети та можуть потребувати прийому додаткових ліків.
- Більшість випробувань, що враховували систему GRADE, проводили за участю дорослих з АССЗ або підвищеним ризиком їх розвитку. Докази щодо використання нових препаратів для первинної профілактики були обмеженими.
- Для цих рекомендацій робоча група розглянула можливість внесення до групи ризику розвитку АССЗ осіб із відомими чинниками ризику на підставі клінічної оцінки або даних валідованих інструментів оцінки ризику.
- Дисліпідемія була визначена як рівень ХС ЛПНЩ >130 мг/дл (3,4 ммоль/л) у загальній популяції і >70 мг/дл (1,8 ммоль/л) в осіб з АССЗ.
- Гіпертригліцеридемія була визначена як рівень тригліцеридів >170 мг/дл (1,7 ммоль/л).
- Тяжка гіпертригліцеридемія була визначена як рівень тригліцеридів ≥500 мг/дл (5,7 ммоль/л).
Рекомендації підкріплюються ретельною оцінкою наявних доказів, яка охоплює врахування обмежень дослідження, а також переваг і шкоди різних варіантів лікування, які могли б підтримати використання засобів для контролю рівня ліпідів із метою поліпшення важливих для пацієнта результатів, таких як смертність, інфаркт міокарда (ІМ), інсульт, коронарна реваскуляризація, захворювання периферичних судин (ЗПС) та панкреатит. Хоча багато рекомендацій узгоджуються з попередніми, наданими AACE та іншими медичними товариствами [13, 15-18], є ключові відмінності. По-перше, індивідуальні результати, орієнтовані на пацієнта, такі як смертність та серцево-судинні події, мали пріоритет над результатами, орієнтованими на захворювання, такими як рівень ліпідів, що дало можливість провести більш надійну оцінку балансу переваг і шкоди кожного фармакологічного засобу. По-друге, робоча група розглянула всі шкали Системи класифікацій, оцінки, розробки та експертизи рекомендацій (Grading of Recommendations Assessment, Development, and Evaluation, GRADE), яка підкреслює важливість уподобань і цінностей пацієнтів, прийнятності та справедливості у розробці рекомендацій. По-третє, робоча група рішуче визнала відсутність доказів, які б підтверджували надійне і довгострокове використання багатьох нових і дорогих методів лікування. Аби ліпше зрозуміти довгострокові потенційні переваги та шкоду цих препаратів, необхідні ретельно сплановані рандомізовані клінічні випробування. Нарешті, робоча група звернула увагу на обмеженість інформації щодо відповідних цільових показників ХС ЛПНЩ і користі калькуляторів ризику та індивідуальних ідентифікаторів ризику для прийняття рішень щодо лікування на основі доказів. З огляду на сукупність доказів, баланс переваг і шкоди, а також на роль уподобань пацієнтів, цінностей і доступу до медичної допомоги, робоча група сформулювала одну сильну рекомендацію та кілька умовних рекомендацій, які дають змогу спільно приймати рішення та проводити клінічну інтерпретацію.
Рекомендації цього Керівництва наведені в таблиці 1 та на рисунку. Для кожної рекомендації наведено підтверджувальні докази, переваги і шкоду, а також клінічні міркування. Крім того, у розділі висновків подано огляд лікарських засобів, які увійшли до настанови.
|
Таблиця 1. Короткий зміст рекомендацій |
|
Для первинної профілактики у дорослих із дисліпідемією AACE рекомендує використовувати валідований інструмент або калькулятор для прогнозування майбутнього ризику асоційованих з АССЗ подій як частину спільного прийняття рішень щодо лікування. (Положення про належну практику, без оцінки.) • Оцінка ризику АССЗ є центральним компонентом індивідуальноорієнтованого лікування дисліпідемії. Однак широке застосування показників CAC, АpoB та Lp(a) має обмежену корисність. Додаткове обстеження може бути розглянуте для осіб із середнім ризиком, які згодні на потенційні додаткові витрати та вважають, що інформація про ризик, отримана на основі показника CAC, ApoB та/або Lp(a), важлива для прийняття рішення щодо лікування |
|
У дорослих із дисліпідемією, які приймають максимально переносимі дози статинів та мають АССЗ або підвищений ризик АССЗ, але не досягли цільового рівня ХС ЛПНЩ <70 мг/дл, AACE пропонує використовувати еволокумаб або алірокумаб на додаток до звичайної терапії. (Умовна рекомендація, помірна достовірність доказів.) |
|
У дорослих із дисліпідемією, які не мають АССЗ, AACE пропонує не використовувати еволокумаб або алірокумаб на додаток до звичайного лікування. (Умовна рекомендація, помірна достовірність доказів.) • Наразі немає прямих доказів, що порівнюють еволокумаб з алірокумабом, можна розглянути використання будьякого з моноклональних антитіл. • Більшість учасників досліджень мали підвищений ризик АССЗ або отримували лікування для вторинної профілактики. Незрозуміло, чи перевершують переваги шкоду від використання цих препаратів у дорослих із нижчим ризиком АССЗ. • Для встановлення осіб із відомими чинниками ризику АССЗ робоча група визначала ризик АССЗ на підставі клінічної оцінки або валідованого інструменту оцінки ризику |
|
Немає достатньо доказів для рекомендацій за або проти використання інклісірану дорослим із дисліпідемією. (Немає рекомендацій, недостатньо доказів.) • Загалом було проведено дуже мало досліджень та зареєстровано дуже мало серцевосудинних подій, що не дає змоги визначити баланс потенційної користі та шкоди від використання інклісірану на додаток до звичайного лікування. Потрібні достатньо потужні довгострокові дослідження серцевосудинних наслідків |
|
Для дорослих із дисліпідемією, які не переносять статини та мають АССЗ або підвищений ризик розвитку АССЗ, AACE пропонує використовувати бемпедоєву кислоту на додаток до звичайного лікування. (Умовна рекомендація, помірна достовірність доказів.) |
|
У дорослих із дисліпідемією, які не мають АССЗ та можуть переносити інші ліпідознижувальні препарати, AACE рекомендує не використовувати бемпедоєву кислоту на додаток до звичайного лікування. (Умовна рекомендація, помірна достовірність доказів.) • Пацієнтів потрібно поінформувати, що, хоча бемпедоєва кислота здатна незначно знижувати ризик ІМ, може існувати ризик потенційної шкоди (подагра, жовчнокам’яна хвороба і розрив сухожилля), тому вибір лікування має бути заснованим на спільному підході до прийняття рішень, який передбачає обговорення потенційної користі та шкоди. • У популяціях учасників дослідження спостерігалася значна гетерогенність щодо використання інших ліпідознижувальних препаратів, у тому числі у деяких учасників, які приймали низькі дози статинів. • Докази стосовно первинної профілактики обмежені. Вторинний аналіз найбільшого дослідження показав потенційну користь від первинної профілактики, однак кількість учасників була невеликою і всі учасники мали високий ризик розвитку АССЗ |
|
У дорослих із гіпертригліцеридемією (150499 мг/дл), які мають ССЗ або підвищений ризик розвитку АССЗ, AACE пропонує використовувати на додаток до статинів ЕПК (ІПЕ). (Умовна рекомендація, низька достовірність доказів.) |
|
Немає достатньо доказів для рекомендацій за або проти використання ЕПК (ІПЕ) у дорослих із тяжкою гіпертригліцеридемією (≥500 мг/дл). (Рекомендацій немає, недостатньо доказів.) • Пацієнтів потрібно поінформувати, що, хоча монотерапія ЕПК здатна незначно знижувати ризик ІМ, може існувати ризик потенційної шкоди (незначне підвищення ризику розвитку фібриляції передсердь і значної кровотечі). Тому вибір лікування має бути заснований на спільному підході до прийняття рішень, який передбачає обговорення потенційних переваг і шкоди. • Особи з тяжкою гіпертригліцеридемією (≥500 мг/дл) не були долучені до жодного з досліджень. Крім того, у дослідженнях не повідомляли про вплив монотерапії ЕПК або ІПЕ на панкреатит |
|
Для дорослих із гіпертригліцеридемією (150499 мг/дл), які мають ССЗ або підвищений їх ризик, AACE рекомендує не використовувати на додаток до терапії статинами ЕПК + ДГК. (Умовна рекомендація, низька достовірність доказів.) |
|
Немає достатньо доказів щодо рекомендацій за або проти використання ЕПК + ДГК у дорослих із тяжкою гіпертригліцеридемією (≥500 мг/дл). (Рекомендацій немає, недостатньо доказів.) • Пацієнтів необхідно поінформувати, що лікування ЕПК + ДГК у дозі ≥1,8 г/добу не забезпечує клінічно значущого зниження серцевосудинних подій або смертності і що може існувати ризик потенційної шкоди (незначне підвищення ризику розвитку фібриляції передсердь та значної кровотечі). Тому вибір лікування має бути заснований на спільному підході до прийняття рішень, що передбачає обговорення потенційної користі та шкоди. • Особи з тяжкою гіпертригліцеридемією (≥500 мг/дл) не були долучені до жодного з досліджень. Крім того, у дослідженнях не повідомлялося про вплив ЕПК + ДГК на панкреатит |
|
Для дорослих із гіпертригліцеридемією (150499 мг/дл), які мають АССЗ або підвищений ризик їх розвитку, AACE рекомендує не використовувати на додаток до звичайного лікування ніацин. (Сильна рекомендація, низька достовірність доказів.) |
|
Немає достатньо доказів за або проти використання ніацину дорослим із тяжкою гіпертригліцеридемією (≥500 мг/дл). (Рекомендацій немає, доказів недостатньо.) • Ніацин у поєднанні зі статинами може забезпечити незначне зниження ризику ІМ, але існує ризик серйозної потенційної шкоди (невелике або помірне підвищення ризику інфекцій, кровотеч і госпіталізацій через гіперглікемічні події). • Комбіновані препарати, що містять ніацин і статини, більше не схвалені FDA. • Особи з тяжкою гіпертригліцеридемією (≥500 мг/дл) не були долучені до жодного з досліджень. Крім того, у дослідженнях не повідомляли про вплив ніацину на панкреатит |
|
Для дорослих, які отримують фармакотерапію дисліпідемії та мають АССЗ або підвищений ризик розвитку АССЗ, AACE рекомендує лікування до досягнення цільового рівня ХС ЛПНЩ <70 мг/дл. (Умовна рекомендація, низька достовірність доказів.) • Рекомендація 2017 року щодо нижчих цільових рівнів ХС ЛПНЩ (<55 мг/дл) була сформована на основі результатів одного дослідження застосування комбінованої терапії статинами та езетимібом. Подальші метааналізи численних досліджень та різних типів препаратів не показали різниці в частоті серцевосудинних подій або рівні смертності. • Клініцисти мають залучати пацієнтів до спільного прийняття рішень з урахуванням від незначних до малих переваг і незначних побічних ефектів, витрат, уподобань пацієнтів та впливу на якість лікування за нижчих цільових рівнів ХС ЛПНЩ |
|
Примітка. ІПЕ – ікосапент етил; FDA, U.S. Food and Drug Administration – Управління із санітарного контролю якості харчових продуктів і медикаментів США. |
Висновки та прогалини в доказах
ССЗ залишаються основною причиною передчасної смертності (і захворюваності) у високоіндустріалізованих країнах і замінили там рак як причину передчасної смертності номер один [125]. Сьогодні це стосується як чоловіків, так і жінок, при цьому в останніх ССЗ, а не рак молочної залози стали основною причиною передчасної смертності [126]. Також повідомляють, що наразі саме ССЗ є основним чинником передчасної смерті, пов’язаної з хворобами, у решті країн світу. Деяким основним чинникам ризику розвитку АССЗ можна запобігти, і вони можуть бути точками втручання за допомогою зміни способу життя та фармакологічних засобів, які, як було показано у клінічних випробуваннях, знижують серцево-судинний ризик (ССР). Одним із сильних аспектів ССР є управління підвищеним рівнем ліпідів.
За останні 50 років кілька національних і міжнародних організацій, від медичних спеціалізованих товариств до урядових організацій охорони здоров’я, розробили науково обґрунтовані рекомендації щодо виявлення, оцінки та лікування осіб із дисліпідемією. В оновлених рекомендаціях AACE щодо дисліпідемії 2017 року робоча група використала методологію GRADE та зосередилася на обмеженій кількості ключових питань, щоб надати рекомендації з використання нових ліпідознижувальних засобів, а також на суперечливих аспектах використання риб’ячого жиру, ніацину та чинниках оцінки ризику. Робоча група визнає, що на додадок до значного акценту на тривалих змінах, з особливим акцентом на харчуванні та фізичній активності використання статинів, з езетимібом і без нього, залишається наріжним каменем управління рівнями ліпідів [13, 15].
В оновленій настанові AACE 2025 року робоча група надала рекомендації щодо використання нових ліпідознижувальних засобів (інгібіторів PCSK9 та бемпедоєвої кислоти) для зниження ризику АССЗ. Робоча група також розглянула вплив омега‑3 жирних кислот або ніацину на важливі результати лікування дорослих із гіпертригліцеридемією. Крім того, робоча група переглянула наявні дані щодо того, чи поліпшують індекс коронарного кальцію, Lp(a) або ApoB прогнозування майбутніх подій АССЗ. Для полегшення впровадження цих рекомендацій короткий їх виклад наведено на рисунку і в таблиці 1. Огляд і порівняння інформації про призначення різних нестатинових препаратів, що обговорюються в цій настанові, наведено в таблиці 2.
|
Таблиця 2. Нестатинові препарати, схвалені FDA для лікування дорослих із дисліпідемією |
|||||||
|
|
Алірокумаб |
Еволокумаб |
Інклісіран |
Бемпедоєва кислота |
ЕПК |
ЕПК + ДГК |
Ніацин |
|
Механізм дії |
Повністю людське моноклональне антитіло, яке зв’язується з PCSK9, перешкоджає деградації ЛПНЩР і тим самим збільшує кліренс ХС ЛПНЩ |
Повністю людське моноклональне антитіло, яке зв’язується з PCSK9, перешкоджає деградації ЛПНЩР і тим самим збільшує кліренс ХС ЛПНЩ |
Мала інтерферуюча РНК, яка пригнічує синтез PCSK9, збільшує експресію ЛПНЩР та кліренс ХС ЛПНЩ |
Пригнічує активність аденозинтрифосфатцитратліази і тим самим зменшує синтез ХС в печінці, збільшує експресію ЛПНЩР та кліренс ХС ЛПНЩ |
Знижує печінкову продукцію ХС ЛПДНЩ, плейотропні ефекти |
Знижує печінкову продукцію ХС ЛПДНЩ, плейотропні ефекти |
Різні механізми від пригнічення вивільнення вільних жирних кислот з адипоцитів до пригнічення секреції ХС ЛПДНЩ печінкою |
|
Шлях уведення |
Підшкірно |
Підшкірно |
Підшкірно |
Внутрішньо |
Внутрішньо |
Внутрішньо |
Внутрішньо |
|
Дозування |
75150 мг кожні 2 тиж або 300 мг щомісяця |
140 мг кожні 2 тиж або 420 мг щомісяця |
284 мг одноразово, повторити через 3 міс, продовжувати кожні 6 міс |
180 мг 1 раз на добу |
2 г двічі на добу під час їжі |
4 г на добу або по 2 г двічі на добу |
500 мг на добу протягом 4 тиж із можливим збільшенням дози на 500 мг на добу кожні 4 тиж з максимальною дозою 2 г на добу |
|
Переваги при АССЗб |
↓↓ ІМ |
|
|
|
|
|
|
|
↓смертності від усіх причин |
↓↓ ІМ |
Недостатньо доказів користі |
↓↓ ІМ |
↓↓ІМ |
Немає доказів користі |
↓ІМ |
|
|
Припинення лікування через побічні ефектив |
↑ |
↑ |
Недостатньо доказів шкоди |
↑↑ |
↑ |
↑↑ |
↑↑↑ |
|
Потенційні побічні ефекти |
Назофарингіт, реакції в місці ін’єкції, грип |
Назофарингіт, інфекції верхніх дихальних шляхів, грип, біль у спині, реакції в місці ін’єкції |
Реакції в місці ін’єкції, артралгія, бронхіт |
Гіперурикемія, фібриляція передсердь, біль у животі, анемія, тромбоцитоз, біль у спині, інфекції верхніх дихальних шляхів, розрив сухожилля |
Кровотеча, тріпотіння / фібриляція передсердь, периферичні набряки, подагра, закреп, м’язовоскелетний біль, шлунковокишкові розлади |
Порушення відчуття смаку, диспепсія, тріпотіння / фібриляція передсердь, висип, підвищення рівня печінкових ферментів |
Припливи крові, шлунковокишкові розлади, подагра, підвищений рівень печінкових ферментів, міалгія, ризик інфекцій, збільшення випадків ЦД, тяжкі гіперглікемічні події, що призводять до госпіталізації, висип, біль у м’язах та суглобах |
|
Застереження/протипоказання |
Особи з алергією на алірокумаб або допоміжні речовини |
Особи з алергією на еволокумаб або допоміжні речовини |
Особи з алергією на інклісіран або допоміжні речовини |
Особи з алергією на бемпедоєву кислоту або допоміжні речовини, вагітні, які годують грудьми |
Особи з алергією на ЕПК або ікосапент етил або допоміжні речовини |
Особи з алергією на омега‑3 жирні кислоти або допоміжні речовини |
Особи з алергією на ніацин, ніацинамід або допоміжні речовини, які мають активне захворювання печінки, активну виразку шлунка, артеріальну кровотечу |
|
Доступність/вартістьг |
$$$ |
$$$ |
$$$, доступно лише в медичному закладі / надається в офісі |
$$ |
$$ |
$ |
$ |
|
Примітки. ХС ЛПДНЩ – холестерин ліпопротеїнів дуже низької щільності; ЛПНЩР – рецептор ліпопротеїнів низької щільності; а – зверніться до інформаційних бюлетенів FDA для отримання додаткової інформації щодо призначення препарату; б – кількість стрілок відображає величину користі або шкоди (від незначної до великої); в‑найчастіші за повідомленнями побічні ефекти, згідно з інформацією FDA про призначення препарату; г – орієнтовна відносна вартість, позначена кількістю знаків долара. Точна вартість залежатиме від страхового покриття та аптечних пільг. Усі ліки доступні в аптеках, окрім інклісірану, який необхідно вводити в медичному закладі. |
|||||||
Щодо препаратів антитіл проти PCSK9, алірокумабу та еволокумабу, а також бемпедоєвої кислоти, робоча група видала умовну рекомендацію стосовно додавання цих препаратів до лікування дорослих із дисліпідемією, які мають АССЗ або підвищений ризик серцево-судинних подій. Щодо використання препарату малих інтерферуючих РНК інклісірану, не було достатньо доказів для визначення балансу користі та шкоди через відсутність потужних довгострокових досліджень. Усі оцінювані препарати ефективно знижують рівень ХС ЛПНЩ, але вплив цих препаратів на смертність та серцево-судинні події обмежений, тому рекомендації щодо використання алірокумабу, еволокумабу та бемпедоєвої кислоти в дорослих з АССЗ або підвищеним ризиком його розвитку є умовними.
Наявні сьогодні результати щодо серцево-судинних наслідків при застосуванні інклісірану обмежені, однак тривають випробування, які можуть надати додаткову інформацію. Очікувані дати завершення досліджень ORION‑4 (NCT03705234) і VICTORION‑2 PREVENT (NCT05030428) – 2026 і 2027 роки відповідно. Важливо, щоб ці та інші дослідження продемонстрували надійніші результати про вплив інклісірану на серцево-судинні події. Обидва дослідження нададуть нову інформацію про вплив інклісірану на термінову коронарну реваскуляризацію та смерть від усіх причин. VICTORION‑2 PREVENT повідомлятиме про серйозні побічні ефекти з боку кінцівок, результат, який робоча група вважає клінічно важливим для прийняття рішень.
Для всіх нових методів лікування бракує представництва осіб із різним расовим та етнічним походженням, щоб визначити, чи ефекти лікування або показники безпеки можуть бути різними залежно від популяції. Лише від 15% до 20% учасників досліджень серцево-судинних подій, в яких використовували моноклональні антитіла проти PCSK9, були не білими. Аналіз підгруп як у FOURIER, так і в ODYSSEY OUTCOMES не показує жодної різниці в ефективності між різними расовими та етнічними групами. Хоча розміри груп були невеликими, результати свідчать про подібну ефективність в усіх субпопуляціях [53, 54]. Ураховуючи проблеми з доступом, які впливають переважно на мало охоплене населення, розуміння впливу цих засобів на конкретні результати в названих популяціях може підтримати зміни в політиці платників для поліпшення доступу.
Робоча група визначила лікування гіпертригліцеридемії, особливо тяжкої, як важливий аспект для рекомендацій. Щодо використання риб’ячого жиру в осіб із дисліпідемією та гіпертригліцеридемією (150-499 мг/дл), робоча група видала умовну рекомендацію щодо використання ЕПК, але визнала існування проблеми, пов’язаної з обмеженими даними випробувань і потенційним підвищенням ризику кровотечі та фібриляції передсердь. Робоча група надала умовну рекомендацію проти використання ЕПК плюс ДГК, оскільки не було клінічно значущих переваг і був потенціал для помірного ступеня шкоди. Також було розглянуто докази використання ніацину в пацієнтів із гіпертригліцеридемією (150-499 мг/дл), які приймають статини. Ніацин не забезпечив суттєвого зниження ризику серцево-судинних подій, але призвів до підвищення ризику припинення лікування. Потенційними побічними ефектами застосування ніацину є проблеми зі шкірою та шлунково-кишкові розлади, а також більш серйозні ризики метаболічної дисрегуляції (діабет і гіперурикемія), що зумовило надання наполегливої рекомендації проти використання ніацину для зменшення ризику асоційованих з АССЗ подій. Не було достатньо доказів щодо використання цих препаратів у дорослих із тяжкою гіпертригліцеридемією (≥500 мг/дл).
Точне прогнозування майбутнього ризику асоційованих з АССЗ подій є важливим для індивідуально-орієнтованої медичної допомоги дорослим із дисліпідемією. Багато рекомендацій пропонують варіанти проведення додаткових тестів для визначення додаткових чинників, таких як ApoB, Lp(a) та CAC-індекс для внесення їх до моделей розрахунку ризику з метою поліпшення прогнозування [16, 17], особливо в осіб із низьким і середнім ризиком. Шляхом систематичного пошуку було виявлено великі когортні дослідження, однак звіти про їх результати були суперечливими. Тому ми оцінили здатність поліпшувати ROC-кривої (Receiver operating characteristic) і як маркер поліпшення використосували C-індекс. Хоча кожен із цих чинників ризику сприяв поліпшенню бальної оцінки, величина змін була дуже малою (найкращим показником був CAC-індекс, де зміна була позитивною, але не клінічно значущою та був пов’язаний зі збільшенням витрат і ризиків). Цей висновок подібний до висновку Американської робочої групи з профілактичних заходів, яка не виявила достатньо доказів для додавання CAC-індексу та інших додаткових чинників до оцінки ризику [42]. Робоча група визначила, що наявні наразі докази не підтверджують використання для рутинної оцінки ризику інших інструментів, окрім стандартних. Однак за деяких обставин описані маркери можуть бути корисними.
Хоча нові методи лікування, у вигляді як окремих препаратів, так і їх комбінації, дають змогу знижувати рівень ХС ЛПНЩ до дуже низьких значень, результатів клінічних випробувань поки недостатньо, щоб визначити, чи призводить зниження рівня ХС ЛПНЩ <55 мг/дл (і АпоВ <70 мг/дл) до зменшення рівня серцево-судинної смертності, чи є це економічно ефективним і безпечним. Це питання особливо важливе для пацієнтів, які вже отримують статини і мають підвищений ризик подальшого розвитку подій, пов’язаних із АССЗ. Цей аспект ще більше посилюється відсутністю даних щодо того, чи використання показника АпоВ порівняно з визначенням рівня ХС ЛПНЩ допомагає краще прогнозувати майбутні серцево-судинні події. Оскільки частинки, що містять АпоВ, є ключовими чинниками виникнення та підтримання атеросклеротичних уражень, звітність про пряму оцінку кількості частинок у клінічних випробуваннях має вирішальне значення.
Для цих рекомендацій події, пов’язані із захворюваннями периферичних судин (ЗПС), були визначені як пріоритетний, важливий для пацієнта результат. Однак бракує клінічних випробувань за участю пацієнтів з асоційованими із ЗПС подіями, та звітності про ці події як результат. ЗПС є основним проявом АССЗ, і немає даних, які б чітко підтверджували позитивний вплив інтенсивного контролю рівня ліпідів у цій популяції, оскільки жодне з досліджень не мало достатньої потужності для відповіді на це питання.
Робоча група знайшла дуже мало досліджень, де розглядають початок контролю рівня ліпідів у пацієнтів віком >65 років (але в іншому здорових), в яких зниження чинників ССР проводиться вперше. Ця група, безумовно, має найвищий ризик розвитку в майбутньому асоційованих з АССЗ подій, але незрозуміло, чи буде початок лікування на такій пізній стадії ефективним.
Зниження рівня тригліцеридів (ТГ) викликало певний інтерес через засоби, здатні знижувати їхній рівень, але немає клінічних випробувань, які б показували, що зниження рівня ТГ саме по собі сприяє поліпшенню серцево-судинних результатів. Ідеться про наукове розуміння того, що АроB-умісні частинки, механічно більш залучені до процесу розвитку АССЗ і що ТГ можуть впливати на кліренс, але саме кількість частинок визначає майбутній ризик. Деякі дослідження використання фібратів і ніацину в учасників, які вже приймають статини, показали зниження рівня ТГ, але це, здається, не знижує ризик серцево-судинних подій у майбутньому, що свідчить про те, що описаний параметр може бути не таким важливим для зниження ризику АССЗ. Однак для вирішення цього питання необхідні цілеспрямовані дослідження. Крім того, ураховуючи, що лише одне дослідження ЕПК показало позитивний результат (REDUCE-IT), украй важливо підтвердити, що він є надійним, стійким і його можна перевірити незалежними дослідженнями.
Хоча дуже високі рівні ТГ пов’язані з підвищеним ризиком спонтанного панкреатиту, до сьогодні не повідомляли про жодні проспективні дослідження, в яких би за допомогою різних стратегій знижували рівень ТГ, щоб з’ясувати, чи може це знизити майбутній ризик панкреатиту. Крім того, хоча існують публікації, які показують, що ризик панкреатиту зростає майже за будь-якого підвищення рівня ТГ, незрозуміло, чи є ця залежність прямо пропорційною, чи існує поріг, вище якого ризик значно зростає. Зазвичай переважає думка, що ризик значно зростає, коли рівень ТГ перевищує 1000 мг/дл. Робоча група поінформована, що зараз проходять клінічні випробування терапії, яка блокує функцію АроCIII (ApoC III), і закликає порівняти цю стратегію з активним засобом, що знижує рівень ТГ, на предмет ефективності [127].
Терапія статинами залишатиметься наріжним каменем контролю рівня ліпідів. Однак роль будь-яких інших фармакологічних засобів у лікуванні пацієнтів із ЦД 1 типу не могла бути оцінена через брак даних. Хоча в більшості масштабних досліджень пацієнти з ЦД 1 типу не брали активної участі, є 2 невеликих дослідження, що демонструють ефективність і безпеку фармакотерапії, зокрема езетимібу та алірокумабу, в осіб із ЦД 1 типу [128, 129]. Даних про ССЗ в цій популяції немає, що демонструє незадоволеність основної потреби.
Ліпопротеїн (а) [Lp(a)] є незалежним чинником ризику ССЗ, і хоча його атерогенний потенціал набагато вищий, ніж частинок ХС ЛПНЩ, з огляду на його відносно нижчу концентрацію в плазмі, незрозуміло, чи буде цільова дія на цей ліпопротеїн ефективною стратегією для зниження ризику майбутніх подій, пов’язаних з АССЗ, і чи є вибрані цільові групи населення більш придатними для цієї стратегії, ураховуючи етнічні варіації цього чинника ризику. Робоча група поінформована про клінічні випробування фази 3, в яких вивчають ці частинки і які можуть визначити конкретну популяцію, що отримає користь від такого утручання.
Цікаво, що терапія моноклональними антитілами проти PCSK9 пов’язана зі зниженням рівня Lp(a). Однак цей ефект не є постійним та, імовірно, пов’язаний із вихідними рівнями Lp(a). Якщо поточні дослідження із застосуванням нових засобів, спрямованих на Lp(a), підтвердять зниження ризику серцево-судинних подій, використання інгібіторів PCSK9 потребуватиме подальшого вивчення в спеціалізованих дослідженнях як альтернативи лікуванню, ураховуючи їхню здатність знижувати рівень як ХС ЛПНЩ, так і Lp(a).
Міркування щодо майбутніх досліджень
Як зазначено вище, ці рекомендації були розроблені з використанням найкращих доступних доказів, однак були виявлені суттєві прогалини. Дослідницькі напрями, які можуть надати ключову інформацію щодо фармакологічного лікування дорослих із дисліпідемією:
- Безпека та ефективність інгібіторів PCSK9 у різних популяціях.
- Безпека та ефективність початку ліпідознижувальної терапії в осіб похилого віку (>75 років).
- Безпека та ефективність зниження рівня ліпідів при ЦД 1 типу щодо результатів, пов’язаних з АССЗ.
- Довгострокові та надійні дані щодо інклісірану стосовно важливих для пацієнта серцево-судинних результатів.
- Безпека та ефективність нових препаратів в осіб віком >65 років, осіб із метаболічно асоційованою жировою хворобою печінки або стеатотичною хворобою печінки, пов’язаною з метаболічною дисфункцією, та осіб із тяжкою гіпертригліцеридемією.
- Безпека та ефективність ліпідознижувальних препаратів щодо важливих для пацієнта серцево-судинних результатів в осіб із ЗПС.
- Безпека та ефективність зниження ризику пов’язаних з АССЗ подій за допомогою нових препаратів, спрямованих на Lp(a), Apo(C) та інші білки, що беруть участь у метаболізмі ліпідів.
- Безпека та ефективність ліпідознижувальних препаратів щодо важливих для пацієнта результатів в осіб із панкреатитом, пов’язаним із тяжкою гіпертригліцеридемією.
За матеріалами Patel S.B., Wyne K.L., Afreen S. et al. American Association of Clinical Endocrinology Clinical Practice Guideline on Pharmacologic Management of Adults With Dyslipidemia. Endocr Pract. 2025 Feb;31(2):236-262. doi: 10.1016/j.eprac.2024.09.016.
Підготувала к. мед. н. Світлана Опімах
Тематичний номер «Діабетологія. Тиреоїдологія. Метаболічні розлади» № 2 (70) 2025 р.



