24 березня, 2021
Коронавірусна хвороба та кардіометаболічний синдром
Під час пандемії нової коронавірусної хвороби (COVID‑19) виявилося, що хронічні кардіометаболічні захворювання (ХКМЗ) супроводжуються підвищеним ризиком її тяжкого перебігу та вищим ризиком смерті. Загалом ХКМЗ є наслідком впливу первинних факторів (генетичних, поведінкових та екологічних) і метаболічних чинників (ожиріння, порушення вуглеводного обміну, метаболічного синдрому) (Mechanick J. I. et al., 2020).
За даними S. Richarson і співавт. (2020), серед 5700 госпіталізованих пацієнтів найчастішими коморбідними станами були: артеріальна гіпертензія –АГ (56,6%) і метаболічні порушення, а саме ожиріння (41,7%) та цукровий діабет – ЦД (33,8%). Метааналіз B. Wang і співавт. (2020) визнав саме ці стани основними предикторами госпіталізації пацієнтів із COVID‑19 до відділення інтенсивної терапії.
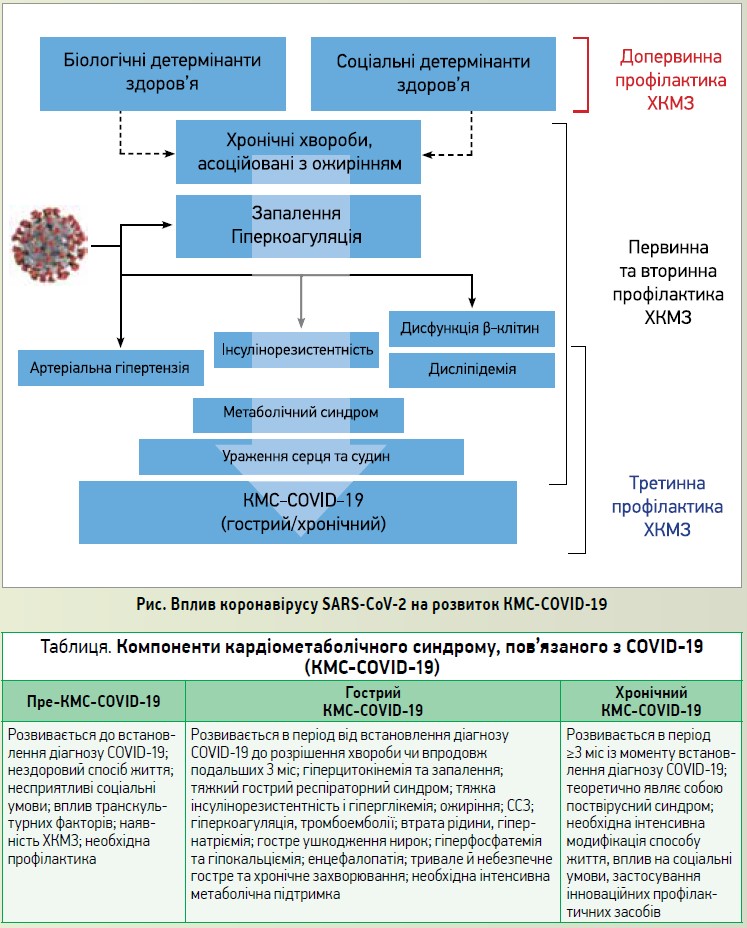
Згідно із сучасними уявленнями, коморбідний перебіг серцево-судинних захворювань (ССЗ), метаболічних захворювань і COVID-19 призводить до розвитку так званого кардіометаболічного синдрому (КМС-COVID‑19, рис.). Утім, саме перед сімейними лікарями постає завдання забезпечувати профілактичну медичну допомогу з метою запобігання розвитку КМС-COVID‑19, контролювати його перебіг при амбулаторному лікуванні гострої COVID‑19 та організувати спостереження за цими пацієнтами в разі формування хронічного КМС-COVID‑19 (табл.) (Mechanick J.I. et al., 2020).
Ключові компоненти кардіометаболічного синдрому
Ожиріння
Відповідно до даних Всесвітньої організації охорони здоров’я (2016), 39% дорослих людей усього світу мають надлишкову масу тіла, а 13% страждають на ожиріння (WHO, 2016). Розвиток хронічних захворювань, пов’язаних з ожирінням, залежить не лише від індексу маси тіла, а й від кількості жирової тканини, її розташування та функціонування, а також від наявності клінічних ускладнень (Mechanick J. I. et al., 2017). Немає сумнівів, що ожиріння є одним із ключових чинників ризику інсулінорезистентності, запальних процесів, ЦД 2 типу, ССЗ (Mechanick J. I. et al., 2017, 2020). Один із механізмів, який зумовлює ССЗ на тлі ожиріння, – накопичення перикардіального й епікардіального жиру, ектопічно розташована жирова тканина за наявності ішемії міокарда посилено секретує фосфоліпазу A2, зумовлюючи гідроліз фосфоліпідів із порушенням проведення нервового імпульсу та розвитком аритмій, судинного запалення, атеросклерозу, підвищення жорсткості судин, фіброзу й апоптозу кардіоміоцитів, гіпертрофії лівого шлуночка тощо (Mechanick J. I. et al., 2020; Dutour A. et al., 2010).
У кількох дослідженнях виявлено, що в пацієнтів із COVID‑19 та ожирінням спостерігалися більша ймовірність госпіталізації до відділення інтенсивної терапії та вищі показники смертності (Simonnet A. et al., 2020; Lighter J. et al., 2020; Wu J. et al., 2020; Intensive Care National Audit and Research Centre, 2020). Загалом можна стверджувати, що наявність ожиріння й інших кардіометаболічних чинників ризику підсилює перебіг будь-якого гострого захворювання, в т. ч. COVID‑19 (Li B. et al., 2020).
Порушення глікемії
ЦД – надзвичайно поширена глобальна проблема, адже станом на 2019 р. ця хвороба уразила близько 463 млн осіб у всьому світі. За прогнозами, до 2045 р. цей показник зросте до 700 млн, 90% з яких страждатимуть на ЦД 2 типу (International Diabetes Federation, 2019). У пацієнтів із ЦД спостерігаються вищі показники ожиріння, АГ та ССЗ, ніж в осіб із нормоглікемією, що підвищує ризик розвитку ХКМЗ. Слід зауважити, що 50,1% хворих із діабетом і 88,4% осіб із предіабетом не знають про наявність у них такого патологічного стану (International Diabetes Federation, 2019; Centers for Disease Control and Prevention, 2020), що зумовлює потребу в активній діагностиці розладів глікемії в усіх госпіталізованих пацієнтів.
ЦД 2 типу асоціюється з тяжчим перебігом і несприятливими наслідками COVID‑19, але цей зв’язок є менш потужним за наявності оптимального контролю глікемії (Zhu L. et al., 2020). Потенційними механізмами впливу коронавірусної інфекції є опосередковане цитокінами посилення інсулінорезистентності та гіперкоагуляції (Rehman K., Akash M. S., 2016; Guo W. et al., 2020); взаємодія SARS-CoV‑2 з рецепторами ангіотензинперетворювального ферменту‑2 (АПФ‑2) підшлункової залози, що призводить до зниження інсулінового резерву β-клітин (Liu F. et al., 2020); імуносупресія; глікозилювання вірусного спайк-білка й АПФ‑2 з посиленням зв’язування вірусу та його проникнення до клітини (Fernandez C. et al., 2018); погіршення кліренсу вірусів і посилення їхньої реплікації (Philips B. J. et al., 2003; Walls A. C. et al., 2020); часті коморбідні стани (Bhatraju P. K. et al., 2020).
Дисліпідемія
У період 2015-2016 рр. підвищення рівня холестерину спостерігалося в >12% дорослих віком ≥20 років і в ≈7% дітей і підлітків віком 6-19 років (Centers for Disease Control and Prevention, 2020).
Показано, що смертність від COVID‑19 й ураження серця за коронавірусної інфекції асоціюються також із ССЗ атеросклеротичного генезу (Bhatraju P. K. et al., 2020; Shi S. et al., 2020), які є безпосереднім наслідком дисліпідемій.
Артеріальна гіпертензія
Поширеність АГ є надзвичайно високою. Зокрема, в США у 2015-2016 рр. серед дорослих цей показник становив 44,1% (Liu B. et al., 2018; Fryar C. D. et al., 2017; Samanic C. M. et al., 2020). За даними Р. К. Whelton і співавт. (2018), серед пацієнтів з АГ у 49,5% спостерігалося ожиріння, в 63,2% – гіперхолестеринемія, а у 27,2% – ЦД, що підтверджує кластерну природу цих чинників.
Серед пацієнтів із COVID‑19 АГ асоціювалася з підвищеним у 2,5 раза показником тяжкого перебігу та смертності (насамперед у пацієнтів віком >60 років) (Lippi G. et al., 2020).
Ведення пацієнтів із кардіометаболічним синдромом
Першочерговим профілактичним заходом є інформування пацієнтів про модифікацію способу життя. Актуальність контролю гіподинамії та незбалансованого харчування зумовлена необхідністю соціального дистанціювання в період пандемії (Rundle A. et al., 2020; Chen P., 2020; Tate M., 2018).
Пацієнтам із ЦД необхідно переглянути базисну терапію відповідно до нового режиму роботи, сну та прийому їжі, а також обговорити з лікарем потенційні зміни в раніше призначеній схемі глюкозознижувального лікування. За середньотяжкого та тяжкого перебігу COVID‑19 і значної гіперглікемії доцільно застосовувати інсулінотерапію (Mechanick J. I. et al., 2020).
Пацієнтам з АГ слід продовжувати застосування призначених раніше антигіпертензивних препаратів, зокрема інгібіторів ренін-ангіотензин-альдостеронової системи (Bavishi C. et al., 2020; Vaduganathan M. et al., 2020).
Безумовно, КМС-COVID‑19 потребує подальшого вивчення, зокрема, з’ясування оптимізації лікування в різних групах пацієнтів (дорослі, діти, підлітки, вагітні тощо); визначення ролі окремих вітамінів і мікроелементів (вітамінів B, C, D, хрому, цинку, жирних кислот); чіткішого розуміння впливу ожиріння, гіперглікемії, АГ і ССЗ на ризик тяжкого перебігу та смерті. Наразі також необхідно підсилити зусилля щодо профілактики та модифікації способу життя; збільшити застосування телемедичних технологій; створювати, поширювати та впроваджувати алгоритми дій і клінічні протоколи; сформувати модель для постковідного спостереження за пацієнтами (Mechanick J. I. et al., 2020).
Профілактика та комплексне лікування КМС-COVID‑19
Дієтична добавка Танікор® («Асіно», Швейцарія) завдяки спеціально розробленому збалансованому складу (L-аргінін, L-карнітин та інозин) має здатність впливати на всі ланки ХКМЗ загалом і на КМС-COVID‑19 зокрема. Так, нещодавні результати досліджень підтвердили, що добавки L-аргініну здатні запобігати розвитку та прогресуванню ендотеліальної дисфункції, а також знижувати ризик формування ЦД 2 типу. Загальновідомо, що L-аргінін є субстратом для синтезу оксиду азоту (NO) – ключової молекули судинного гомеостазу (Siasos J. et al., 2007). Враховуючи зв’язок ендотеліальної функції з інсулінорезистентністю та роль NO у відповіді судин на метаболічні й гемодинамічні зміни, L-аргінін здатен опосередковано сприятливо впливати на широкий спектр кардіометаболічних чинників ризику (Mariotti F., 2020).
L-карнітин, своєю чергою, також є визнаним кардіометаболічним протекторним агентом, оскільки це кофактор окиснення жирних кислот, який бере участь у їх транспорті (Mingorance С. et al., 2012). Продемонстровано, що добавки L-карнітину запобігають атеросклерозу та сприяють його регресу, знижуючи концентрацію тригліцеридів і холестерину ліпопротеїнів низької щільності (Johri А. М. et al., 2014), а також беруть участь у метаболізмі глюкози (Broderick T. L. et al., 1992; Noland R. C. et al., 2009; Muoio D. M. et al., 2012). L-карнітин знижує артеріальний тиск в осіб із легеневою гіпертензією й обструктивним апное уві сні (El-Beshlawy A. et al., 2006). У метааналізі J. J. DiNicolantonio та співавт. (2013) продемонстровано, що застосування добавок L-карнітину в пацієнтів із ССЗ знижувало смертність від усіх причин на 27%. Зазначені сприятливі ефекти та відсутність токсичності дозою до 2000 мг/добу роблять L-карнітин перспективним компонентом профілактики та лікування ССЗ (Hathcock J. N., Shao A., 2006).
Ще один компонент Танікору (інозин) активно продовжує вивчатись як інотропний засіб без хронотропного впливу, котрий не підвищує потреби міокарда в кисні (Jones C. E. et al., 1977; Smiseth O. A. et al., 1989). Ще в 1989 р. під час експериментально-клінічного дослідження доведена здатність інозину підвищувати серцевий викид у пацієнтів із кардіогенним шоком (Czarnecki W., Czarnecki A., 1987).
Продемонстровано також клітинопротекторні здатності інозину (Gianneccini M. et al., 2005; Connolly M. et al., 1985). A. Shafy та співавт. (2011) довели, що інозин сприяє ангіогенезу в ішемізованому міокарді.
Дієтична добавка Танікор® може бути рекомендована як додаткове джерело інозину, L-аргініну та L-карнітину. Збалансована комбінація складників Танікору сприяє підтримці нормального енергетичного обміну, нормалізації ліпідного складу крові, покращенню функції ендотелію, цитопротекції. Застосування Танікору може бути доцільним як профілактика КМС-COVID‑19, а також у складі його комплексного лікування в амбулаторних пацієнтів (насамперед у хворих з АГ та ССЗ, дисліпідемією, порушенням толерантності до глюкози й ожирінням).
Підготувала Лариса Стрільчук
UA-TANI-PUB-022021-037
Медична газета «Здоров’я України 21 сторіччя» № 4 (497), 2021 р.