25 березня, 2026
Відновлення системи охорони здоров’я України: стратегічні пріоритети і міжнародний досвід
Попри війну українська медицина і далі працює. Система охорони здоров’я України функціонує в умовах найбільшого збройного конфлікту в Європі з часів Другої світової війни. За даними ВООЗ, станом на листопад 2025 р. підтверджено понад 2700 атак на медичні заклади – в середньому дві на день. Незважаючи на ці жахливі цифри, система демонструє неймовірну життєздатність: у вересні 2024 р. 96% закладів працювали принаймні частково, а у квітні 2025 р. понад 90% людей, які потребували медичної допомоги, змогли її отримати. На чому ґрунтується ця стійкість? Завдяки реформам, розпочатим у 2017 р., зокрема створенню НСЗУ та універсального пакета послуг, вдалося зберегти доступність допомоги для мільйонів внутрішньо переміщених осіб.
Втім, стійкість – це лише перший крок. Поміркуймо, як використати ці обставини для справжньої трансформації. Національна стратегія на 2025-2030 рр. просуває підхід «принцип якісної відбудови», спрямований на орієнтованість на стаціонарну допомогу та подолання недорозвиненості первинної ланки. Вартість відновлення оцінюється у 20 млрд доларів за десять років. Програма ЄС Ukraine Facility пропонує до 50 млрд євро на 2024-2027 рр. Це історична можливість, але водночас і ризик: стратегічне використання цих коштів може зміцнити систему, тоді як безсистемний підхід лише закріпить неефективність.
Спадок радянської лікарняної системи
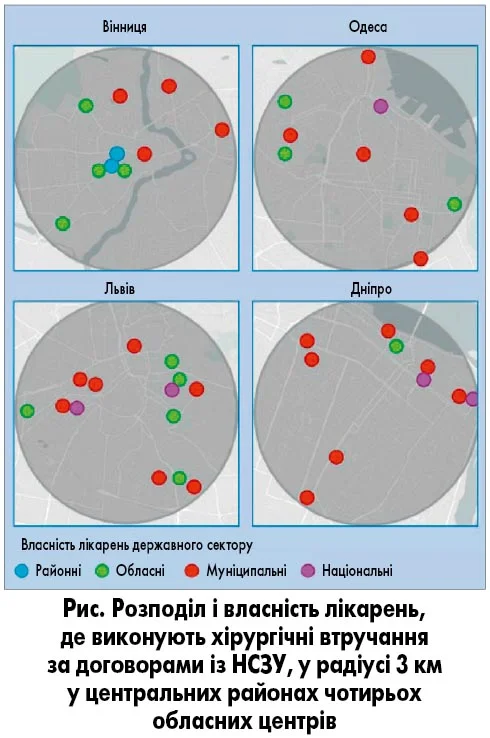 Щоб збагнути масштаб проблеми, варто озирнутися назад. Лікарні радянської доби досі домінують у системі охорони здоров’я. Хоча показники ліжкового фонду знизилися з часів незалежності, вони залишаються вищими за європейські норми. Головна проблема – фрагментація: муніципальні, районні, обласні та національні органи управляють окремими закладами, що призводить до дублювання послуг. Уявіть собі: складні втручання виконуються у багатьох лікарнях у невеликих обсягах, що обмежує можливості клініцистів розвивати експертизу і позначається на якості допомоги. Концентрація ресурсів у лікарнях витісняє первинну ланку – найдоступнішу для малозабезпечених та географічно ізольованих верств населення (рис.).
Щоб збагнути масштаб проблеми, варто озирнутися назад. Лікарні радянської доби досі домінують у системі охорони здоров’я. Хоча показники ліжкового фонду знизилися з часів незалежності, вони залишаються вищими за європейські норми. Головна проблема – фрагментація: муніципальні, районні, обласні та національні органи управляють окремими закладами, що призводить до дублювання послуг. Уявіть собі: складні втручання виконуються у багатьох лікарнях у невеликих обсягах, що обмежує можливості клініцистів розвивати експертизу і позначається на якості допомоги. Концентрація ресурсів у лікарнях витісняє первинну ланку – найдоступнішу для малозабезпечених та географічно ізольованих верств населення (рис.).
Спроможні госпітальні мережі: від теорії до практики
Як розв’язати цей вузол? Законодавство про спроможні госпітальні мережі вимагає від обласних адміністрацій групувати лікарні за трьома рівнями: базові (50-80 тис. населення), кластерні (120-150 тис.) та надкластерні (1-2 млн). І цей процес уже розпочався: 19 із 24 областей сформували ці мережі, визначивши 578 лікарень як відповідні стандартам. Решту закладів потрібно закрити, об’єднати або перепрофілювати. Чому це важливо для ухвалення рішень? Це створює чіткі норми для інвестицій: лікарні поза мережею не мають претендувати на капітальні кошти, тоді як заклади в мережі є відповідними кандидатами для інвестицій у нові активи – катетеризаційні лабораторії чи інсультні відділення.
Первинна ланка: фундамент, який потребує зміцнення
Паралельно з реформою лікарень не менш важливим є розвиток первинної допомоги. До травня 2023 р. 32,7 млн осіб (близько 85% населення) зареєструвалося у сімейних лікарів. Однак є нюанс: первинна допомога переважно надається у невеликих амбулаторіях, які часто не мають потужностей для комплексної безперервної допомоги. Нормативні акти визначають чотири типи надавачів: великі медичні центри, амбулаторії, спеціалізовані заклади, фельдшерсько-акушерські пункти. Найперспективніші для інвестицій великі центри (до 15 тис. пацієнтів) із мультидисциплінарними командами. Такі вкладення покращать доступ до послуг, зараз зосереджених у стаціонарах, – ведення хронічних захворювань, малих втручань, диспансерного спостереження.
Естонський досвід
Україна – не перша країна, якій потрібно впоратися із такими завданнями. Корисний досвід країн, що приєдналися до ЄС у 2004 р. Естонія – яскравий приклад: вона використала кошти ЄС для консолідації лікарень і розвитку первинної ланки. План розвитку госпітальної мережі 2003 р. визначив базову мережу з 19 лікарень (із 67), які отримали право на довгострокові контракти. Цікаво, що пізніше доступ до коштів ЄС для великих лікарень обумовлювали угоди про співпрацю з меншими закладами. Деякі лікарні поза мережею отримали фінансування для перепрофілювання у відділення сестринського догляду. Медичних спеціалістів заохочували до об’єднання у групи (щонайменше шість лікарів на 9000 пацієнтів) із комплексним спектром послуг. Завдяки цьому зменшилася кількість ліжок, скоротилися терміни госпіталізації та відбулося розширення первинної допомоги.
Труднощі управління: між місцевими ініціативами та національною стратегією
Втім зосередьмося на українських реаліях. З огляду на децентралізацію управління в Україні, вкрай важливий нагляд МОЗ. Насамперед тому, що місцеві органи влади ініціюють більшість інвестиційних пропозицій, часто безпосередньо домовляючись із донорами. Міністерство запровадило критерії оцінки для «єдиного портфеля проєктів», проте вони надають перевагу проєктам, готовим до закупівель, над стратегічно важливими. Тривожний сигнал: інвестпрограма на 2026 р. (3,8 млрд доларів) зорієнтована переважно на високоспеціалізовані лікарні з обмеженою увагою до первинної ланки.
І тут варто згадати ще один європейський приклад. Польща з 2016 р. обумовила доступ до коштів ЄС процесом оцінювання на основі «карт потреб» – звітів про потреби і потужності у 16 регіонах. Україна може запозичити ці принципи: МОЗ за підтримки НСЗУ могло б оцінювати пропозиції за двома критеріями – усунення прогалин у послугах і підтримка консолідації мережі. Оцінки публікувалися б через Цифрову екосистему відновлення для підзвітного управління (DREAM), пов’язану із ProZorro та антикорупційними інституціями, забезпечуючи підзвітність від планування до впровадження (таблиця).
|
Таблиця. Посилення механізмів управління та доброчесності протягом усього інвестиційного циклу |
||
|
Етап інвестування |
Основний механізм або принцип реформи |
Функція управління та доброчесності |
|
Планування, оцінювання та пріоритезація інвестицій |
Прозорий, заснований на даних процес оцінювання для відбору і ранжування проєктних пропозицій за трьома основними критеріями: відповідність національним стратегіям; ступінь, до якого проєкт усуває підтверджені прогалини у послугах на основі місцевих даних щодо міжнародних показників (наприклад, ліжка, кадри, діагностичні потужності на населення); узгодженість із межами планування госпітальної мережі та первинної допомоги |
Створює доказову базу для відбору проєктів; забезпечує послідовну та обґрунтовану пріоритезацію між регіонами; стримує політично мотивовані інвестиції або ті, що дублюються |
|
Прозорість і моніторинг |
Публікація інформації про проєкти – включно з результатами оцінювання, статусом фінансування і процесом реалізації – через систему DREAM, пов’язану з єдиним проєктним портфелем уряду |
Підвищує публічну видимість і довіру донорів; дає змогу перевіряти відповідність затверджених проєктів визначеним потребам; сприяє нагляду з боку громадянського суспільства і партнерів |
|
Доброчесність у закупівлях та реалізації |
Конкурентні закупівлі через електронну платформу ProZorro за підтримки офіційного аудиту й антикорупційного нагляду |
Забезпечує справедливість, конкуренцію й економічну ефективність контрактів; уможливлює аудит, сфокусований на ризиках проєктів високої вартості, та притягнення до відповідальності за порушення |
Висновки: як це позначається на лікарях-клініцистах
Система охорони здоров’я України продемонструвала надзвичайну стійкість. Відновлення пропонує можливість перепроєктувати систему на принципах ефективності та орієнтованості на людину. Вбудовування інвестиційних рішень у доказовий процес оцінювання, узгоджений з реформами управління, прискорить трансформацію і підготує Україну до членства в ЄС. За належного управління країна може отримати систему, менш орієнтовану на стаціонарну допомогу та міцніше закріплену на первинній ланці.
Але як це стосується лікаря, який щодня приймає пацієнтів? Зміни відчуватимуться на кількох рівнях. По-перше, консолідація госпітальних мереж дасть змогу клініцистам зосередитися на тих втручаннях, де вони мають найбільший досвід, – замість розпорошення зусиль на широкий спектр процедур із низькими обсягами. Це означає кращу підготовку, вищу якість допомоги і менший ризик ускладнень.
По-друге, розширення первинної ланки зніме з лікарень тягар рутинної роботи – диспансеризації, моніторингу хронічних захворювань, малих втручань. Для вузьких спеціалістів це звільнить час для складних випадків, які справді потребують їхньої експертизи. Для сімейних лікарів це можливість працювати в мультидисциплінарних командах із доступом до сучасного обладнання та консультативної підтримки.
По-третє, прозорість інвестиційних рішень означає, що медичні заклади, які справді надають якісну допомогу, отримають ресурси для розвитку. Це створює стимули для покращення роботи, а не лише для лобіювання.
Нарешті, європейська інтеграція – це не абстрактна мета, а конкретні стандарти: протоколи лікування, вимоги до обладнання, підходи до організації роботи. Лікарі, які працюватимуть у трансформованій системі, матимуть кращі умови для професійного розвитку і більше можливостей для міжнародної співпраці.
Інакше можливість буде змарнована, а неефективність – не подолана. І тоді лікарі й надалі працюватимуть у системі із розпорошеними ресурсами, застарілим обладнанням, а пацієнти не отримуватимуть допомоги там, де вона їм найбільше потрібна.
Ключові засади
- Міжнародні фонди відновлення створюють історичну можливість для трансформації системи охорони здоров’я України.
- Необхідна чітка стратегія інвестування, щоб позбутися неефективності та нерівності.
- Поточне відновлення має зосереджуватися на усуненні реальних прогалин у послугах, консолідації госпітальних мереж і розширенні мультидисциплінарної первинної медичної допомоги.
- Інвестиційна програма, що ґрунтується на прозорих критеріях, незалежній експертизі та лідерстві Міністерства охорони здоров’я, може прискорити реформи і підтримати довіру донорів.
- Для лікарів-клініцистів реформа означає спеціалізацію замість розпорошення, звільнення від рутини, стимули для якості та європейські стандарти роботи
Отже, міжнародні фонди відновлення надають для України унікальну можливість не лише відбудувати медичну інфраструктуру, а й трансформувати систему охорони здоров’я, подолавши надмірну залежність від стаціонарної допомоги та зміцнивши первинну ланку. Успіх залежатиме від прозорості інвестиційних рішень, консолідації госпітальних мереж і послідовного лідерства Міністерства охорони здоров’я. Європейський досвід підтверджує: стратегічний підхід до розподілу коштів здатен прискорити реформи і наблизити Україну до стандартів ЄС. А для кожного лікаря це означає можливість працювати в системі, де якість допомоги – не виняток, а норма.
За матеріалами Hellowell M., Kasyanchuk S., Habicht T. et al. (2026) Harnessing wartime recovery to transform healthcare in Ukraine. BMJ;392: e086343. doi: 10.1136/bmj‑2025-086343
Підготував Максим Голуб
Тематичний номер «Педіатрія» № 1 (82) 2026 р.



