28 січня, 2022
Ефективність Стимулотону в пацієнтів із коморбідною депресією на тлі коронавірусної інфекції
Вираз, який ви носите на обличчі, куди важливіший за одяг, який ви надягаєте на себе
Дейл Карнегі
Пандемія коронавірусної інфекції суттєво змінила психологічний фон, який впливає на здоров’я населення багатьох країн. Насамперед мова йде про несподівані, тривалі й комплексні психотравмувальні чинники із високим ступенем невизначеності в оцінці розвитку ситуації, що впливають на адаптацію людей. Необхідність швидкої психологічної перебудови за таких умов із руйнуванням намічених планів, поява нових вимог і завдань призвели до напруги та тривоги у суспільстві.
Психічне здоров’я під час пандемії COVID‑19 у світовому масштабі
Масштаби психологічного дистресу в суспільстві, пов’язаного з пандемією COVID‑19, першими визначили китайські дослідники [14]. На її початку майже у половини опитаних мали місце помірні й виразні ознаки депресивних (16,5%) або тривожних розладів (28,8%). При повторному опитуванні (чотири тижні потому) не було виявлено достовірного зниження показників, що свідчило про стабільність даних реакцій. Найчастіше тривожно-депресивні стани спостерігалися у респондентів, які раніше мали ті чи інші психічні розлади [2].
Результати іншого інтернет-опитування 7236 мешканців Китаю показали домінування симптомів генералізованого тривожного розладу (35,1%). Також часто зустрічалися симптоми депресії (20,1%) і порушення сну (18,2%). Психічні розлади переважно мали місце у молодому віці (до 35 років) [8].
Дослідження предикторів тривожних станів, які розвинулися на початку пандемії коронавірусу в Нідерландах у березні 2020 р., показало значення психологічних чинників фіксації на своєму здоров’ї та ймовірності інфікування близьких, насамперед похилого віку. Крім того, суттєвим негативним предиктором розвитку тривоги був постійний пошук інформації у медіа-ресурсах (радіо, телебачення, інтернет). Автори дійшли висновку, що чим більше загрозливої, невизначеної та при цьому сенсаційної інформації у ЗМІ, тим вищий ризик тривожних станів серед населення [10].
Значний дистрес, що проявляється тривожною і депресивною симптоматикою, було також виявлено у квітні 2020 р. серед 6500 жителів Німеччини. Ступінь дистресу, визначеного за допомогою опитувальника про здоров’я пацієнта (PHQ‑4), виявився у 2,4 раза вищим від нормальних показників [2]. Близько половини опитаних були фіксовані на повторних думках про можливі негативні наслідки пандемії. При цьому власний досвід контактів з інфекцією мав меншу значущість, ніж психологічні та соціальні чинники, які провокують симптоми тривоги й депресії.
Згідно з даними дослідження поширеності симптомів психічних розладів серед дорослого населення США (n=5470), проведеного у квітні – травні 2020 р., було продемонстровано наявність принаймні однієї ознаки у 40,9% респондентів:
- Симптоми тривожних розладів (25,5%) – втричі частіше, ніж за аналогічний період минулого року.
- Ознаки депресії (24,3%) – у чотири рази частіше, ніж торік.
- Розлади, пов’язані з психічною травмою чи стресором (26,3%).
- Початок або загострення залежностей від психоактивних речовин, включно з алкоголізмом (13,3%).
Окрім того, відзначено високу поширеність суїцидальних думок (10,7%), які зустрічалися вдвічі частіше, ніж за попередній рік і були найбільш значущими серед населення молодого віку (18‑24 роки – 25,5%). Загалом ознаки психічних розладів переважно спостерігалися у молодих осіб, які не мали постійної зайнятості й доходів, а також у минулому страждали на психічні розлади [2, 6].
Метааналіз 17 досліджень симптомів тривожних і депресивних розладів у популяціях різних країн було вперше проведено іранськими вченими [13]. В аналізованих роботах використовували переважно шкалу стресу, тривоги й депресії (DASS‑21). Частоту тривоги було відзначено у 31,9% за 95% довірчого інтервалу (ДІ) 27,5‑36,7, депресії – у 33,7% (95% ДІ 27,5‑40,6) і стресового стану – в 29,6% (95% ДІ 24,3‑35,4). Найбільша поширеність тривоги й депресії спостерігалася в азійських країнах – 32,9 і 35,3% (95% ДІ та 27,3‑44,1) відповідно, рівень стресового стану у Європі становив 31,9% (95% ДІ 23,1‑42,2).
Великою практичною значущістю вирізняється ретроспективне мультицентрове дослідження (n=9509) прогнозу перебігу коронавірусної інфекції залежно від застосування антидепресантів, проведене у Франції. Під час лікування психічних розладів антидепресантами із груп селективних інгібіторів зворотного захоплення серотоніну (СІЗЗС), як-то флуоксетин, есциталопрам, і селективних інгібіторів зворотного захоплення серотоніну й норадреналіну (СІЗЗСН) венлафаксином продемонстровано достовірно нижчий ризик несприятливої динаміки інфекції з потребою в інтубації та смертельними наслідками. Позитивний вплив антидепресантів автори пояснюють встановленим за останні роки протизапальним, а також можливим противірусним ефектом сучасних антидепресантів [2, 5].
Таким чином, попередні результати показують, що наявність тривожного або депресивного розладу практично не впливає на ризик інфікування COVID‑19. За даними національного дослідження у Південній Кореї, подібні показники поширеності коронавірусу мали місце серед хворих на психічні розлади і психічно здорових. Пацієнти із психічними порушеннями демонстрували дещо гірший прогноз у плані результатів інфекції: відношення шансів (ВШ) 1,27; 95% ДІ 1,01‑1,66. З-поміж осіб із виразними психічними розладами, переважно психозами, ризик негативних наслідків виявився значно вищим (у 2,3 раза), ніж у психічно здорових [2, 9].
Дослідження, проведене в Китаї у березні 2020 р. (n=2168), показало, що найчастіше проблеми психічного характеру зустрічалися у працівників охорони здоров’я, ніж інших галузей, зокрема [16]:
- безсоння (38,4 vs 30,5%; p<0,01);
- тривога (13,0 vs 8,5%; p<0,01);
- депресія (12,2 vs 9, 5%; p=0,04);
- соматизація (1,6 vs 0,4%; p<0,01);
- нав’язливості (5,3 vs 2,2%; p<0,01).
На розвиток симптомів психічного розладу впливали такі чинники, як контакти із хворими на коронавірусну інфекцію, наявність хронічної соматичної патології та жіноча стать.
Згідно з результатами онлайн-скринінгу за валідними шкалами і опитувальниками серед більш ніж 18 тис. осіб в Італії, які перебували на карантині протягом 3‑4 тижнів під час епідемічного піку COVID‑19 (26 березня – 5 квітня 2020 р.), клінічно значущі симптоми розладу адаптації спостерігалися у 21,8% опитаних, тривоги – у 20,8%, депресії – у 17,3% і безсоння – у 7,3% [7].
Суттєву частку виявлених серед населення ознак тривожних і депресивних розладів слід віднести до нормальних стресових реакцій, які здійснюють адаптивну функцію. Проте результати досліджень динаміки виписки психофармакологічних препаратів у США в лютому – березні 2020 р. свідчили про серйозніший вплив комплексної та тривалої психічної травми [5]. Протягом місяця було відзначене суттєве (на 21%) зростання виписування психофармакологічних засобів, переважно протитривожних (на 34%) та антидепресивних (на 18%), що побічно свідчило про підвищення частоти тривожних і депресивних розладів у популяції.
Аспекти фармакотерапії
Практичною проблемою, яка потребує найшвидшого розв’язання, є підбір ефективних психофармакологічних засобів для лікування психічних розладів з урахуванням необхідності їх поєднання із противірусними препаратами у соматично ослаблених COVID‑19 хворих. За необхідності проведення терапії вірусного захворювання слід оцінювати психічний стан пацієнта та ризик можливого загострення симптомів у разі її відміни або зниження дозувань. За низької імовірності швидкого загострення перебігу хвороби, з огляду на високе додаткове медикаментозне навантаження, дози препаратів доцільно зменшити. У разі високого ризику загострення слід враховувати виразність соматичних симптомів COVID‑19 і можливі фармакологічні взаємодії [4].
При проведенні психофармакотерапії лікарі повинні уважно оцінювати потенційні користь і ризики її застосування у пацієнтів із COVID‑19 в аспекті використання препаратів із мінімально вираженою побічною дією, особливо на дихальну функцію. Також варто враховувати можливі несприятливі медикаментозні взаємодії за ретельного контролю соматичного стану хворих.
Вважається, що для лікування депресій підходять будь-які антидепресанти [1, 3, 11, 15]. Одним із сучасних препаратів, який можна рекомендувати для застосування у загальномедичній практиці, є сертралін, що належить до класу СІЗЗС. Сертралін досить широко використовується у у депресивних пацієнтів загальносоматичної системи впродовж останніх кількох років.
Коло показань для призначення препарату істотно розширилося. Окрім ендогенних депресій, сертралін ефективний також при депресіях іншого ґенезу, зокрема різноманітних психогенно зумовлених депресивних станах, депресіях в межах органічних і хронічних соматичних захворювань, що дотепер практично не вивчалося. Оцінка ефективності, безпеки та переносимості сертраліну в лікуванні афективних розладів, насамперед депресивних, у пацієнтів із коронавірусною інфекцією є необхідною ланкою у з’ясуванні повноти клінічного ефекту препарату.
Застосування СІЗЗС при депресивних розладах на тлі COVID‑19
Було проведене дослідження, в якому вивчали динаміку показників тривожно-депресивної симптоматики у пацієнтів із коронавірусною інфекцією під впливом лікування антидепресантами: флуоксетину і сертраліну.
Матеріали й методи дослідження
Було обстежено 107 пацієнтів – 72% чоловіків і 28% жінок віком від 25 до 80 років (середній вік – 55,8±6,4 року) із COVID‑19, госпіталізованих в інфекційну клініку Військово-медичного клінічного центру Західного регіону (м. Львів) протягом 2020‑2021 рр. Всі учасники дали письмову інформовану згоду на участь у дослідженні.
Критеріями виключення були: коморбідність депресивного епізоду із гострим психотичним станом; гіпотонія тяжкого ступеня (артеріальний тиск ≥180/115 мм рт. ст. до початку терапії); будь-які клінічно значущі декомпенсовані захворювання нирок, печінки, серцево-судинної, дихальної систем; органічні патології центральної нервової системи; гіперчутливість до досліджуваних препаратів. Для пацієнтів, які приймали будь-які психотропні засоби до початку спостереження, було ініційовано 7-денний період «відміни» («wash out»).
Хворих розподілили на три групи:
- І група (n=38) отримувала традиційну стандартизовану терапію флуоксетином у дозі 20‑40 мг/добу;
- ІІ група (n=42) отримувала традиційне стандартизоване лікування сертраліном (препаратом Стимулотон®, Egis, Угорщина) у дозі 50‑100 мг/добу;
- ІІІ група (контрольна, n=27) отримувала традиційну стандартизовану терапію без додаткового призначення антидепресантів.
Флуоксетин був обраний для порівняння як антидепресант із групи СІЗЗС, що найчастіше виписується хворим. На етапі включення дослідники не виявили достовірних відмінностей між групами за віком, статтю, наявністю асоційованих соматичних захворювань, факторів ризику серцево-судинних ускладнень і психосоціальних чинників. Фармакотерапію коронавірусної хвороби здійснювали відповідно до клінічних рекомендацій.
Тривалість дослідження становила шість місяців. Анкетування пацієнтів проводили на початку терапії, через 21 день, 3 і 6 місяців від вихідного рівня. На кожному етапі було оцінено клініко-функціональний стан і психоемоційний статус хворих. Також протягом дослідження реєстрували всі небажані явища (НЯ) із зазначенням їх тяжкості, часу виникнення і тривалості.
Критеріями ефективності терапії як флуоксетином, так і сертраліном (Стимулотоном) були відсутність екзацербацій і виразних НЯ упродовж періоду спостереження, що потребували відміни препарату.
Дослідження завершили 102 пацієнти. Троє учасників відмовилися продовжувати участь, двоє – у зв’язку із розвитком НЯ на 3-й день терапії.
При діагностиці психопатологічних розладів використовували психометричні інструменти: госпітальну шкалу депресії і тривоги (HADS), опитувальник депресії Бека (BDI), шкалу особистісної (ОТ) і реактивної тривожності (РТ) Спілбергера – Ханіна. Також у дослідженні були застосовані пакети прикладних програм Statistica for Windows версії 8.0 (StatSoft Inc, США, 2012) відповідно до рекомендацій з обробки результатів медико-біологічних досліджень.
Результати та їх обговорення
За психометричними шкалами на початку лікування легкий ступінь депресії був діагностований у 28% пацієнтів, помірний – у 51,4% та тяжкий – у 20,6%, легкий ступінь тривоги – у 21,5%, помірний – у 46,7% і тяжкий – у 31,8%. Середній показник депресії за HADS становив 11,8±0,9, за BDI – 17,1±1,4 бала, що відповідало депресії помірного ступеня тяжкості. Рівень тривоги за HADS склав 12,8±0,9 бала. Показники РТ і ОТ були 42,3±2,1 і 47,8±2,5 бала відповідно. Обстежувані пацієнти характеризувалися середнім рівнем РТ і високою ОТ.
Вже на 21-й день лікування антидепресантами учасники І та ІІ груп відзначали покращення самопочуття, якісних характеристик сну та зменшення головного болю, пітливості. До 3-го місяця знизилися тривога, страх за майбутнє, емоційна лабільність. У хворих поліпшилися настрій і загальне самопочуття, підвищилася повсякденна активність, з’явилася мотивація до якнайшвидшого одужання, відновилися втрачені функції. Водночас динаміка соціальної адаптації у ІІІ групі залишилася практично без змін.
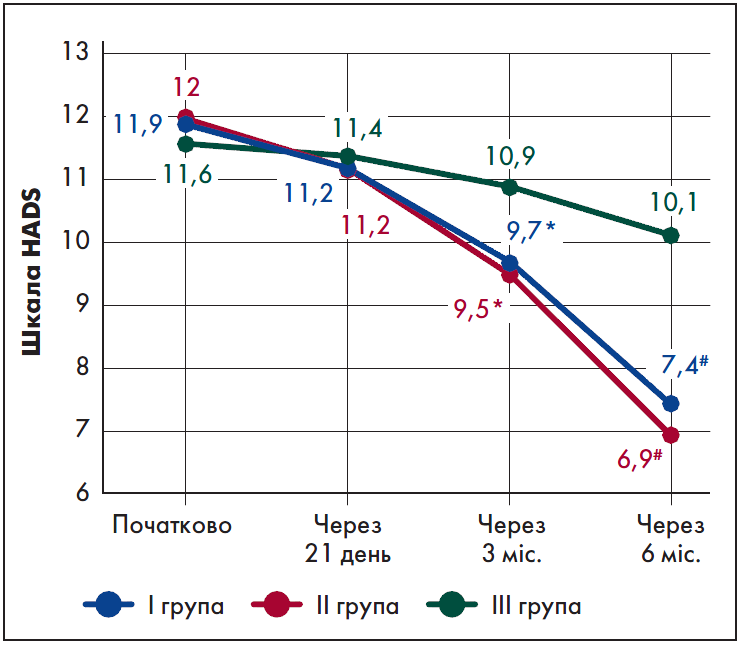
Що стосується показників депресії та тривоги, початково не було виявлено достовірних відмінностей між групами. У І і ІІ групах на тлі застосування антидепресантів достовірне зниження рівня депресії спостерігалося з 3-го місяця лікування. Так, середня оцінка депресії згідно з HADS порівняно з вихідним рівнем через три місяці терапії у І групі зменшилася на 18,5% (р=0,045), у ІІ групі – на 20,8% (р=0,049). Далі антидепресивна активність препаратів зростала, і через шість місяців лікування сумарний бал депресії за HADS у І групі знизився на 37,8% (р<0,001), у ІІ групі – на 42,5% (р<0,001). У ІІІ групі через 3 і 6 місяців терапії було відзначене зменшення симптомів депресії за HADS на 6 і 12,9% відповідно, без достовірних відмінностей (p>0,05) (рис. 1).
Рис. 1. Динаміка рівня депресії за шкалою HADS
Примітки: * – р<0,05 порівняно з початковими показниками, # – р<0,001 порівняно з початковими показниками.
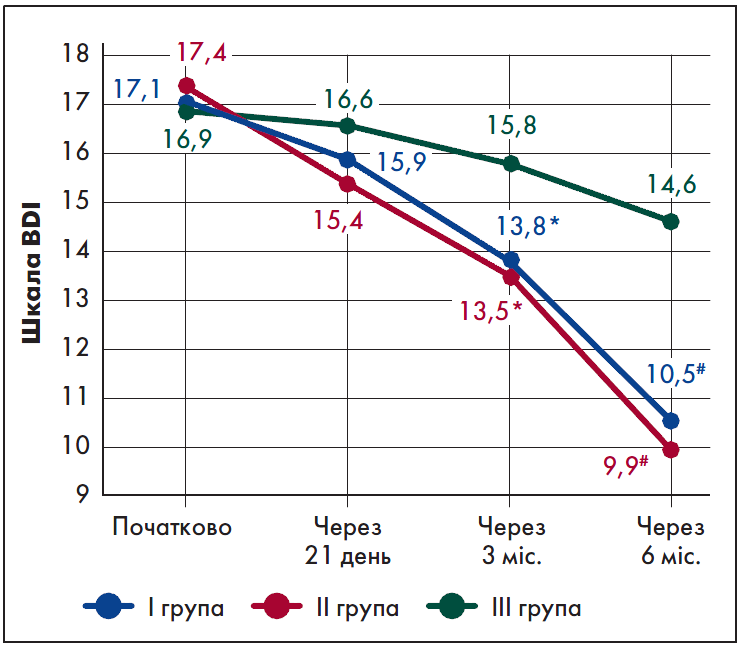
Середній бал при оцінці депресії за BDI через три місяці лікування порівняно з вихідним рівнем у І і ІІ групах зменшився на 19,3% (р=0,044) і 22,4% (р=0,032) відповідно, що можна розцінити як помірний антидепресивний ефект. Після шести місяців терапії цей показник у І та ІІ групах достовірно відрізнявся від початкового – на 38,6 і 43,1% відповідно (р<0,001). У ІІІ групі через 3 і 6 місяців лікування було відзначене зниження депресії за BDI на 6,5 і 13,6% відповідно без достовірних відмінностей (p>0,05) (рис. 2).
Рис. 2. Динаміка рівня депресії за шкалою BDI
Примітки: * – р<0,05 порівняно з початковими показниками, # – р<0,001 порівняно з початковими показниками.
При порівнянні ефективності фармакотерапії антидепресантами за динамікою показників через 3 і 6 місяців дослідники виявили вищу ефективність сертраліну (Стимулотону) порівняно із флуоксетином. Зокрема, на тлі лікування Стимулотоном через шість місяців було досягнуто виразної редукції депресивних скарг. Повна нормалізація настрою спостерігалася у 59,5% хворих. Зникли болісне збудження, побоювання «за життя» у 88,1% випадків, значно покращився сон у 78,6%, вирівнялися добові коливання настрою у 78,6%, повернувся інтерес до професійної діяльності у 71,4%.
Відмінною рисою сертраліну (Стимулотону) є не лише виразний антидепресивний, але й антитривожний ефект, що було відзначено за даними психологічного дослідження.
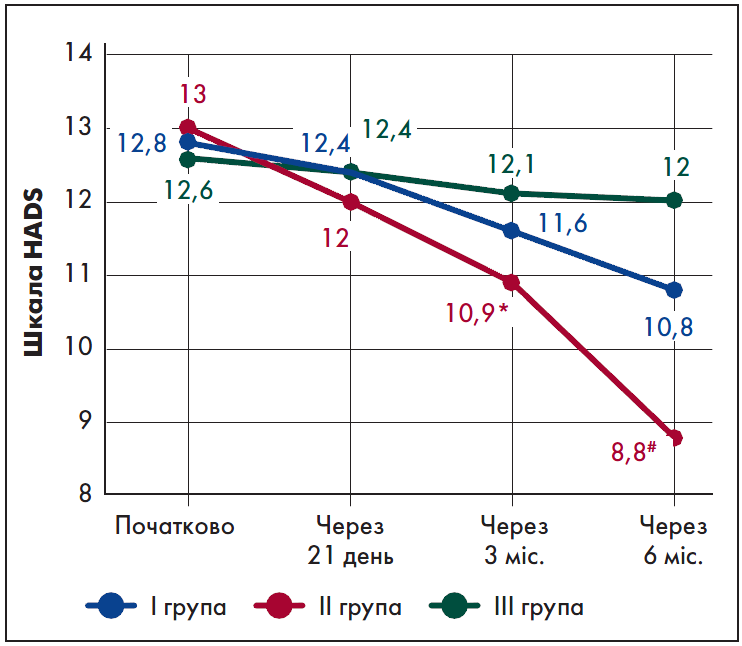
Окрім того, в усіх групах мало місце зниження рівня тривоги порівняно з початковим. Статистично достовірне зменшення середнього сумарного балу тривоги за HADS було виявлене лише у ІІ групі (рис. 3):
- починаючи із 3-го місяця лікування – на 16,1% (р=0,045);
- через шість місяців – на 32,3% (р<0,001).
Рис. 3. Динаміка рівня тривоги за шкалою HADS
Примітки:* – р<0,05 порівняно з показниками до лікування, # – р<0,001 порівняно з початковими показниками.
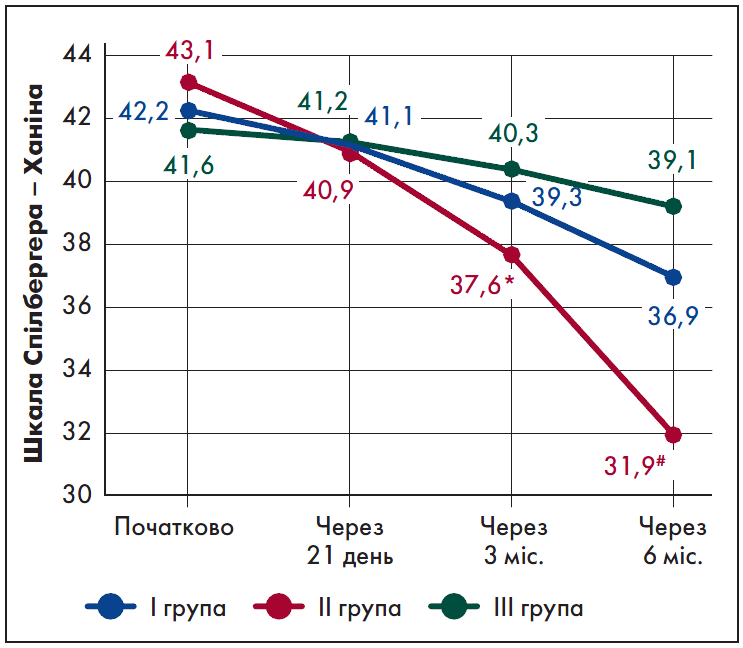
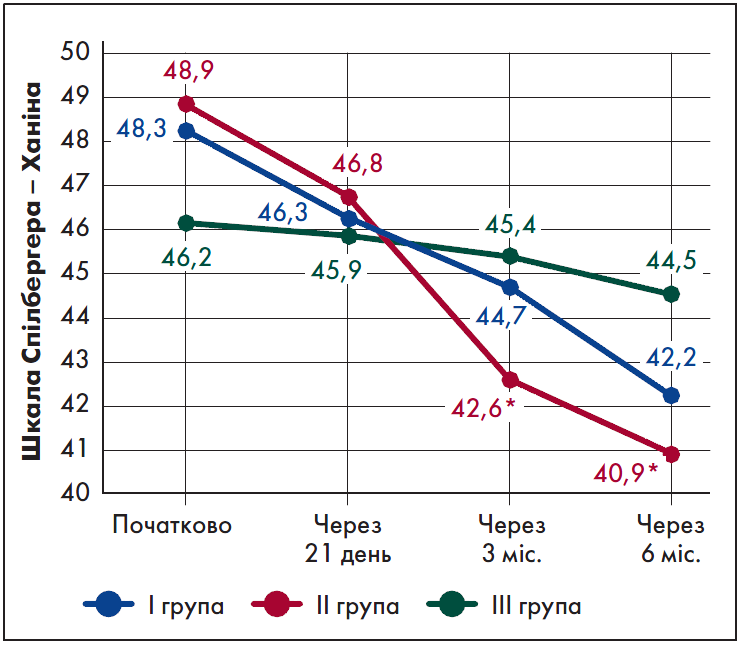
Також у ІІ групі було зафіксоване достовірне більш значуще зниження рівня РТ і ОТ через три місяці лікування порівняно з вихідним рівнем – на 12,8% (р=0,048) і 12,9% (р=0,049) відповідно, через шість місяців – на 26% (р<0,001) і 16,3% (р=0,01) відповідно (рис. 4, 5). Достовірного зменшення проявів тривожності у І і ІІІ групах не спостерігалося.
Рис. 4. Динаміка РТ за шкалою Спілбергера – Ханіна
Примітки: * – р<0,05 порівняно з показниками до лікування, # – р<0,001 порівняно з початковими показниками.
Рис. 5. Динаміка ОТ за шкалою Спілбергера – Ханіна
Примітка: * – р<0,05 порівняно з показниками до лікування.
Таким чином, результати проведеного дослідження дозволяють зробити висновок про вищу антидепресивну та антитривожну активність сертраліну (Стимулотону) порівняно із флуоксетином.
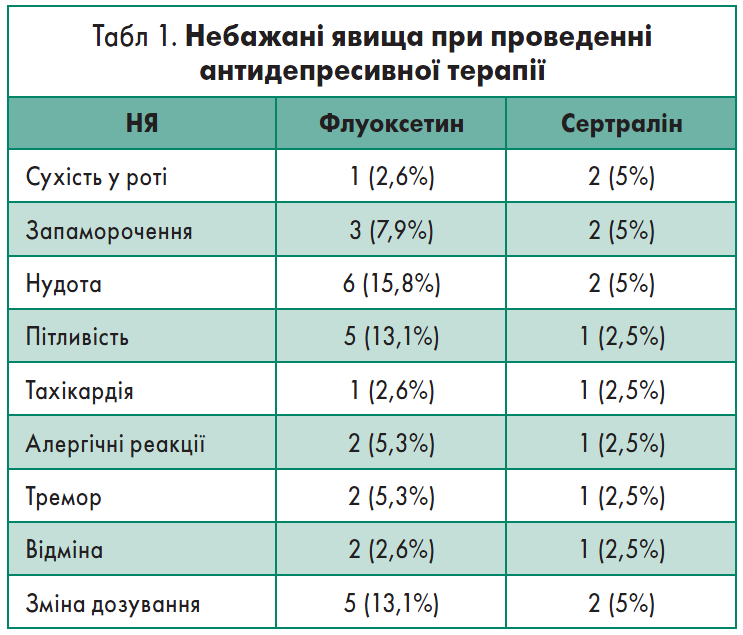
Аналіз безпеки й переносимості показав, що терапія Стимулотоном дуже рідко викликає НЯ. Так, НЯ на тлі його приймання було зареєстровано у 10% пацієнтів із частотою >1% (табл. 1). Найчастіше було відзначено сухість у роті, запаморочення, нудоту. НЯ послужили причиною зміни дозування лише у двох пацієнтів, відміни препарату – в одного. Звертає увагу той факт, що у І групі лікарі скасовували призначену терапію внаслідок розвитку НЯ частіше (5,3% випадків), ніж у хворих, які приймали Стимулотон®.
У двох пацієнтів мало місце деяке підвищення тривожності в перші дні лікування, яке згодом минуло самостійно і не потребувало відміни або корекції дози Стимулотону. Не було зафіксовано негативного впливу препарату на частоту серцевих скорочень і артеріальний тиск, а також несприятливої взаємодії з іншими ліками, які призначали хворим.
Хоча оцінка переносимості терапії пацієнтами й лікарями відрізнялася у кількісному плані, їх модальність була односпрямованою (табл. 2). Так, на думку клініцистів, помірну і погану переносимість лікування, рекомендованого із приводу тривожно-депресивних розладів на тлі коронавірусної інфекції, мали 15,8% хворих І групи і 10% – ІІ групи, а на думку пацієнтів – удвічі більше. Отже, приєднання препарату Стимулотон® до стандартної терапії COVID‑19 сприяло кращій оцінці переносимості проведеного лікування як клініцистами, так і пацієнтами.
Додатковим підтвердженням задовільного клінічного ефекту і переносимості Стимулотону є дані про прихильність хворих до подальшого лікування. Якщо на початку мав місце низький комплаєнс пацієнтів, то згодом у них з’явилася стійка мотивація приймати препарат. Ймовірно, це зумовлено нейрорецептивною активністю Стимулотону, безпосередньо пов’язаною з покращенням показників психологічної сфери, а також сприятливим поєднанням з іншими ліками, відсутністю побічних ефектів і ускладнень. Із загальної кількості хворих, які приймали Стимулотон®, до кінця курсу лікування бажання продовжити його застосування висловили 92,8%. Ще більшою мірою продовжити лікування були схильні ті хворі, у котрих відбулася повна редукція депресивних симптомів (95,2%).
Отримані результати дослідження дозволили розширити уявлення про пацієнтів із коронавірусною інфекцією. Висока частота депресивних розладів у хворих на COVID‑19 потребує проведення додаткового психіатричного консультування осіб із підвищеним рівнем депресії за даними психометричних інструментів. Скринінг для виявлення тривожно-депресивних розладів із застосуванням оцінювальних психодіагностичних опитувальників є доцільним і обґрунтованим методом дослідження. Це дозволяє інфекціоністу або терапевту об’єктивно оцінити психічний стан пацієнтів із коронавірусом та визначити подальшу тактику їхнього ведення при взаємодії з фахівцями психіатричного профілю.
Загальні принципи медикаментозної терапії коронавірусної інфекції, асоційовані з тривожно-депресивними розладами, полягають у приєднанні психофармакотерапії до класичної схеми лікування хворих на COVID‑19. Основна мета психофармакотерапії – редукція психопатологічних розладів тривожно-депресивного спектра, зниження ризику погіршення соматичного стану пацієнтів, відновлення їхнього соціального функціонування.
Проведене дослідження показало, що при клінічно однорідних початкових даних застосування як флуоксетину, так і сертраліну (Стимулотону) привело до позитивних змін тривожно-депресивної симптоматики у хворих. Причому покращення було суттєвішим серед пацієнтів, які отримували Стимулотон®.
Суб’єктивно прийом Стимулотону сприймався хворими краще, що було продемонстровано наявністю стійкої мотивації до подальшого приймання препарату. Такий позитивний факт, що зумовлений профілем нейрорецептивної активності Стимулотону, безпосередньо пов’язаний із декількома виявленими чинниками, як-то:
- менша кількість побічних ефектів при застосуванні Стимулотону порівняно із флуоксетином;
- найкращі показники, що відображають психологічну сферу і пов’язане з нею оперантне пристосувальне поводження хворих.
Призначення Стимулотону в осіб із коронавірусною інфекцією є актуальним і патогенетично обґрунтованим. Значний регрес депресивної симптоматики, зумовлений збалансованою дією Стимулотону, що включає помірний анксіолітичний і виразний активувальний ефекти, являє собою важливий прогностичний фактор для відновлення втрачених функцій і соціальної адаптації.
Висновки
- Комбінована терапія із застосуванням антидепресантів у хворих на COVID‑19 і коморбідні тривожно-депресивні розлади є ефективною у плані редукції депресії та тривоги.
- Сертралін (Стимулотон®) має вищу клінічну ефективність у лікуванні пацієнтів із тривожно-депресивними розладами на тлі коронавірусної інфекції, а також задовільну безпеку й переносимість порівняно із флуоксетином.
- Відсутність у Стимулотону поведінкової токсичності та можливість одноразового добового приймання дозволяють застосовувати його для лікування депресивних розладів в осіб із COVID‑19.
- Проведене дослідження характеризує Стимулотон® як високоефективний дозозалежний антидепресант пролонгованої дії зі сприятливою переносимістю, що дозволяє рекомендувати його включення у комплексне лікування хворих на коронавірусну інфекцію і депресивні розлади як науково обґрунтований терапевтичний вибір.
Стимулотон® від компанії Egis – єдиний на фармацевтичному ринку України генеричний європейський сертралін, доступний у двох дозуваннях 50 та 100 мг у таблетці. Рекомендована початкова доза Стимулотону становить 50 мг/добу, максимальна добова – 200 мг/добу.
Література
- Бауэр М. Клинические рекомендации Всемирной федерации обществ биологической психиатрии по биологической терапии униполярных депрессивных расстройств. Часть 1: Острое и продолженное лечение униполярных депрессивных расстройств по состоянию на 2013 год / М. Бауэр, А. Пфенниг, Э. Северус, П.С. Вайбрау, Ж. Ангст, Х.-Ю. Мюллер // Современная терапия психических расстройств. – 2015. – № 4. – С. 33‑39.
- Вельтищев Д.Ю. Психическое здоровье населения различных стран в период пандемии коронавирусной инфекции (COVID‑19) / Д.Ю. Вельтищев, Т.А. Лисицына, А.Б. Борисова // Социальная и клиническая психиатрия. – 2020. – Т. 30, № 4. – С. 83‑86.
- Всемирная организация здравоохранения. Антидепрессанты (трициклические антидепрессанты и селективные ингибиторы обратного захвата серотонина) в лечении взрослых людей с депрессией. Доступно по ссылке: https://www.who.int/mental_health/mhgap/evidence/depression/q1/ru.
- Медведев В.Э. COVID‑19 и психическое здоровье: вызовы и первые выводы / В.Э. Медведев, О.А. Доготарь // Неврология, нейропсихиатрия, психосоматика. – 2020. – № 12 (6). – С. 4‑10.
- Canady V.A. New report examines medication trends for depression, anxiety and insomnia / V.A. Canady // Mental Health Weekly. – 2020. – Р. 342‑344.
- Czeisler M.É. Mental Health, Substance Use, and Suicidal Ideation During the COVID‑19 Pandemic – United States, June 24‑30, 2020. MMWR / M.É. Czeisler, R.I. Lane, E. Petrosky // Morbidity and Mortality Weekly Report, 2020.
- Fagiolini A. COVID‑19 diary from a psychiatry department in Italy / А. Fagiolini, А. Cuomo, Е. Frank // J. Clin. Psychiatry. – 2020. – Vol. 81 (3). – Р. 133‑157.
- Huang Y. Generalized anxiety disorder, depressive symptoms and sleep quality during COVID‑19 outbreak in China: a web-based cross-sectional survey / Y. Huang, N. Zhao // Psychiatr. Res. – 2020. – Vol. 288.
- Lee S.W. Association between mental illness and COVID‑19 susceptibility and clinical outcomes in South Korea: a nationwide cohort study / S.W. Lee, J.M. Yang, S.Y. Moon // Lancet Psychiatry. – 2020. – Vol. 17. – P. 12‑15.
- Mertens G. Fear of the coronavirus (COVID‑19): Predictors in an online study conducted in March 2020 / G. Mertens, L. Gerritsen, S. Duijndam // J. Anxiety Dis. – 2020. – Vol. 74.
- National Collaborating Center for Mental Health. Depression. The NICE guideline on the treatment and management of depression in adults. Updated edition. Available at: https://www.nice.org.uk/guidance/cg90/evidence/full-guideline-pdf‑4840934509.
- Pierce M. Mental health before and during the COVID‑19 pandemic: a longitudinal probability sample survey of the UK population / M. Pierce, H. Hope, T. Ford // Lancet Psychiatry. – 2020. – Vol. 7, № 10. – P. 883‑892.
- Salari N. Prevalence of stress, anxiety, depression among the general population during the COVID‑19 pandemic: A systematic review and meta-analysis / N. Salari, A. Hosseinian-Far, R. Jalali // Global and Health. – 2020. – Vol. 16, № 1. – 57 р.
- Wang C. Immediate psychological responses and associated factors during the initial stage of the 2019 coronavirus disease (COVID‑19) epidemic among the general population in China / С. Wang, R. Pan, X. Wan // Int J Envir Res Publ Hlth. – 2020. – Vol. 17, № 5. – Р. 17‑29.
- Won E. Evidence-based, pharmacological treatment guideline for depression in Korea, revised edition / Е. Won, S.C. Park, K.M. Han, S.H. Sung, H.Y. Lee, J.W. Paik, H.J. Jeon, M.S. Lee, S.H. Shim, Y.H. Ko, K.J. Lee, C. Han, B.J. Ham, J. Choi, T.Y. Hwang, K.S. Oh, S.W. Hahn, Y.C. Park, M.S. Lee // Journal of Korean Medical Science. – 2014. – Vol. 29 (4). – Р. 468‑484.
- Zhang W.R. Mental Health and Psychosocial Problems of Medical Health Workers during the COVID‑19 Epidemic in China / W.R. Zhang, K. Wang, L. Yin // Psychother Psychosom. – 2020. – Vol. 8, № 4. – P. 242‑250.
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (59) 2021 р.