10 січня, 2022
Вплив муколітичних препаратів на частоту загострення хронічного обструктивного захворювання легень
У різних версіях Глобальної ініціативи з хронічного обструктивного захворювання легень (GOLD) зазначається, що у пацієнтів із хронічним обструктивним захворюванням легень (ХОЗЛ), які не отримують інгаляційні глюкокортикостероїди (ІГКС), регулярний прийом муколітиків, таких як карбоцистеїн і N-ацетилцистеїн (NAC), може зменшувати частоту загострень і помірно покращувати стан здоров’я. Однак наявні на сьогодні дані не дають можливості реальнo оцінити цільову популяцію для застосування муколітичних агентів через неоднорідність пацієнтів із ХОЗЛ, які брали участь у дослідженнях, а також для застосування різних лікувальних доз і супутніх препаратів. Ураховуючи розбіжності щодо використання муколітиків у терапії стабільного ХОЗЛ у різних національних і міжнародних настановах і стратегіях, позитивний результат Кокранівського метааналізу і відсутність прямих порівняльних рандомізованих клінічних досліджень (РКД) з оцінки різних лікувальних втручань, було проведено порівняння лікування шляхом здійснення систематичного огляду й синтезу наявних клінічних даних за допомогою первинного попарного метааналізу для оцінки загального впливу муколітичних засобів на загострення ХОЗЛ, а потім – мережевого метааналізу для порівняння різних муколітичних препаратів (МП).
Ключові слова: хронічне обструктивне захворювання легень, загострення, муколітики, карбоцистеїн, метааналіз, GOLD.
Даний попарний і мережевий метааналіз зареєстрований у PROSPERO і проведений відповідно до положення про кращі звітні елементи для систематичних оглядів та метааналізів (PRISMA). Крім того, це узагальнення відповідає всім елементам, рекомендованим переліком PRISMA-P 2015.
Був проведений комплексний пошук літературних даних із метою виявлення РКД, в яких оцінювався вплив муколітичних агентів на ймовірність виникнення загострення в пацієнтів із ХОЗЛ (не хронічним бронхітом), підтверджене результатами оцінки функції легень. Через сезонні коливання було запропоновано, щоб оцінка частоти загострення ХОЗЛ охоплювала період в 1 рік. Однак, зважаючи на те що частоту загострень можна успішно оцінити в дослідженнях із трьохмісячним спостереженням, до цього метааналізу увійшли РКД тривалістю щонайменше 3 місяці.
Ідентифікацію муколітичних агентів проводили відповідно до GOLD 2014, Настанови Американської колегії лікарів–фахівців із захворювань грудної клітки і Канадського торакального товариства щодо профілактики загострень ХОЗЛ. Зокрема, для пошуку муколітичних агентів використовували такі ключові слова: «амброксол», «карбоцистеїн», «ердостеїн», «йодований гліцерин» і «N-ацетилцистеїн», а для пошуку хвороби – «хронічна обструктивна хвороба легень» і «ХОЗЛ». Пошук проводили в базах даних PubMed, Scopus, Embase, Google Scholar, а також у респіраторній базі сlinictrials.gov протягом березня 2017 року. До аналізу увійшли РКД, опубліковані англійською мовою до 31 березня 2017 р., які оцінювали ефективність пероральних муколітичних засобів щодо профілактики загострень ХОЗЛ проти плацебо.
Два рецензенти незалежно один від одного перевіряли РКД, виявлені за результатами аналізу літератури і баз даних. РКД відбирали відповідно до зазначених критеріїв і будь-яку різницю в думках щодо відповідності дослідження критеріям вирішували шляхом консенсусу.
Кінцевою точкою цього метааналізу була оцінка захисного впливу МП на частоту загострень ХОЗЛ проти плацебо. Зокрема, був встановлений зв’язок між прийомом муколітичних засобів і загостренням ХОЗЛ. Це дало можливість оцінити ймовірність загострення ХОЗЛ у пацієнтів, які отримували МП, порівнюючи з імовірністю виникнення загострення в пацієнтів, які муколітики не отримували.
Аналіз даних
Для оцінки впливу МП на частоту загострення ХОЗЛ був проведений як парний, так і мережевий метааналіз. Цей метод передбачав переведення показників в єдину систему вимірювання (подій на людину-час) перед проведенням метааналізу даних, що привело до вищої оцінки ефекту, точності й клінічної інтерпретації результатів.
Результати парного метааналізу виражали у вигляді відношення ризиків (ВР) і 95% довірчого інтервалу (95% ДІ). Оскільки дані серії випробувань дослідники отримували незалежно один від одного і не можна було припустити загального розміру ефекту, для виконання попарного метааналізу використовували модель випадкових ефектів, щоб збалансувати значимість досліджень і адекватно оцінити 95% ДІ середнього розподілу впливу лікарських засобів на досліджувану змінну.
Був проведений підгруповий аналіз впливу специфічних МП, доз і якості досліджень. Дослідження високої якості визначали шляхом оцінки кінцевих точок, отриманої в результаті спільного використання інструменту Кокранівського співтовариства і оцінки за шкалою Джадада ≥3. Крім того, був проведений аналіз чутливості досліджень тривалістю ≥1 рік проти тих, що тривали <1 року.
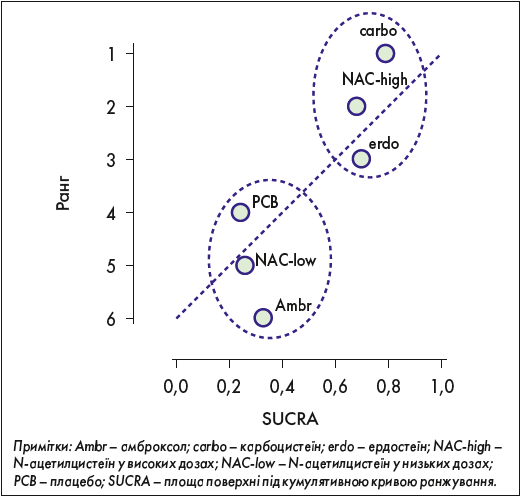
Результати мережевого метааналізу виражали у вигляді відносного ефекту і 95% імовірного інтервалу (95% ІІ). Імовірність того, що лікування в групі було найефективнішим, обчислювали шляхом підрахунку пропорцій ітерацій ланцюга, в яких кожна група втручання мала найбільшу середню різницю; крім того, була визначена площа поверхні під кумулятивною кривою ранжування (SUCRA), що являє собою суму цих імовірностей. SUCRA дорівнює 100%, коли лікування є безсумнівно найкращим, і 0%, якщо лікування є безсумнівно найгіршим.
Результати, отримані від 3164 пацієнтів із ХОЗЛ (група МП – n=1587; група плацебо – n=1577) з 11 опублікованих досліджень, серед яких 6 РКД із NAC, 3 – із карбоцистеїном, 1 – з ердостеїном і 1 – з амброксолом. Вісім РКД мали оцінку за шкалою Джадада ≥3. Ризик системних відхилень для кожного дослідження обчислювали за допомогою узгодження оцінки за шкалою Джадада з інструментом Кокранівського співтовариства. Тривалість лікування коливалася від 16 до 156 тижнів.
Лікування МП значно знижувало ймовірність загострення ХОЗЛ, якщо порівнювати з плацебо (11 досліджень: ВР 0,51; 95% ДІ 0,39-0,67; p<0,001). Аналіз чутливості виявив більшу ефективність муколітичних засобів у дослідженнях тривалістю ≥1 рік проти коротших РКД (ВР 0,61; 95% ДІ 0,47-0,79 проти ВР 0,29; 95% ДІ 0,14-0,60 відповідно).
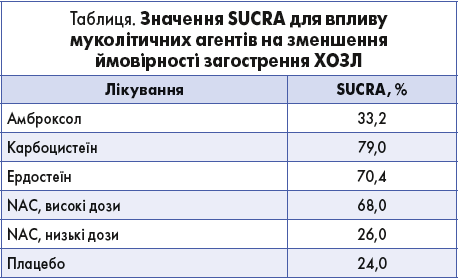
Карбоцистеїн, ердостеїн і високі дози NAC ефективніше зменшували частоту загострень ХОЗЛ, ніж амброксол і NAC у низьких дозах.
Значення SUCRA для ефективних препаратів коливалося від 68,0 до 79,0%, із найвищим значенням для карбоцистеїну, тоді як значення SUCRA для амброксолу і низьких доз NAC були порівнянні з плацебо, що відображено в таблиці та рисунку.
Рис. Діаграма ранжування, отримана в результаті мережевого аналізу впливу муколітичних агентів на ймовірність загострення ХОЗЛ, в якій лікування було ранжовано відповідно до SUCRA (ранг 6 – найгірше лікування)
Висновки
Результати цього складного метааналізу демонструють, що МП ефективно захищають хворих на ХОЗЛ від загострень і що цей сприятливий ефект більший у тих, хто приймає муколітики протягом року або довше. Найефективнішими засобами виявилися карбоцистеїн (із найвищим серед оцінюваних муколітиків значенням SUCRA 79,0%), ердостеїн і NAC у високих дозах (600 мг двічі на добу, що відповідає 1200 мг/добу), тоді як ні амброксол, ні NAC у низьких дозах (600 мг/добу) не зменшували ймовірності загострення ХОЗЛ проти плацебо.
Наведене узагальнення кількісних даних підтримує використання МП як додаткову терапію для профілактики загострень ХОЗЛ, особливо в пацієнтів із частими загостреннями. Ефективність МП, схоже, не залежить від ступеня бронхіальної обструкції і застосування ІГКС, відповідно, муколітики доцільно рекомендувати пацієнтам груп C і D за GOLD.
Довідка ЗУ
Карбоцистеїн – мукоактивний препарат, який має муколітичну і відхаркувальну дію. Він активує сіалову трансферазу – фермент келихоподібних клітин слизової оболонки бронхів, тим самим нормалізуючи кількісне співвідношення кислих і нейтральних сіаломуцинів бронхіального секрету, а також розриває дисульфідні містки глікопротеїнів, впливає на гелеву фазу мокротиння, відновлює в’язкість і еластичність слизу. Отже, препарат модифікує структуру слизу, що забезпечує розрідження патологічно в’язкого бронхіального секрету. Мукорегуляторний ефект зумовлений нормалізацією секреторної функції залозистих клітин, причому незалежно від їх вихідного стану. Карбоцистеїн сприяє регенерації слизової оболонки, нормалізує її структуру, зменшує число келихоподібних клітин, особливо в термінальних бронхах, і, як наслідок, зменшує вироблення слизу. Важливо зазначити, що карбоцистеїн підвищує ефективність глюкокортикоїдної та антибактеріальної терапії запальних захворювань верхніх і нижніх дихальних шляхів і знижує бронхіальну гіперреактивність (Demedts M. et al., 2005).
За матеріалами: Cazzola M. et al. Impact of Mucolytic Agents on COPD Exacerbations: A Pair-wise and Network Meta-analysis. COPD: Journal of Chronic Obstructive Pulmonary Disease. 2017.
DOI: 10.1080/15412555.2017.1347918.
Підготувала Ганна Кирпач